הצטייקות אבי העורקים - Coarctation of the aorta
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| הצטייקות אבי העורקים | ||
|---|---|---|
| Coarctation of the aorta | ||
| ICD-10 | Chapter Q 25.1 | |
| ICD-9 | 747.10 | |
| MeSH | D001017 | |
| יוצר הערך | ד"ר אברהם מתתיהו | |
הצטייקות אבי העורקים (קוארקטציה של האאורטה) היא מום שכיח (כ-8% ממומי הלב המולדים), שמרבים להחמיץ את זיהויו. חוסר אבחון של הבעיה בשלב מוקדם עלול להביא לבעיות חמורות בהמשך.
אפידמיולוגיה
הצטייקות אבי העורקים היא מום שכיח המהווה כ-8% ממומי הלב המולדים. המום שכיח יותר בזכרים. בנוסף הוא שכיח מאוד בתסמונת טרנר (נמצא בשליש מהחולות לערך).
אטיולוגיה
תיאורית הצינור העורקני
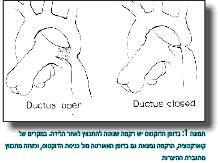
בדופן הצינור העורקני (Ductus arteriosus) יש רקמה שנוטה להתכווץ לאחר הלידה. במקרים של הצטייקות אבי העורקים, הרקמה נמצאת גם בדופן אבי העורקים מול כניסת הצינור העורקני, וכשזה מתכווץ מתגברת ההצרות. תופעה זו מוכרת לנו מהקליניקה, כאשר יש החמרה קלינית ניכרת כשהצינור העורקני נסגר. יתרה מזו, בנוכחות צינור עורקני גדול ויתר-לחץ ריאתי, קשה לעתים להיות בטוחים באבחנה של הצטייקות, וכשיש ספק, אנו נוטים להשאיר את היילוד באשפוז כמה ימים, בתקווה שהצינור העורקני ייסגר ונוכל להיות בטוחים אם אכן יש לתינוק הצטייקות של אבי העורקים.
התיאוריה ההמודינמית
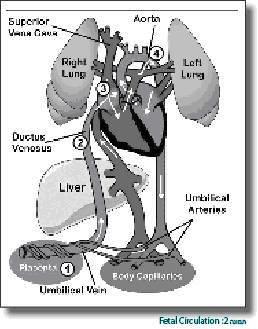
בתקופה העוברית, לחלק העליון של הגוף מגיע דם מחדר שמאל, ואילו החלק התחתון של הגוף מקבל את רוב הזרימה מהעורק הריאתי (Pulmonary artery) דרך הצינור העורקני. האזור באבי העורקים מעבר לעורק התת-בריחי (Subclavian artery) השמאלי ולפני כניסת הצינור העורקני, המכונה Isthmus תמיד נראה קטן יותר, משום שכמות הדם שזורמת דרכו בתקופה העוברית קטנה בהרבה (תמונה 2). כל גורם עוברי שמקטין את הזרימה דרך חדר שמאל, מקטין עוד יותר את הזרימה ב-Isthmus, ומגדיל את הסיכוי להתפתחות הצטייקות שהיא בדרך כלל אכן באזור זה. תאוריה זו יכולה להסביר את הקשר שקיים בין היצרות מסתמית או תת-מסתמית של אבי העורקים או פגם במחיצה הבין-חדרית ((VSD) Ventricular septal defect) שיכולים להפחית את הזרימה לחלקו העולה של אבי העורקים, לבין הגברת הסיכוי להיווצרות הצטייקות של אבי העורקים.
קליניקה
ההיצרות גורמת לקיום לחץ גבוה יותר באבי העורקים העליון ובעורקים הכליליים, ועורקי הראש והצוואר. יש עומס על החדר השמאלי (שיכול להביא לגדילת יתר (היפרטרופיה), ובמקרים קשים לכישלון החדר השמאלי). יכולים להתפתח עורקים חלופיים (קולטרלים) מאזור הלחץ הגבוה לנמוך. הקליניקה תלויה במידת החסימה ובכמות העורקים החלופיים.
בתינוקות ידועה מסכת האירועים הבאה בהיצרות קשה: תינוק משתחרר מחדר יילודים לאחר יומיים של “מהלך רגיל". לאחר כמה ימים יש הידרדרות קשה וכניסה למצב של שוק ואף מוות (בעקבות סגירת הצינור העורקני יש החמרה של ההיצרות וירידה באספקת הדם לחלק התחתון של הגוף). היצרויות קלות יותר לא יתגלו לעתים עד גיל מאוחר. האבחנה תיעשה בדרך כלל בגלל אוושה או על ידי רופא הילדים היסודי, שמישש דפקים חלשים ברגליים או גילה בבדיקה יתר-לחץ דם. גם במקרים אלה, כמו בתינוקות, אבחון מאוחר לא רצוי ועלול להביא לקיום יתר-לחץ דם כרוני, שלא יהיה הפיך אפילו עם תיקון המום (עם כל הסיבוכים של יתר-לחץ דם, כמו שבץ מוחי, אי ספיקת לב, הסתיידות העורקים ועוד).
בעבר הבדילו Preductal מ-Post Ductal (היצרות לפני מקום הכניסה של הדוקטוס או אחריו), אך היום יודעים שברוב המקרים מקום ההיצרות הוא מול כניסת הדוקטוס (תמונה 1). יש גם מקרים נדירים של קוארקטציה במקומות אחרים ובצורה אחרת (כמו Abdominal Coarctation), שנובעים בדרך כלל מאטיולוגיות אחרות, כמו מחלת Takayasu או תסמונת Williams.
כ-50% מהמקרים הם Simple Coarctation, כלומר אין גם מומי לב משמעותיים אחרים, והשאר הם Complex Coarctation (מלווה במומים כמו היצרויות במוצא חדר שמאל VSD ,TGA ,DORV, Tricuspid Atresia ועוד). מסתם אורטלי דו-עלי (Bicuspid Aortic Valve) הוא ממצא שכיח ביותר המלווה קוארקטציה (עד 80% מהמקרים של קוארקטציה). הוא מלווה לרוב בקול נוסף (קליק סיסטולי מוקדם שאינו משתנה עם הנשימה), וכאשר שומעים ממצא זה, תמיד צריך לשלול גם קיום קוארקטציה.
כמו כן, שכיחות בעיות אחרות בצד השמאלי, כמו אנומליות מיטרליות וממברנה תת-אורטלית. כאשר יש כמה חסימות בצד שמאל, מכנים זאת Shone Syndrome.
מהלך טבעי של המחלה
הצורה הקשה שמתבטאת כבר בינקות תגרום בדרך כלל למוות ללא טיפול. גם בחולים שאובחנו לאחר גיל שנה הפרוגנוזה אינה טובה.
ללא טיפול: גיל תמותה ממוצע - 34 שנים. 75% ימותו עד גיל 46 שנים מאי ספיקת לב (26%), קרע של אבי העורקים (21%), אנדוקרדיטיס (18%), דימום תוך-מוחי (12%) וכל שאר סיבוכי יתר-לחץ דם, כולל מחלה קורונרית מוקדמת.
בנשים עם קוארקטציה בהיריון, יש שכיחות-יתר של דיסקציה של אבי העורקים.
אבחנה
בדיקה פיזיקלית
תינוק שמגיע למיון בשבועיים הראשונים לחייו בתמונה של פרפוזיה לקויה ושוק, ואפילו שהדפקים כולם חלשים, יש להביא בחשבון בסבירות גבוהה גם קוארקטציה.
בכל תינוק וילד חשוב לבדוק את הדפקים: פמורליים, ידיים ולעתים גם קרוטידים (אנומליות של עורקי הידיים אינן נדירות, למשל: יציאה של העורק ליד ימין מחלקו היורד של אבי העורקים תגרום לכך שהדופק ביד ימין יהיה חלש כמו ברגל בנוכחות קוארקטציה).
לעתים הביטוי לא יגיע לכדי שוק, אך יהיו סימני אי ספיקת לב כמו טכיפניאה, הזעה באוכל וחוסר שגשוג. לא אחת ראיתי תינוקות שהוריהם התלוננו על כך שילדם נושם מהר, והאבחנה התאחרה בגלל חוסר ערנות מספקת לדפקים (לעתים אין ממצאים בולטים בהאזנה). תינוקות כאלה מגיעים לעתים עם הפרעה קשה בתפקוד החדר השמאלי, ניגשים לניתוח בתנאים פחות טובים, והתאוששות החדר השמאלי אחרי התיקון ארוכה יותר.
בהאזנה: בגלל השכיחות הרבה של מסתם אורטלי דו-עלי, לעתים קרובות נשמע את הקליק הסיסטולי המוקדם שמופיע קרוב לקול הראשון. חשוב להאזין גם לגב, שם ניתן לשמוע את האוושה הסיסטולית של הקוארקטציה, ולעתים אף אוושות ממושכות שנובעות מהקולטרלים (בילדים גדולים יותר).
בילד עם לב כושל ניתן לשמוע גם Gallop, ולעתים אוושות נוספות, אם יש מומים מלווים כמו AS או VSD.
אק"ג
האק"ג מתנהג בצורה מעניינת: אינטואיטיבית נחשוב שיש עומס על החדר השמאלי, ולכן האק"ג אמור להראות LVH, אך בתינוקות לרוב האק"ג דווקא תקין או ימני יותר מהרגיל, כנראה מפני שהוא משקף את המצב בהיריון, שבו בעקבות היצרות של ה-Isthmus, החדר הימני צריך להזרים יותר דם דרך הדוקטוס לגוף. לאחר הלידה, כאשר נסגר הדוקטוס ויש קוארקטציה, מוגדל העומס על החדר השמאלי, ואכן מעבר לגיל הינקות מתפתח LVH באק"ג.
הדמיה
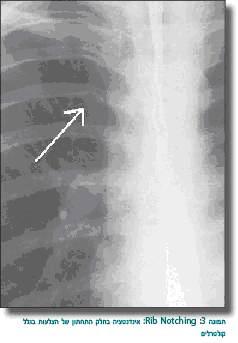
צילום חזה: בגיל הצעיר הוא לא ספציפי (אלא אם כן הילד באי ספיקת לב, ואז הלב יהיה מוגדל). בגיל מאוחר יותר, בגלל התפתחות קולטרלים, ניתן לראות Rib Notching בחלק התחתון של הצלעות, שם עוברים כלי הדם האינטרקוסטליים, שגדלים וגורמים לאינדנטציה בעצם (תמונה 3). באופן מעשי האבחון המדויק יותר נעשה על ידי אקו-לב. לרוב (במיוחד בקטנים) אנו יכולים להדגים את הקוארקטציה ולהעריך בדופלר את מפל הלחצים על פני ההיצרות.
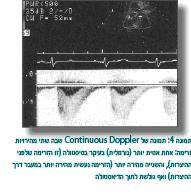
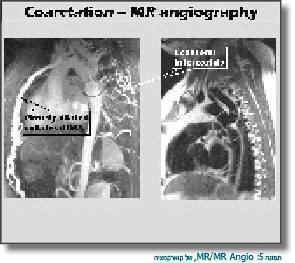
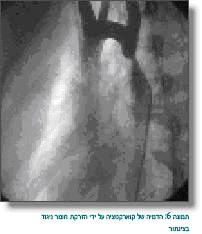
ב-Continuous Doppler נמדדו שתי מהירויות זרימה: אחת אטית יותר (נורמלית) בעיקר בסיסטולה (זו הזרימה שלפני ההיצרות), והשנייה מהירה יותר (הזרימה נעשית מהירה יותר במעבר דרך ההיצרות) ואף גולשת לתוך הדיאסטולה (תמונה 4). לפי המהירות המקסימלית ניתן לחשב את מפל הלחצים. האקו מאפשר לנו להעריך בצורה טובה גם מומים מלווים, כמו VSD ובעיות במסתם האורטלי והמיטרלי. האקו בילדים קטנים נותן לרוב מידע מספיק כדי לשלוח את הילד לטיפול (הרחבה בצנתור או תיקון ניתוחי). לעתים יש צורך לשלוח ל-CT/CT Angio או ל-MR/MR Angio, וניתן לקבל הדמיה יפה וברורה יותר מהאקו (תמונה 5). אפשרות נוספת היא הדגמה בזמן צינתור שאף היא מדגימה יפה את ההיצרות (תמונה 6).
טיפול
בתינוק (המופיע בתמונה של אס"ל קשה, שוק, חמצת מטבולית) יש להתחיל PGE1, לפתוח את הדוקטוס. בדרך כלל יש צורך במתן פרסורים, כמו דופמין (תפקוד ירוד של הלב). לרוב יש צורך בתמיכה נשימתית (אינטובציה והנשמה), בתיקון אצידוזיס, היפותרמיה והיפוגליקמיה.
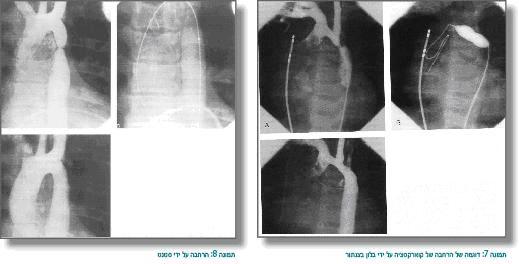
עם פתיחת הדוקטוס ושיפור הפרפוזיה לפלג הגוף התחתון, יהיה לרוב שיפור במתן שתן ובחמצת המטבולית. לאחר ייצוב החולה יש לשלוח לתיקון ניתוחי (כמובן, יש להתייחס למומים הנלווים אם קיימים). בילד גדול יותר (המופיע לרוב בגלל אוושה, יתר-לחץ דם או דפקים פמורליים מוחלשים) נוסף על טיפול מונע SBE, יש כמה אפשרויות תיקון: ניתוח, הרחבה עם בלון בצנתור או הרחבה בצנתור על ידי השתלת סטנט. הגישה אינה אחידה במקומות שונים, אך נהוג בשנים הראשונות לחיים לבצע ניתוח (שכיחות של היצרות חוזרת קטנה יותר בגיל הצעיר אחרי ניתוח מאשר אחרי בלון), ובגיל מאוחר יותר נהוג להרחיב עם בלון או סטנט (ובמקרים שבהם מתפתחת היצרות חוזרת אחרי ניתוח, נהוג להרחיב בהצלחה על ידי בלון, ולעתים סטנט) (תמונות 8,7).
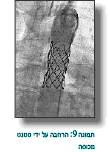
סטנטים עשויים מרשת סיבי מתכת. מלבישים אותם על בלון בגודל הרצוי ומרחיבים אותם באמצעות הבלון, והם נצמדים בלחץ לדפנות, מרחיבים ההיצרות ומונעים את החזרה (Recoil), וזה יתרונם לעומת הרחבה עם בלון בלבד. יש סטנטים חשופים ויש שמכוסים בחומר שאוטם אותם (תמונה 9) וכנראה מפחית את הסיכוי לקרע של אבי העורקים או נזק וחולשה לדופן והתבלטות בצורה של אנאוריזמה (תמונות 10).
ניתוחי קוארקטציה
יש מספר ניתוחים לתיקון קוארקטציה:
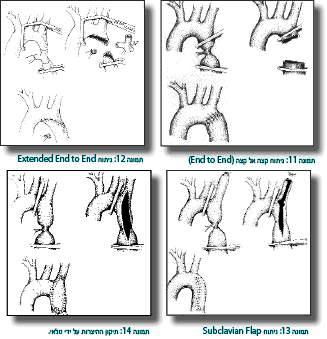
- ניתוח של תיקון קצה אל קצה שבו נכרת אזור ההצרות ונעשה חיבור של קצה אל קצה (תמונה 11).
- הניתוח המקובל יותר היום הוא Extended End to End שבו אחרי כריתת החלק המוצר מחברים את החלק התחתון לתחתית הקשת. דבר זה יוצר אנסטומוזה רחבה יותר ומפחית את הסיכוי להצרות חוזרת (רה-קוארקטציה) (תמונה 12).
- אפשרות נוספת היא ניתוח Subclavian Flap - שימוש בגדם של העורק ליד שמאל כטלאי. בעבר חשבו שכך תימנע היצרות חוזרת, אך התברר שהדבר אינו נכון, ושיש פגיעה באספקת הדם ליד שמאל והיא גדלה פחות (כיום לא מבצעים ניתוח זה על פי רוב) (תמונה 13).
- תיקון ההצרות על יד טלאי (Patch). מבוצע פחות היום בשל שכיחות גבוהה יותר של הופעת אנאוריזמה (תמונה 14).
יש מקרים נדירים של היצרות ארוכה ומורכבת, ואז לעתים צריך להשתיל צינור מעקף מלפני ההיצרות ועד לאחריה. בכל מקרה, ילדים עם קוארקטציה צריכים לקבל גם טיפול מונע, SBE (דבר שהיה נכון לפחות עד לאחרונה עד לפרסום הקריטריונים החדשים לטיפול מונע SBE אשר ישנו כנראה את כל הגישה בנושא).
פרוגנוזה
הפרוגנוזה טובה בתנאי שמאבחנים מוקדם ומטפלים, ואין מומי לב משמעותיים נוספים.
ביילוד - חוסר אבחון יכול להביא למוות. חשוב לבדוק היטב את הדפקים, וכשיש ספק, לבדוק גם לחצי דם בכל הגפיים, סטורציה ביד וברגל ולקרוא לקרדיולוג הילדים. אם מחמיצים VSD לא יקרה דבר, והעניין יתגלה על ידי הרופא מאוחר יותר, אך החמצה של קוארקטציה עלולה להיגמר רע.
בילד גדול יותר, חוסר אבחון יקצר את חייו וירע אותם. אבחון מאוחר יגרום יתר-לחץ דם בלתי הפיך (אפילו אם יתקנו את ההיצרות בגיל מאוחר). חשוב לבדוק דפקים פמורליים, לחץ דם ולהאזין גם לגב.
דגלים אדומים
ביבליוגרפיה
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר אברהם מתתיהו מנהל יחידת לב ילדים, מרכז רפואי קפלן, רחובות


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק