פגיעות כרוניות בגידי הרגל - גישה טיפולית - Chronic injuries of tendons in the legs - treatments
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| פגיעות כרוניות בגידי הרגל - גישה טיפולית | ||
|---|---|---|
| Chronic injuries of tendons in the legs - treatments | ||
| יוצר הערך | ד"ר ריטה משוב 
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – דלקת גידים
פגיעות גידים כרוניות הן אתגר ייחודי בטיפול[1],[2]. ההנחה שפגיעות אלה נובעות מדלקת מתמשכת גרמה לרופאים להסתמך על טיפולים אשר לא הוכיחו את יעילותם לטווח הארוך. מכיוון שרוב המצבים הללו נובעים משימוש יתר, מצב החולים עשוי להשתפר לאחר מנוחה, קיבוע מתאים ושינוי בפעילות. עם זאת, חולים הסובלים מתסמינים כרוניים (שנמשכים יותר משישה שבועות) זקוקים לעתים קרובות לטיפול נוסף כדי לחזור לתפקוד מלא ללא כאבים. אמנם גישות כלליות כגון מנוחה, קיבוע ושינוי פעילות עשויות לעזור, אך האבחון של המיקום האנטומי המדויק לקביעת טיפול ספציפי יעיל יותר.
פתופיזיולוגיה
דימום ובעקבותיו דלקת הם הביטוי לפגיעות ברקמות רכות רבות, אך לא בפגיעות גיד כרוניות הנגרמות משימוש יתר ברקמות עם אספקת דם לקויה. פגיעות אלה מאופיינות בהפרדה וניוון הקולגן בתוך הרקמה[3]. בחלקים הפגועים של הגיד נגלה ייצור של כלי דם חדשים (Neovascularity)[4]. תהליך הכאב מתקדם בהשפעתו של גלוטמאט (Glutamate) ושל מתווכים אחרים, ללא שימוש במסלולי פרוסטגלנדין (Prostaglandin)[5], [6].
שינויים אלה ברקמות ובמסלולי הכאב אינם מתוארים היטב על ידי מונחים קליניים מסורתיים כמו "טנדוניטיס" (Tendonitis) ו-"אפיקונדיליטיס" (Epicondilyitis). חשוב מכך, מונחים אלה עלולים להוביל לאי הבנה בסיסית ביסוד המנגנון הפתולוגי של פגיעה כרונית בגיד. מצבים אלה מכונים ליתר דיוק כטנדינוסיס (Tendinosis) או כטנדינופתיה (Tendinopathy).
עקרונות כלליים בשימוש בסטרואידים ובתרופות נוגדות דלקת לא סטרואידליות (NSAID's, Nonsteroidal Anti Inflammatory Drugs)
למרות השימוש הנרחב, מעטות העדויות התומכות בשימוש ב-NSAID's לטיפול בטנדינופתיות[7]. שימוש ב-NSAID's לאורך זמן עלול לגרום לשיעור גבוה של תופעות לוואי, כגון פגיעה במערכת העיכול, נזק כלייתי וסיכון קרדיווסקולרי מוגבר[8], [9]. בפגיעות לא דלקתיות כגון תסמונת שרוול מסובב[10] (Rotator cuff disease) או טנדינופתיה של מיישרי כף היד במרפק - מרפק טניס (Lateral epicondylitis)[11], זריקות סטרואידים עשויות להקל את הכאב לטווח קצר, אך אין עקביות בעדויות לגבי שיפור לטווח ארוך ושיקום סופי של התפקוד[12]. נוסף על כך, תיאורי מקרה מצביעים על כך שזריקות סטרואידים יכולות להגביר את הסיכון לקרע בגידים, בייחוד בגידים במפרקים נושאי משקל כמו גיד הפיקה (Patellar) וגיד אכילס (Achilles)[13]. לכן, במקרים של פגיעה לא דלקתית בגידים יש להשתמש בסטרואידים באופן מינימלי ובעיקר כדי לספק חלונות של הקלה בכאב לטווח קצר כדי לאפשר לחולים לעסוק בטיפול שיקומי מְרַפֵּא.
טנדינופתיה של האכילס (Achilles tendinopathy)
טנדינופתיה של האכילס מתבטאת לרוב בכאב במהלך ולאחר הליכה או ריצה ממושכת באזור שבין מעבר שריר-גיד לחיבור של גיד אכילס ל-Calcaneus. כדי להבדיל בין פגיעה כזאת (שהיא נפוצה יותר) לבין פגיעה במקום חיבור האכילס ל-Calcaneus, החליטו לקרוא לפגיעות אלה פגיעות לאורך הגיד.
הטיפולים בטנדינופתיה לאורך הגיד שונים מטיפולים מסורתיים כגון רטיות קרח, NSAID's ומתיחות. לטנדינופתיית אכילס כרונית (תסמינים הנמשכים יותר משישה שבועות) טיפול קו ראשון המועדף הוא תוכנית חיזוק אקסצנטרית (Eccentric) אינטנסיבית של קומפלקס Gastrocnemius/Soleus[14]. מחקרים איכותיים אקראיים מבוקרים מצביעים על כך שתוכניות חיזוק אקסצנטרי של מיישרי קרסול אמורה לספק שיפור של כ-60-90% בכאב ובתפקוד[15].
שיטות טיפוליות כגון סונאר, גירוי חשמלי, יונטופורזיס (Iontophoresis), עיסוי, ומתיחות אינן מסייעות לחולים לחזור לתפקוד מלא לטווח ארוך[16]. טכניקות כירורגיות שמורות למקרים חמורים או עמידים לטיפול. אמנם הן אינן מראות תוצאות חיוביות עקביות ואף טומנות בחובן סיכון מסוים[17].
פגיעות גיד אכילס באזור החיבור שכיחות פחות מאשר פגיעות לאורך הגיד וקשות יותר לטיפול. שיקום אקסצנטרי עשוי להיות מועיל, אבל אחוזי הצלחה של טיפול זה גבוהים פחות ומגיעים ל-30% בלבד[18]. טיפול בגלי הלם הוא אפשרות נוספת לפגיעות גיד אכילס באזור החיבור, אך יש צורך במחקרים נוספים כדי לקבוע את יתרונו על טיפולים אחרים[19]. מכיוון ששיעורי הריפוי דומים והטיפול בתרגילים אקסצנטריים הרבה פחות יקר מאשר טיפול בגלי הלם, הטיפול הראשוני המועדף לכאב כרוני בגיד אכילס באזור החיבור הוא חיזוק אקסצנטרי לאחר ארבעה עד שישה שבועות של אימוביליזציה (Immobilization) במגף הליכה.
טנדינופתיה של הפיקה - Patellar tendinopathy
טנדינופתיה של הפיקה, או "Jumper's knee", יכולה להימשך שנים ללא תגובה לטיפולים שמרניים[20]. הראיות תומכת בשימוש בתרגילים אקסצנטריים כטיפול קו ראשון לפגיעות גיד פיקה כרוניות. פורסמו כמה פרוטוקולים ספציפיים של תרגילים. רובם הראו השפעה חיוביות במחקרים ארוכי טווח[21].
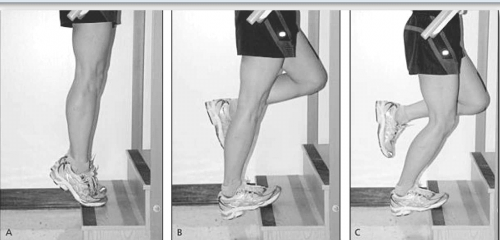
איור 3 מדגים פרוטוקול טיפוסי של אימונים אקסצנטריים.
פרוטוקולי תרגול משתנים אולם באופן כללי הם דומים לאלו של טנדינופתיית אכילס (טבלה 1).
מחד גיסא הטיפולים הניתוחיים הם אפשרות הנשמרת למקרים עמידים לטיפול, מאידך גיסא, מחקר שנערך לאחרונה הראה כי תרגילים אקסצנטריים הביאו לשיפור גדול יותר מאשר ניתוח[22]. חומרים סקלרוטיים כגון Polidocanol היו יעילים בהפחתת כאב הנובע מייצור כלי דם חדשים ברקמה הפגועה[23].
ביבליוגרפיה
- Alfredson H, Pietilä T, Jonsson P, Lorentzon R. Heavy-load eccentric calf muscle training for the treatment of chronic Achilles tendinosis. Am J Sports Med. 1998;26(3):360–366.
- ↑ Maffulli N, Wong J, Almekinders LC. Types and epidemiology of tendinopathy. Clin Sports Med. 2003;22(4):675–692.
- ↑ Junior LC, et al. The prevalence of musculoskeletal injuries in runners: a systematic review. Br J Sports Med. 2011;45(4):351–352.
- ↑ Khan KM, Cook JL, Bonar F, Harcourt P, Astrom M. Histopathology of common tendinopathies. Update and implications for clinical management. Sports Med. 1999;27(6):393–408.
- ↑ Aström M, Rausing A. Chronic Achilles tendinopathy. A survey of surgical and histopathologic findings. Clin Orthop Relat Res. 1995;316:151–164.
- ↑ Alfredson H, Forsgren S, Thorsen K, Lorentzon R. In vivo microdialysis and immunohistochemical analyses of tendon tissue demonstrated high amounts of free glutamate and glutamate NMDAR1 receptors, but no signs of inflammation, in jumper's knee. J Orthop Res. 2001;19(5):881–886.
- ↑ Alfredson H, Thorsen K, Lorentzon R. In situ microdialysis in tendon tissue: high levels of glutamate, but not prostaglandin E2 in chronic Achilles tendon pain. Knee Surg Sports Traumatol Arthrosc. 1999;7(6):378–381.
- ↑ Mehallo CJ, Drezner JA, Bytomski JR. Practical management: nonsteroidal anti-inflammatory drug (NSAID) use in athletic injuries. Clin J Sport Med. 2006;16(2):170–174.
- ↑ Wilcox CM, Cryer B, Triadafilopoulos G. Patterns of use and public perception of over-the-counter pain relievers: focus on nonsteroidal anti-inflammatory drugs. J Rheumatol. 2005;32(11):2218–2224.
- ↑ Rossignol M, et al. The CADEUS study: burden of nonsteroidal anti-inflammatory drug (NSAID) utilization for musculoskeletal disorders in blue-collar workers. Br J Clin Pharmacol. 2009;67(1):118–124.
- ↑ Buchbinder R, Green S, Youd JM. Corticosteroid injections for shoulder pain. Cochrane Database Syst Rev. 2003(1):CD004016.
- ↑ Bisset L, Beller E, Jull G, Brooks P, Darnell R, Vicenzino B. Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial. BMJ. 2006;333(7575):939.
- ↑ Gaujoux-Viala C, Dougados M, Gossec L. Efficacy and safety of steroid injections for shoulder and elbow tendonitis: a meta-analysis of randomised controlled trials. Ann Rheum Dis. 2009;68(12):1843–1849.
- ↑ Brinks A, et al. Adverse effects of extra-articular corticosteroid injections: a systematic review. BMC Musculoskelet Disord. 2010;11:206.
- ↑ Roos EM, et al. Clinical improvement after 6 weeks of eccentric exercise in patients with mid-portion Achilles tendinopathy – a randomized trial with 1-year follow-up. Scand J Med Sci Sports. 2004;14(5):286–295.
- ↑ Kingma JJ, et al. Eccentric overload training in patients with chronic Achilles tendinopathy: a systematic review. Br J Sports Med. 2007;41(6):e3.
- ↑ Andres BM, Murrell GA. Treatment of tendinopathy: what works, what does not, and what is on the horizon. Clin Orthop Relat Res. 2008;466(7):1539–1554.
- ↑ Reddy SS, et al. Surgical treatment for chronic disease and disorders of the Achilles tendon. J Am Acad Orthop Surg. 2009;17(1):3–14.
- ↑ Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Chronic Achilles tendon pain treated with eccentric calf-muscle training. Knee Surg Sports Traumatol Arthrosc. 2003;11(5):327–333.
- ↑ Rompe JD, Furia J, Maffulli N. Eccentric loading compared with shock wave treatment for chronic insertional achilles tendinopathy. A randomized, controlled trial. J Bone Joint Surg Am. 2008;90(1):52–61.
- ↑ Lian OB, Engebretsen L, Bahr R. Prevalence of jumper's knee among elite athletes from different sports: a cross-sectional study. Am J Sports Med. 2005;33(4):561–567.
- ↑ Visnes H, Bahr R. The evolution of eccentric training as treatment for patellar tendinopathy (jumper's knee): a critical review of exercise programmes. Br J Sports Med. 2007;41(4):217–223.
- ↑ Bahr R, Fossan B, Løken S, Engebretsen L. Surgical treatment compared with eccentric training for patellar tendinopathy (jumper's knee). A randomized, controlled trial. J Bone Joint Surg Am. 2006;88(8):1689–1698.
- ↑ Willberg L, et al. Sclerosing polidocanol injections or arthroscopic shaving to treat patellar tendinopathy/jumper's knee? A randomised controlled study. Br J Sports Med. 2011;45(5):411–415.
קישורים חיצוניים
- בעיות מוסקולוסקלטליות ברפואה ראשונית, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר ריטה משוב - המחלקה לרפואת המשפחה מחוז הצפון, שירותי בריאות כללית


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק