אבחון וטיפול באינסומניה כרונית - נייר עמדה
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| |
|---|---|
| אבחון וטיפול באינסומניה כרונית | |
| תחום | נוירולוגיה |

| |
Tacuina sanitatis (XIV century) 3-aspetti di vita quotidiana, insonnia, Taccuino Sanitatis,
| |
| האיגוד המפרסם | החברה הישראלית לחקר השינה |
| קישור | באתר הר"י |
| תאריך פרסום | מרץ 2026 |
| יוצר הערך | דר' דניאל וסרמן ברקוביץ, דר' לילך קמר, אורי מנדלקורן, דר' יואל רייטר |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – הפרעות שינה
מבוא
אינסומניה (נדודי שינה) היא הפרעת השינה הנפוצה ביותר. ההפרעה כוללת את אחד או יותר מהקשיים הבאים: קושי להירדם, קושי ברצף השינה (התעוררויות) ויקיצה מוקדמת מהרצוי, על אף תנאים מתאימים והזדמנות מספקת לשינה. על מנת להיחשב כהפרעה נדרשת השפעה על התפקודי היומי עם תלונות כגון: עייפות, ירידה בריכוז, השפעה על העבודה, חיי החברה, מצב הרוח.
נייר העמדה מתמקד באינסומניה כרונית, בה התלונות קיימות מעל 3 פעמים בשבוע במשך לפחות 3 חודשים. השכיחות משתנה בתלות במין, גיל, האזור בעולם וכדומה, ונעה בין 5-20%. גורמי סיכון להתפתחות אינסומניה כרונית כוללים בין היתר מין (נקבה), גיל מבוגר, סטטוס סוציואקונומי נמוך, בדידות, היגיינת שינה ירודה, עבודת משמרות, נטייה גנטית, וסוגי אישיות. מחלות כרוניות ובמיוחד מחלות פסיכיאטריות הן גורם סיכון חשוב נוסף.
ישנם מספר מודלים שהתפתחו לאורך השנים ומציעים הסבר פתופיזיולוגי להתפתחות אינסומניה כרונית (אספי, אליס פרליס, הארווי ועוד) כאשר רובם מבוססים על המודל של ספילמן הנקרא 3P model.
המודל מתבסס על כך שישנם גורמים נתונים כגון נטייה גנטית, אישיות ונתונים דמוגרפיים (Predisposing). על גבי הנתונים הללו חל טריגר אקוטי כגון: לחץ נפשי, תגובת דחק או טראומה המובילים להפרעת שינה אקוטית (Precipitating). חשיפה מתמשכת ללחץ, פיתוח הרגלי שינה קלוקלים ואמונות שגויות לגבי השינה עם התפתחות מנגנונים נוירולוגיים בעוררות יתר הגורמים לאינסומניה להתקבע ולהפוך לכרונית (Perpetuating).
לאינסומניה, כאמור, השלכות על איכות החיים וחיי היומיום. לסובלים מאינסומניה, בין היתר, סיכון לתאונות עבודה ותאונות דרכים, ירידה בתפוקת העבודה, ירידה במצב הרוח וסיכון לדיכאון. בנוסף, ישנה עדות להשלכות בריאותיות כתוצאה מפעילות קורטיקו-אדרנרגית מוגברת הגורמת להפרעות קרדיווסקולריות.
נייר העמדה מתמקד בטיפול באינסומניה כרונית כהפרעה עצמאית ולא באינסומניה משנית למצבים רפואיים ופסיכיאטריים המובילים לאינסומניה. אמנם לא ניתן תמיד להפריד בין המצבים, ולקבוע מה קדם למה, אך נדרשת התייחסות להפרעה הראשונית לפני ולצד הטיפול באינסומניה.
אבחון
אבחון אינסומניה
אינסומניה היא אבחנה קלינית בראש ובראשונה. נדרשת אנמנזה מפורטת הכוללת היסטוריה רפואית, פסיכיאטרית, והיסטוריה פרטנית בנוגע לשינה כולל תזמון, הרגלים, שימוש בתרופות, חומרים מעוררים או מרדימים כגון קפאין, ניקוטין, אלכוהול. יומן שינה (נספח) של לפחות שבועיים, כולל ימי חול וסופ"ש, מסייע באבחון.
הריאיון הקליני צריך לכלול היסטוריה של היממה המלאה ולא רק את השעות סביב השינה. יש צורך לשים לב בעובדי משמרות לזמני המשמרות השונים ובכלל האוכלוסייה להבדלים בין אמצע שבוע לסוף השבוע. אם יש שותפ.ה למיטה או לחדר השינה מומלץ לקחת אנמנזה קולטראלית.
ה-3 ICSD [1] (הקלסיפיקציה הבינלאומית של הפרעות בשינה) כוללת קריטריונים לאבחון אינסומניה כרונית:
- לפי דיווח (מטופל.ת/הורה/מטפל.ת) ישנו קושי באחד מהבאים:
- קושי בהירדמות
- קושי ברצף שינה
- יקיצה מוקדמת מהרצוי
- התנגדות ללכת לישון בזמן הרצוי (*)
- קושי להירדם ללא התערבות מצד הורה/מטפל.ת (*)
(*) רלוונטי לילדים/בעלי מוגבלויות
- אחד או יותר מהבאים קשורים לקושי בשינה:
- עייפות/תשישות
- ירידה בקשב, ריכוז או זיכרון
- הפרעה לחיי חברה, משפחה, עבודה או לימודים
- עצבנות/ הפרעה למצב הרוח
- ישנוניות יומית
- הפרעות התנהגותיות (היפראקטיביות, אימפולסיביות, אגרסיביות)
- ירידה במוטיבציה, יוזמה, אנרגיה
- מועדות לטעויות/תאונות
- דאגה לגבי השינה או חוסר שביעות רצון לגבי השינה
- תלונות השינה אינן מוסברות ע״י היעדר הזדמנות או תנאים שאינם אידיאלים לשינה
- הפרעת השינה והתלונות היומיות הנלוות מתרחשות לפחות שלוש פעמים בשבוע
- הפרעת השינה והתלונות היומיות הנלוות נוכחות לפחות שלושה חודשים
- אין הפרעת שינה אחרת היכולה להסביר את התלונות
עזרים באבחון אינסומניה[2][3]
- ככלל אבחנת אינסומניה נסמכת על הריאיון הרפואי ונעזרת ביומני שינה ולעיתים שאלונים. השימוש בכלי עזר נוספים נועד לרוב לשלול הפרעות אחרות
- קיימים מספר שאלונים בהם ניתן להסתייע לאבחנת נדודי שינה - שאלון חומרת אינסומניה (ISI - נספח א'), או שאלון PSQI להערכת איכות השינה שהוא ארוך ומורכב יותר. להערכת אפשרות של הפרעות שינה אחרות - שאלון טיפוסיות יום/לילה MEQ להערכת הפרעות בשעון הביולוגי (נספח ב'), ושאלון STOP BANG להערכת אפשרות של הפסקות נשימה בשינה. שאלון אפוורת' ESS הוא כלי עזר להערכת מידת הישנוניות היומית
- אקטיגרפיה: בדיקה הנעשית באמצעות מעין צמיד חכם המודד תנועה וחשיפה לאור למשך שבוע-שבועיים. אם ישנו חשד שמדובר בהפרעה בתזמון השינה, ולא באינסומניה, כגון שעון ביולוגי דחוי/מוקדם, ניתן להשתמש בבדיקה זו תחת תנאים חופשיים. מכשירים כגון שעונים חכמים יכולים גם הם לתת מידע כללי לגבי זמני פעילות ומנוחה, אולם ישנה שונות גדולה ביעילותם ואמינותם ולפיכך, אלו אינם מוכרים כמכשירים לשימוש קליני פורמלי (אמ"ר)[4]. אקטיגרפיה מסייעת גם במקרים של קושי בהערכת שעות השינה או חשד לחוסר תאימות בין הזמן המדווח של השינה לבין הזמן האמיתי בשינה (sleep misperception, כונתה בעבר אינסומניה פרדוקסלית)
- בדיקת שינה ביתית: מומלצת רק אם יש חשד גבוה להפרעת נשימה בשינה
- בדיקה מלאה במעבדת השינה (פוליסומנוגרפיה) אינה נדרשת לצורך אבחנה של נדודי שינה אך מומלצת במספר מקרים: כאשר יש חשד להפרעת נשימה או תנועה בשינה (לדוגמה תנועות רגליים מחזוריות בשינה), כאשר יש חשד קליני לחוסר תאימות בזמני השינה, כאשר מדובר במקצוע בעל רמת סיכון גבוהה (נהיגה מקצועית, טייס וכדומה) ובאינסומניה עמידה מאוד לטיפול לצורך שלילת גורם אחר
טיפול ועקרונות Cognitive behavioral therapy for Insomnia (CBTI)
טיפול קוגניטיבי התנהגותי הוא הקו הראשון לטיפול באינסומניה והוא הטיפול שהוכח כיעיל ביותר לאורך זמן. הטיפול הפרמקולוגי שני לו ושמור למקרים בהם CBTI לא נגיש או כאשר האינסומניה עמידה לטיפול זה. בנוסף טיפול CBTI יכול לסייע בגמילה מתרופות שינה. הטיפול יכול להינתן במספר דרכים בין אם טיפול פרטני, טיפול קבוצתי, או טיפול מלווה הדרכה אונליין הקיים בעולם ובשנים הקרובות מתוכננת מסגרת בעברית שעל פיתוחה עובדים, נכון לכתיבת נייר עמדה זה. אין כישלון של אחד להעיד על היעילות שניתן להרוויח באחר. סך הכל היעילות של הטיפול היא גבוהה (60-70%) ואחוז ההישנות נמוך יותר מאשר פלצבו (40-45% לעומת 75-85%)[5] קורס CBTI במסגרת אוניברסיטת חיפה/תל אביב, המוכר על ידי החברה הישראלית לחקר השינה וה-European Sleep Research Society, מוצע מדי שנה ופתוח להרשמה למטפלים רפואיים.
הטיפול הקוגניטיבי ההתנהגותי בפרוטוקול מלא אורך 6–8 שבועות של וכולל מספר זרועות משולבות זו בזו: הגבלת גירויים (stimulus control therapy), הגבלת שינה (sleep restriction therapy), טכניקות הרפיה והרגעות, עבודה קוגניטיבית (כולל אתגור והגמשת מחשבות ותפיסות בנושא שינה, הפחתת העוררות הקוגניטיבית במהלך הלילה עם טכניקות קוגניטיביות שונות). לעיתים, יש צורך "לתפור" אישית את החלקים השונים במידה זו או אחרת לפי נוחות וצרכי המטופל.ת[6].
הבסיס ממנו עוברים לטיפול הוא היגיינת שינה, המשמש חלק חשוב, אך איננו תחליף לטיפול CBTI ואינו עומד כטיפול בפני עצמו. היגיינת השינה היא שם כולל המתייחס לאורח החיים והרגלים במהלך היום והכנה לשינה. היגיינת שינה כוללת:
- Lifestyle (אורח חיים): הרגלים הכוללים שימוש באלכוהול, ניקוטין, קפאין (וממריצים אחרים), הרגלי אכילה והתעמלות גופנית. הגבלת "נמנום" במהלך היום, שעות שינה ויקיצה קבועות במהלך השבוע.
הימנעות מאכילה יתרה או מועטה מדי בשעות הערב, כמו גם שתייה כדי למנוע יקיצות בשל רעב או צמא, או לחלופין לתת שתן - התארגנות לשינה וקיום "טקס שינה" - זמן התרגעות ו"הורדת הילוך" ממהלך היום. כשעה - שעתיים לפני השינה. הפחתה של פעילות פיזית וקוגניטיבית עם הימנעות מאורות חזקים ושימוש במסכים אלקטרונים
- חדר השינה: חדר שקט, עם טמפרטורה נוחה ונעימה, מאוורר, ואפשרות לתאורה עדינה לפני השינה ויכולת החשכה טובה, מיטה נוחה.
ניתן לתת במרפאה מספר כללים פשוטים של "עשה ואל תעשה" היכולים לסייע:
מומלץ
- שמירה על הרגלי שינה קבועים, קימה באותה שעה בכל יום גם בסופי השבוע
- פעילות גופנית, אפילו אם זה כרוך במאמץ קל מדי יום
- חשיפה לאור השמש במהלך שעות הבוקר והיום
- טמפרטורת חדר שינה קרירה ונוחה
- שמירה, ככל האפשר על חדר שינה חשוך ושקט
- יש להשתמש במיטה לצורך שינה ויחסים אינטימיים בלבד, ולא לצורך התרגעות או פעולות של קריאה, אכילה, עבודה במחשב, צפייה בטלוויזיה, שימוש בטלפון וכדומה
- מומלץ להקדיש כשעה-שעה וחצי לפני השינה למנוחה ממעמסת היום והירגעות לפני השינה (מחוץ למיטה)
מומלץ להימנע מהדברים הבאים
- התעמלות במאמץ בינוני-גבוה סמוך לשעת השינה.
- פעילות מעוררת לפני השינה כמו משחק מחשב פעיל, סרטים מעוררים/מפחידים, דיון מעורר
- צריכת קפאין בשעות הערב (קפה, כולל נס קפה, תה, שוקולד, משקאות אנרגיה וכדמה) אחרי השעה 14:00-15:00
- שימוש באלכוהול לצורך שינה או שתיית אלכוהול מרובה לפני השינה
- עישון לפני השינה - ניקוטין הוא חומר מעורר
- צפייה בטלוויזיה במיטה
- שינה ארוכה במהלך היום
- ניסיון ללכת לישון בכוח כאשר לא ישנוניים (חשוב להבדיל בין עייפות פיזית או מנטלית לישנוניות שהיא התחושה עימה נרדמים)
הגבלת גירויים Stimulus Control Therapy
מטרת השיטה היא חיזוק קשר חיובי בין המיטה לבין שינה והחלשת ההתניה הקלאסית העלולה להיווצר בין חדר השינה והמיטה לערנות (Conditional Arousal), אחר זמן ממושך של לילות עם ערנות במיטה, ותסכול המאפיינים אינסומניה.
קישור חיובי של המיטה לשינה יגרום לגוף להגיב בהרדמות עם הכניסה למיטה.
- חדר השינה מיועד רק לצורכי שינה, החלפת בגדים ויחסים אינטימיים. אם אין אפשרות לעשות זאת - בית משותף, דירת סטודיו וכדומה יש ליצור אזור נפרד מהמיטה לפעולות שאינן שינה, (לשקול לשים מחיצה)
- כלל 15 הדקות: אם לא נרדמים אחרי כ-15 דקות במיטה, לא צריך להילחם, יש לקום ולצאת לאזור שקט ולבצע פעילות רגועה או מונטונית ונטולת מסכים עד שהישנוניות מגיעה או חוזרת
- הימנעות מבדיקת השעון במהלך הלילה, "חישוב" זמנים בראש מגביר ערנות ויוצר מתח וחרדה. אפשר גם לשים שעון (רגיל, לא את הפלאפון), מספיק רחוק מהמיטה, ולסובב אותו במידת הצורך
תזמון שינה והגבלת שינה
שיטה זו צריכה להתבצע בליווי מטפל.ת מוסמכ.ת ולא כדאי לבצעה ללא ליווי מאחר שיכולה לגרום לישנוניות קשה וסכנות הנובעות ממנה. כמו כן ישנם מצבים מסוימים בהם אינה מתאימה כגון אפילפסיה, סכיזופרניה, היריון, עבודה בנהיגה.
העיקרון מאחורי השיטה - באינסומניה שהייה ארוכה ללא שינה במיטה אשר "תורמת" לתסכול ועוררות במיטה. הגבלת הזמן המותר לשהייה בשינה במיטה ומכאן הגבלת השינה עצמה אמורה לחזק ולהגדיל את יעילות השינה (יעילות השינה = זמן שינה חלקי זמן השהות במיטה).
ישנה גם השפעה ישירה על דחף השינה, בכך שעל ידי כניסה מאוחרת יותר למיטה, ויציאה מוקדמת בבוקר, דחף השינה מתחזק יותר. זאת, בשונה ממה שפעמים רבות קורה בקרב אנשים עם אינסומניה, אשר באופן אינטואיטיבי מקדימים את הכניסה למיטה, ומאחרים את היציאה מהמיטה בבוקר, על מנת לאפשר לעצמם הזדמנות לישון יותר. אך בפועל בשל כך לעיתים פוגעים בדחף השינה, ויוצרים יותר קיטועים של השינה עם ערות במהלך הלילה.
לאחר השלב הראשוני של הגבלת שינה משמעותית, הגדלת משך השינה נעשית בשלבים ולפי יעילות השינה שהושגה.
שיטות הרפיה והירגעות
קיימות שיטות רבות להרפיה והתרגעות כגון דמיון מודרך, טכניקות נשימות, טכניקת progressive muscle relaxation (PMR).
שליטה קוגניטיבית
"מחשבות רצות", דאגות וחרדות, תסכול לגבי היכולת להירדם, בעיות גופניות, חזרות ותכנון של מעשים - כל אלו ועוד מופיעים באינסומניה ומונעים שינה טובה. היכולת לשלוט על מחשבות אלו באמצעות חסימתם או ניווטם למחשבות חיוביות ומרגיעות עוזרת לחזור לישון. ישנן שיטות רבות לשליטה קוגניטיבית המשתנות בין מטפלות ומטפלים לפי העדפה אישית.
דוגמאות
- התכוונות פרדוקסלית - לנסות "בכוונה" לא להירדם ולהשאיר את העיניים פקוחות
- יצירת סרט דמיוני, חזרה עליו במהלך היום ולאחר מכן במיטה
- מניעת כניסת המחשבות הללו על ידי רשימתן ביומן ורשימת מטלות המתבצעת לפני, אך לא בסמוך לכניסה למיטה. הפיכת מחשבה שלילית "מה אם" למחשבה חיובית או בעלת משמעות זניחה
טיפול תרופתי
CBTI הוא הקו הראשון וטיפול יעיל וארוך טווח לנדודי שינה, עם זאת, הטיפול אינו תמיד אפשרי מסיבות שונות. זמינות, עלות, ויכולת התגייסות של המטופלים הן מגבלות שכיחות יחסית. לאור זאת, פעמים רבות בכל זאת יש צורך בטיפול תרופתי, בעדיפות לשילוב עם CBTI או חלק מעקרונותיו לאור תופעות לוואי, התרגלות וסבילות לטיפולים התרופתיים. מומלץ לשקול היטב את היתרונות והחסרונות לפני תחילת הטיפול התרופתי לאינסומניה כרונית[7]. בעוד שלגבי טיפול קצר טווח (4 עד 12 שבועות) בנדודי שינה אקוטיים ישנו קונצנזוס לגבי יעילות ובטיחות של הטיפול התרופתי. כאשר מדובר על טיפול כרוני, רק על מיעוט התרופות נערכו מחקרים ארוכי טווח. מעבר לכך ישנו מחסור משמעותי במחקר.
חביון שינה של עד חצי שעה נחשב תקין, ואדם בוגר לרוב ישן 7–8 שעות שינה ללילה. לאור זאת, התרופה האידיאלית לנדודי שינה תשאף להתקרב לדפוס זה. אך יש לתאם ציפיות. ישנה סבירות נמוכה שטיפול תרופתי יביא אדם הנוטה לנדודי שינה להגיע למשך ואיכות שינה המשתווה לשינה של "ישן מצטיין", אך השאיפה היא להגיע לשיפור משמעותי במשך ויעילות השינה באופן שיביא לתחושת ערנות ותפקוד טובים יותר ביום.
בכל תרופה בה נשתמש לטיפול בנדודי שינה, מעצם טיבו של הטיפול שנועד להשרות שינה, טמון גם פוטנציאל לקושי ביקיצה, טשטוש בוקר וכדומה (hangover effect). סיכון שעולה עם גיל המטופל/ת. עם זאת, נטילה בשעה סבירה, לא מוקדמת מדי ולא מאוחרת מדי, ושימוש במינונים מקובלים צפויה לרוב להביא למענה טוב.
חלק מהסובלים מנדודי שינה מבלים זמן עודף במיטה, מעבר ליכולת השינה שלהם ומעבר לתזמון הביולוגי של הלילה שלהם. חלקם מתארגנים לשינה מוקדם מאד, מתוך ההנחה שייקח להם הרבה זמן להירדם, ונוטלים את התרופה משרת השינה מוקדם מדי. הרגלים אלה אינם יעילים ואף פוגעים עוד יותר באיכות השינה. השפעה מיטבית תהיה לנטילת התרופה בשלב בו התהליך הטבעי של השינה כבר החל. שלב המאופיין בהרגשת מידה של ישנוניות. בתחילת התהליך ייתכן קושי לאמוד זאת וניתן להיעזר לשם כך ביומני שינה.
מומלץ להנחות את המטופלים ליטול את הכדור בעת ההתארגנות האחרונה לפני הכניסה למיטה בשביל לישון. מאידך, רצוי שלא "לחכות לראות אם אירדם" ורק אז לקחת כדור, מנהג שמביא לעיתים קרובות לנטילה מאוחרת מדי, חסך שינה וסיכוי גדול יותר לטשטוש בוקר.
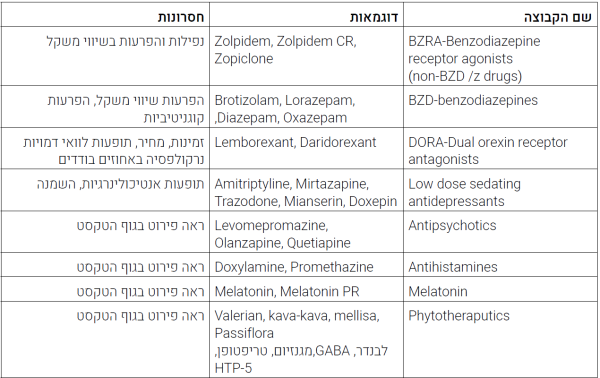
קיים שוני רב בזמינות תרופות שונות בישראל לעומת אירופה או ארצות הברית. אנו נסקור כאן את הקבוצות העיקריות. בטבלה 2 מובאות עיקר התרופות הזמינות בישראל כולל חלוקה לגבי טיב נדודי השינה שעל הפרק[2][8]. לתרופות השונות מאפיינים שונים, יתרונות וחסרונות ויש להתאים את הטיפול לאופי התלונות - באם קושי בהירדמות, התעוררויות או שילוב של השניים. אם נראה כי יש עמידות לטיפול ולא נראית הטבה מומלץ לשקול הפנייה למרפאת שינה לצורך הערכה מסודרת ושקילת מעבדה מתאימה.
בנזודיאזפינים ואגוניסטים לרצפטור לבנזודיאזפין. BZRA+BZD
קבוצת הבנזודיאזפינים מכילה מספר רב של חומרים פעילים. אתר הפעולה הוא הקולטן ל-GABA-A, כאשר ה-BZRA עובדים באופן סלקטיבי יותר על אותו קומפלקס של קולטן GABA-A. קבוצה זו נקראת לפעמים גם NON BENZODIAZIPINES אך מדובר בכינוי שגוי ומטעה לאור אופן הפעולה ואתר ופעולה דומה, קבוצה זו עובדת על תת-יחידה בתוך רצפטור GABA. כלומר, בעצם מהווה בנזודיאזפין יותר סלקטיבי. התרופות בקבוצת ה-BZRA נקראות לעיתים גם Z DRUGS היות שרובן מתחילות באות Z.
תופעות הלוואי השכיחות:
- בלבול ביקיצה, טשטוש בוקר עם איטיות תגובה וקושי קוגניטיבי - בעיקר בתכשירים עם זמן מחצית חיים ארוך. ניתן להפחית סיכוי לכך על ידי נטילה של תכשיר עם זמן מחצית חיים מתון, נטילה של התרופה מספיק מוקדם על מנת לאפשר 6–7 שעות שינה עד זמן היקיצה, וכן התחלה במינון נמוך עם העלאת מינון במידת הצורך למינון הטיפולי, ובפרט באוכלוסייה המבוגרת 65+
- "ריבאונד אינסומניה" - תופעה שבה הפסקה פתאומית תביא ל-1–2 לילות של אינסומניה חמורה. לכן כאשר רוצים לסיים טיפול רצוי להפחית מינון בהדרגה לאורך שבוע שבועיים או יותר. כמו כן אם נשכחה נטילת כדור המטופל/ת יכולים לחוות תופעה זו, ורצוי לשקף זאת למטופלים כדי למנוע בהלה מיותרת
- החמרה ו"הצפה" של תופעות פאראסומניה, עלול לגרום לפעולות אוטומטיות בשינה
- ZOPICLONE - עלול לגרום לטעם מר בפה שיימשך כ־24 שעות בכ-30% מהמשתמשים
בהקשר לקבוצת תרופות זו, הגדרת התמכרות כוללת פיתוח תלות, סבילות (צורך במינונים הולכים ועולים) ותופעות גמילה. חלק מהנוטלים תרופות אלו סובלים מתופעות אלה אף כי הגבול בין צורך כרוני בתרופה ופיתוח תלות אינו תמיד חד-משמעי. מחקר שנערך בקופת חולים כללית בשנים 2000-2005 הראה כי 1 מכל 5 משתמשים חדשים הוגדר כעבור 5–10 שנים כמשתמש כרוני וכחצי אחוז מהמטופלים נטלו מינון מוגבר (מעל 2 מינונים ביממה באופן קבוע)[9]. מחקר אחר מקופת חולים זו הראה כי כרבע מהמטופלים הופכים לנוטלים כרוניים, כ-10% נזקקים לעלייה במינון אך חלק גם מפסיקים טיפול או יורדים במינון[10]. לאור זאת חלק מקווי ההנחיות ממליצים על טיפול לא קבוע, לא יומיומי, מעבר בין תרופות שונות במנגנונים שונים וכדומה. מכיוון שהנטייה להתמכרות אינדיבידואלית מומלץ להבהיר זאת למטופלים ולעקוב אחרי הרגלי השימוש.
אנטידיכאוניים סדטיביים
הטיפול בתרופות אלה לנדודי שינה הוא לרוב off label בהיעדר הפרעה פסיכיאטרית ברקע.
תופעות לוואי השכיחות ביותר הן אנטיכולינרגיות, כולל האפשרות לתחושת עייפות וכבדות ביום למרות שיפור במשך השינה בלילה. עם MIRTAZEPAM קיים סיכון משמעותי לעלייה במשקל.
בנוכחות הפרעה דיכאונית או חרדה ברקע התועלת בתרופות אלו עולה.
התרופות הנפוצות מקבוצה זו המשמשות לטיפול באינסומניה:
- Doxepin (ג'ילקס): מנגנון משולב אנטי היסטמיני וטריצקלי, גורם לישנוניות, זו התרופה היחידה המאושרת לשימוש בהתוויה של אינסומניה בארצות הברית כחלק מהגיידליינס.
ההמלצה היא לשימוש של 3–6 מ"ג. בישראל ניתן למצוא במינון מינימלי של 10 מ"ג. תופעות לוואי יכולות להיות עצירויות, סחרחורת. אין לתת יחד עם חסמי MAO בגלאוקומה או אצירת שתן - Trazodone (טרזודיל): תרופה הטרוציקלית שימוש off label לאינסומניה. המינונים מתחילים ב-25 מ"ג ועד למקסימום של 100 מ"ג. מעל מינון זה היעילות בשינה פוחתת.
היתרונות הם פגיעה מינימלית בשנת REM והעלאה של שנת גל איטי שתועדה בחלק מהמחקרים. תופעות לוואי שכיחות הן חולשה ואורטוסטטיזם. ללא תכונות אנטי כולינרגיות. - Mirtazepine (מירו): טטרהציקלי הפועל על קולטני אלפה 2. מגביר תיאבון ומונע בחילות, מפחית חרדה וגורם לישנוניות. משמש לטיפול במגוון בעיות פסיכיאטריות ובשימוש אוף-לייבל לאינסומניה במינונים של 15–45 מ"ג. תופעות לוואי הן ישנוניות, יובש בפה, עצירות והגברת תיאבון.
- Amitryptiline (אלטרול/אלטרולט): תרופה המשמשת בעיקר כטיפול מניעתי למיגרנה, אחת תופעות הלוואי הנפוצות היא ישנוניות, על כן טובה כטיפול במקרים משולבים של אינסומניה ומיגרנה. המינונים הם של 10–25 מ"ג. מבחינה פרמקולוגית הואטריציקלי עם תופעות לוואי אנטיכולינרגיות.
אנטגוניסטים כפולים לרצפטור לאורקסין - Dual Orexin Receptor Antagonist - DORA
קבוצת התרופות החדשה ביותר לטיפול בנדודי השינה צוברת תאוצה.
הרצפטור לאורקסין קיים באזורים נרחבים במוח, והפעלתו גורמת לערנות. פגיעה בנוירונים הקשורים לאורקסין מהווה גורם למחלת נרקולפסיה סוג 1. קיימים 2 רצפטורים לאורקסין והתרופות תופסות אותם באופן שאינו מפעיל אותם - דהיינו אפקט אנטגוניסטי, וכך תורמות להפחתת הערנות וכפועל יוצא מכך משרות שינה.
Lemborexant רשומה בישראל החל מ-2024 ו-Daridorexant מ-2025. התרופות זמינות בחלק מהקופות בהשתתפות אישית כחלק מהשב"נ או ברכישה פרטית ואינן נכללות בסל הבריאות. ללמבורקסנט זמן מחצית חיים ארוך (17–19 שעות) בעוד זמן מחצית החיים של דרידוקסנט הוא כ-8 שעות, עקב כך למבורקסנט מעט יעיל יותר בשמירה על רצף השינה (זמן ערות אחרי ההרדמות קצר יותר) בעוד לדרידורקסנט פחות פגיעה בערנות ביום לאחר הנטילה.
במחקרים הודגם שיפור חביון השינה ורצף השינה וכן שימור ארכיטקטורת השינה הטבעית, עם שמירה על מבנה ואחוז הזמן בשלבי השינה השונים.
הוכחה בטיחות ויעילות לטווח של שנה וגם באוכלוסייה מעל גיל 65.
תופעות הלוואי השכיחות ביותר הן כאבי ראש, ישנוניות יתר. תועדו מקרים נדירים של הליכה בשינה, שיתוקי שינה או קטפלקסיה.
תרופות ותכשירים אחרים
- מלטונין - מלטונין נחשב כטיפול יעיל בהפרעות של השינה הביולוגית עם יעילות שולית יחסית בטיפול בנדודי שינה במינונים גבוהים (2–10 מ"ג).
באירופה ארצות הברית וקנדה מלטונין מוגדר כתוסף מזון ללא מרשם וזמין בשלל מינונים ומאושר לשימוש במבוגרים וילדים. אולם עקב כך ישנה שונות גדולה באיכות התכשירים ובאמינות התווית לגבי תכולתם.
למרות יעילותו הנמוכה בטיחותו גבוהה יחסית, פרופיל תופעות הלוואי ידידותי למשתמש, ועיקר תופעות הלוואי, שאף הן נדירות, הן כאבי ראש וחלומות מוזרים. לאור זאת שכיח ניסיון טיפול ראשוני בתרופה זו.
בארצות הברית משווק REMELTON שהוא אגוניסט סינתטי לרצפטור של מלטונין, אך כמו לגבי מלטונין רגיל בשחרור מהיר, גם לגביו המחקר לא הצליח להוכיח יעילות משמעותית. איגודי רפואת השינה האירופאי והאמריקאי ממליצים לא להשתמש במלטונין לצורך טיפול בנדודי שינה.
שימוש במלטונין בשחרור מוארך PR (סירקדין במבוגרים, סלנייטו בילדים) הוכח כיעיל בתת-אוכלוסיות: במבוגרים מעל גיל 55, וכן במקרה של קושי באחזקת השינה בילדים על הקשת האוטיסטית.
(*) לגבי טיפול בהפרעות שינה באוטיזם ראו נייר עמדה מ-2021 - אנטי פסיכוטים - למרות שתרופות מקבוצה זו נמצאות בשימוש לעיתים, לרוב כאשר יש תחלואת רקע פסיכיאטרית במקביל - אין כלל מחקרי RCT לגבי יעילותן בטיפול בנדודי שינה ללא תחלואת רקע פסיכיאטרית. לאור זאת אנו ממליצים לא להשתמש בהבתרופות אלו לטיפול בנדודי שינה בהיעדר תחלואת רקע רלוונטית
- אנטיהיסטמינים - הוכחות לגבי יעילות של אנטיהיסטמינים לטיפול בנדודי שינה אינו מספק. קיימים מעט מחקרים קטנים, אין RCT. לרב ישנה התפתחות מהירה של סבילות לתרופות. תופעות לוואי אנטיכולינרגיות שכיחות, וכן עייפות ותחושת כובד ביום. מומלץ להימנע משימוש בתרופות אלו לטיפול בנדודי שינה כרוניים
- תכשירים מבוססי צמחים - לגבי רוב התכשירים בקבוצה זו לא קיים למעשה מחקר איכותי כלל. יעילות מסוימת הודגמה במחקרים קטנים עם מתודולוגיה שנויה במחלוקת על חלק מחומרים, דוגמת ולריאן. לכן ההמלצה היא שאם יש צורך משמעותי תרופתי (מעבר להתנהגותי) אלו לא תרופות הבחירה
אם יש הפרעה הדורשת בעיקר טיפול התנהגותי ויש מקום להמתין עם טיפול תרופתי, חומרים אלו יכולים לעזור באפקט הפלצבו בנוסף לאי אלו תכונות שיש להם ולא הוכחו מחקרית.
במעבר בין הקבוצות חשוב לשים לב להורדה הדרגתית לצורך הימנעות מתופעות גמילה, בעיקר במקרים של גמילה מבנזודיאזפינים. במעבר מתרופות מדור ישן לתרופות נוגדות אורקסין פורסמו הנחיות במאמרם של inigalaP וחבריו[8]. באופן כללי, מומלצת ירידה הדרגתית במינון בנזודיאזפינים ותרופות ה-Z עם ירידה ברבע מהמינון מדי שבוע, לאורך 4 שבועות. אם אין הכוונה להפסיק טיפול אלא לעבור לטיפול אחר מומלצת עליה הדרגתית במינון התרופה החדשה. בהחלפת תרופות מאותה הקבוצה ניתן להחליף ישירות. תרופות מקבוצת ה-DORA ומלטונין ניתן להפסיק ישירות, ללא צורך בירידה הדרגתית.
באוכלוסייה המבוגרת קריטריוני BEERS מייעצים כנגד מתן בנזודיאזפינים לאור סיכון גבוה לתופעות לוואי וסיכונים כגון ירידה קוגניטיבית, דליריום, נפילות ותאונות. האיגוד הגריאטרי ממליץ שתרופות אלו תינתנה רק במקרים מיוחדים כגון פרכוסים, גמילה מאלכוהול, הפרעת חרדה חמורה.
לגבי תרופות ממשפחת הנונ-בנזודיאזפינים - האיגוד מציין שישנם סיכונים ויש להשתמש במשנה זהירות.
נוגדי דיכאון - מומלצים במקרים של שילוב עם דיכאון וחרדה.
נספחים
נספח א': יומן שינה
נספח ב': שאלון חומרת אינסומניה (ISI)
נספח ג': שאלון טיפוסיות יום /לילה (MEQ)
ביבליוגרפיה
- ↑ American Academy of Sleep M. International classification of sleep disorders. 3rd ed. ed. Darien, IL2014.
- ↑ 2.0 2.1 2.2 Riemann D, Espie CA, Altena E, Arnardottir ES, Baglioni C, Bassetti CLA, et al. The European Insomnia Guideline: An update on the diagnosis and treatment of insomnia 2023. Journal of sleep research. 2023;32)6(.
- ↑ Kryger's Principles and Practice of Sleep Medicine. 7th ed. Kryger MH, Roth T, Goldstein CA, editors: Elsevier; 2022.
- ↑ Lee YJ, Lee JY, Cho JH, Kang YJ, Choi JH. Performance of consumer wrist-worn sleep tracking devices compared to polysomnography: a meta-analysis. J Clin Sleep Med. 2025;21)3).
- ↑ van der Zweerde T, Bisdounis L, Kyle SD, Lancee J, van Straten A. Cognitive behavioral therapy for insomnia: A meta-analysis of long-term effects in controlled studies. Sleep Med Rev. 2019;48.
- ↑ Colin E. Overcoming Insomnia 2nd Edition: A self-help guide using cognitive behavioural techniques: Little, Brown Book Group Limited; 2021.
- ↑ De Crescenzo F, D'Alo GL, Ostinelli EG, Ciabattini M, Di Franco V, Watanabe N, et al. Comparative effects of pharmacological interventions for the acute and long-term management of insomnia disorder in adults: a systematic review and network meta-analysis. Lancet. 2022;400)10347).
- ↑ 8.0 8.1 8.2 Palagini L, Brugnoli R, Dell' Osso BM, Di Nicola M, Maina G, Martinotti G, et al. Clinical practice guidelines for switching or deprescribing hypnotic medications for chronic insomnia: Results of European neuropsychopharmacology and sleep expert's consensus group. Sleep Med. 2025;128.
- ↑ Schonmann Y, Goren O, Bareket R, Comaneshter D, Cohen AD, Vinker S. Chronic hypnotic use at 10 years-does the brand matter? Eur J Clin Pharmacol. 2018;74)12).
- ↑ Marom O, Rennert G, Stein N, Landsman K, Pillar G. Characteristics and Trends in Hypnotics Consumption in the Largest Health Care System in Israel. Sleep Disord. 2016;2016.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק 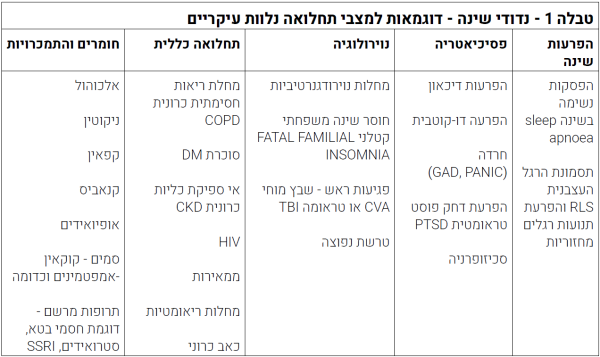
![טבלה 3 - המלצות לטיפול תרופתי בהתאם לסוג נדודי השינה[2][8]. הטבלה מרכזת הנחיות כלליות - נא לבחון את הנחיות העלון לרופא/ה בשאלה של אי-ספיקת כבד/כליות ותחלואת רקע נוספת.](/w/images/7/7c/%D7%A0%D7%93%D7%95%D7%93%D7%99_%D7%A9%D7%99%D7%A0%D7%94-3.png)