אבחון וטיפול בכאב עצבי בחולים אונקולוגיים - נייר עמדה
|
| |
|---|---|
| נייר עמדה לאבחון וטיפול בכאב עצבי בחולים אונקולוגיים | |
| תחום | כאב, נוירולוגיה |
| האיגוד המפרסם | איגוד רופאי המשפחה בישראל, אגודה ישראלית לכאב |
| קישור | באתר ההסתדרות הרפואית |
| תאריך פרסום | אוקטובר 2014 עודכן במרץ 2016 |
| יוצר הערך | רשימת המשתתפים לפי א-ב |
| ניירות עמדה מתפרסמים ככלי עזר לרופא/ה ואינם באים במקום שיקול דעתו/ה בכל מצב נתון. כל הכתוב בלשון זכר מתייחס לשני המגדרים. | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – כאב נוירופתי
מטרות המסמך
מסמך זה נועד לשימושם של רופאים אונקולוגיים, המטו-אונקולוגיים, רופאי משפחה, רופאי כאב, רופאים פליאטיביים ורופאים נוספים המטפלים בחולים עם מחלות אונקולוגיות. מטרתו:
- להעלות את המודעות לקיומו של מרכיב כאב עצבי בחולים אונקולוגיים
- להוות כלי עזר שימושי לאבחון כאב עצבי בחולים אונקולוגיים
- לסייע בבחירת טיפול מכוון לכאב עצבי בחולים אונקולוגיים
רקע כללי
- בקרב חולים אונקולוגים הכאב העצבי גורם להפרעה ניכרת, בשכיחות גבוהה, של התפקוד היומיומי ובאיכות החיים ולכן מחייב התייחסות מיוחדת
- בכ-20–40 אחוזים מן החולים האונקולוגיים קיים כאב ממקור עצבי. הכאב עשוי להיות עצבי "טהור" או מעורב (כלומר עצבי ונוציצפטיבי במקביל). יש לזכור לכן שקיומו של כאב נוציציפטיבי אינו שולל קיום במקביל של כאב עצבי
- כאב עצבי נפוץ בחולים אונקולוגיים במהלך המחלה והטיפול בה. יתרה מזאת, שיעור גבוה מהמחלימים יוסיפו לסבול מכאב עצבי זמן ממושך לאחר סיום הטיפול במחלתם ואף לאחר הבראה ממנה
- מאחר שהטיפול בכאב העצבי הוא על פי רוב ייחודי, קיימת חשיבות מרבית לאבחונו המוקדם ככל שניתן, ולהכוונת הטיפול בהתאם
- הכאב העצבי עשוי להיות אקוטי או כרוני (כאב הנמשך מעבר לשלושה חודשים)
- הגורמים לכאב העצבי רבים ומגוונים (ראו טבלה מספר 1), אולם ככלל ניתן לחלקם לשתי קבוצות עיקריות:
הערה: במקרים נדירים יחסית ייתכן קיומו של כאב עצבי שאינו שייך לשתי הקטגוריות הקודמות לדוגמה: פריצת דיסק מותנית.
- השכיחות הגבוהה של כאב אונקולוגי מחייבת דיון על כאב בכל מפגש רופא ומטופל. הצלחת הטיפול בכאב מותנית באבחון נכון של הגורם לו, עוצמתו ומידת האקוטיות שלו.
טבלה מספר 1: מאפייני כאב עצבי בחולים אונקולוגים
| הגורם לכאב | מאפיינים עיקריים | שכיחות | הערות |
|---|---|---|---|
| פגיעה ישירה על ידי רקמת הגידול או גרורות | פיזור נוירואנאטומי תואם למיקום הגידול | 40-20 אחוזים | שכיח קיום בו זמני של כאב עצבי ונוציציפטיבי |
| כימותרפיה וטיפולים ביולוגיים | |||
| 1. טקסנים Paclitaxel (TAXOL) |
בכל התרופות פיזור סימטרי בצורת גרביים וכפפות | 60 אחוזים | סימפטומים לרוב משתפרים או חולפים תוך כ-3 חודשים מסיום הטיפול אך תיתכן פגיעה שאריתית קבועה. קיימת קורלציה בין חומרת הפגיעה הכרונית לבין תסמונת הכאב החריפה המופיעה יומיים לאחר טיפול בטקסול בטיפול דו/תלת שבועי |
| דוסטקסל (TAXOTERE) נב-פקליטקסל (ABRAXANE) |
היפואסטזיה, כאב בפיזור כפפות וגרביים, תיתכן הפרעה בשווי משקל.
מאפיינים דומים, עוצמה פחותה |
15 אחוזים 50-19 אחוזים |
|
| 2. אפותילונים איקסבפילון (IXEMPRA) |
מאפיינים דומים | 88-40 אחוזים | |
| 3. פלטינום ציספלטין (CISPLAIIN) |
מאפיינים דומים, תיתכן פגיעה מוטורית | 60 אחוזים | פגיעה הפיכה (מידע מוגבל) |
| אוקסליפלטין (ELOXAIIN) | ירידה בתחושת מגע, ויברציה ומנח | 75-60 אחוזים | שיפור צפוי תוך 4–6 שבועות מסיום טיפול |
| קרבופלטין | היפואסטזיה, היפראסטזיה לקור או לחום, דיסאסטזיות | לא שכיח | עלול להחמיר לאחר סיום הטיפול ואף להישאר קבוע. תיתכן פגיעה עצבית בשמיעה |
| 4. תוצרי וינקה וינקריסטין |
אין מידע מדויק | 60 אחוזים | קיימת קורלציה בין התסמונת הנוירולוגית האקוטית לבין הפגיעה העצבית המתמשכת |
| וינורלבין (NAVELBINE) | פרסטזיה והיפראסטזיה, תיתכן חולשת שרירים דיסטלית והתכוצויות שרירים. תיתכן הפרעה עצבית אוטונומית (אורטוסטטיזם, אין-אונות, עצירות) | 47-20 אחוזים | לא שכיח גם במינונים גבוהים |
| 5. אריבולין (HLAVEN) | בדומה לוינקריסטין בדומה לטקסנים |
כ-35 אחוזים | לרוב חולף לאחר סיום טיפול, אך תיתכן גם החמרה לאחר הסיום |
| 6. בורטזומיב (VELCAUE) | היפואסטזיה, מלווה בירידה בתחושת מצב | 75-12 אחוזים | ברוב המקרים חומרה קלה, הפיך |
| 7. תלידומיד (THALIDOMIDE) | היפואסטזיה, ירידה בתחושת מצב. תיתכן פגיעה מוטורית ופגיעה אוטונומית מלווה בעצירות |
עד 44 אחוזים | בחלק קטן מהמקרים חומרה קשה, הפיך מחמיר במינון מצטבר אך לרוב לא מעבר ל-5–6 מחזורי טיפול. במתן תת-עורי סיכון מופחת ביחס למתן תוך ורידי. אין מידע על הטווח הארוך |
| ניתוחים | |||
| 1- ניתוחי שד | 1 - כאב משולב בשינוי בתחושה באזור בית החזה והזרוע | 70-20 אחוזים | יכול להופיע זמן רב אחרי הניתוח |
| 2- ניתוחי דופן בית החזה והבטן | 2- פיזור של העצב הבין צלעי התואם באזור החתך והנקזים | 65-5 אחוזים | |
| 3- קטיעות גפיים | 85-50 אחוזים | כאב פנטום ו/או כאב בגדם | |
| הקרנות | פגיעה בפלקסוסים | 5-2 אחוזים | עלול להופיע חודשים-שנים אחרי ההקרנות |
| תסמונת פאראנאופלסטית | נוירופתיה סנסורית מפושטת | נדיר | |
| אחרים | שלבקת חוגרת
מנינגיטיס קרצינומטוטית |
8-1 אחוזים 5 אחוזים מהמטופלים בשלב מתקדם |
|
אבחון כאב עצבי בחולים אונקולוגיים
הבסיס העיקרי לאבחון כאב עצבי הוא קליני ומסתמך על אנמנזה ובדיקה גופנית. בדיקות עזר עשויות לתמוך באבחנה, אך היעדר אינו שולל את קיומו של הכאב העצבי.
אנמנזה
- מיקום כאב תואם מבנה עצבי ידוע (לדוגמה עצב היקפי ספציפי, שורש עצב, חוט שדרה וכיוצא בזה) או בפיזור גרביים-כפפות האופייני לנוירופתיות היקפיות
- הכאב בעל אופי שורף, דוקר, מושך או דמוי זרם
- קיום נימול ו/או ירידה בתחושה ו/או רגישות יתר למגע (אלודיניה) ו/או חולשת שרירים (ראו טבלה מם 2)
- הסימפמומים עשויים להחמיר בשעות הלילה
- בירור מקיף של הגורמים האפשריים לכאב - כולל ניתוחים, טיפולים כימותרפיים, סימני הרפס ועוד
- במקרה שמדובר בטיפול כימותרפי - חשיבות למינון המצטבר של הטפול והמהלך של התפתחות הכאב עם המשך הטיפול. הגורם לו, עוצמתו ומידת האקוטיות שלו
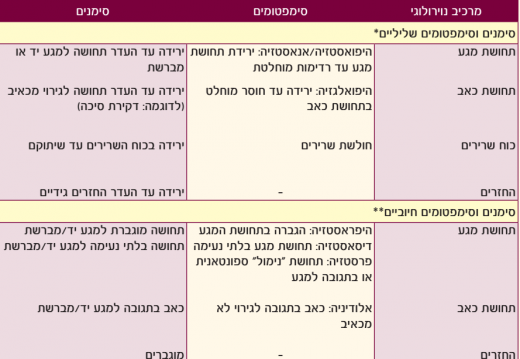
טבלה מספר 2: סימנים וסימפטומים הנלווים לכאב עצבי ועשויים לסייע באבחונו
* סימפטומים וסימני חסר נוירולגי
** סימפטומים וסימנים נוירולגיים מוגברים
בדיקה
קיום ממצא נוירולוגי (חסר או עודף) בפיזור תואם לתלונות החולה (ראו טבלה מספר 2 לעיל).
- בדיקות עזר
- ממצא במבחני הדמיה כמו CT (Computed Tomography), MRI (Magnetic Resonance Imaging) או PET (Positron Emission Tomography) המתאים מבחינת מיקום לתמונה הקלינית יתמוך באבחנה
- במקרים בהם קיימת דילמה אבחונית בדיקת EMG (Electromyography) עשויה לסייע בקביעת האבחנה. בדיקה זו אינה תנאי הכרחי לקביעת קיום כאב עצבי
טיפול בכאב עצבי בחולים אונקולוגיים
- עקרונות
- אין ראיות מוצקות ליעילות טיפול המונע התפתחות כאב עצבי בחולים אונקולוגיים
- הכאב העצבי בחולים אלה הוא דינמי ועשוי להשתנות במהלך הטיפול האונקולוגי ובעקבותיו. לכן מתחייב מעקב הדוק והתאמת הטיפול האונקולוגי לממצאי המעקב (לדוגמה: הפחתת מינון או שינוי טיפול כימותרפי הגורם לנוירופתיה אפילו טרם הופעת כאב עצבי)
- מסמך זה מתמקד בטיפול התרופתי בכאב האונקולוגי העצבי אם כי יש לזכור שטיפולים נוספים כמו פעולות פולשניות, רפואה משלימה ועוד, עשויים לסייע להקלת הכאב בחלק מן החולים
- לצורכי פשטות, המסמך הנוכחי מתייחס לשתי קטגוריות עיקריות של כאב עצבי: אקוטי וכרוני
כאב עצבי אקוטי (כאב שהתפתח או הוחמר בסמוך למועד הבדיקה)
- כאב עצבי אקוטי נגרם על פי רוב מן המחלה הפעילה או כתוצאה מהתערבות טיפולית - בעת ההתערבות או סמוך למועד ביצועה
- הופעת כאב עצבי אקוטי מחייבת בירור אונקולוגי. במקביל, יש להתחיל בטיפול אנלגטי ללא דיחוי
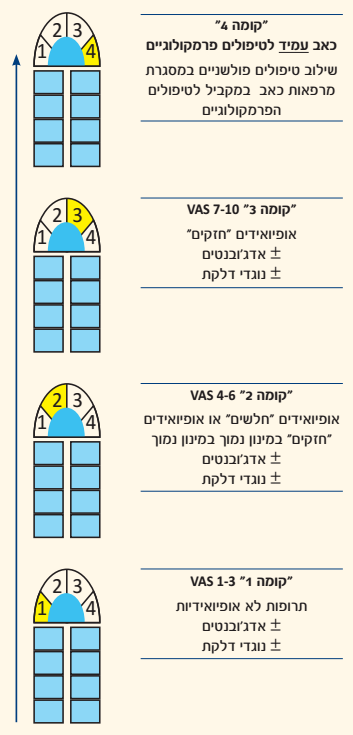
- כאב עצבי עשוי להגיב למשככי כאב, נוגדי דלקת ו/או אופיואידים תוך התאמת עצימות הטיפול לעוצמת הכאב על פי הנחיות ארגון הבריאות העולמי לטיפול בכאב אונקולוגי (ראו איור מספר 1: "מעלית הכאב")
- יש להתחיל בטיפול המותאם לעוצמה הנוכחית של הכאב ולא לעבור דרך שלבים קודמים (לדוגמה - בכאב בעוצמה גבוהה יש להתחיל באופיואידים חזקים תוך שילוב תרופות נוספות כפי שיפורט בהמשך)
- כמו כן יש להתאים את הטיפול לשינויים בעוצמת הכאב לאורך היממה (לדוגמה: מתן אופיואיד מושהה שחרור לכאב קבוע והוספת אופיואיד קצר טווח לכאב מתפרץ)
- לרשות הרופא המטפל עומדות תרופות ייחודיות לכאב עצבי הכוללות נוגדי כפיון, נוגדי דיכאון וסטרואידים, תרופות אלה מכונות "אדג'ובנטיות". במקרים בהם אובחן כאב עצבי אקוטי מומלץ לשלב תרופות אלה
- איור מספר 1
- "מעלית" הטיפול הפרמקולוגי בכאב האונקולוגי:
- הערה
בכל "קומה" ניתן לשלב טיפולים פיזיקליים, פסיכולוגיים, משלימים ואחרים על פי הנדרש.
אופיואידים "חלשים": קודאין, טרמדול, ביופרנורפין.
אופיואידים "חזקים": מורפין, אוקסיקודון, פנטניל, מטדון.
אדג'ובנטים: תרופות שלא נועדו מלכתחילה לכאב אך הן בעלות אפקט אנלגטי (בעיקר לכאב עצבי) לדוגמה תרופות נוגדות דיכאון ופרכוס (פירוט בטבלה מספר 3) וסטרואידים.
כאב עצבי כרוני (כאב קיים, בפרק זמן העולה על שלושה חודשים, ללא שינוי או שיפור מהותי)
- כאב עצבי כרוני הוא על פי רוב סיבוך של המחלה האונקולוגית או של הטיפול בה
- ההמלצות מבוססות על הטיפול בכאב נוירופתי ממקור שאינו אונקולוגי (עקב העדר מידע מקיף לגבי טיפול ספציפי בכאב עצבי אונקולוגי ובהנחה שמדובר במנגנוני כאב דומים)
- קו הטיפול הראשון הוא באמצעות תרופות אדג'ובנטיות (המפורטות בטבלה מספר 3)
- קווי הטיפול הבאים הם באמצעות טרמדול/אופיואידים או בשילובים בין תרופות (לדוגמה נוגד כיפיון ונוגד דיכאון או נוגד כיפיון ואופיואיד וכיוצא בזה)
- טבלה מספר 3 - תרופות קו ראשון לטיפול בכאב עצבי כרוני
| משפחה | שם גנרי | שמות מסחריים | מינון יומי התחלתי (מיליגרם) | מינון יומי מקובל (מיליגרם) | מספר מנות ליום |
|---|---|---|---|---|---|
| נוגדי פירכוס, חסמי תעלות סידן | פרגבלין בפנטין |
Lyrica GabapentinNeurontin |
150-50 800-600 |
600-150 3600-900 |
2 3-2 |
| נוגדי דיכאון SNRI (Serotonin Norepinephrine Reuptake Inhibitors) | דולוקסטין ונלפקסין |
Cymbalta Venla, Effexor |
30 75-37.5 |
120-60 225-150 |
1 2-1 |
| נוגדי דיכאון טריציקלים | נורטריפטילין דזיפרמין אמיטריפטילין |
Nortylin Deprexan Elatrolet, Elatrol |
25-12 25-12 25-10 |
100-50 100-50 100-50 |
1 1 1 |
- הערות
- טיפול בסטרואידים עשוי להיות יעיל כאשר הגורם לכאב הוא לחץ או הסננת רקמה עצבית על ידי גידול
- בהיעדר מחקרים מספקים ובשל קושי בניטור ותופעות לוואי, אין באפשרותנו לתת המלצה מפורטת לשימוש בקנאביס רפואי
שמות המשתתפים
לפי האי-ב'
- פרופסור אילון איזנברג - מנהל יחידת המחקר, המכון לרפואת כאב, הקריה הרפואית רמב"ם והפקולטה לרפואה, הטכניון, חיפה
- ד"ר סילביו בריל - יו"ר האגודה הישראלית לכאב, מנהל המכון לטיפול בכאב המרכז הרפואי ת"א
- ד"ר איתי גור אריה - מנהל המכון לרפואת כאב, המרכז הרפואי ע"ש שיבא, תה"ש
- ד"ר יונתן (ג'וני) גרינפלד - מרכז את הטיפול התמיכתי במרכז הרפואי אסף הרופא, מומחה בנוירו-אונקולוגיה
- ד"ר אליעד דוידסון - מנהל היחידה לשיכוך כאב, בית חולים הדסה, ירושלים
- ד"ר איילת מדברי - מומחית בהרדמה וברפואה לשיכוך כאב. המכון לרפואת כאב רמב"ם והפקולטה לרפואה הטכניון. מחלקת הרדמה היחידה לשיכוך כאב מרכז רפואי רבין קמפוס גולדה השרון
- ד"ר אופיר מורג - מומחית באונקולוגיה, מרכז הסרטן והמכון לרפואת כאב, המרכז הרפואי ע"ש שיבא, תה"ש
- ד"ר ורד סימוביץ' - יו"ר החוג לטיפול בכאב של איגוד רפואת המשפחה, מומחית ברפואת משפחה
- ד"ר אורה רוזנגרטן - יו"ר החוג לטיפול פליאטיבי, האיגוד הישראלי לאונקולוגיה קלינית ורדיותרפיה. מנהלת היחידה לאונקולוגיה גינקולוגית, המרכז הרפואי שערי צדק
- ד"ר יקיר רוטנברג - מומחה באונקולוגיה, מכון שרת לאונקולוגיה, מ.ר. הדסה, ירושלים
- פרופסור פסח שוורצמן - מנהל המחלקה לרפואת משפחה ושירות שיכוך כאב, שב"כ מחוז דרום, אוניברסיטת בן-גוריון


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק