אוריינות בריאות, ואוריינות בריאות מקוונת - נגישות למידע בריאותי כמפתח לשוויון הזדמנויות בחברה
הופניתם מהדף אוריינות בריאות לדף הנוכחי.
| אוריינות בריאות, ואוריינות בריאות מקוונת - נגישות למידע בריאותי כמפתח לשוויון הזדמנויות בחברה | ||
|---|---|---|
| יוצר הערך | עפרה מהודר ofra@medi-kal.com | |
תקציר
אוריינות פירושה ידיעת קרוא וכתוב.
אוריינות בריאות (להלן א"ב) כוללת את המיומנויות הקוגניטיביות והחברתיות, הקובעות את המוטיבציה והיכולת של פרטים להשיג גישה למידע, להבין אותו ולהשתמש בו, בדרכים המקדמות בריאות תקינה ושומרות עליה. חלקים גדולים באוכלוסייה סובלים מא"ב נמוכה. א"ב נמוכה קשורה עם אורח חיים לא בריא, תחלואה גבוהה ושימוש לקוי בשירותי הבריאות. על כן, א"ב נמוכה מהווה בעיה משמעותית בבריאות הציבור. ניתן להתמודד עם בעיה זו בשני אופנים עיקריים:
- תוכניות ארוכות טווח להעלאת רמת האוריינות באוכלוסייה
- התאמת חומרי ההדרכה בבריאות הציבור לרמת האוריינות הקיימת
מאז סוף המאה ה-20 נוסף היבט חדש: eHealth (בריאות מקוונת) - השימוש בטכנולוגיות מידע חדישות, ובעיקר באינטרנט, לצורך שיפור הבריאות והשימוש בשירותי הבריאות. לאור ההתפתחויות, הוגדר מושג נוסף: אוריינות בריאות מקוונת (eHealth Literacy) — היכולת לחפש, למצוא ולהבין מידע בנושאי בריאות ממקורות אלקטרוניים, להעריך את איכותו של המידע וליישם אותו על מנת להתייחס לבעיית בריאות נתונה או לפתור אותה. א"ב מקוונת (אב"מ) משלבת היבטים של כמה סוגי אוריינות, ומיישמת אותם בתחום קידום הבריאות בעולם המקוון. גם אב"מ מתפלגת באוכלוסייה באופן שאוכלוסיות בעלות אב"מ נמוכה הן אוכלוסיות חולות וחלשות יותר, ולהפך. בסקירת ספרות זו יוצגו גישות שונות להתמודד עם פערים חברתיים־בריאותיים אלה.
אוריינות
באופן מילולי, אוריינות פירושה ידיעת קרוא וכתוב, ואדם אוריין הוא "אדם שמסוגל לקרוא, לכתוב ולהבין קטע קצר בנוגע לחיי היום־יום שלו"[1]. בתקנת האוריינות הלאומית של ארצות הברית (1991 ,National Literacy Act), ניתנת הגדרה רחבה יותר של אוריינות: "היכולת לקרוא ולכתוב, לערוך חישובים (numeracy) ולפתור בעיות, ברמת המיומנות הנדרשת כדי לתפקד בעבודה ובחברה, להשיג מטרות אישיות, ולפתח את הידע והפוטנציאל האישי[2].
המושג אוריינות התרחב הרבה מעבר לכך, ומשתמשים בו כדי לתאר את המיומנות של אדם בשימוש במידע בתחום מסוים. מדברים, לדוגמה, על "אוריינות תזונתית", "אוריינות פיננסית", "אוריינות מחשב", "אוריינות מדעית", "אוריינות מדיה".
אוריינות בריאות - Health Literacy
המושג "אוריינות בריאות" (health literacy) משמש כדי לתאר את שטח החיתוך בין תחום האוריינות לבין תחום הבריאות. במהלך השנים קיבל מושג זה הגדרות שונות. ארגון הבריאות העולמי (WHO) משתמש בהגדרה לפיה: "אוריינות בריאות (להלן א"ב) כוללת את המיומנויות הקוגניטיביות והחברתיות, הקובעות את המוטיבציה והיכולת של פרטים להשיג גישה למידע, להבין אותו ולהשתמש בו, בדרכים המקדמות בריאות טובה ושומרות עליה". לפי הגדרה אחרת, א"ב פונקציונלית מתבטאת ביכולת ליישם כישורי אוריינות, על חומרים מתחום הבריאות, כגון: מרשמים, תוויות של תרופות, והוראות לטיפול בבית[3]. במחקרים שהתבססו על ההגדרה הזאת נמצא, שא"ב פונקציונלית לקויה מציבה חסם משמעותי בפני חינוך־לבריאות של חולים במחלות כרוניות[4], ושהיא מטילה על מערכת הבריאות הוצאות כבדות, למשל עקב שימוש לא נכון או לא מותאם בתרופות[5].
לדעתו של Nutbeam[6], הגדרה זו של א"ב הייתה צרה מדי, והחמיצה חלק גדול מהמשמעות העמוקה של אוריינות בחיי היום יום. על כן, הרחיב את ההגדרה לשלוש רמות של א"ב, לפי המשמעות שלהן בהקשר של קידום בריאות:
- א"ב פונקציונלית — היכולת להבין מידע עובדתי על סיכונים בריאותיים, ועל אופן השימוש בשירותי הבריאות. לדוגמה: היכולת להבין עלונים בנושאי בריאות. יכולת זו היא משמעותית בעיקר ברמת הפרט
- א"ב אינטראקטיבית — היכולת לפתח מיומנויות אישיות לצורך פעילות בתוך מערך התמיכה הבריאותי, כלומר — באינטראקציה מול אנשי מקצועות הבריאות. המיומנויות הנדרשות כדי לנהל את הבריאות מתוך שותפות עם אנשי המקצוע[1]. לדוגמה: ההבנה מתי לפנות לרופא, מתי לחדר מיון, ואיך לנהל את התקשורת איתם וביניהם
- א"ב ביקורתית — הבנת מידע על גורמים חברתיים ופוליטיים המשפיעים על הבריאות, לצורך העצמה אישית וקהילתית, ואפשרות להשגת שינויים בארגון ו/או במדיניות[6]. היכולת לנתח מידע בריאותי באופן ביקורתי, להעלות מודעות, ולהשתתף בפעילויות להסרת חסמים להשגת הבריאות[1]. אוריינות זו היא משמעותית לא רק ברמת הפרט, אלא גם ברמת האוכלוסייה. דוגמה לשימוש בא"ב ביקורתית בישראל: ביקורת של חולים על סל התרופות, וההבנה איך ליצור לחץ ציבורי לשינוי הרכבו
את השינויים הרבים בהגדרת המושג א"ב לאורך השנים סיכם Nutbeam כיציקת "שמן חדש לתוך עששיות ישנות" (”new oil into old lanterns“). הוא מדגיש כי מדובר, בסך הכול, באריזה חדשה יותר של הקשר הידוע בין חינוך לבין העצמה. הוא מזכיר כי תוכניות חינוך לבריאות משמשות כבר שנים רבות כאמצעי לניוד חברתי (social mobility), הן במדינות מפותחות, והן במדינות מתפתחות. הודות להרחבת ההגדרה, כעת אפשר לומר, כי תוכניות חינוך לבריאות מסייעות לניוד חברתי של אוכלוסיות מוחלשות על ידי כך שהן מסייעות לפיתוח א"ב אינטראקטיבית וא"ב ביקורתית.
Peerson & Saunders מבדילות בין א"ב לבין אוריינות רפואית. אוריינות רפואית מתמקדת, לדידן, במיומנויות מקדמות־בריאות בתוך מערכת הבריאות. א"ב, לעומת זאת, כוללת מיומנויות של קבלת החלטות בעלות השפעה בריאותית גם מחוץ למערכת הבריאות — במקום העבודה (לדוגמה: האם לעלות במדרגות או במעלית), בסופרמרקט (האם לקנות ירקות או חטיפים), בפעילויות פנאי, במשפחה ובשכונה. לדעתן, הגדרה נאותה של א"ב צריכה להתייחס ל"רמת הידע, המיומנויות והיכולות האישיות המאפשרות העצמה אישית, מעודדות קבלת החלטות מושכלת, ומאפשרות לאדם להבין ולהשתמש במידע כדי לקדם בריאות טובה ולשמור עליה"[1].
Peerson & Saunders מזכירות כי למרות חשיבותה, א"ב איננה תנאי מספיק, או הכרחי להתנהגות מקדמת בריאות, או לבריאות בכלל. ייתכן שלאדם יהיו הידע ויכולת הבנה בענייני בריאות, והוא יבחר שלא להשתמש בהם. כך לדוגמה יכול להיות אדם המודע לנזקים הנגרמים משתייה מוגזמת של אלכוהול ומבין אותם — ובוחר להתעלם מהם. כמו כן, יכול להיות מצב שלאדם יהיה ידע בנושא בריאותי מסוים, אך הידע לא יהיה מדויק, וכתוצאה, היישום שלו יהיה לקוי. על כן יש להבדיל, לדעתן, גם בין: רכישת ידע והבנתו, לבין הנטייה והיכולת לפעול לפיו בצורה המקדמת בריאות[1].
Nutbeam העיר שהרבה מתוכניות החינוך־לבריאות וקידום הבריאות בשנות ה־70 וה־80 של המאה ה־20 התאפיינו בהסתמכות מרובה על העברת מידע, אך נכשלו בהבנת הקשר המורכב שבין ידע, אמונות, ונורמות חברתיות. תוכניות רבות השיגו תוצאות מאכזבות בכללן, או בחלקים מסוימים של האוכלוסייה, מה שמעלה לדעתו את החשש שהקשר בין ידע לבין פעולה איננו ליניארי, ואינו מובן דיו[6]. כל אלו הן גישות שפותחו בארצות הברית.
באירופה, נערך בשנת 2012 קונסורציום בנושא א"ב (HLS-EU). החוקרים ערכו סקירה שיטתית של ההגדרות השונות לא"ב, וניסו לשלב ביניהן. הם יצרו מטריצה ובה ארבעה ממדים של א"ב, המיושמים על שלושה תחומי בריאות. על פי הקונסורציום האירופאי, ארבעת הממדים של א"ב הם:
- גישה / השגה של מידע בריאותי רלוונטי
- הבנת המידע הבריאותי
- עיבוד ואמידה של ערך המידע הבריאותי
- יישום / שימוש במידע בריאותי
שלושת תחומי הבריאות בהם מיושמת האוריינות הזו הם:
- טיפול רפואי
- מניעת מחלות
- קידום בריאות[7]
כך נוצרת המטריצה הבאה (טבלה מספר 1).
| תחום בריאותי | השגת מידע בריאותי רלוונטי | הבנת מידע בריאותי רלוונטי | הערכת מידע בריאותי רלוונטי ועיבודו | שימוש / יישום במידע בריאותי רלוונטי |
|---|---|---|---|---|
| טיפול רפואי | יכולת להשיג מידע בנושאים רפואיים או קליניים | יכולת להבין מידע רפואי ולהסיק ממנו משמעות | יכולת לאמוד את ערכו של המידע שהושג ולפרש אותו | יכולת לקבל החלטות מושכלות בנושאים רפואיים |
| מניעת מחלות | יכולת להשיג מידע על גורמי סיכון בריאותיים | יכולת להבין מידע על גורמי סיכון ולהסיק מכך משמעויות | יכולת לפרש ולאמוד את ערכו של מידע על גורמי סיכון בריאותיים | יכולת לקבל החלטות מושכלות לגבי גורמי סיכון בריאותיים |
| קידום בריאות | יכולת להתעדכן לגבי גורמים המשפיעים על הבריאות, בסביבה הפיזית והחברתית | יכולת להבין מידע לגבי גורמים המשפיעים על הבריאות, בסביבה הפיזית והחברתית | יכולת לפרש ולאמוד את ערכו של מידע לגבי גורמים המשפיעים על הבריאות, בסביבה הפיזית והחברתית | יכולת לקבל החלטות מושכלות לגבי גורמים המשפיעים על הבריאות, בסביבה הפיזית והחברתית |
הערכת א"ב
קיימים מגוון כלים להערכה של רמת א"ב של נבדקים, רובם עדיין מתמקדים בא"ב פונקציונלית. הכלים הנפוצים ביותר להערכת א״ב באנגלית הם ה־TOFHLA (Test of Functional Health Literacy in Adults)[8] וגרסתו המקוצרת STOFHLA[9]. השאלון מאפשר הערכה של אוריינות חשבונית, וכן של יכולת קריאה והבנה של קטעי טקסט מחיי היום יום. שאלון זה תורגם לעברית ותוקף על מדגם של חולים ישראלים על ידי בראון־אפל ואח', וקיבל את השם HHLT (Hebrew Health Literacy Test)[10]. בשאלון זה, קטעי הטקסט מוצגים על כרטיסיות, והשאלות נשאלות בעל פה. לדוגמה: על כרטיסייה כתוב "יש לקחת כדור אחד כל 6 שעות". המראיין שואל בעל פה את הנבדק: "לקחת כדור בשעה 7 בבוקר. מתי עליך לקחת את הכדור הבא?". בשאלות לבחינת הקריאה וההבנה מוצגות לנבדק כרטיסיות עם טקסט של הזמנה לבדיקה או לרופא, והוא נשאל בעל פה שאלות של הבנת הנקרא. שאלון א"ב נוסף באנגלית נקרא REALM[11]. בנוסף לשאלוני א"ב כלליים, פותחו גם שאלוני א"ב ספציפיים למחלות מסוימות. כך, לדוגמה, פותחו שאלון א"ב לתחום רפואת השיניים — TOFHLID[12], שאלון א"ב לחולי סוכרת[13], וכן שאלון אוריינות תזונתית[14].
א"ב נמוכה כבעיה בבריאות הציבור
בסקר לאומי בארצות הברית נמצא כי כ־90 מיליון אמריקאים (כרבע מהאוכלוסייה) סבלו מרמת א"ב נמוכה[15]. א"ב נמוכה אופיינית בעיקר למבוגרים חסרי השכלה תיכונית, הסובלים ממגבלות בריאותיות (הדגשה שלי), שיש להם גישה מוגבלת למשאבים, המשתייכים לקבוצות מיעוט באוכלוסייה, או שהם מהגרים[16]. ההתפלגות של רמת הא"ב באוכלוסייה דומה להתפלגות האוריינות בכלל. בעיה זו חמורה יותר במדינות מתפתחות, ובקבוצות מוחלשות כמו נשים[17]. האם הבריאות הלקויה היא הגורם של הא"ב הנמוכה או התוצאה שלה? גם וגם, כנראה.
א"ב נמוכה מהווה בעיה משמעותית בבריאות הציבור. בשנת 2004 פרסמו Dewalt וחבריו סקירה שיטתית בנושא: התוצאים הבריאותיים של א"ב נמוכה[18]. בסקירה נכללו 44 מחקרים. רוב המחקרים העריכו א"ב באמצעות שאלוני REALM או TOFHLA. במחקרים אחרים נעשה שימוש במבחן WRAT להערכת אוריינות כללית. נבדקים עם רמת א"ב נמוכה התאפיינו בתוצאים בריאותיים גרועים יותר: פחות ידע, יותר סמני מחלה, מדדי תחלואה גרועים יותר, מצב בריאות כללי ירוד יותר, ושימוש מופחת במשאבים בריאותיים. כהכללה, חולים בעלי א"ב נמוכה היו בסיכון גבוה פי 1.5 עד 3 לסבול מתוצא בריאותי נמוך, יחסית לבעלי א"ב גבוהה יותר. ראו דוגמאות בטבלה מספר 2.
| קטגוריית תוצא | שאלון אוריינות | תוצא | קשר עם א״ב נמוכה |
|---|---|---|---|
| ידע | REALM | ידע בנושא עישון | פחות ידע |
| S-TOFHLA | ידע בנושא יתר לחץ דם, ידע בנושא סוכרת | פחות ידע | |
| WRAT | הבנת הוראות במכתב שחרור מחדר מיון | פחות ידע | |
| בדיקות סיקור ורפואה מונעת | S-TOFHLA | מעולם לא קיבלו חיסון נגד שפעת לא עשו ממוגרפיה בשנתיים האחרונות מעולם לא עברו משטח PAP |
OR=1.4 OR=1.5 OR=1.7 (OR - Odds Ratio) |
| סמנים ביוכימיים | S-TOFHLA | שליטה גרועה בסוכרת סוג 2 | OR=2.3 |
| תחלואה | S-TOFHLA | הימצאות דיכאון | OR=1.2 |
| REALM | אבחון סרטן ערמונית בשלב מאוחר | OR=1.6 | |
| אשפוזים | TOFHLA | אשפוז | RR=1.69
(RR - Relative Risk) |
| מצב בריאות כללי | TOFHLA | מצב בריאות כללי ירוד — דיווח עצמי | OR= 1.7 - 2.2 |
בשנת 2011 התפרסמה סקירת ספרות מעודכנת באותו נושא. בסקירה השיטתית זוהו 96 מחקרים באיכות סבירה ומעלה. בניתוחם נמצא קשר עקבי בין א"ב נמוכה לבין שיעור גבוה יותר של אשפוזים, שימוש מוגבר ברפואת חירום, שיעור נמוך יותר של שימוש בממוגרפיה ובחיסונים נגד שפעת, יכולת מופחתת לשימוש נאות בתרופות, יכולת מופחתת של הבנת מסרים בריאותיים, ובקרב קשישים — מצב בריאות כללי ירוד יותר, ושיעורי תמותה מוגברים. לדעת החוקרים, פערים ברמת הא"ב מסבירים גם פערים בתוצאים מסוימים בין בני אדם ממוצא שונה[19].
באותה שנה התפרסם מחקר שהגדיר את המושג אוריינות בריאות הקשורה למדיה (media health literacy) — מושג שמבוסס על המודל של Nutbeam אשר נמצא קשור להתנהגות בריאותית, מקורות מידע בריאותי והעצמה בקרב בני נוער בישראל[20].
הקשר בין א"ב לבריאות הוא מורכב ורב כיווני. קיים, כנראה, "מעגל קסמים" בו דווקא האנשים החולים, הזקוקים ביותר למידע הבריאותי, יודעים פחות להגיע למידע הזה ולהשתמש בו — וכך הם נעשים חולים יותר. תופעה זו נקראת "חוק היחס ההפוך למידע" של אייזנבך — בקרב האנשים שהצורך שלהם במידע גדול יותר — הנגישות למידע היא הנמוכה ביותר[21]. לאור ממצאים אלה, ודומים להם, אחת המטרות שהציב לעצמו ארגון הבריאות העולמי לקראת המאה ה־21, הייתה: להעלות את רמת האוריינות הבריאותית בעולם[22]. השגתה של מטרה זו דורשת צעדים מורכבים, כגון שיתוף פעולה עם מגזרים שונים — בעיקר מערכות החינוך, סינגור, ועבודה ברמה אזורית, ארצית ועולמית.
יישומים ותוכניות בנושא א"ב
כדוגמה למעורבות של מערכת הבריאות בפיתוח אוריינות ניתן להביא את פרויקט ROR (Reach Out and Read). במסגרת פרויקט זה, מחולקים ספרי ילדים במרפאות של רופאי ילדים. הוריו של כל ילד בגיל שישה חודשים עד חמש שנים שמגיעים לבדיקה שגרתית, מקבלים ספר שמתאים לגיל הילד, והסבר על החשיבות שבהקראת ספרים לילד. בעשרים שנה של פעילות, התערבות זו נערכה ב־50 מדינות בארצות הברית, והגיעה למעל 3 מיליון ילדים ממשפחות מעוטות יכולת[23]. בהשראת תוכנית זו, פותחה באחת מקופות החולים בישראל התוכנית "קריאה לקריאה". סיסמתה: "ספרים הם חלק מבריאות ילדינו". המטרה של תוכניות אלו היא שילדים אלה יגדלו להיות מבוגרים אורייניים ובריאים יותר.
כיצד מתמודדת מערכת הבריאות עם המבוגרים בעלי רמת האוריינות הנמוכה - בישראל קיים ניסיון עשיר בהתמודדות עם א"ב נמוכה בדרכים שונות. כדוגמה ניתן להביא את תוכנית "רפואה שלמה" של משרד הבריאות ואחת מקופות החולים, לקידום הבריאות באוכלוסיית יוצאי אתיופיה בארץ. בישראל כ־120,000 יוצאי אתיופיה. רובם מבוטחים בקופת חולים אחת. עקב פערי שפה ותרבות, קיימת בעיית תקשורת עם יוצאי עדה זו, שפוגמת ביכולת לתת להם שירותי בריאות כפי שמחייב החוק. הבעיה חמורה במיוחד לאור שכיחות גבוהה של מקרי אסתמה וסוכרת שהתגלו בעדה זו בארץ. מטרת העל של התוכנית, הפועלת בארץ מעל עשור, היא: לקדם את בריאות הקהילה האתיופית באמצעות שיפור בתקשורת, פיתוח א"ב וסינגור. ההתערבות כוללת הכשרת מטפלים בקופת חולים בתקשורת רגישה־תרבותית, והעסקת מגשרים מתוך העדה, המשמשים כמתווכים תרבותיים בין החולים לבין הצוות הרפואי (סינגור). ניתן לראות זאת כהתערבות לקידום א"ב אינטראקטיבית. כמו כן מופעלות בקבוצות שונות מתוך העדה תוכניות של חינוך לבריאות, בהתאם לצרכיהן הייחודיים[24].
התאמת חומרים כתובים לרמת א"ב
במערכת הבריאות נעשה שימוש נרחב בחומרים כתובים: עלונים של תרופות, מכתבי שחרור, הפניות לבדיקות ועוד. מאות מחקרים מצביעים על כך, שבהינתן רמת הא"ב הקיימת, רוב המידע הבריאותי כתוב ברמה גבוהה מזו שביכולתו של רוב הציבור להבין[25]. עד שתושג המטרה של העלאת רמת האוריינות, יש אפשרות להתמודד עם הבעיה על ידי התאמת החומרים בבריאות הציבור (עלונים וכדומה) לרמת האוריינות הקיימת בציבור. קיימות מגוון דרכים להתאמת חומרים בנושאי בריאות לרמת אוריינות נמוכה. בחומר כתוב ניתן, למשל, להשתמש בשפה פשוטה יותר, ולהעשיר את המידע הכתוב באמצעות תמונות (pictographs). כך נעשה, לדוגמה, בהוראות השחרור של קשישים בעלי רמת א"ב נמוכה בארצות הברית[26].
דוגמה להתאמת חומרים בישראל: אחת מקופות החולים ערכה תוכנית התערבות בקרב חולי סוכרת, שהתמקדה בא"ב[27]. מטרת התוכנית הייתה לעזור לחולים לפתח מיומנויות טיפול עצמי, לעודד השתתפות החולים בקבוצות, ולאפשר להם לצבור כוח חברתי ופוליטי. השגתן של מטרות אלה דורשת מיומנויות אישיות, קוגניטיביות וחברתיות, הכלולות במושג אוריינות בריאות. על כן, פיתוח א"ב בקרב אוכלוסיית חולי הסוכרת נתפשה כקריטית להשגתן של מטרות התוכנית. התוכנית נמשכה שלוש שנים. בהתאם לרמות / סוגים של א"ב, אפשר להתייחס אליה בשלושה חלקים:
- קידום א"ב פונקציונלית בסוכרת. המטרה: "השגת מיומנויות קריאה וכתיבה מספיקות להתמודדות יעילה בסיטואציות יום־יומיות". המיומנויות הנדרשות להתמודדות עם סוכרת בחיי היום־יום הן רבות ומורכבות. חולה הסוכרת נדרש לשמור על תזונה מאוזנת, לעסוק בפעילות גופנית מתאימה, להימנע מעישון, לרכוש מיומנויות טיפול בכף הרגל, ולבקר במרפאה באופן קבוע. בהתאם לכך, פיתחה קופת החולים ערכה לחינוך לבריאות לחולי סוכרת, אשר כללה:
- עלונים נפרדים העוסקים במיומנויות השונות של טיפול עצמי, כולל: תזונה לחולי סוכרת, טיפול בכף הרגל, פעילות גופנית, הזרקה עצמית של אינסולין ושימוש בתרופות אחרות למחלה
- "תעודת זהות סוכרתית" ויומן טיפול אישי
- קלטת וידאו ובה הדגמות מצולמות של טיפול בכף הרגל ושל הזרקה עצמית של אינסולין, הכוללות עדויות אישיות של חולים על הצורה שבה שילבו את המיומנויות הללו בחיי היום יום שלהם
- קידום א"ב אינטראקטיבית בסוכרת. המטרה: "פיתוח מיומנויות קוגניטיביות ואורייניות המאפשרות לקחת עמדה פעילה בפעילויות היום־יומיות, להפיק מידע ולגזור משמעות מצורות שונות של תקשורת, וליישם מידע חדש בנסיבות משתנות". במסגרת תוכנית ההתערבות הנ"ל קיבלו מעל 1200 מטפלי הסוכרת באותה קופה (רופאים, אחיות ודיאטנים) הכשרה בתקשורת המעודדת העצמה של החולים במקום התקשורת המעודדת ציות להוראות, בה היו רגילים להשתמש. אנשי המקצוע לימדו את חולי הסוכרת כיצד לתמוך בחולים אחרים סביבם, ועודדו את החולים לשתף בידע שלהם את האנשים הקרובים אליהם
- קידום א"ב ביקורתית בסוכרת. המטרה: "פיתוח מיומנויות קוגניטיביות מתקדמות, שניתן ליישם אותן כדי לנתח מידע באופן ביקורתי, ולהשתמש במידע הזה כדי להשיג יתר שליטה על אירועים ומצבי חיים". מספר חולים הקימו "אתרי מרכזייה" (directories) באינטרנט המעניקים גישה למידע ברמה גבוהה: אתרים הדנים בסיבוכים של סוכרת, לוחות מודעות לחולים, דיווחים מכנסים שנכתבים על ידי חולי סוכרת, ועצות מועילות לשיפור איכות החיים
אוריינות בריאות מקוונת - eHealth literacy
הנושא של אתרי אינטרנט בנושא סוכרת, או בכל נושא בריאותי אחר, כלול בתחום שנקרא: ehealth (בריאות מקוונת). גם למושג electronic health”) eHealth“), ישנן הגדרות שונות. לפי אחת ההגדרות המקובלות, ”eHealth“ פירושה "השימוש בטכנולוגיות מידע חדישות, ובעיקר באינטרנט, לצורך שיפור הבריאות והשימוש בשירותי הבריאות"[28]. בשנת 2010 הגדירו Kreps & Neuhauser את המתרחש בתחום ה־eHealth כ"מהפיכה בעולם שירותי הבריאות, אשר טומנת בחובה הבטחה עצומה לשיפור הגישה לשירותי הבריאות ולקידום הבריאות" (עמוד 329). לדעתם, המגוון הרחב של יישומי eHealth, כמו אתרי מידע בריאותי, תוכנות לסיוע בקבלת החלטות רפואיות, תוכניות חינוך לבריאות המותאמות לצרכים שונים, אתרים של מוסדות רפואיים, אפליקציות רפואיות למכשירים ניידים, ויישומים של רפואה־מרחוק (telemedicine), מבטיחים לשפר את הגישה הן של הצרכנים והן של אנשי המקצוע למידע רלוונטי, להעלות את איכות השירות, לצמצם טעויות בטיפול, להרחיב שיתופי פעולה ולעודד אימוץ של אורח חיים בריא. אולם, ביחד עם ההבטחה הזאת מגיעה, לדעתם, "אחריות מאיימת" (daunting responsibility) לעצב אמצעי בריאות מקוונים אשר ביכולתם לתקשר עם קהל מגוון של צרכני בריאות, ספקי שירותים וקובעי מדיניות. אחד האתגרים הגדולים בתחום הזה הוא, שוב, הרמות השונות של א"ב באוכלוסייה. הם מציעים להתמודד עם אוריינות נמוכה, גם באינטרנט, על ידי התאמת החומרים לרמת האוריינות הקיימת. זאת, בין השאר, באמצעות שימוש בשפה המותאמת לרמת האוריינות של הקורא, שימוש מוגבר בגרפיקה ובסרטונים, וסיפורים דרמטיים ומשעשעים שהגולשים יוכלו להזדהות איתם[25]. לאור ההתפתחויות בתחום הבריאות המקוונת, הוגדר מושג נוסף: אוריינות בריאות מקוונת (eHealth Literacy) — היכולת לחפש, למצוא ולהבין מידע בנושאי בריאות ממקורות אלקטרוניים, להעריך את איכותו של המידע וליישם אותו על מנת להתייחס לבעיית בריאות נתונה או לפתור אותה[29]. א"ב מקוונת משלבת היבטים של כמה סוגים שונים של אוריינות, ומיישמת אותם על התחום של קידום בריאות בעולם המקוון (On-line).
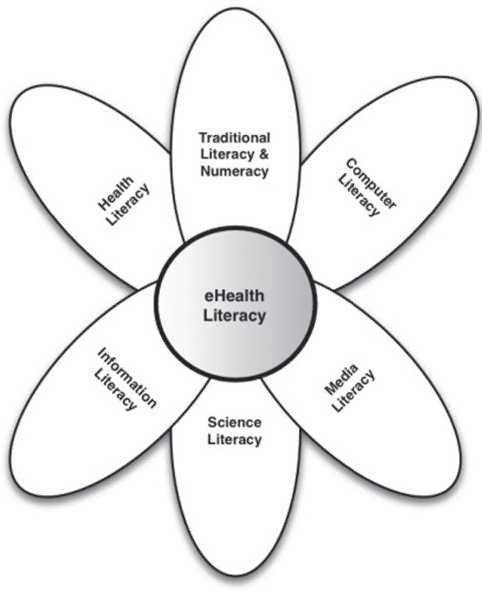
לפי "מודל השושנה" (Lily Model), א"ב מקוונת (להלן אב"מ) מורכבת מ: אוריינות בסיסית, אוריינות בריאות (א"ב), אוריינות מידע, אוריינות מדעית, אוריינות מדיה, ואוריינות מחשב.
- אוריינות בסיסית — היכולת לקרוא טקסט, להבין קטעים כתובים, לדבר ולכתוב שפה באופן קוהרנטי
- אוריינות בריאות — לפי ההגדרות בפרק הקודם: א"ב בסיסית, אינטראקטיבית, ביקורתית
- אוריינות מידע — ההבנה כיצד מידע מאורגן, איך למצוא מידע ואיך להשתמש במידע באופן שבו גם אחרים יוכלו להשתמש בו. לדעת באילו מקורות להשתמש על מנת למצוא מידע בנושא מסוים, לפתח אסטרטגיות חיפוש מתאימות, ולסנן את תוצאות החיפוש לצורך מיצוי המידע הרלוונטי. מיומנות זו כוללת אסטרטגיות חיפוש, למשל שימוש במנועי חיפוש
- אוריינות מדיה — חשיבה ביקורתית על תכנים המגיעים מאמצעי התקשורת )מדיה(. זהו שילוב של תהליכים קוגניטיביים ומיומנויות של חשיבה ביקורתית, המיושמים על תכנים המתפרסמים באמצעי התקשורת
- אוריינות מחשב — היכולת להשתמש במחשב לצורך פתרון בעיות. כולל הידע כיצד להשתמש בתוכנות ובחומרות השונות והמשתנות
- אוריינות מדעית — הבנת טבעו של תהליך יצירת ידע שיטתי, מטרותיו, שיטותיו, יישומיו, מגבלותיו והפוליטיקה המעורבת בו
ראו תרשים 1.
הערכה של אב"מ
על מנת להעריך אב"מ, פותח על ידי אותם מחברים, שאלון eHEALS (eHealth Literacy Scale)[30]. זהו שאלון לדיווח עצמי, הכולל שמונה היגדים, שפורסם בכתב העת לחקר הרפואה באינטרנט (JMIR). בשאלון, הנבדק צריך לציין את מידת הסכמתו עם היגדים כמו: "אני יודע איך להשתמש באינטרנט על מנת למצוא תשובות לשאלות הנוגעות לבריאות שלי"; "אני יודע/ת להבחין בין מקורות מידע בריאותי מאיכות גבוהה למקורות מאיכות נמוכה", אני יודע כיצד להשתמש במידע הבריאותי שאני מוצא באינטרנט כך שיביא לי תועלת". השאלון הוא באנגלית. נכון ל-2014, טרם תוקף תרגום לעברית. גישה נוספת להערכת אב"מ היא באמצעות "מדידה בפועל" (Actual eHealth Literacy). במחקרים מסוג זה, מושיבים את הנבדקים ליד מחשב, ונותנים להם משימות, כמו "חפש מידע על מחלה X" או "הצב שאלה בנושא Y בפורום", ונותנים ציון לביצוע[31].
Chan & Kaufman מתייחסים למשימות אב"מ כמשימות למידה של מידע בריאותי. הם טוענים כי משימות אב"מ שונות, כמו חיפוש מידע על מחלה, לעומת הצבת שאלה בפורום רפואי, דורשות שילוב של סוגי למידה ותחומי אוריינות שונים. הם מציגים מודל לניתוח המורכבות של משימות ehealth, לפיו משימות שונות כוללות הרכבים שונים מכל אחד משלבי הלמידה הבאים: זכירה של המידע הבריאותי, הבנה של המידע, יישום המידע, ניתוח המידע, הערכת המידע, ויצירה של מידע חדש[32].
מחקרים בנושא אב"מ
אב"מ הוא תחום מחקר צעיר המתפתח במהירות. נערכים מחקרים שבודקים אב"מ של קבוצות אוכלוסייה שונות, ומשתמשים בשיטות שונות להערכת אב"מ. ב־2011 התפרסם מאמר שכותרתו "מבחן ביצוע למיומנויות אינטרנט: האם אנשים מוכנים לקראת ehealth?". במחקר השתתפו 88 אמריקאים שנדגמו באופן אקראי מתוך ספר טלפונים. הם הורכבו משכבות שונות של גיל, מין ורמת השכלה. היה זה מחקר ביצוע, שבו חולקו המשימות לארבעה סוגים:
- מיומנויות אינטרנט בסיסיות
- ניווט והתמצאות באינטרנט
- איתור מידע
- שימוש במידע למטרות אישיות
שיעור ההצלחה הממוצע ירד בהתאם לרמת המורכבות. במשימות מהסוג הראשון, נבדקים הצליחו למלא 73 אחוזים מהמשימות בממוצע. במשימות מהסוג האחרון, הנבדקים הצליחו למלא בהצלחה רק 35 אחוזים מהמשימות, בממוצע. המשתנה שהיה קשור באופן המשמעותי ביותר לרמת הביצוע היה רמת ההשכלה[33].
Stellefson וחב' סקרו מחקרים לגבי אב"מ של אוכלוסייה צעירה ומשכילה במיוחד: סטודנטים בקולג'ים אמריקאים. לרוב, הסטודנטים דיווחו כי הם מחוברים לאינטרנט ומרגישים בנוח להשתמש בו לצורך חיפוש מידע בריאותי; אולם בדיקת האב"מ שלהם בפועל חשפה כי המיומנויות שלהם בתחום זה לוקות בחסר. המחברים מציינים כי פער זה בעייתי במיוחד בקרב סטודנטים למקצועות הבריאות, וממליצים לתת לסטודנטים הכשרה בשימוש באינטרנט למטרות רפואיות[34].
במחקר אחר, נבדקה אב"מ של אוכלוסייה שונה לחלוטין בארצות הברית: הורים לילדים בעלי צרכים מיוחדים, ממשפחות בעלות הכנסה נמוכה. ההורים התבקשו לדווח על דפוסי השימוש שלהם באינטרנט, וכן להשיב טלפונית על שאלון EHEALS. שיעור ההיענות לסקר היה 58 אחוזים בלבד. מתוך הנענים, 82 אחוזים דיווחו כי הם משתמשים באינטרנט. הורים ממוצא אפרו־אמריקאי, שלא דיברו אנגלית, שהיו מבוגרים יותר וחסרי השכלה אקדמית השתמשו פחות באינטרנט לעומת הורים לבנים, צעירים ומשכילים. 74 אחוזים מההורים שדיווחו כי הם משתמשים באינטרנט, אמרו שהם יודעים למצוא באינטרנט מידע לגבי בעיות הבריאות של ילדיהם. אולם רק כמחצית מההורים דיווחו כי הם יודעים להבחין בין מידע באיכות גבוהה למידע באיכות נמוכה[35].
ביפן נבדק ב־2012 הקשר בין אב"מ לבין ידע בנושא סרטן המעי הגס, וההסתברות לביצוע בדיקת סיקור למחלה. היה זה מחקר חתך, שבוצע על 2970 איש דרך האינטרנט, באמצעות גרסה יפנית של שאלון J-eHEALS) eHEALS). נמצא מתאם מובהק בין ציון JeHEALS לבין ידע בנושא סרטן המעי הגס (הגדרת המחלה, גורמי סיכון, בדיקות סיקור). גם לאחר ניטרול משתנים סוציו־דמוגרפיים, נמצאה הסתברות גבוהה יותר לביצוע בדיקות סיקור למחלה בקרב מי שנמצאו, לפי השאלון, כבעלי אב"מ גבוה, יחסית לבעלי אב"מ נמוך[36].
במחקר שנערך בהולנד נעשה שימוש בהערכת אב"מ לפי ביצוע בפועל. המחקר כלל 31 חולים במחלות ראומטיות, בין הגילאים 24–74. כאן הוערך אב"מ על פי ביצוע משימות ברשת בפועל. כמעט כל הנבדקים סיפרו בתחילת המחקר שחיפשו בעבר חומר על מחלתם ברשת. בחלק הראשון של הניסוי, החולים התבקשו לחפש חומר על המחלה שלהם ברשת, תוך שהם מסבירים לחוקר בעל פה את האסטרטגיה שלהם, והמחשב מתעד את פעולותיהם (log). בחלק השני, התבקשו לבצע משימה באתר אינטראקטיבי של בית חולים. רבים הצליחו במשימה הראשונה, מעטים הצליחו בשנייה. כמעט כולם חוו קשיים, מאחד או יותר מהסוגים הבאים:
- הפעלת המחשב או דפדפן האינטרנט
- ניווט בתוך הרשת
- שימוש באסטרטגיות חיפוש
- הערכת הרלוונטיות והאמינות של המידע שמצאו
- העלאת תכנים לרשת
- הגנת הפרטיות של עצמם וכיבוד הפרטיות של אחרים ברשת
הקשיים השכיחים ביותר התבטאו בבחירת אסטרטגיות חיפוש, ובהערכת הרלוונטיות והאמינות של המידע[31].
בישראל - בשנת 2009 נערך במימון המכון הלאומי לחקר מדיניות הבריאות סקר במטרה למפות שימוש במשאבים רפואיים אלקטרוניים של משתמשים ישראלים, ולבחון פערים בין זמינותם ותוכנם של משאבים רפואיים אלקטרוניים לבין המיומנויות והצרכים של הלקוחות. בסקר נמצא כי מחצית מהאוכלוסייה בארץ משתמשת באינטרנט, ושליש מהאוכלוסייה משתמש באינטרנט לצורכי בריאות. החוקרות מצאו גם, כי אוכלוסיות בעלות תחלואה כרונית גבוהה השתמשו באינטרנט פחות, וכאשר השתמשו, עשו זאת באופן פחות מושכל והפיקו מכך פחות תועלת יחסית לאנשים צעירים ובריאים יותר. כלומר, דווקא האנשים שנזקקו למידע ביותר, התקשו יותר להשתמש באתרים. החוקרות הסיקו שהאתרים הישראליים אינם מותאמים לרמת האב"מ של הקוראים. לדעתן, אתרי האינטרנט הישראליים מגדילים כך את הפערים בין קבוצות באוכלוסייה — תופעה שנקראת "הפער הדיגיטלי". הן מציעות לתת הכשרה במיומנויות אב"מ לאוכלוסיות בסיכון, למשל לחולים במחלות כרוניות[37].
ניסיונות התערבות בתחום האב"מ
ואכן, מתחילות להתבצע התערבויות להעלאת אב"מ. כדוגמה ניתן להביא התערבות לשיפור האב"מ שנערכה בקרב קשישים אמריקאים. אוכלוסיית הקשישים מתאפיינת, באופן כללי, בא"ב ואוריינות מחשב מצומצמות, דבר שמקשה עליהם לתפקד בעידן ה־eHea1th. במחקר של Xie[38] השתתפו 146 נבדקים בין הגילאים 56–91. הם קיבלו הכשרה בת שבועיים בשימוש באתר SeniorHealth.gov לצורך איתור מידע אמין בנושאי בריאות. ההתערבות נערכה בספריות ציבוריות. הנבדקים הוקצו אקראית לאחת משתי קבוצות: הדרכה אישית, או הדרכה קבוצתית. יחסית למצב שלפני ההתערבות, הידע, המיומנויות והאב"מ השתפרו באופן משמעותי אחרי הדרכות משני הסוגים, ללא הבדל משמעותי בין הקבוצות. הקשישים הציגו עמדות חיוביות ביותר כלפי ההתערבות, ודיווחו כי כתוצאה מההתערבות, הפכו מעורבים יותר בטיפול הרפואי של עצמם.
התערבות נוספת נערכה ב־2012 בקרב חולי סוכרת ממוצא לטיני בארצות הברית. אמריקאים ממוצא לטיני סובלים משכיחות גבוהה יותר של סוכרת יחסית לאמריקאים ממוצא אחר. חולים אלה מתקשים לנהל את מחלתם עקב בעיות אוריינות. מאותה סיבה הם מתקשים להיעזר גם בכלים הממוחשבים. מחקרים קודמים הראו שהתאמת התערבויות ספציפיות לאוכלוסייה זו משפרת את הניהול העצמי של המחלה שלהם. Lopez Grant & מציעים תוכנה מיוחדת (eNavigator) שמתאימה לרמת האב"מ של החולים האלה ומאפשרת גם להם להיעזר במחשב לצורך ניהול המחלה, וכך מסייעת, לטענתם, לסגירת פערים חברתיים[39].
בתחילת 2014 התפרסם מחקר שנערך על ידי בית הספר לבריאות הציבור באוניברסיטת הרווארד. C2C (Click-to-Connect) הוא ניסוי התערבות להעלאת האב"מ של קהילה ממעמד סוציו־אקונומי נמוך בבוסטון. המאמר מתעד את שלבי גיוס הנבדקים והמעקב אחריהם לאורך ההתערבות. גויסו למחקר אנשים בעלי השכלה של 12 שנות לימוד לכל היותר, רובם שחורים או היספאנים, 59 אחוזים מהם מתחת לקו העוני. כדי להיות מועמד לניסוי, נדרש שלנבדק יהיה קו טלפון, אבל ללא פס רחב (חיבור לאינטרנט). רק 30 אחוזים מהאוכלוסייה שנסרקה, עמדה בתנאים אלה וגם הביעה הסכמה להשתתף בניסוי. החוקרים סיפקו למשתתפים קו אינטרנט, תמיכה טכנית, וסדנה של תשעה שיעורים לשימוש באינטרנט למטרות בריאות. לרוב, נדרשו 4–8 שיחות טלפון ביוזמת החוקרים כדי שהנבדקים יגיעו לבדיקת אב"מ לפני ההתערבות, ועוד 8–12 שיחות טלפון לצורך תיאום השיעורים ובדיקת התוצאות. היו קשיים משמעותיים עקב מעבר דירות תכוף של נבדקים, קווי טלפון מנותקים ובעיות טכניות רבות. למרות כל הקשיים, סיימו את המעקב 275 מתוך 336 הנבדקים שגויסו (82 אחוזים). טרם התפרסמו תוצאות ההתערבות מבחינת אב"מ. החוקרים מציינים שפרסמו את המאמר כדי להביא לידיעת חוקרים אחרים את המאמצים הנדרשים להתערבות באוכלוסייה ממעמד סוציו אקונומי נמוך. גם המאמר הזה לא התפרסם בכתב עת בנושא בריאות הציבור, אלא בכתב עת בנושא תקשורת[40].
אב"מ ופערים חברתיים
בסקירה משנת 2008, טענו Bodie & Duta כי למרות המאמצים הרבים המושקעים לצורך צמצום פערים חברתיים הקשורים בבריאות, מצטברות עדויות כי הפערים באוריינות ובבריאות באוכלוסיית ארצות הברית רק גדלים. להערכתם, פערים אלו עלולים להחמיר עוד, עקב ההסתמכות ההולכת וגדלה על האינטרנט באספקת שירותי הבריאות. הם טוענים כי הפערים החברתיים ברמת המאקרו קשורים לפערים ברמת המיקרו — פערים באב"מ, במוטיבציה וביכולת. לטענתם, אי-השוויון המבני באוריינות ובבריאות מחזק את עצמו באמצעות התפוצה הדיפרנציאלית של הטכנולוגיה — אשר בו זמנית מעודדת אוריינות בקבוצות מסוימות וחוסמת גישה של קבוצות אחרות. הפערים ביכולת השימוש בטכנולוגיה מצמצמים את הגישה של קבוצות (ופרטים) מסוימים באוכלוסייה אל שירותי הבריאות המסופקים באמצעות אותה הטכנולוגיה[41]. גם על פי "חוק היחס ההפוך למידע" של אייזנבך צפוי מצב דומה.
אב"מ - סיכום
המושג אב"מ הוא מושג חדש יחסית. הוא נטבע בשנת 2006. למרות היישומים המתבקשים, המחקרים שנעשו בנושא מאז, מועטים. רובם מתפרסמים בכתב העת הייחודי לחקר הרפואה באינטרנט (JMIR), ולא בכתבי עת כלליים בנושא בריאות הציבור. אולם ההתעניינות בנושא ehealth ובאב"מ גוברת בהדרגה. כבר ב־2011 כתב נורמן, אשר טבע את המושג אב"מ וחיבר את שאלון eHEALS לראשונה, כי נראה שהגיע הזמן לעדכן את המושג — כך שיעריך גם מיומנויות שימוש ברשתות חברתיות ובמכשירים ניידים (2.0 eHealth)[42]. חקר האב"מ הוא תחום מתפתח במהירות, שיש בו עוד נושאים רבים לחקור ולפתח, והמגוון רק יגדל, ככל הנראה, עם התקדמות הטכנולוגיה.
א"ב ואב"מ - סיכום ומסקנות כלליות
המושג א"ב הוא מושג חדש יחסית, אולם הרעיון לא חדש: ידע הוא כוח. עקרון "היחס ההפוך למידע" יוצר בעיה משמעותית כשמדובר על מידע בריאותי. כיצד ניתן להתמודד עם בעיה זו? לטווח הרחוק, יש לקדם את ההשכלה של האוכלוסייה בכל העולם. מהלך זה עשוי להביא לשיפור ברמת האוריינות, הא"ב, בגישה למידע, וכתוצאה, גם בבריאות האוכלוסייה. עד שתושג מטרה שאפתנית זו, יש פתרונות ביניים: לתת לאוכלוסיות פגיעות הכשרה בא"ב, ולהתאים את החומרים בבריאות הציבור לרמת האוריינות הקיימת.
לאור התוצאים הבריאותיים הרבים, ניתן אולי לראות במגבלת אוריינות סוג של מגבלה בריאותית, בדומה לליקוי בראייה או בשמיעה. המידע הבריאותי "נמצא שם בחוץ" — בעלוני התרופות, במכתבי השחרור, באתרי האינטרנט וכדומה. אולם לאנשים עם מגבלת אוריינות, המידע הזה לא נגיש. הם לא מצליחים "לראות" אותו. כדי שגם אנשים כאלה יוכלו לצבור כוח ולקחת חלק פעיל יותר בחברה, ניתן לנקוט כמה דרכים:
- להעלות את רמת האוריינות בעולם. זו מטרה אמביציוזית, אולם שאיפות יותר ריאליות הן:
- לתת למוגבלי המידע הכשרה ספציפית בשימוש במידע בריאותי — איפה ואיך למצוא אותו, כיצד ליישם אותו ומי יכול לעזור בכך; באנלוגיה של המוגבלות הפיזית, פתרון זה מקביל לטיפולי שיקום — לתת לקצרי הרואי משקפיים, וללקויי השמיעה־ מכשירי שמיעה, וללמד אותם להשתמש בהם
- להנגיש את המידע: לנסח את העלונים והאתרים בשפה פשוטה יותר, להשתמש בתמונות ובסרטוני אודיו ווידאו — על מנת להקל את הגישה לחומר, הלמידה שלו והשימוש בו
למערכת הבריאותית־חברתית המורכבת הזו נכנס גורם נוסף: האינטרנט. בהיותו זמין ברוב הבתים (לפחות במדינות המפותחות), האינטרנט עשוי לצמצם את הפערים בבריאות הציבור — או להרחיב אותם. אם החומרים, האתרים והתוכנות יותאמו לרמת האוריינות של הציבור (הנגשה), או שהציבור יקבל הכשרה באב"מ, ייתכן שניתן יהיה להקטין את הפער. אם שירותים כאלה לא יינתנו, הפער הדיגיטלי, ככל הנראה, יגדל.
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 1.4 Peerson A, Saunders M. Debate: Health literacy revisited: what do we mean and why does it matter? Health Promotion International 2009; 24: 285-96.
- ↑ National Institute for literacy. National literacy Act 1991.
- ↑ Parker et al. The test of functional health literacy in adults. Journal of General Internal Medicine 1995: 10; 537-41.
- ↑ Williams et al, 1998. Relationship of functional health literacy to patient’s knowledge of their chronic disease: a study of patients with hypertension and diabetes. Archives of Internal Medicine 1998: 158; 166-72.
- ↑ National Academy on an Aging Society/ Center for Health Care Strategies. Low health literacy skills increase annual health care expenditure by 73$ billion. Center for Health Care Strategies Fact Sheet. Washington DC, 1998.
- ↑ 6.0 6.1 6.2 Nutbeam D. Health literacy as a public health goal: A challenge for contemporary health education and communication strategies into the 21st century. Health promotion International 2000: 15: 259-267.
- ↑ S0rensen K, Van den Broucke S, Fullam J, et al.. Health literacy and public health: A systematic review and integration of definitions and modelsPublic Health. 2012; 12: 80.
- ↑ Parker et al. The Test of Functional Health Literacy in Adults, a new instrument for measuring patient’s health literacy skills. Journal of General and Internal Medicine 1995; 10: 537-41.
- ↑ Baker et al. development of a brief test to measure functional health literacy. Patient Education and Counseling 1999; 38: 33-42.
- ↑ Baron-Epel O, Balin L, Daniely Z, Eidelman S. Validation of a Hebrew health literacy test. Patient Education and Counseling 2007: 67; 235-9.
- ↑ Shea JA, Beers BB, McDonald VJ, Quistberg DA, Ravenell KL, Asch DA. Assessing health literacy in African American and Caucasian adults: disparities in rapid estimate of adult literacy in medicine (REALM) scores. Family Medicine. 2004; 36: 575-81.
- ↑ Gong DA, Lee JY, Rozier RG, Pahel BT, Richman JA, Vann WF Jr. Development and testing of the Test of Functional Health Literacy in Dentistry (TOFHLiD). Journal of Public Health Dentistry. 2007; 67: 105-12.
- ↑ Ishikawa H, Takeuchi T, Yano E. Diabetes Care. Measuring functional, communicative, and critical health literacy among diabetic patients. Diabetes Care 2008 May; 31(5): 874-9. Epub 2008 Feb 25.
- ↑ Diamond JJ. Development of a reliable and construct valid measure of nutritional literacy in adults. Nutrition Journal 2007; 6: 5.
- ↑ Kutner M, Greenberg E, Baer J. National Assessment of Adult Literacy (NAAL). Washington: US Department of Education; 2005.
- ↑ Rudd RE. Health literacy skills of U.S. adults. American Journal of Health Behavior. 2007; 31 Suppl 1: S8-18.
- ↑ WHO, 2011. Analysing Commitments to Advance the Global Strategy for Women’s and Children’s Health. http:// www.who.int/pmnch/topics/part_publications/PMNCH_ Report_2011_-_29_09_2011_full.pdf
- ↑ 18.0 18.1 Dewalt DA, Berkman ND, Sheridan S, Lohr KN, Pignone MP. Literacy and Health Outcomes. A Systematic Review of the Literature. Journal of General Internal Medicine. 2004; 19: 1228-39.
- ↑ Berkman ND, Sheridan SL, Donahue KE, Halpern DJ, Crotty K. Low health literacy and health outcomes: an updated systematic review. Annals of Internal Medicine. 2011; 155: 97-107.
- ↑ Levin-Zamir D., Lemish D., Gofin R. Media Health Literacy (MHL): development and measurement of the concept among adolescents. Health Education Research. 2011; 26: 323-35.
- ↑ Eysenbach G. Poverty, Human Development, and the Role of eHealth. Journal of Medical Internet Research. 2007; 9(4)
- ↑ World Health Organization. Health Literacy. http://www.who.int/healthpromotion/conferences/7gchp/track2/en/
- ↑ Zuckerman B. Promoting early literacy in pediatric practice: twenty years of Reach Out and Read. Pediatrics 2009; 124: 1660-1665.
- ↑ Levin-Zamir D, Keret S, Yaakovson O, Lev B, Kay C, Verber G, Lieberman N. Refuah Shlema: a cross-cultural programme for promoting communication and health among Ethiopian immigrants in the primary health care setting in Israel. Evidence and lessons learned from over a decade of implementation. Global Health Promotion, 2011; 18: 51-54.
- ↑ 25.0 25.1 Kreps a, Neuhauser L (2010). New directions in eHealth communication: Opportunities and challenges. Patient Education and Counseling 78: 329-336.
- ↑ Choi J. Literature review: using pictographs in discharge instructions for older adults with low-literacy skills. Journal of Clinical Nursing 2011; 20(21-22): 2984-96.
- ↑ Levin-Zamir D, Peterburg Y. Health literacy in health systems: perspectives on patient self-management in Israel. Health Promotion International 2001; 16: 87-94.
- ↑ Eng TR. The e-Health Landscape: A Terrain Map of Emerging Information and Communication Technologies in Health and Health Care. Princeton, NJ: The Robert Wood Johnson Foundation; 2001.
- ↑ 29.0 29.1 Norman CD, Skinner HA. eHealth literacy: Essential skills for consumer health in a networked world. Journal of Medical Internet Research (JMIR) 2006: 8: e9.
- ↑ Norman CD, Skinner HA. eHEALS: The eHealth Literacy Scale. Journal of Medical Internet Research 2006B ;8: e27
- ↑ 31.0 31.1 van der Vaart R, Drossaert CH, de Heus M, Taal E, van de Laar MA. Measuring actual eHealth literacy among patients with rheumatic diseases. Journal of Medical Internet Research 2013; 15: e27.
- ↑ A framework for characterizing eHealth literacy demands and barriers
- ↑ van Deursen AJ, van Dijk JA. Internet skills performance tests: are people ready for eHealth?
- ↑ Stellefson M, Hanik B, Chaney B, Chaney D, Tennant B, Chavarria EA. eHealth literacy among college students: a systematic review with implications for eHealth education. Journal of Medical Internet Research 2011; 13: e102.
- ↑ Knapp C, Madden V, Wang H, Sloyer P, Shenkman E. Internet use and eHealth literacy of low-income parents whose children have special health care needs. Journal of Medical Internet Research 2011; 13: e75.
- ↑ Mitsutake S, Shibata A, Ishii K, Oka K. Association of eHealth literacy with colorectal cancer knowledge and screening practice among internet users in Japan. Journal of Medical Internet Research. 2012 ;13: e153.
- ↑ Neter E, Brainin E. eHealth literacy: extending the digital divide to the realm of health information. Journal of Medical Internet research 2012; 14(1): e19.
- ↑ Xie B. Effects of an eHealth literacy intervention for older adults. Journal of Medical Internet Research 2011; 13: e90
- ↑ Lopez L, Grant RW. Closing the gap: eliminating health care disparities among Latinos with diabetes using health information technology tools and patient navigators. Journal of Diabetes Science and Technology. 2012; 6: 169-76.
- ↑ Nagler RH, Ramanadhan S, Minsky S, Viswanath K. Recruitment and Retention for Community-Based eHealth Interventions with Populations of Low Socioeconomic Position: Strategies and Challenges. The Journal of Communication. 2013; 63: 201-220.
- ↑ Bodie GD, Dutta MJ. Understanding health literacy for strategic health marketing: eHealth literacy, health disparities, and the digital divide. Health Marketing Quarterly. 2008; 25(1-2): 175-203.
- ↑ Norman C. eHealth Literacy 2.0: Problems and Opportunities with an Evolving Concept. Journal of Medical Internet Research 2011; 13: e125.
קישורים חיצוניים
המידע שבדף זה נכתב על ידי עפרה מהודר - החוג לחינוך רפואי, בית הספר לרפואה על שם סאקלר, אוניברסיטת תל אביב, ofra@medi-kal.com


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק