אינקרטינים והשפעתם על המערכת הקרדיווסקולרית - Effects of incretins on the cardiovascular system
| אינקרטינים והשפעתם על המערכת הקרדיווסקולרית | ||
|---|---|---|
| Effects of incretins on the cardiovascular system | ||
| יוצר הערך | פרופ' הילה קנובלר
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – טרשת עורקים ומחלות כלי דם, אינקרטינים
למרות המגוון הרב של תרופות לטיפול בסוכרת, לא הושגה הירידה המקווה בשיעור מחלות לב וכלי דם בסוכרתיים. מכאן הצורך בתרופות חדשות לסוכרת ואינקרטינים (Incretins) עשויים להיות פריצת דרך במלחמה נגד התחלואה של לב וכלי דם. לאינקרטינים השפעות רבות על מערכת הלב וכלי הדם, ולכן יש בסיס לתקווה שקבוצת תרופות זאת תהווה פריצת דרך במניעה ראשונית ומשנית של מחלות לב וכלי דם. חשוב לדעת את ההשפעות של אינקרטינים על גורמי הסיכון למחלות לב וכלי דם וכן ההשפעה הישירה שלהם על הלב וכלי הדם.
פעילות האינקרטינים
אינקרטינים הם הורמונים שמופרשים מתאים אנדוקריניים במערכת העיכול לאחר ארוחה, ויש להם השפעה של הורדת ערכי גלוקוז באמצעות הגברת שחרור אינסולין מהלבלב (1). שני הורמונים שאחראים לעיקר ההשפעה האינקרטינית הם GLP1 (Glucagon-Like Peptide 1) ו-GIP (Glucose-Dependent Insulinotropic Polypeptide). GLP1 מגביר שחרור אינסולין מתאי בטא, מעכב שחרור גלוקגון, מקטין תנועתיות מערכת העיכול ומדכא תיאבון במנגנון מרכזי (2). זמן מחצית החיים של GLP1 הוא קצר ביותר כ-2-1 דקות, היות והוא עובר אבטול (Inactivation) על ידי DPP4 (Dipeptidyl Peptidase 4). חשוב לציין שהחליף (metabolite) GLP1 (9-36) שנוצר לאחר פעולת DPP4, אין לו השפעה על שחרור אינסולין, אבל יש לו פעילות ביולוגית הכוללת השפעה על שריר הלב ועל כלי דם.
כדי להתגבר על זמן מחצית החיים הקצר פותחו שתי קבוצות של תרופות שמעלות את רמת GLP1:
- מעכבי DPP4 שמאריכים את משך החיים של GLP1 עצמי וניתנים כתכשירים פומיים: כיום קיימים בישראל שלושה תכשירים בקבוצה זו: Januvia (Sitagliptin), Galvus (Vildagliptin), Onglyza (Saxagliptin).
- מסייעי (Agonists) GLP1 שעמידים לפירוק ע"י DPP4: כיום נמצאים בשימוש שני תכשירים מקבוצה זו: Byetta (Exenatide) שהוא תכשיר מלאכותי שמבוסס על החומר Exendin 4, שבודד מארס של לטאה, וניתן בשתי זריקות ליום ו-Victoza (Liraglutide) שהוא תקביל מלאכותי של GLP1 הניתן בזריקה אחת ליום.
- אינקרטינים ומערכת הלב וכלי הדם
בשנים האחרונות התברר שלאינקרטינים יש השפעות על מערכת הלב וכלי הדם, שבחלקן אינן קשורות להשפעה על רמות הגלוקוז. יש השפעה לאינקרטינים על גורמי הסיכון למחלת לב וכלי דם והשפעה ישירה על הלב וכלי הדם.
השפעת אינקרטינים על גורמי הסיכון למחלות לב וכלי דם
השפעה על רמות הגלוקוז
איזון הסוכרת המושג ע"י שימוש באינקרטינים מצטיין בשני מאפיינים בעלי חשיבות מיוחדת מבחינת הורדת תחלואת לב וכלי דם:
- שימוש באינקרטינים גורם לא רק לירידת ערכי הגלוקוז בצום אלא גם לשיפור ניכר בערכי הגלוקוז לאחר ארוחות והורדת היפרגליקמיה לאחר ארוחה (Postprandial hyperglycemia) – השפעה בעלת חשיבות אפשרית במניעת מחלות לב וכלי דם (3).
- שיעור נמוך של אירועי היפוגליקמיה הנובע מכך שאינקרטינים גורמים לשחרור אינסולין במנגנון התלוי ברמת הגלוקוז, ולכן כאשר רמת הגלוקוז יורדת, שחרור האינסולין נפסק (4). יתרון זה הוא בעל חשיבות גדולה לנוכח מידע ממחקרים אחרונים, כמו מחקר ה-ACCORD שהצביעו על קשר בין אירועי היפוגליקמיה לתמותה ממחלת לב וכלי דם (5).
השמנה
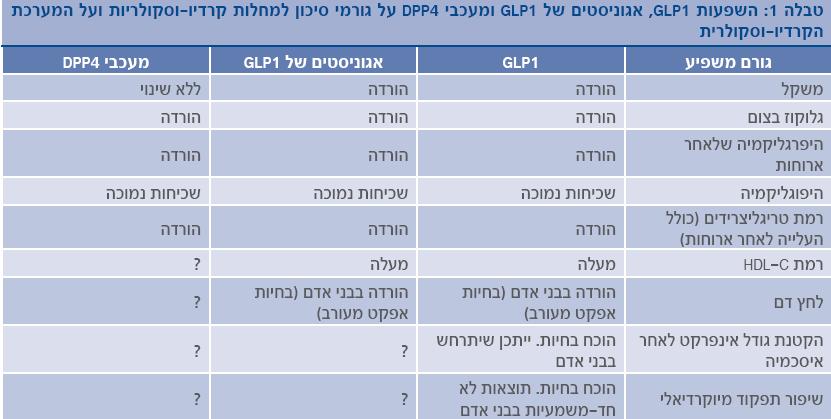
אחד מגורמי הסיכון למחלות לב וכלי דם הוא השמנה. מספר מחקרים גדולים מבוקרים הראו שמסייעי GLP1 גורמים לירידה משמעותית במשקל הנובעת מאפקט היקפי של ירידה בתנועתיות הקיבה המתבטאת בבחילה, ואפילו בהקאה בכ-30% מהחולים בתחילת הטיפול (השפעה זו חולפת לרוב תוך מספר שבועות) והשפעה מתמשכת מרכזית של ירידה בתיאבון הקשורה להפעלת קולטנים של GLP1 בתת-רמה (Hypothalamus) ובגזע המוח האחראים לבקרת אכילה (4). לעומת זאת, מעכבים אינם גורמים לשינוי משמעותי במשקל כי רמות ה-GLP1 המושגות על ידי טיפול זה נמוכות יחסית ואינן גורמות להשפעות שתוארו קודם, הקשורות לעלייה של GLP1 לרמות על-פיזיולוגיות.
יתר לחץ-דם
בחיות מתן GLP1 הביא לתוצאות לא חד-משמעיות (6) הכוללות, מצד אחד, השפעה של הרחבת כלי דם הקשורה לפעולת GLP1 ו-GLP1 (9-36) על העורק (7), ומצד שני, במחקרים אחרים, השפעות של עליית לחץ דם ודופק ותנגודת יתר של כלי דם שמיוחסים להפעלה של המערכת הסימפטואדרנלית (Sympathoadrenal) (8). לעומת זאת, בכל המחקרים הקליניים בבני אדם מתן Byetta או Victoza לפרקי זמן קצרים או ארוכים גרם לירידה מתונה בלחץ דם סיסטולי (Systolic) ודיאסטולי (Diastolic) ללא שינוי משמעותי בקצב הלב (10,9). קיימים מספר מנגנונים המסבירים את הירידה בלחץ דם באנשים המטופלים ב-GLP1: ירידה במשקל, הפרשת נתרן מוגברת בשתן והשפעה מרחיבת כלי דם בשל השיפור בתפקוד האנדותליאלי (Endothelial) (11).
מתאר שומנים וגורמי סיכון אחרים
מתן תקבילים של GLP1 במחקרים בבני אדם הביא לירידה ברמות טריגליצרידים, כולל הורדה של ערכי טריגליצרידים לאחר ארוחה (Postprandial hyperlipidemia) (12,11) ועלייה בערכי HDL כולסטרול וכן לירידה ב-PAI-1 (Plasminogen Activator Inhibitor-1), המעכב הפיזיולוגי העיקרי של מערכת תמס הפיברין (Fibrinolysis) (11).
השפעות ישירות של GLP1 על מערכת הלב וכלי הדם
נושא הזוכה לעניין רב בשנים האחרונות הוא ההשפעה הישירה של GLP1 על שריר הלב ועל כלי הדם. השפעה ישירה זו מתווכת בחלקה ע"י קולטנים ל-GLP1 שנמצאים בתאי הלב, בתאי אנדותל ובתאי השריר החלק בדופן העורק (6), אך יש עדויות לכך שחלק מההשפעות של GLP1 אינן תלויות בנוכחות קולטנים אלו (11,6).
מספר מחקרים, רובם בחיות ומיעוטם בבני אדם, תומכים בכך של-GLP1 וגם לחליף GLP1 (9-36) יש השפעה מגנה על הלב בזמן איסכמיה/זילוח מחדש (Ischemia/Reperfusion) (11,6). ידוע שזילוח מחדש לאחר התערבות כלילית מלעורית (PCI, Percutaneous Coronary Intervention) יכולה לגרום לפגיעה בשריר הלב בעיקר בחולים עם איזור איסכמי גדול. במספר דגמים בחיות מתן עירוי של GLP1 ומחקה של GLP1 בזמן איסכמיה הקטין את גודל האוטם. במחקר קטן בבני אדם, חלקם סוכרתיים וחלקם לא סכרתיים, שעברו אוטם ואח"כ זילוח מחדש, מתן עירוי של GLP1 למשך 72 שעות הראה שיפור מובהק בתפקוד הלב לעומת קבוצת הבקרה (13).
יש עדויות בחיות שמתן GLP1 ו-GLP1 (9-36) יכולים לשפר את תפקוד תאי הלב, גם במצבים שאינם קשורים לאיסכמיה. השפעה חיובית זו יכולה להיות מוסברת בחלקה ע"י עלייה באינסולין ושיפור בכניסה וניצול גלוקוז בתאי הלב, אך בחלקה איננה תלויה באינסולין. מספר קטן של מחקרים שבוצעו בבני אדם עם אי ספיקת לב הראו תוצאות לא חד-משמעיות, ונדרשות עבודות נוספות. בעבודה מקדמית (Preliminary) שפורסמה לאחרונה, מתן Januvia (מעכב DPP4) שיפר את התגובה ל-Butamine (Dobutamine) בחולים עם מחלת לב כלילית (14).
ההשפעות של אינקרטינים על גורמי הסיכון למחלת לב וכלי דם וההשפעה הישירה שלהם על הלב וכלי הדם מסוכמת בטבלה 1. תוצאות מחקרים מבוקרים גדולים שנערכים, יוכלו לתת לנו בשנים הקרובות תשובות חד-משמעיות.
ביבליוגרפיה
- Nauck MA, Kleine N, Orskov C, et al. Normalization of fasting hyperglycaemia by exogenous glucagon-like peptide 1 (7-36 amide) in type 2 (non-insulin-dependent) diabetic patients. Diabetologia 1993;36:741-744
- Holst JJ. The physiology of glucagon-like peptide 1. Physiol Rev 2007;87:1409-1439
- Ceriello A. Postprandial hyperglycemia and cardiovascular complications of diabetes. Journ Annu Diabetol Hotel Dieu 2006;75-78
- Drucker DJ, Nauck MA. The incretin system: glucagon-like peptide-1 receptor agonists and dipeptidyl peptidase-4 inhibitors in type 2 diabetes. Lancet 2006;368(9548):1696-1705
- Dluhy RG, McMahon GT. Intensive glycemic control in the ACCORD and ADVANCE trials. NEJM 2008;358:2630-2633
- Treiman M, Elvekjaer M, Engstrom T, et al. Glucagon-like peptide 1-a cardiologic dimension. Trends Cardiovasc Med 20:8-12
- Green BD, Hand KV, Dougan JE, et al. GLP1 and related peptides cause concentration-dependent relaxation of rat aorta through a pathway involving KATP and cAMP. Arch Biochem Biophys 2008;478:136-142
- Gardiner SM, March JE, Kemp PA, et al. Mesenteric vasoconstriction and hindquarters vasodilatation accompany the pressor actions of exendin-4 in conscious rats. J Pharmacol Exp Ther 2006;316:852-859
- Klonoff DC, Buse JB, Nielsen LL, et al. Exenatide effects on diabetes, obesity, cardiovascular risk factors and hepatic biomarkers in patients with type 2 diabetes treated for at least 3 years. Curr Med Res Opin 2008;24:275-286
- Vilsboll T. Liraglutide: a once-daily GLP1 analogue for the treatment of type 2 diabetes mellitus. Expert Opin Investig Drugs 2007;16:231-237
- Mannucci E, Rotella CM. Future perspectives on glucagon-like peptide-1, diabetes and cardiovascular risk. Nutr Metab Cardiovasc Dis 2008;18:639-645
- Matikainen N, Manttari S, Schweizer A, et al. Vildagliptin therapy reduces postprandial intestinal triglyceride-rich lipoprotein particles in patients with type 2 diabetes. Diabetologia 2006;49:2049-2057
- Nikolaidis LA, Mankad S, Sokos GG, et al. Effects of glucagon-like peptide-1 in patients with acute myocardial infarction and left ventricular dysfunction after successful reperfusion. Circulation 2004;109:962-965
- Read PA, Khan FZ, Heck PM, et al. DPP4 inhibition by Sitagliptin improves the myocardial response to Dobutamine stress and mitigates stunning in a pilot study of patients with coronary artery disease. Circ Cardiovasc Imaging 3:195-201
קישורים חיצוניים
- אינקרטינים והשפעתם על המערכת הקרדיו-וסקולרית, מדיקל מדיה
המידע שבדף זה נכתב על ידי פרופ' הילה קנובלר, מנהלת היחידה למחלות מטבוליות וסוכרת, מרכז רפואי קפלן, רחובות


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק