אירוע מוח איסכמי - הנחיה קלינית
|
| ||
|---|---|---|
| מניעה וטיפול באירוע מוח איסכמי - המלצות הטיפול המניעתי והטיפול בשלב החד | ||
| [[File:|250px]]Property "Image page" (as page type) with input value "File:" contains invalid characters or is incomplete and therefore can cause unexpected results during a query or annotation process. | ||
| הוועדה המקצועית | האיגוד הנוירולוגי בישראל | |
| עריכה | יאיר למפל, יונתן שטרייפלר, רונן לקר, דוד טנה, נתן בורנשטיין, בלה גרוס | |
| תחום | נוירולוגיה | |
| קישור | באתר ההסתדרות הרפואית | |
| תאריך פרסום | 2009 | |
| הנחיות קליניות מתפרסמות ככלי עזר לרופא/ה ואינן באות במקום שיקול דעתו/ה בכל מצב נתון | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אירוע מוח
אירוע מוח הוא גורם תחלואה ותמותה מרכזי במדינת ישראל, ומהווה את גורם המוות השלישי בשכיחותו וגורם המוות העיקרי במבוגר. בשנים האחרונות חלו פריצות דרך משמעותיות במכלול התחומים העוסקים באירוע המוח, והוא הוכר כמצב חירום רפואי — "התקף מוח" בדומה ל"התקף לב". סדרת פרסומים מדעיים חדשים והמלצות עדכניות מאירופה וצפון אמריקה, מחייבים רענון ושינוי בגישה הטיפולית לאירוע מוח.
המסמך הנוכחי מציג הנחיות קליניות מפורטות ועדכניות לגבי אירוע מוח חד כמצב חירום רפואי, חשיבות יחידות שבץ מוחי ייעודיות, טיפול דחוף בזילוח מחדש (רה-פרפוזיה, Reperfusion) באירוע מוח איסכמי חד, טיפול החירום הראשוני, הטיפול התומך, והטיפול בסיבוכים לאחר אירוע מוח חד.
כמו כן דנות ההנחיות באירוע מוח או באירוע חולף כמצבים דחופים הדורשים בירור מהיר לצורך מניעה שניונית, בשימוש בבדיקות עזר ובבחירת טיפול המניעה (תרופתי, פולשני או אחר) המיטבי הנגזר מכך.
בנוסף מפורטים גורמי הסיכון הידועים כמעלי סיכון לאירוע מוחי ראשון ומוצעות גישות טיפול להקטנת הסיכון לאירוע מוחי — מניעה ראשונית מטרת המסמך לחשוף את ציבור הרופאים בישראל לאפשרויות הברור והטיפול השונות לצורך שימוש מושכל יותר.
מילות מפתח: אירוע מוחי חד; אירוע מוחי; הנחיות קליניות; טיפול; מניעה ראשונית; מניעה שניונית; יחידות שבץ מוח; תרומבוליזה (Thrombolysis).
כללי
אירוע מוח הוא גורם תחלואה ותמותה מרכזי במדינת ישראל ובדומה לעולם המערבי מהווה את גורם המוות השלישי בשכיחותו ואת גורם הנכות העיקרי במבוגר [3-1]. על-פי תוצאות שני הסקרים הלאומיים באירוע המוח בישראל (National Acute Stroke Israeli Survey), אשר נערכו בכל בתי החולים בישראל בשנים 2004 ו-2007, מתאשפזים מדי שנה כ-13 אלף חולים בשל אירוע מוח או אירוע איסכמי חולף (אא"ח) [3, 4]. מכלל האירועים המוחיים ב-90 אחוזים הם על רקע איסכמי ובכ-10 אחוזים על רקע דימום. כ-25 אחוזים מהנפגעים הם מתחת לגיל 60 שנה ו-8 אחוזים מתחת לגיל 50 שנה. בניגוד להתקפי לב כמחצית מהנפגעים מאירוע מוחי הן נשים והפגיעה בהן קשה יותר מאשר בגברים. בתוך 3 חודשים נפטרים 1 מכל 3 דימומים מוחיים ו-1 מכל 7 אוטמים מוחיים. שלושת רבעי מנפגעי אירוע מוחי אינם מחלימים כעבור 3 חודשים מהאירוע. מרבית הפגועים זקוקים לעזרה בביצוע תפקודים יום-יומיים בסיסיים בשל השכיחות הגבוהה, התחלואה והנכות הנלווים, אירוע המוח מהווה נטל כלכלי כבד. מספר האשפוזים באבחנה של אירוע מוח בארץ, אם כך, דומה למספר האשפוזים עקב אוטם שריר הלב [3]. מחקר מבוסס אוכלוסייה באנגליה מחזק ממצאים אלה: נמצא בו כי כלל שכיחות האירועים המוחיים אף גבוהה מזו של תסמונת כלילית חדה [5].
הפתוגנזה של אירוע איסכמי היא רב-גונית והגישה הטיפולית צריכה להיות מותאמת, ועל-כן יש חשיבות בהערכה קלינית ובביצוע מוקדם של בדיקות עזר, על-פי שקול דעת קליני, לאבחון המנגנון הסביר של האירוע.
בשנים האחרונות (נכון לשנת 2009) חלו פריצות דרך משמעותיות במכלול התחומים העוסקים באירוע המוח, והוא הוכר כמצב חירום רפואי — "התקף מוח" בדומה ל"התקף לב". סדרת פרסומים מדעיים חדשים והמלצות עדכניות מאירופה וצפון אמריקה, מחייבים רענון ושינוי בגישה הטיפולית לאירוע מוח [A12-6].
המסמך הנוכחי מציג הנחיות קליניות מפורטות ועדכניות לגבי אירוע מוח חד כמצב חירום רפואי, חשיבות יחידות אירוע מוח ייעודיות, טיפול דחוף בזילוח מחדש (רה-פרפוזיה) באירוע מוח איסכמי חד, טיפול החירום הראשוני, הטיפול התומך, והטיפול בסיבוכים לאחר אירוע מוח חד.
ההנחיות דנות גם באירוע מוח או באירוע חולף כמצבים דחופים הדורשים בירור מהיר לצורך מניעה שניונית ומפורטים גורמי הסיכון המגדילים את הסיכון לאירוע מוח ראשון ומוצעות גישות טיפול להקטנת הסיכון דהיינו מניעה ראשונית.
כמו כן דנות ההנחיות בשימוש בבדיקות עזר ובבחירת טיפול המניעה המיטבי הנגזר מכך.
מטרת המסמך לחשוף את ציבור הרופאים בישראל לאפשרויות הברור והטיפול השונות לשם שימוש מושכל יותר.
ההנחיות אינן דנות בשיקום לאחר אירוע המוח ובשירותי התמיכה בקהילה המחייבים התייחסות נפרדת. יישום חלק מההנחיות מחייב שינויים מבניים ומערכתיים בגישה לאירוע המוח בישראל. ההנחיות הקליניות נועדו לשמש כהמלצות, ואין הן באות להחליף את שיקול הדעת הקליני של הרופא בטיפול בחולה הבודד.
ההנחיות מבוססות על סדרת פרסומים בעיתון "הרפואה" [15-13].
דרגת ההמלצה של ההנחיות מבוססת על-פי דרוג לארבע רמות
- רמת המלצה גבוהה ביותר — לפי תוצאות מחקר קליני מבוקר אקראי עם גודל מדגם מספק או לפי מטא-אנליזה (Meta-analysis) של מספר מחקרים קליניים אקראיים מבוקרים
- רמות המלצה בינונית — לפי תוצאות מחקרים אקראיים קטנים או תוצאות משניות שהוגדרו מראש במחקר קליני אקראי גדול
- רמת המלצה נמוכה — לפי סדרות פרוספקטיביות (Prospective) עם קבוצות ביקורת או אנליזה של מחקרים קליניים מבוקרים
- רמת המלצה לא ודאית — לפי סדרות קטנות לא מבוקרות או הסכמה רווחת למרות העדר ראיות מדעיות
הגדרות
- אירוע מוח — (כפי שהוגדר על ידי ארגון הבריאות העולמי) — התפתחות פתאומית ומהירה של סימנים קליניים מוקדיים (או כלליים) המעידים על הפרעה בתפקוד המוחי הנמשכים יותר מ-24 שעות או גורמים למוות ונגרמים, בהעדר סיבה אחרת מוכחת, כתוצאה מהפרעה כמערכת אספקת הדם למוח
- אירוע איסכמי חולף (אא"ח) (TIA) - אירוע הגורם לכשל מוקדי בתפקוד המוח או רשתית העין, מקורו בכלי הדם, מופיע באופן פתאומי וחולף לחלוטין בתוך 24 שעות. מסתמנת הגדרה חדשה המצמצמת את זמן האירוע לשעה אחת ואינה כוללת חולים עם סימנים נוירולוגים שאריים או עם עדות לאוטם מוחי מתאים ב- CT או MRI (16)
מנגנונים עיקריים לאירוע המוח האיסכמי
- מחלה טרשתית של כלי דם גדולים (כגון הצרות טרשתית בעורקי התרדמה, בעורקים התוך גולגולתיים או טרשת בקשת הותין) — אוטם מוחי עלול להתרחש עקב תסחיף מעורק לעורק או לעתים בשל תת-זילוח או בשל יצירת קריש החוסם את חלל העורק מודגם בכ-25-20 אחוזים מכלל האירועים
- מחלה חסימתית של כלי דם מוחיים קטנים [אוטמים לקונרים (Lacunar)] — ב-25 אחוזים מהאירועים
- תסחיף ממקור לבבי (כגון פרפור פרוזדורים) ב-25-20 אחוזים מהאירועים
- סיבות ייחודיות אחרות, כגון בתירה (דיסקציה, Dissection) של כלי דם, תרומבופיליה (Thrombophilia) ועוד - ב-5 אחוזים מהאירועים
אירוע המוח כמצב חירום רפואי
טיפול מוצלח מחייב, בראש ובראשונה, מודעות של הציבור ושל רשויות הבריאות להכרה בכך שאירוע מוח (או "התקף מוח") מהווה מצב חירום רפואי, בדומה לאוטם שריר הלב או טראומה. הטיפול המוצלח בחולים הלוקים באירוע המוח בתרחיש חירום מורכב משרשרת בת ארבעה שלבים:
- זיהוי מהיר של תסמיני אירוע המוח
- שימוש מיידי בשירותי החירום הרפואיים
- פינוי מהיר תוך כדי יידוע בית החולים
- אבחנה וטיפול מהיר על-ידי צוות ייעודי בבית החולים לטיפול באירוע המוח ("צוות Stroke") ואשפוז ביחידת שבץ מוח ייעודית
הידע הקיים בקרב הציבור בישראל לגבי אירוע מוחי לוקה בחסר בייחוד בולט החסר בזהויי התסמינים של אירוע מוח חד ובהכרת אפשרויות המניעה של אירוע המוח [17, 18]. מרבית הלוקים באירוע המוח מאחרים בהגעתם למחלקה לרפואה דחופה (מלר"ד).[3, 4, 18] כישלון בזיהוי מהיר של אירוע המוח על ידי החולה או המקורבים לו מאריכים את משך הזמן שבין תחילת התסמינים לבין מועד ההגעה לבית החולים ומפחיתים במידה ניכרת את אפשרויות הטיפול הדחוף. עם הופעת תסמיני אירוע מוח, על החולה או המקורבים לו להתקשר במהירות לשירותי החירום הרפואיים על רופא המקבל פניה טלפונית המעלה את החשד לאירוע מוח להמליץ על פינוי מיידי לבית החולים, עדיף באמצעות שירותי החירום למלר"ד הקרוב בבית חולים הערוך לטיפול באירוע המוח. פינויי באמצעות אמבולנס מקצר את העיכוב בהגעת החולה לבית החולים (רמה 3).
חינוך הציבור והכשרה של הרופאים בקהילה ושל מערך שירותי החירום הרפואיים בזיהוי הסימנים ומתן עדיפות בפינוי לחולים עם תסמיני אירוע המוח, מקצרים את זמן ההגעה לבית החולים ומשפרים את הדיוק באבחון מוקדם.[19]
יחידות שבץ
יחידת שבץ היא יחידת אשפוז הכוללת אמצעים לניטור ואבחון וצוות מקצועי המיומן בטיפול באירוע המוח.
בעבודות מבוקרות רבות נמצא כי בחולים המאושפזים ביחידת שבץ התמותה נמוכה יותר, ושיעור החולים הנזקקים לטיפול סיעודי ארוך טווח או הנשארים עם נכות קשה נמוך יותר.[20] במטה-אנליזה בה נכללו 23 עבודות, אשר נערכה מטעם ה-Stroke Unit Trialists Collaboration, נמצאה הפחתה יחסית של 14% בשיעורי התמותה, הפחתה של 20% בשעורי אשפוז סיעודי או תמותה והפחתה של 24°% בשיעורי נכות קשה או תמותה, בחולים אשר טופלו ביחידת שבץ.[21] היתרונות של היחידה דומים בגברים ונשים, בצעירים ומבוגרים, בכל דרגות החומרה של אירוע, ונצפים גם כחלק מטיפול רפואי שיגרתי.[22, 23]
לאור נתונים אלו, נמצא בי הקמת יחידות שבץ מאורגנות הכוללות צוות רב-תחומי היא המרכיב החשוב ביותר ובעל קדימות ראשונה במסגרת היערכות מערכתית לטיפול באירוע מוח.[24]
המאפיינים העיקריים של יחידות שבץ כוללים מיקום נפרד (גם אם כחלק ממחלקת אם), ייעודית אך ורק לחולים עם אירוע מוח/מחלות כלי דם של המוח, ניטור לא-פולשני רציף (כולל ניטור לב, לחץ דם, ורווי חמצן) וזמינות של בדיקות עזר לדימות המוח וכלי הדם, דופלקס קרוטידים, דופלר דרך-הגולגולת (Transcranial Doppler, TCD) ואקו-לב.
ליחידה צוות רפואי, סיעודי ופארא-רפואי בעל הכשרה בתחום אירוע המוח והעבודה מתבצעת על-פי פרוטוקול אבחון וטיפול כתובים.
במרכזים רפואיים נבחרים בהם קיים כוח האדם המקצועי (כולל נוירולוג וסקולארי, מומחה בהתערבויות בצנתור כלי הדם המוחיים, נוירו-כירורג וכירורג כלי דם) ותשתית מתאימה (כולל אמצעים מתקדמים לדימות המוח, צנתור כלי הדם המוחיים וטיפול מוגבר או נמרץ), מוצע מודל של מרכז-על לאירוע המוח.[10]
טיפול דחוף בזילוח מחדש (רה-פרפוזיה) באירוע מוח איסכמי חד
(טבלה 2)
אירוע מוח איסכמי חד הוא מצב חירום רפואי הניתן לעתים לטיפול מיידי ע"י חידוש זרימת הדם בעורק החסום וזילוח מחדש של רקמת המוח. מספר מחקרים רב מרכזיים בדקו את יעילות טיפול ממיס קרישים (thrombolytic therapy) באירוע מוח איסכמי.
נמצא כי טיפול במשפעל התרומבופלסטין הרקמתי (;recombinant tissue plasminogen activator rtPA) במתן לווריד תוך 3 שעות מתחילת האירוע משפר באופן משמעותי את הפרוגנוזה [9, 26, 25]. הטיפול ניתן בהתאם לפרוטוקול המגדיר את בחירת החולים, הניטור והטיפול המיידי בלחץ-הדם, ואוסר שימוש בתרופות נוגדות קרישה ואיגור טסיות הדם ביממה הראשונה.
נמצא כי שיעור החולים שהחלימו מהחסר הנוירולוגי לאחר 3 חודשים היה גבוה יותר בשיעור יחסי של 30% עד 50% בחולים שטופלו ב-rtPA (הבדל מוחלט של 11% עד 13%). למרות שהטיפול היה כרוך בשיעור מוגבר של דימום מוחי תסמיני (6%), שיעור החולים אשר נפטרו או נשארו עם נכות קשה היה נמוך יותר בקבוצת המטופלים ב-rtPA. משך האשפוז בחולים שטופלו ב-rtPA היה קצר יותר, וחולים רבים יותר שוחררו לביתם. תוצאות מיטיבות אלו נשמרו גם לאחר מעקב של שנה [26], וחישוב של כדאיות כלכלית מצביע על חיסכון כספי ניכר למערכת הבריאות בכללותה.[27]
במטה-אנליזה של המחקרים הקליניים המבוקרים (2,775 חולים) בשימוש ב-rtPA במתן לווריד, נמצאה תועלת בולטת בשלוש השעות הראשונות ותועלת מסוימת הנצפית עד 4.5 שעות (סיכוי יחסי לתוצאים חיוביים כעבור 3 חודשים היה 2.8 (95% רב"ס 1.8-4.5) במתן תוך 90 דקות ו-1.6 (95% רב"ס 1.1-2.2) במתן תוך 180-90 דקות ו-1.4 (95% רב"ס 1.1-1.9) במתן תוך 270-180 דקות.[28] במחקר רב-מרכזי נוסף מבוקר פלצבו עם הקצאה אקראית שנערך בעקבות כך, אושר אכן כי גם בחלון טיפול של 3-4.5 שעות, יותר חולים בקבוצת ה-rt-PA מאשר בקבוצת הפלצבו היו עם תוצא טוב: הבדל מוחלט של 7.2%, סיכוי יחסי גבוה פי 1.34.[29]
בעקבות תוצאות אלו חלון הטיפול היעיל ב-rt-PA הוא 4.5 שעות (ההארכה מ-3 ל-4.5 שעות בכפוף לאישור ע"י רשויות הבריאות), אולם חשוב להדגיש כי ככל שהטיפול ניתן מוקדם יותר התועלת רבה יותר, דהיינו "זמן אבוד הוא מוח אבוד" ועל כן אין להשתהות במתן הטיפול.
ישנה חשיבות רבה בהקפדה על פרוטוקול הטיפול משום שחריגות ממנו עלולות להגביר את הסיכון לסיבוכים דימומיים ונמצא בי הקפדה יתרה מפחיתה את הסיכון.[30] ניסיון רב נצבר בעשור האחרון בארה"ב ובאירופה בטיפול קליני שגרתי ב-rtPA. נצפו תוצאות מיטיבות בשיעורים דומים למחקרים הקליניים המבוקרים ושיעור סיבוכים של המטומות מוחיות המלוות בהתדרדרות קלינית בשיעור אף נמוך יותר.[9, 31, 32] מוערך שכ-4%-2% מהחולים עם אירוע מוחי איסכמי חד מטופלים בתרומבוליזה, אך באמצעות תוכניות להגברת המודעות בציבור, קיצור זמן ההגעה למלר"ד, ומערכות מיון וטיפול זמינות ומיומנות ניתן להגביר את שעור החולים העשויים ליהנות מהטיפול עד כדי 20%-10%.[9] הטיפול ב-rtPA במתן לווריד אושר על-ידי משרד הבריאות ביולי 2004 לשימוש בישראל להוריה של אירוע מוח איסכמי חד בחולים עד גיל 80 שנה. טיפול דחוף זה ניתן, מעצם הגדרתו, רק במסגרת אשפוז, ומספר גדול של בתי-חולים בישראל מציעים טיפול זה בחולים מתאימים.
שיטות נוספות לזילוח מחדש אשר נמצאות במחקר ופיתוח
- טיפול לזילוח מחדש בצנתור כלי הדם המוחיים: טיפול ממיס קרישים בצנתור דחוף ישירות לעורק באזור החסימה נמצא כיעיל באירוע מוח איסכמי נרחב הנגרם עקב חסימה מוכחת בצנתור של העורק המוחי התיכון (MCA) כאשר הטיפול ניתן תוך 6 שעות מהופעת תסמיני אירוע המוח [33] . בעבודות לא מבוקרות הכוללות סדרות של חולים נמצא בי טיפול ממיס קרישים לעורק עשוי להיות יעיל בחסימה חדה של העורק הבזילארי [9] במקרים אילו החלון הטיפולי עשויי להיות ארוך יותר, אך משכו אינו ברור
- טיפול ב-rtPA בשלוב על-קול: טיפול בעל-קול בעזרת דופלר דרך הגולגולת (TCD) בשילוב עם מתן rt-PA לווריד נמצא כמשפר את הסיכוי לרה-וסקולריזציה לעומת טיפול תרומבוליטי בלבד [34] עבודות מבוקרות נוספות בוחנות כעת את השפעת משלב טיפולי זה על תוצאים קליניים.
- תרופות ממיסות קרישים ומישלבים חדשים: נחקרת יעילותן של תרופות ממיסות קרישים חדישות במתן לתוך הווריד וכן משלב של טיפול ממיס קרישים במתן לווריד ולאחריו, במידה ואין זילוח מחדש, טיפול לעורק החסום בצנתור דחוף של כלי הדם המוחיים.
- שיטות מכאניות. מפותחות שיטות מכאניות חדישות שונות אשר מטרתן זילוח מחדש של חסימה בכלי דם מוחי ראשי באמצעות צנתור של כלי הדם המוחיים [35], ואשר מבוססות על שליפת קריש באמצעות התקנים ייעודיים שונים, פירוק הקריש או החדרת תומכן. שיטות אלו ככלל מהוות אפשרות סבירה לפתיחת כלי הדם החסום, אך עדיין לא נבחנו במידה שתאפשר הסקת מסקנות ברורות לגבי יעילותן הקלינית ויש לבחון כל שיטה בהתבסס העדויות המחקריות הקיימות לגביה.
- תרופות נוירו-פרוטקטיביות: תרופות נוירו-פרוטקטיביות שונות נבחנות כטיפול אפשרי באירוע מוח חד. נכון למועד כתיבת הנחיה זו, אין בנמצא תכשיר מקבוצה זו אשר הוכח כיעיל ומומלץ בטיפול בחולים עם אירוע מוח חד (רמה 1) . לאור ההתקדמות בידע הבסיסי ובהבנה של התהליכים המטבוליים המתרחשים באיסכמיה מוחית ישנם מאמצים רבים כלל עולמיים לפיתוח תרופות נוירו-פרוטקטיביות שתהיינה יעילות בטיפול יחידני או בטיפול משולב עם טיפול לזילוח מחדש וחלקן נמצאות במחקרים קליניים מבוקרים בפאזה II ו-III.
טיפול חירום ראשוני וטיפול תומך באירוע מוח חד
(טבלה 3)
טיפול חירום ראשוני חייב להינתן ע"י שירותי החירום הרפואיים ובמלר"ד תוך התייחסות לצרכים הייחודיים של חולים הלוקים באירוע מוח חד.
שמירת נתיב אוויר, נשימה ותפקוד ריאתי: שמירה על חמצון תקין מהווה את אחד היעדים החשובים של הטיפול הראשוני בחולה עם אירוע מוח. הפוקסיה עלולה להיגרם בחולים אלו בשל הפרעות נשימתיות קודמות, שינוי בדחף הנשימתי או אספירציה. שמירה על נתיב אוויר חשובה במיוחד בחולים בהם מצב ההכרה ירוד. הפרעות נשימתיות על רקע ירידה בהכרה הנן נדירות בחולים עם אוטם מוחי חד למרות זאת, חולים עם אוטם בחצידור, דמומים מוחיים ואירוע בגזע המוח עלולים לפתח הפרעות נשימתיות בשלב מוקדם. במצבים כאלה יש לשקול צנרור הקנה. לאור זאת, מומלץ לנטר את ערכי ריווי החמצן בחולים עם אירוע מוח נרחב. בחולים אלה יש צורך במתן חמצן בשלב החד, לרוב 4-2 ליטרים לדקה, עד אשר מצבו של החולה מתייצב.
מחלת לב נלווית: הפרעות קצב לבביות הן תדירות באוטמים בפיזור עורק המוח התיכון, במיוחד באזור האינסולה. על הרופא לשלול אוטם בשריר הלב, פרפור פרוזדורים, מחלה מסתמית או פגיעה בתפוקת הלב ובתפקוד חדרי הלב. כל אחד מהמצבים שהוזכרו עלול להוות מקור לאירוע מוח תסחיפי או לעיתים להיגרם כתוצאה מאירוע המוח החד ולסכן את התפקוד הלבבי של החולה. ועל-כן מומלץ ניטור לבבי.
טיפול ביתר לחץ דם בשלב החד: בחולים עם אירוע מוח חד, איסכמי או דימומי, נצפית עליית לחץ דם בשעות או בימים הראשונים.
באירוע איסכמי הדעה הרווחת היא כי אין להוריד את לחץ הדם באופן ניכר בשעות הראשונות. יש לטפל בתרופות להורדת לחץ הדם בשעות הראשונות לאחר אירוע מוח איסכמי רק במקרים נדירים, כלומר במצבי משבר היפרטנסיבי או אי ספיקת לב או במידה וערכי לחץ הדם גבוהים במיוחד, כגון לחץ דם סיסטולי הגבוה מ-220 מ"מ כספית במדידות חוזרות או דיאסטולי הגבוה מ-120 מ"מ כספית. נבחנות במקביל גישות טיפוליות של העלאת לחץ הדם בשלב החד וכן של טיפול תרופתי מוקדם להורדת לחץ הדם [36], אך נדרשות בנושאים אלו עבודות מבוקרות נוספות [8] . בחולים המיועדים לטיפול ב-rtPA דרך הווריד מומלץ להוריד את ל"ד לערכים שלא יעלו על 180/110 ממ"כ טרם התחלת הזלפת התרופה.
בדימום מוחי מוצע לטפל בערכים הגבוהים מ-180/105 בחולים היפרטנסיביים ובערכים הגבוהים מ-160/95 מ"מ כספית. בחולים ללא היסטוריה של יתר לחץ דם, תת לחץ-דם הוא נדיר בנוכחות אירוע מוח חד וכאשר מופיע יש לנסות ולאתר את סיבתו. מצב זה עלול להיות מסוכן במיוחד בנוכחות היצרות המודינמית תוך או חוץ גולגולתית. לעיתים חסר בנוזלים מהווה את הסיבה ללחץ הדם הנמוך, טיפול הבחירה יכלול מתן נוזלים היפראוסמוטים, ובחלק מהמקרים שימוש בוזופרסורים.
מאזן נוזלים ואלקטרוליטים: המטרה העיקרית בהתייחס למאזן הנוזלים בשלב החד של אירוע המוח היא לשמור על נפח תקין במידה ואין היפוגליקמיה יש להימנע מתמיסת גלוקוז, העלולה להזיק לרקמת המוח האיסכמית. שמירה על מאזן נוזלים מהווה את הבסיס לשמירה על תפקוד לבבי תקין, שהוא חיוני בשלב החד של אירוע המוח.
רמות סוכר ועליית חום: במחקרים ניסיוניים נמצא כי היפרגליקמיה מרחיבה את האוטם. קיימים דיווחים כי רמות סוכר בדם גבוהות בקבלה, קשורות לפרוגנוזה נוירולוגית גרועה. לאור ממצאים אלו יש לכלול ניטור ואיזון רמות סוכר בחלק מהטיפול המיטבי באירוע המוח בשלב החד. למרות שרמות סוכר המחייבות התערבות עדיין אינן ברורות ונבחנות כיום במחקרים מבוקרים, גוברת ההכרה כי חשוב לאזן את ערכי הסוכר בשלב החד בצורה מיטבית למעט איזון היפוגליקמיה אין לתת תמיסות גלוקוזה בשלב החד של אירוע המוח.
במחקרים נמצא גם כי טמפרטורת גוף גבוהה עלולה גם היא להחמיר פרוגנוזה בחולי אירוע מוח. מומלץ לטפל מוקדם בעליית חום בכדי לשמר טמפרטורת גוף תקינה. טיפול באמצעות השריית היפותרמיה נמצא כמשפר תוצאים לאחר אוטם מוחי במודל חיה, ויעיל בטיפול דחוף לאחר דום לב והחייאה. יעילות טיפול זה בחולים עם אירוע מוח נרחב נבחנת בעת במספר מחקרים מבוקרים.
הזנה: מצב תזונתי ירוד נמצא בקשור לתוצאי אירוע גרועים. יש להעריך את המצב התזונתי ולפעול לשם תיקונו. מוצע להעריך יכולת בליעה בחולים בסיכון ניתן למנוע אספירציה על ידי החדרת צנתר לקיבה. היעילות של שיטות שונות להזנה ותזמונן עדיין לא ברורה די צורבה.[37]
טיפול בדמם מוחי ראשוני ההמלצות הייחודיות לטיפול בדמם מוחי ראשוני ניתנו במסמך נפרד בשנת 2002 [38]. מאז פרסום המלצות אלו ראה אור מחקר קליני רב-מרכזי מבוקר אשר בחן יעילות ניתוח מוקדם לעומת טיפול ראשוני שמרני בחולים עם דמם מוחי ראשוני מעל הטנטוריום, ואשר לא מצא תועלת כוללת בגישה של התערבות ניתוחית מוקדמת [39]. מתקיימים מחקרים נוספים לשם הערכת יעילות התערבות ניתוחית בדימומת שטחית באונות המוח, התערבות בשלב מוקדם יותר ושימוש בטכניקות חדישות פחות פולשניות לניקוז דימומת מוחית עמוקה. במחקר רב-מרכזי מבוקר (פאזה II) נמצא בי טיפול המוסטטי מוקדם בפקטור 7 רקומביננטי משופעל צמצם את הגידול בנפח הדימום המוחי, אך במחקר אקראי מבוקר רב-מרכזי גדול (פאזה III) לא שיפר את התוצאים הקליניים כעבור 3 חודשים.[40]
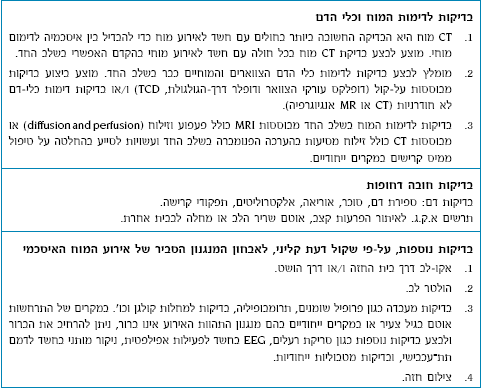
בדיקות עזר בחולה עם אירוע מוח חד
(טבלה 4)
בדיקות דימות של המוח וכלי הדם הצווארים והמוחיים
- טומוגרפיה מחשבית (CT) היא בדיקה זמינה ונפוצה היכולה להבחין בין אירוע איסכמי, דימומי ודמם תת-עכבישי ומהווה בדיקה הכרחית לפני מתן טיפול בממיס קרישים או בנוגדי קרישה. כמו כן היא יעילה בהדגמת פתולוגיות מוחיות אחרות. ניתן לזהות לעיתים סימנים מוקדמים לאיסכמיה אף תוך השעות הראשונות מהאירוע. סימנים אלה כוללים טשטוש גבולות הגרעין העדשי, טשטוש גבול החומר הלבן-אפור, או היפרדנסיות של העורק החסום [41]. היפרדנסיות של עורק מוח בהדמיית CT, עם זאת, אינה סגולית לחסימתו וישנם גורמים נוספים אשר יכולים לדמות סימן זה . סימנים מוקדמים לאוטם נרחב המלווים בדחיקת קו האמצע מצביעים על אירוע מוחי גדול ועל סיכון מוגבר לדמם משני או לבצקת מוחית מסכנת חיים. במקרים אלו יש מקום לחזור על הדימות תוך פרק זמן קצר.
- CT אנגיוגרפיה ו-CT פרפוזיה. אנגיוגרפיה בעזרת CT מהווה כלי מהימן להערכת כלי הדם החוץ ותוך גולגולתיים באירוע מוח חד. טכנולוגיה המאפשרת מדידת זילוח רקמת המוח באמצעות סורק רב-פרוסתי (CT פרפוזיה) מתפתחת והופכת להיות מהירה וזמינה, ובשלוב עם CT אנגיוגרפיה עשויה להוות כלי עזר יעיל להערכת אירוע מוח חד ולסייע בהחלטה על צורך בטיפול ממיס קרישים במקרים ייחודיים [42, 43 ].
- תהודה מגנטית (MRI) היא בדיקה רגישה אשר השימוש בה הולך ונעשה נפוץ באירוע מוח חד. טכניקת הפעפוע (diffusion weighted imaging, DWI) היא רגישה מאוד לזיהוי שינויים איסכמיים רקמתיים מוקדמים ושילובה עם טכניקת הזילוח perfusion weighted imaging, PWI)) עשויה לזהות את הפנומברה (קרי, רקמת מוח הניתנת להצלה) [43, 44] . מקובלת הדעה כי חולים בהם נצפית אי-התאמה (mismatch) בין הזילוח לפעפוע של למעלה מ-20% עשויים ליהנות מטיפול ממיס קרישים גם לאחר 3 השעות הראשונות של חלון ההזדמנויות. בחירת חולים לטיפול ממיס קרישים מעבר לשלוש שעות עפ"י דימות המוח לשם הערכת הימצאות פנומברה נבחנת בעת במחקרים מבוקרים. בדיקת MRI מהימנה בזיהוי דימום מוחי בשלב החד ומדגימה מיקרו-דימומים ישנים . בדיקת MR אנגיוגרפיה יעילה להדגמת חסימות של כלי דם החוץ ותוך גולגולתיים ומהווה השלמה לבדיקת ה-MRI בשלב החד. בשל היתרונות הגלומים בהערכה מבוססת MRI בשלב החד, גובר השימוש בה באופן קליני שגרתי במרכזים רפואיים בעולם.
- בדיקות מבוססות על-קול (אולטרא-סאונד) בדיקת דופלר על-קול של עורקי הצוואר יכולה להדגים פתולוגיות בעורקי התרדמה, כגון הצרויות המהוות מקור לתסחיפים או חסימה ופתולוגיות נוספות כגון בתירה (דיסקציה). יש מקום לביצוע בדיקות דופלר על-קול של עורקי הצוואר באופן שגרתי ביחידות שבץ מוח כבר במהלך הימים הראשונים . בדיקת דופלר דרך-הגולגולת נTranscranial Doppler, TCD) יעילה בהערכת הזרימה במערכת כלי הדם הגדולים התוך גולגולתיים ועשויה לזהות חסימות והצרויות בכלי הדם המוחיים הגדולים וכן לאתר ולנטר רה-וסקולריזציה בעקבות טיפול ממיס קרישים בדיקת TCD מהווה על-כן כלי עזר חיוני ביחידת שבץ מוח . ניתן לבצע בדיקת TCD ליד מיטת החולה, וכך לנטר לאורך זמן שינויים בזרימות הדם הערכה דחופה מבוססת על-קול, המתבצעת ליד מיטת החולה, יכולה לספק מידע מהימן לגבי חסימות בכלי הדם הצווארים והמוחיים.[45]
- בדיקות עזר נוספות. בחולה הלוקה באירוע מוח חד יש מקום לניטור סימנים חיוניים וחום הגוף ולביצוע בדיקות נוספות, חלקן באופן שיגרתי וחלקן על פי שקול דעת קליני, בכדי לאתר מוקדם ככל הניתן ובמהלך האשפוז את המנגנון הסביר ביותר העומד בבסיס האוטם המוחי. בכל חולה וחולה בהתאם למנגנון האירוע המוחי מותאמת מניעה שניונית מוקדמת בכדי להפחית את הסיכון הגבוה להישנות אירוע מוח נוסף בטווח הקצר, העומד בממוצע על ב-12% בחודש הראשון לאחר אירוע איסכמי קל או חולף
טיפול אנטי-תרומבוטי באירוע מוח איסכמי חד
(טבלה 5)
- נוגדי איגור טסיות: על-פי תוצאות שני מחקרים נרחבים מבוקרים אך שאינם כפולי סמיות, מתן אספירין במינון 325-160 מ"ג תוך 48-24 שעות מתחילת התסמינים מפחית שיעורי תמותה והישנות אירוע המוח באופן מובהק אם כי מזערי (לכל 1000 מטופלים יתרחשו פחות 7 אירועים איסכמיים מוקדמים).[46, 47] טיפול דחוף ב-Abciximab (ראופרו) במתן לווריד, נוגדן חד-שבטי הנקשר לקולטן GPiib/iiia מעכב את הפעלתו ומונע איגור טסיות, לא נמצא כיעיל בטיפול באירוע מוח איסכמי חד והיה כרוך בסיכון מוגבר לדימום.[48]
- הפארין: הפארין נמצא שנים רבות בשימוש נרחב באירוע מוח איסכמי חד. עבודות מבוקרות לא הוכיחו את יעילות הטיפול בנוגדי קרישה במינון מלא לשימוש נרחב לאור הסיכון המוגבר לדימום מוחי או מערכתי.[46] עם זאת העבודות המבוקרות הקיימות הבוחנות יעילות הפארין מעטות ולוקות בחסר.[9] אף מחקר מבוקר רחב היקף לא בדק עד כה מתן מוקדם במינון מלא של הפארין לתוך הווריד.
טיפול בנוגדי קרישה באמצעות הפארין נמוך-משקל מולקולארי והפארינויד לא הדגים תועלת במספר מחקרים קליניים מבוקרים.[9]
סיבוכים לאחר אירוע מוח חד: מניעה וטיפול
(טבלה 6) חולים הלוקים באירוע מוח חד מועדים למגוון סיבוכים מערכתיים כולל זיהומים (כגון דלקת ריאות, זיהום בדרכי השתן), פקקת בוורידים עמוקים ותסחיף ריאתי, סיבוכים לבביים ודימומים. חולים הלוקים בסיבוכים בשלב החד מועדים לתמותה גבוהה יותר לטווח ארוך. טיפול מניעתי, תומך וניטור קפדני עומדים בבסיס הגישה הטיפולית בחולה עם אירוע המוח ויכולים למנוע התהוות סיבוכים, כפי שמפורט בהרחבה במספר ניירות עמדה והמלצות.[7, 8] בחולים מונשמים או במצב רפואי קשה, מוצע להשתמש בעקרונות מניעה וטיפול (כגון מניעת כיבים על רקע דחק) בדומה למקובל בטיפול רפואי נמרץ.
סיבוכים נוירולוגים נפוצים אף הם בחולים הלוקים באירוע המוח, כולל התהוות בצקת מוחית ועלית הלחץ התוך גולגולתי, פרכוסים, הידרוקן, טרנספורמציה דימומית של אוטם מוחי או אירוע מוח מוקדם חוזר. בצקת מוח משמעותית מתפתחת לעיתים לאחר אירוע מוח איסכמי, בעיקר לאחר אוטם נרחב, ועלולה לגרום לבקע (הרניאציה) ולתמותה. שיא הבצקת המוחית מופיע כ-5-2 ימים לאחר האירוע האיסכמי החד קורטיקוסטרואידים אינם מומלצים בטיפול בבצקת מוחית ולחץ תוך גולגולתי מוגבר. באירוע מוח אפשרויות הטיפול העיקריות כוללות טיפול אוסמוטי, נישום יתר וניתוח לדקומפרסיה. ההיגיון העומד מאחורי טיפול ניתוחי במצבי אוטם נרחב בעורק המוח התיכון הוא הורדת הלחץ התוך גולגולתי, וכן העלאת לחץ הזילוח המוחי על ידי הפחתת הלחץ על כלי הדם העוקפים (collateral). טיפול זה כאשר מבוצע תוך 48 שעות מהופעת תסמיני האירוע בחולים עד גיל 60 שנה נמצא כמפחית תמותה ומשפר תוצאים במטה-אנאליזה של מספר מחקרים רב-מרכזיים מבוקרים.[49] היפותרמיה היא אפשרות טיפולית נוספת שיעילותה עדיין נבחנת.
שכיחות פרכוסים לאחר אירוע מוחי חד היא ב-4%-2% וגבוהה יותר בחולים בהם התרחשו פרכוסים מאוחרים ההתקפים הם בד"כ מוקדיים עם אפשרות להכללה משנית. אין צורך בטיפול מניעתי ראשוני. הטיפול בפרכוסים הוא כמקובל לפי סוג וצורת ההתקף.
מניעה ראשונית
(טבלה 7) עיקר המאמץ במניעה הראשונית הוא הגברת הידע, המודעות, והטיפול בגורמי הסיכון לאירוע מוחי. כיוון שנושא זה הוא רב תחומי, נכתבו ופורסמו המלצות מפורטות למניעת טרשת עורקים ומחלות כלי דם [50, 51] ואנו נדון בנושא זה בקצרה בלבד ונתרכז בגורמים ייחודיים בודדים.
הטיפול האנטיתרומבוטי ידון במרוכז בהמשך, בפרק העוסק בנושא מניעה משנית.
גורמי הסיכון הווסקולאריים לאירוע מוחי הידועים וניתנים לטיפול
- יתר לחץ דם (יל"ד) — גורם הסיכון השכיח והחשוב ביותר הניתן לטיפול במניעת אירוע מוח ונמצא במעל ל-60% מהלוקים במחלה. ערכי לחץ דם נמוכים עדיפים כשהסיכון לפתח מחלת כלי דם מכפיל את עצמו בכל עליה של 20/10 מ"מ כספית דיאסטולי/סיסטולי בהתאם החל מערכים של 115/75 מ"מ כספית.[52] טיפול יעיל ביל"ד מקטין את הסיכון לאירוע מוחי בכ-40%. ערכי לחץ הדם מעליהם יש להתחיל בטיפול תרופתי הם 140/90 מ"מ כספית או יותר ככלל ו- 130/80 מ"מ כספית או יותר בחולים סוכרתיים.[53] גם טיפול ביתר לחץ סיסטולי בלבד במבוגרים מפחית משמעותית את הסיכון ללקות באירוע.[53] המלצות לגבי שילוב סוגי התרופות פורסמו [50] מבין התרופות יתכן וקבוצת חוסמי ביתא פחות יעילים במניעה ראשונית של אירוע מוחי.[54]
- עישון — במחקרים אפידמיולוגים הוכח שעישון מכפיל את הסיכון לאירוע מוחי.[55] גם עישון פסיבי מגביר הסיכון [11] הפסקת עישון גורמת להקטנה הדרגתית של הסיכון המוגבר לאירוע מוחי.[7, 11 ]
- מחלות לב — מחלת לב איסכמית מהווה סמן לטרשת עורקים מפושטת והיא גורם סיכון לאירוע מוח. תסחיף מהלב מהווה ב-25%-20% מכלל המקרים של אירוע מוח איסכמי בכמחצית מהמקרים האירוע התסחיפי הלבבי נגרם בגלל הפרעות קצב כשהנפוצה שבהם, שהוכחה כמעלה פי כ-5 את הסיכון, היא פרפור פרוזדורים שלא עקב בעיה במסתמי הלב NVAF - Non Valvular) (Atrial Fibrillation. יש גם פתולוגיות לבביות נוספות המהוות מקור לתסחיפים למוח.[12]
- סוכרת ותסמונת מטבולית — סוכרת מהווה גורם סיכון למחלות כלי דם בכלל וכלי דם קטנים במוח בפרט וכרוכה בהפרעה בשומני הדם וביל"ד התסמונת המטבולית (מצב פרה — דיאבטי שכיח) גם היא נושאת סיכון מוגבר לאירוע מוחי.[56] איזון סוכרת קפדני ייתכן ועשויי להקטין את הסיכון לאירוע מוחי [57] וטיפול יעיל במחלות הנלוות (סטטינים ותרופות ליל"ד) יקטין את הסיכון לאירוע מוחי.[11, 53, 58]
- הפרעה בשומני הדם — הוכחה הפחתה של כ-27% בהתרחשות אירועים מוחיים איסכמיים בחולי לב בפרט ובחולים עם גורמי סיכון וסקולריים בכלל המטופלים בתרופות מקבוצת הסטטינים.[58, 59]
- מחלת כלי דם גדולים — מהווה סמן למחלת טרשת עורקים מפושטת ומהווה גורם סיכון לאירוע מוח כשהמחלה פוגעת בעורקים המובילים דם למוח הסיכון גדל משמעותית.
- ספור משפחתי — אירוע מוח בבן משפחה מהווה גורם סיכון הן דרך גורמי הסיכון (יל"ד, היפרליפידמיה) והן בגלל נטייה גנטית לטרשת עורקים שמקורה עדיין אינו ברור.
- סגנון חיים — חוסר פעילות גופנית, השמנת יתר, בטנית בעיקר ותזונה לא נאותה מהווים גורם סיכון להיווצרות טרשת עורקים בכלל ומעלים את הסיכון לאירועים וסקולריים בפרס.[11] פעילות גופנית, אפילו בעוצמה בינונית, מורידה את הסיכון לאירוע מוחי בממוצע בכ-30%.[7, 60]
- אלכוהול — השפעת אלכוהול על הסיכון לאירוע מוחי קשורה בכמות האלכוהול הנצרך. כמות גדולה (מעל 60 גר ליום) מהווה גורם סיכון הן לאירוע מוחי והן למוות כתוצאה מהאירוע . מנגד, כאשר צריכת אלכוהול היא בכמויות קטנות או בינוניות (24-12 ג׳ ליום) קטן הסיכון לאירוע מוח ומחלות לב.[61] יין אדום עדיף.[7]
- הפרעות במרכיבי דם, צמיגותו וגורמי קרישת הדם (כמפורט בטבלה 8 — ראה להלן).
- גורמי סיכון נוספים כוללים הפרעות מטבוליות מסוימות כהיפרהומוציסטינמיה, אי ספיקת כליות, תסמונת דום נשימה בשינה, שימוש בסמים ממריצים, זיהומים מסוימים, מחלות חניכיים, שימוש תחליפי בהורמונים בנשים בגיל המעבר ועוד.
הנחיות לאבחון וטיפול מניעתי לאחר אירוע מוחי איסכמי
אירועים איסכמיים חולפים (אא"ח) או קלים (אא"ק)
יש להתייחס בגישה האבחנתית והטיפולית בצורה זהה לחולים אשר עברו אירוע איסכמי מוחי חולף ולאלו שעברו אירוע איסכמי עם חסר נוירולוגי קבוע אך קל (אא"ק — Minor stroke).
מכלל האירועים האיסכמיים אא"ח מופיע בכ-20% באירוע הראשון והוא מהווה "אות אזהרה".
כיוון שב-18% מחולי אא"ח או אא"ק מועדים ללקות באירוע מוח בשלושת החודשים הראשונים כשעיקר הסיכון הוא בימים הראשונים [62] יש לברר ולטפל במהירות לפני התרחשותו של אירוע מוחי נוסף.
בדיקות להערכת חולה עם אא"ח או אא"ק
הברור חייב להתבצע בדחיפות לאור הסיכון הגבוה, המיידי וכיוון שיש אטיולוגיות בהם גורם הסיכון ניתן לטיפול דחוף מגוון הבדיקות להערכת החולים שסבלו מאא"ח או אא"ק הוא נרחב ולכן הברור נקבע בהתאם לגיל החולה ולנתונים שיאספו בלהלן: אנמנזה רפואית מדויקת תאשר את האבחנה ותקבע את הפיזור הוסקולארי בו התרחש ותאתר גורמי סיכון כולל שימוש בתרופות בעלות חשיבות (תרופות ממכרות, סמים ו ממריצים וגלולות למניעת הריון) . הבדיקה הפיזיקאלית ו הנוירולוגית ביחד עם בדיקות השגרה (ספירת דם, סוכר, אוריאה, אלקטרוליטים ושומנים) ותוצאות ההדמיה המוחית יעזרו בביסוס אבחנת האירוע ויזהו חלק מהמקורות האפשריים ויכוונו להמשך הברור (ראה טבלה 8).
בכ-30% מהמקרים, גם לאחר הברור המומלץ, לא נמצאת אטיולוגיה ברורה.
במידה ואין ביטחון שאכן מדובר באירוע איסכמי נשלים את הברור כמפורט בטבלה 8.
הוראות אשפוז ומעקב
חולים עם אירוע איסכמי מוחי חולף או קל יאושפזו להשגחה וברור ראשוני מהיר. יש צורך שחולים אלו יבדקו ע"י נוירולוג.
מניעה שניונית של אירוע מוחי איסכמי
- טיפול בגורמי הסיכון הוסקולאריים*
- לחץ דם: הקפדה על איזון לחץ דם והורדתו גם בהיעדר יל"ד מוכח מומלץ לאחר השלב החד של אירוע מוחי . הורדה של 10/5 מ"מ כספית בממוצע הוכחה ביעילה, כאשר לחץ דם בערכים עד 120/80 מ"מ כספית מוגדר בתקין [12, 52] . כיון שלמערכת רנין-אנגיוטנסין (RAS) יש השפעה על כלי הדם המוחיים נערכו מחקרים בתרופות מעכבות אנזים המהפך אנגיוטנסין (ACE-I) בשילוב עם משתן [63] ומעכבות קולטן לאנגיוטנסין (64] (ARB] והודגמה עדיפות במניעת אירוע מוחי חוזר בהשוואה לקבוצת הביקורת.
- סוכרת: איזון קפדני של סוכרת, יתר לחץ דם ושומנים חשובים במיוחד לאחר אירוע מוחי [12] מומלץ לשמור על HBA1C נמוך מ-7%.
- הפרעה בשומני הדם: ההנחיה להקפדה על איזון השומנים בעזרת דיאטה מתאימה ותרופות מקבוצת הסטטינים לחולים בסיכון גבוה תקפה גם לחולים שעברו אירוע מוחי איסכמי [12, 59 ,12a] . בתת אנליזה של קבוצה כזו במחקר מבוקר גדול נמצאה יעילות הטיפול בהקטנת הסיכון לאירועים איסכמיים, כולל אירוע מוחי ב-20% [65] . מחקר ממושך בדק את השפעת אטורבסטטין 80 מ"ג (כנגד אינבו) בחולים שסבלו מאירוע מוחי ללא עבר של מחלת לב ועם ערכי LDL-C מעל 100 מ"ג%:[66] נמצאה הקטנת סיכון של 16°% לאירוע מוחי חוזר (למרות עליה קלה במקרים של דימום תוך מוחי) במהלך מעקב ממוצע של 4.9 שנים בלא שנרשמו תופעות לוואי בעלות משמעות.
- המלצה: מומלץ לטפל בתרופה מקבוצת הסטטינים לאחר אירוע מוחי איסכמי לשם הורדת ערכי ה-LDL-C מתחת ל-100 מ"ג% (רמה 1).
- פעילות גופנית: גם לאחר אירוע מוחי יש חשיבות לחזור לפעילות גופנית מותאמת לנכות (במידה וקיימת) לשם הקטנת הסיכון לאירוע מוחי חוזר.[12]
- המלצה: החולים המסוגלים רצוי שיבצעו פעילות גופנית רצופה של 30 דקות לפחות במשך רוב ימי השבוע (רמה 3). לחולים עם נכות בעקבות האירוע מומלצת תוכנית אימון מותאמת תחת השגחה.
טיפול אנטיתרומבוטי
נוגדי איגור טסיות (נא"ט)
טסיות הדם ותוצריהן חשובים עקב תפקידם בהיווצרות קרישי דם על רובדים טרשתיים בעורקי המוח, בעקבות בך התפתחות חסימות בכלי הדם או תסחיפים והופעת תסמונות של אירוע מוחי.
ישנם מס' סוגים של נא"ט הפועלים במנגנונים שונים:
- אספירין הוא מעכב בלתי הפיך של האנזים ציקלו-אוקסיגנז ומונע יצירת תרומבוקסן 2A בטסיות.
- קלופידוגרל פועל ע"י מניעת שפעול אתר הקשירה של הטסיות לפיברינוגן דרך עיכוב פעילות ה-ADP.
- דיפירידמול הוא מעכב הפיך של פוספודיאסטרז בטסיות הדם ומעלה את רמת ה-CAMP והאדנוזין.
נוגדי קרישה (נ"ק)
בקבוצה זו נכללים ההפרינים לסוגיהם (רגיל ונמוך מולקולתי), הוורפרין (קומדין) והקבוצה החדשה של מעכבי תרומבין שעדיין נמצאים בניסויים קליניים.
מניעה ראשונית
(טבלה 9)
אספירין: מחקרים גדולים בדקו את יעילות האספירין במניעה ראשונית של מחלות כלי דם טרשתיות. בגברים הוכחה יעילות אספירין במניעת מחלות לב איסכמיות אך לא במניעת אירוע מוחי (נמצא סיכון קל לדימום תוך מוחי), בעוד שבנשים אספירין הפחית ב-17% את שעור מקרי אירוע המוח אך לא את האירועים הכליליים . שעור הדימומים (רק החוץ מוחיים) היה מעט מוגבר.[67] המסקנה, לכן, היא שכל החלטה לגבי נטילת אספירין למניעה ראשונית צריבה להיעשות באשר תילקח בחשבון התמונה הכוללת של גורמי הסיכון השונים מחד ודרגת הסיכון לדמום בדרבי העיכול מאידך.[68]
שאר נא"ס לא נבדקו במחקרים מבוקרים לצורך מניעה ראשונית למעט בתת קבוצה במחקר בחולים בעלי גורמי סיכון וסקולריים [69] בו השווה טיפול באספירין (162-75 מ"ג ליום) עם קלופידוגרל כנגד אספירין לבד: שילוב התרופות נמצא לא יעיל ואף מסוכן, כיוון שהיה כרוך בסיכון מוגבר לדימומים.
המסקנה היא שלצורך מניעה ראשונית יש להסתפק בתרופה אחת - אספירין.
פתולוגיה לבבית שבה נהוג לתת טיפול אנטי תרומבוטי כמניעה ראשונית
- לאחר אוטם שריר הלב — נבדק בעיקר אספירין ונמצאה הקטנת סיכון משמעותית לאירוע מוחי.[70] נוגדי קרישה יעילים אף הם אך מוצדקים לפרק זמן קצוב רק במצבים מיוחדים למשל כשמוכח קיום קריש נייד בלב) — יש לשקול טיפול משולב: נ"ק עם אספירין 100 מ"ג ליום ל-3 עד 12 חודשים.[12]
- תוספת של קלופידוגרל לאספירין בחולים עם תעוקת חזה לא יציבה, הקטינה את שכיחות סך האירועים הוסקולאריים (כולל אירוע מוחי) בהשוואה לאספירין בלבד במעקב של שנה.[71]
- מסתם מלאכותי — קיימת הוריה לטיפול בנוגדי קרישה, לפעמים עם אספירין במינון נמוך.[11]
- פרפור פרוזדורים:[7, 11, 72]
- חולים עם פרפור פרוזדורים והצרות המסתם המיטרלי, הם בעלי סיכון גבוה מאוד לתסחיפים ומומלץ טיפול ארוך טווח בנוגדי קרישה במניעה ראשונית.
- חולים צעירים (פחות מגיל 60) עם פרפור פרוזדורים ללא מחלה לבבית נLone atrial fibrillation) הם בעלי דרגת סיכון נמוכה מאוד לתסחיפים (פחות מ-1%), אין הצדקה לטיפול מונע בנוגדי קרישה והטיפול הוא באספירין בלבד.
- חולים מעל גיל 60 עם פרפור פרוזדורים ללא מחלת מסתמי הלב (NVAF) נמצאים בסיכון גבוה לתסחיפים . היעילות של נוגדי קרישה (כנגד פלצבו ואף כנגד אספירין) במניעת תסחיפים בכלל ואירוע מוח בפרט הוכחה בוודאות ויש לכן הצדקה לטפול ארוך טווח בנוגדי קרישה כגון קומדין לטווח INR שבין 2.0-3.0. עקב הסיכון הגבוה לדימום בקשישים (למרות שהגיל לכשעצמו מהווה גורם סיכון לאירוע איסכמי) במהלך טיפול ארוך משך בנ"ק מומלץ להוריד את טווח ה-INR בין 1.7 ו-2.5 בגילאים מעל 75. בנוסף יש לאפיין גורמי סיכון לחולים היותר צעירים (יתר לחץ דם, סוכרת, ירידה בתפקוד חדר שמאל ומחלת לב כלילית) המצדיקים שימוש ארוך משך בנ"ק. בהיעדר גורמי סיכון כנ"ל ניתן לטפל בנוגדי קרישה או לחילופין להסתפק באספירין גם בחולים בגילאי 75-60. ביום נהוג להשתמש ב-CHADS2O Score בו כלולים כל גורמי הסיכון העיקריים (כולל אירוע מוחי קודם) בכדי לקבוע את סוג הטיפול.
מניעה שניונית לאא"ח (TIA) ולאירוע מוחי איסכמי
טיפול בנוגדי איגור טסיות
(טבלה 10)
ניתוח של 21 מחקרים מבוקרים עם 18,270 חולים הדגים שטיפול בנא"ס הקטין ב-25% את שכיחות האירועים החוזרים של אירוע מוחי שלא גרם למוות וב-16% את המקרים של מוות מסיבה וסקולרית [70] טיפול בנא"ס ב-1000 חולים עם אירוע מוחי או אא"ח למשך שנתיים ימנע 36 מקרים של אירוע מוחי תועלת זו עולה באופן משמעותי על הסיכון היחסי לדמם חוץ גולגולתי.[70]
- אספירין היא הנפוצה ביותר בשימוש למניעה משנית של אירוע מוח לאחר אא"ח או אירוע מוחי. מינון האספירין: התועלת הקלינית של האספירין במניעת אירוע מוח הוכחה בטווח מינונים רחב מ-30 מ"ג עד ל-1300 מ"ג ליממה מינון גבוה יותר של אספירין מעלה את הסיכון לתופעות לוואי במערכת העיכול מאידך, במינון גבוה יותר של אספירין יש סיכוי טוב יותר לקבל עיכוב מוחלט של אגור הטסיות אין הסכמה מוחלטת בין המומחים לגבי המינון היעיל ביותר במניעה משנית וההמלצה הנוכחית מדברת על טווח שבין 50-325 מ"ג ליום [12, 12a].
- דיפירידמול — מחקר נרחב הוכיח שיעילותה של התרופה במינון של 400 מ"ג ליום בשחרור מושהה דומה לזה של אספירין במינון נמוך (50 מ"ג) (18%-16% הורדת סיכון יחסי בהשוואה לאינבו בהתאם) [74]. במחקר זה נצפה אפקט מצטבר (37% הס"י) בשילוב התרופות במינונים אלו . מחקר נוסף השווה טיפול באספירין (325-30 מ"ג ליום) לבד כנגד שילובו עם דיפירידמול 400 מ"ג ליום [75]: במעקב ממוצע של 5 3 שנים נמצאה הקטנת שיעור אירועים וסקולריים (אירוע מוח, אירוע כלילי ומוות) מ-16% ל-13% תחת הטיפול המשולב (הקטנת סיכון של 20%).
בעקבות ממצאים אלו הוכנסה לשימוש תרופה המכילה דיפירידמול 200 מ"ג בשחרור מושהה ביחד עם אספירין 25 מ"ג המינון היומי המומלץ הוא 2 כדורים ביום התרופה אושרה לשימוש בישראל לאחר אירוע מוחי שהתרחש תחת טיפול באספירין.
- קלופידוגרל יעיל מעט יותר מאספירין לצורך הורדת הסיכון המשולב לאירועים וסקולריים הכוללים אירוע מוח, אוטם שריר הלב או מוות מסיבות וסקולריות [76] במטה-אנליזה של 4 מחקרים שבדקו קבוצת תרופות זו (קלופידוגרל וטיקלופידין) נמצאה יעילות מתונה יחסית לאספירין בהקטנת הסיכון לאירוע מוחי [77]. גם הסיכון לדימום במערכת העיכול קטן יותר. קלופידוגרל הוא תכשיר הבחירה בחולים עם התווית נגד או תופעות לוואי לאספירין ונמצא יעיל יותר בחולים עם סיכון וסקולרי גבוה (ממצאים מתת-אנליזות ממחקר CAPRIE).
במחקר (MATCH) שבוצע בחולים שסבלו מאא"ח או אא"ק, בעלי סיכון מוגבר לאירוע מוחי חוזר (סוכרת או מחלות כלי דם מוכחות קודמות) נמצא כי הטיפול בקלופידוגרל עדיף על טיפול משולב של קלופידוגרל עם אספירין כיון שלא נמצא הבדל מובהק בסיכון לאירוע מוח או אוטם שריר הלב בין שתי הקבוצות והטיפול המשולב היה כרוך בסיכון מוגבר לדימומים.[78] עם זאת נצפתה נטייה ליעילות השילוב התרופתי כאשר הן ניתנו מיד לאחר האירוע המוחי ובטיחות הטיפול המשולב הייתה טובה יותר כשניתן רק למשך מספר חודשים מועט.
במחקר ה-CHARISMAS[69] נמצאה נטייה ליעילות הטיפול המשולב (קלופידוגרל עם אספירין (162-75 מ"ג ליום) כנגד אספירין לבד בהקטנת הסיכון לכלל אירועים וסקולריים בקבוצה שבעברה נרשמו אירועים וסקולריים כולל אירוע מוחי. המחקר בכללותו לא הוכיח את יעילות הטיפול המשולב של קלופידוגרל עם אספירין עקב ריבוי מקרים של דימום [69]. קלופידוגרל רשומה בארץ גם לטיפול במקרי אירוע מוחי חוזר עקב כישלון הטיפול באספירין.
מחקר PROFESS[79] שהסתיים השווה בין קלופידוגרל וטיפול משולב באספירין (50 מ"ג ליום) ודיפירידמול בשחרור מושהה (400 מ"ג ליום) לשם מניעת אירוע מוחי חוזר . במחקר בו השתתפו 20,332 חולים עם משך מעקב ממוצע של 2.5 שנים לא נמצא יתרון מובהק לאף אחת מהתרופות (הגם שנרשמו מעט יותר דימומים משמעותיים מוחיים תחת הטיפול המשולב) ולכן ההנחיות לא השתנו בעקבות מחקר זה.
מניעה שניונית ע"י נוגדי קרישה
(טבלה 11)
יעילות נ"ק הוכחה בחולים שסבלו מאירוע מוחי שנגרם ע"י תסחיף מהלב. בחולים שהגורם היה פרפור פרוזדורים יעילות הטיפול הוכחה באופן מובהק. התוויות נוספות כוללות אירוע מוחי משני לתרומבופיליה וכן בפקקת במערכת הוורידים והסינוסים המוחיים.[9]
באירוע מוח שסיבתו טרשת עורקים וחסימות כלי דם, לא נמצאה יעילות לנ"ק על טיפול בנא"ס.[80, 81] היתרון הקל בהקטנת שיעור אירועים מוחיים איסכמיים התבטל ע"י השיעור המוגבר של סיבוכים דימומים משמעותיים. במחקר בו הושווה קומדין לאספירין במינון גבוה (1300 מ"ג) בחולים עם הצרות מעל 50% בעורקי המוח התוך גולגולתיים [82] היה קומדין כרוך ביותר תופעות לוואי ולא נמצא עדיף על פני אספירין.
מצבים בהם יש מקום לטיפול אנטיתרומבוטי שסיווגו (נא"ט או נ"ק) טרם נקבע
- אתרומה מובילית בקשת האאורטה.[9, 12]
- פגם במחיצה הבין פרוזדורית (PFO) אלא בנוכחות מקור תסחיפי במערכת הוורידית ו/או יתר קרישיות. מצב בו קיימת הוריה לטיפול בנ"ק.[12, 83] (ראה דיון נוסף בהמשך)
- מפרצת של המחיצה הבין פרוזדורית (ASA).[83]
- דיסקציה בעורקי הצוואר (אם כי הטיפול המקובל הוא בנוגדי קרישה לזמן מוקצב).[12]
טיפולים פולשניים בגורמי הסיכון הוסקולאריים
טיפול ניתוחי או מלעורי למניעת אירוע מוח איסכמי
מניעה ראשונית
- ניתוח של עורק התרדמה (endarterectomy) בהצרות א-תסמינית (אסימפטומטית)
מספר מחקרים קליניים בדקו את יעילותו של ניתוח אנדארטרקטומיה בחולים א-תסמיניים עם הצרות בינונית עד קשה (99%-60%).
במחקר ACAS [84] נמצא שהניתוח אומנם הוריד את הסיכון היחסי לאירוע מוח בצד ההיצרות ב-53%, אך הסיכון האבסולוטי לאירוע מוח במשך חמש שנים ירד רק ב-5.9% (5.1% בקבוצה שנותחה לעומת 11% בקבוצה שלא נותחה במהלך חמש שנים). הסיכון השנתי היה 2.3% לשנה בקרב הקבוצה שטופלה באופן שמרני — סיכון שהוא נמוך באופן יחסי. תוצאות אלה הושגו עקב שיעור סיבוכים סב ניתוחיים (אירוע מוח או מוות) נמוכים במיוחד של 2.3% בלבד, כולל סיבוכי הצנתור המקדים. כמו כן באוכלוסיית הנשים שבמחקר היתרון הניתוחי לא היה מובהק. תוצאות מחקר ה-ACST[85] מורות גם הם שהירידה המוחלטת בסיכון לאירוע מוח בחולים א-תסמיניים עם היצרות הגבוהה מ-70% לאחר ניתוח עומדת על כאחוז אחד לשנה. שיעור הסיבוכים הסב-ניתוחיים עמד על 1%. 3. במחקר זה לא היה הבדל בהתוויות לניתוח בין נשים לגברים אך היעילות הוכחה רק במטופלים עד גיל 75 שנה. מסקנות נוספות היו שבחולים עם סוכרת, פרפור עליות, הצרות משמעותית בעורק התרדמה הקונטרלטרלי ואי ספיקת לב יש לשקול היטב את ההתוויה מאחר והם בסיכון גבוה לסיבוכים תוך ובתר ניתוחיים שיבטלו למעשה את התועלת בניתוח.
האקדמיה האמריקאית לנוירולוגיה ממליצה על התאמה אישית בהתאם לנתוני החולה ובתנאי שהמנתח מציג שיעור סיבוכים סב ניתוחיים הקטן מ-3%.[86] המלצה נוספת כוללת חומרת היצרות של 80% לפחות [86] (למרות שאין הוכחה מדעית לחשיבות דרגת חומרת ההיצרות בתוך קבוצת ההיצרויות הקשה בקבלת ההחלטות).
- החדרה מלעורית של תומכן בעורקי התרדמה בהיצרות א-תסמינית
בעקבות הכנסת השיטה באופן גורף בתחום הקרדיולוגיה קיימת נטייה לאמצה גם בתחום מניעת אירועים מוחיים עם זאת חשוב להדגיש שאין עדיין נתונים מספקים לגבי התועלת והסיכון של החדרה מלעורית של תומכן לעורק התרדמה בהשוואה לניתוח במקרים א-תסמיניים. מחקר SAPPHIRE [87] השווה פעולה זו (החדרת תומכן עם התקן המגן מפני תסחיפים) כנגד ניתוח בחולים בעלי דרגת סיכון ניתוחי גבוהה. רוב מבין 334 החולים במחקר היו א-תסמיניים. תוצאות המחקר הראו שהחדרת התומכן לא הייתה מסוכנת יותר מניתוח ואולי אף עדיפה, אך מחקר זה נשאר יחיד (ונושא חילוקי דעות עקב המתודולוגיה שלו) ועדיין קיים חוסר מידע לגבי מעקב ארוך טווח בחולים אלו . עקב כך יש צורך להמתין לפרסום תוצאותיהם של מחקרים נוספים בנושא.
הטיפולים הנוכחיים בתכשירים מקבוצת הסטטינים ביחד עם התרופות האנטי תרומבוטיות יעילים כנראה בהאטת התהליך הטרשתי ואף בהסגתו ומקטינים את הצורך בהתערבויות כנ"ל מחד [88] ביחד עם הקטנת הסיכון שסביב הפעולה מאידך.[89]
טבלה 12 מסכמת את ההנחיות במניעה ראשונית.
מניעה שניונית
- ניתוח של עורקי התרדמה בהצרות תסמינית (סימפטומטית)
לאור תוצאות מספר מחקרים מבוקרים נקבעו התוויות ניתוח ברורות לחלק מהחולים עם מחלה טרשתית הגורמת להצרות של עורק התרדמה הפנימי ואירוע איסכמי חולף או קל בצד המתאים.
שני המחקרים העיקריים שבוצעו במהלך שנות ה-90 הם ECSTM NASCET.[90, 91] שניהם הדגימו בי הניתוח היה יעיל מאוד בחולים תסמיניים עם הצרות איפסילטרלית (בצד המתאים) הגבוהה מ-70% ויעיל באופן מתון בחולים תסמיניים עם היצרות שבין 69%-50% אנליזה משותפת של שלושת המחקרים המבוקרים העיקריים בנושא [92] העלתה יעילות גבוהה לניתוח בהצרויות קשות (99%-70%) (6=Number needed to treat) (NNT) ויעילות מתונה לבעלי הצרות בינונית (69%-50%) (22=NNT).[86] אין מקום לניתוח בהצרויות של פחות מ-50% וגם במצב של כמעט חסימה של העורק (תמס דיסטלי להיצרות בפי שנצפה בהדמיית העורק), היעילות בניתוח מוטלת בספק, התוצאות הנ"ל הושגו בנובחות שעור סיבוכים סב ניתוחיים שהיה קטן מ-6% (בדוגמא NASCETO[90] נרשמו מקרי אירוע מוח ומוות וסקולארי ב-5.8% מהחולים ומתוכם רק 2.1% סבלו מאירוע גורם נכות או מוות). לאור מורכבות הנושא יש לעשות הערכת גורמי הסיכון בחולים אלה לפני ההמלצה על ניתוח ומעבר לשיעור הסיבוכים של המנתח, שצריך להילקח בחשבון):
מספר גורמים עלולים להעלות את הסיכון הניתוחי (סוכרת, חסימה מלאה בעורק התרדמה הפנימי הקונטרלטרלי, יתר לחץ דם דיאסטולי מעל 90 מ"מ כספית ובדומה) הם מאפיינים נוספים שצריכים להילקח בחשבון באפיון הרובד הטרשתי, סוג האירוע הוסקולארי ובדומה.[86, 92] ברוב המחקרים נעשה צנתור אבחנתי של עורקי התרדמה קודם לניתוח בעוד שביום הנטייה היא להמיר שיסה פולשנית זו בטכניקות יעילות בדופלקס, CT — Angiography) CTA) או Magnetic) MRA Resonance Angiography).
מרכיב נוסף שחייב להילקח בחשבון הוא קביעת מועד הניתוח לאור העדויות שהסיכון העיקרי לאירוע חוזר הוא בתקופה הסמוכה לאירוע המוחי האיסכמי הראשון ויעילות הניתוח קשורה במניעת השהייתו (מירב היעילות נצפתה תוך שבועיים ותוך 12 שבועות עדיין נמצאה יעילות יחסית [93]), הבירור והבנת החולה לניתוח צריכים להתבצע בהקדם
לשם קביעת הצורך בניתוח ודחיפותו יש להתייעץ בנוירולוג וסקולרי.
- החדרת תומכן לעורק התרדמה בחולים תסמיניים
במחקר קליני מבוקר השוו בין הניתוח לבין צנתור עורק התרדמה (בעיקרו ע"י אנגיופלסטיה ללא תומכן).[94] שיעורי התמותה ואירועים מוחיים תוך 30 יום ממועד הניתוח עמדו על 9.9% ועל 10% ממועד הצנתור. מחקר SAPPHIRE הנזכר לעיל [87] בלל גם חולים תסמיניים בעלי סיכון גבוה לניתוח והדגים אי-נחיתות של פעולת החדרת התומכן יחסית לניתוח . מחקר צרפתי (EVA-3S) שהשווה בין ניתוח להחדרת תומכן בחולים תסמיניים עם היצרות של מעל 60% הופסק לאחר הכללת 527 חולים בלבד עקב סיכון יתר שהיה ברוך בהחדרת התומכן (סיכון של אירוע מוח או מוות תוך 30 יום מהפעולה של 9.6% לעומת רק 3.9% לאחר ניתוח.[95] עם זאת המחקר היה רב מרכזי וחלק מהצנתורים בוצעו ע"י מצנתרים בעלי ניסיון מועט מאד הפעולה נעשתה בעיקר תוך שימוש בתומכנים עם הגנה מתסחיפים (protection device) שהועדפו משהתברר שהשימוש בתומכנים הרגילים היה ברוך בשיעור סיבוכים גבוה.[95]
מחקר רב מרכזים מגרמניה (96] (SPACE] כלל 1183 חולים תסמיניים שעברו החדרת תומכן (עם או בלי הגנה מתסחיפים — 599 חולים) או ניתוח (584 חולים). שיעור הסיבוכים (אירוע מוח או מוות) תוך 30 יום מהפעולה היה דומה בשתי הקבוצות (6.84% עם תומכן ו-6.34% עם ניתוח) ולא הוכחה לכן עדיפות כלשהי בהחדרת תומכן.
לאור התוצאות הסותרות ביחד עם חוסר מידע לגבי יעילות החדרת תומכן לטווח ארוך יש להמתין לתוצאות מספר מחקרים מבוקרים נוספים המתבצעים ביום בכדי להעריך את בדאיות החדרת התומכן ביחס לניתוח.
עם זאת יש לזכור כי החדרת תומכן ברובה בשיעור סיבוכים נמוך י ותר של פגיעה בעצבי הגלגלת ובמשך אשפוז קצר יותר בנוסף יש לקחת בחשבון שהתומכנים משתכללים בל הזמן קיימים מקרים בהם, במידה ויש מקום להתערבות, הטיפול האנדו-וסקולארי עדיף על פני התערבות ניתוחית: מקרים אלו כוללים היצרות חוזרת לאחר ניתוח בעורק התרדמה, הצרויות לאחר הקרנות לצוואר, הצרויות בעורקי התרדמה באזור שאינו נגיש לניתוח, חולים עם אי ספיקת לב ובאלו המהווים סיכון הרדמתי גבוה הבחירה בין שתי האפשרויות הטיפוליות הללו חייבת אם כן להיעשות באופן פרטני לבל חולה בהתאם לניסיון באותו מרכז ורצוי לערב צוות רב תחומי הכולל נוירולוג וסקולארי, מנתח כלי דם, מצנתר וקרדיולוג.
טבלה 13 מסכמת את ההתוויות הנוכחיות בחולים תסמיניים.
טיפולים פולשניים אחרים למניעה שניונית של אירוע מוח
החלון הסגלגל הפתוח (חס"פ) - (Patent Foramen Ovale (PFO
סגירת הפגם הבין פרוזדורי בחולים עם PFO עם או בלי מפרצת בינעליתית (מב"ע) (Atrial septal aneurysm — ASA) אפשרית ביום בקלות י חסית בעזרת מספר התקנים נDevices) . למרות שהפעולה פשוטה יחסית וברובה בסיכון נמוך עדיין לא הוכחה יעילותה באופן מדעי לצורך קבלת החלטה מקצועית מאוזנת, יש להכיר את המהלך הטבעי ואת הטיפולים החלופיים.
מהלך טבעי: מידע על ה"מהלך הטבעי" של חס"פ עם או בלי מב"ע במקרים של אירוע "ממקור לא ידוע" אינו קיים במדויק לאור מתן טיפולים אנטיתרומבוסיים לבל חולה כבר שנים רבות והנטייה לסגור את הדלף בחולים צעירים . באוכלוסיות מחקר שונות השכיחות השנתית של אירוע חוזר אינה אחידה ונעה בין 1.5% ל-12% [12, 97] (רובם מציינים שיעור נמוך) וגם הבדלים אלו מקשים על בחירת הטיפול העדיף. מחקרי מעקב טובים הם מועטים ביותר ולמעשה העלו ספיקות באשר לחשיבות של חס"פ לבד או מב"ע לבד בגורמי סיכון מוגבר לאירוע מוחי חוזר ויתכן שרק השילוב של שני המומים ברוך בסיכון יתר.[12, 97, 98]
טיפול: הטיפול בחס"פ עם או בלי מב"ע בחולים לאחר אירוע מוחי "ממקור לא ידוע" עדיין נתון במחלוקת האפשרויות הטיפוליות העומדות בפנינו הן: טיפול תרופתי ע"י נוגדי איגור טסיות (נא"ס — אספירין, קלופידוגרל, דיפירידמול) או ע"י נוגדי קרישה (קומדין) והאפשרות האחרת היא סגירת חס"פ בדרך אנדו-וסקולארית (טיפול בדרך של סגירה כירורגית נזנח למעשה מאז הכנסת השיטה האנדו-וסקולארית). מחקרים טובים המשווים את הטיפולים השונים חסרים. מחקר מבוקר [99] שהשווה טיפול אנטיאגרגנטי לטיפול אנטיקואגולנטי לא הדגים הבדלים מובהקים אם בי היה רמז לעדיפות הטיפול בקומדין עם זאת ברור שבנובחות מקור לתסחיפים במערכת הוורידית יש לתת טיפול אנטיקואגולנטי לפי ההנחיות המקובלות (שלושה עד ששה חודשים במקרים בהם לא אובחנה הפרעה מוכחת במנגנון קרישת הדם). בסקירה השוואתית של בל הפרסומים על הטיפולים התרופתיים והאנדו-וסקולריים שדווחו עד שנת 2003 [100], נמצאה שכיחות אירועים שנתית בין 8% 3 ועד 12% תחת טיפול תרופתי ושכיחות 0% עד 4.9% תחת טיפול אנדו-וסקולרי שיעור סיבוכי הפעולה היו ב-1.5% סיבוכים משמעותיים ובעוד 8% סיבוכים קלים. בנוסף יש לזכור שלא תמיד הפעולה מצליחה לסגור את הדלף!
מספר מחקרים מבוקרים בנושא נמשכים כבר זמן רב רק לאחר סיומם נדע האם סגירת החס"פ עדיפה על פני טיפול תרופתי.[12, 98]
הנחיות לטיפול שניוני בחס"פ מופיעות בטבלה מסי 14.
הצרויות בכלי הדם התוך גולגולתיים
החדרת תומכן במקרים עם הצרויות בכלי הדם התוך גולגולתיים נבחנת בטיפול למניעה שניונית של אירוע מוח חולים עם היצרות תסמינית, שארעה לאחרונה, של יותר מ-70% בעורק תוך גולגולתי הם בעלי סיכון של ב-23% לאירוע מוחי חוזר בתוך שנה למרות טיפול תרופתי [101, 102] ביוון שלא הוכח שטיפול תרופתי בנוגדי קרישה עדיף על טיפול בנא"ס והסיכון נותר גבוה, יש הגיון בבחינת הטיפול האנדו-וסקולרי לפתיחת ההצרויות הקשות בתקופת הזמן הסמוכה לאירוע הרחבה מלעורית בעזרת בלון אמנם השתכללה והייתה ברובה בסיבוכים של 5.8% בלבד אך היצרות חוזרת נרשמה ב-40% מהמקרים.[103] הרחבה בעזרת תומכן ספציפי לעורקי המוח (Wingspan) נבחנה ושעור הסיבוכים שדווח היה יחסית נמוך (4.4%-6.1%).[102] שיעור ההצרויות החוזרות שדווח לא היה אחיד ולכן נבחנים גם תומכנים מצופי תרופה נוגדת שגשוג תאים לשם מניעת הצרויות יש צורך במחקרים נוספים ובמעקב ארוך משך בכדי לקבוע את יעילות הטיפול.
לסיכום, המחקרים נמשכים והתומכנים משתכללים בל הזמן אך הפעולה עדיין ברובה בסיכון משמעותי ודרושים מחקרים מבוקרים לפני הכנסת פעולה זו בטיפול שגרתי.[102, 104]


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק