בדיקות דימות בהיריון - נייר עמדה - Imaging tests during pregnancy
הופניתם מהדף בדיקות דימות בהיריון לדף הנוכחי.
|
| |
|---|---|
| נייר עמדה 38 - בדיקות דימות בהיריון | |
| ניירות עמדה של האיגוד הישראלי למיילדות וגינקולוגיה | |
| תחום | מיילדות |
| האיגוד המפרסם | החברה לרפואת האם והעובר האיגוד הישראלי למיילדות וגינקולוגיה |
| קישור | באתר האיגוד הישראלי למיילדות וגינקולוגיה |
| תאריך פרסום | ינואר 2026 |
| יוצר הערך | פרופסור יואב ינון פרופסור טל בירון-שנטל פרופסור אשר בשירי ד"ר עידו שולט ד"ר רינת גבאי בן זיו ד"ר יפעת וינר ד"ר חן סלע |
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – מעקב היריון ובדיקות סקר טרום היריון, דימות
רקע כללי
מעקב היריון כולל שימוש תכוף בבדיקות על-שמע (אולטרה-סאונד). לעיתים, ישנו צורך רפואי בשימוש בכלי דימות מסוג אחר הכרוך בקרינה בעת ההיריון או בהנקה. שימוש בדימות בהיריון מעלה חשש מהקרינה אצל הצוות והמטופלת, אולם, עיכוב באבחנה עקב הימנעות/סירוב לבדיקת דימות יכול להוות סכנה גדולה יותר עבור ההרה ועוברה. אין ערך סף מוחלט אשר מתחתיו הקרינה היא בטוחה, ויש לשפוט כל מקרה באופן מותאם ואישי, ולבחון את מידת התועלת אל מול מידת הסיכון בביצוע בדיקת הדימות. בכל מקרה, חשוב לציין תמיד בהזמנת בדיקת הדימות אם המטופלת בהיריון ואת גיל ההיריון.
ככלל, אין בדיקת דימות האסורה בהיריון. היות, וכל בדיקות הדימות האבחנתיות בשימוש בודד הן מתחת לסף הפגיעה בעובר, אין אף בדיקה בודדת אשר ביצועה בהיריון מהווה המלצה גורפת להפסקת ההיריון ללא קשר לגיל ההיריון. במקרים של צורך במספר בדיקות עם שיעור קרינה גבוה יש לדון בסיכון אל מול התועלת, באופן המותאם אישית למטופלת.
מטרת נייר העמדה היא פירוט הידוע על בטיחות הדימות בהיריון ומתן המלצה בהתאם.
שימוש באולטרה-סאונד בהיריון
שימוש באולטרה-סאונד נחשב בטוח בהיריון והוא הכלי המקובל לדימות העובר. שימוש באולטרה-סאונד, המבוסס על גלי קול ללא קרינה מייננת, עלול להוביל לחימום יתר של הרקמה הנבחנת, בעיקר, בשימוש בדופלר (Doppler). עם זאת, החשש הוא בעיקר תאורטי ומרבית המכשירים המודרניים אינם מאפשרים בדיקה מחוץ לטווח הבטוח לשימוש. עד כה לא תוארו מקרי נזק לעובר בשימוש באולטרה-סאונד, לרבות שימוש בדופלר. בכל מקרה, השימוש באולטרה-סאונד ובדופלר צריך להיעשות על פי התוויות קליניות מקובלות ובהתאם לעיקרון As Low As Reasonably Achievable (ARALA)[1][2][3]
קרינה מייננת בהיריון
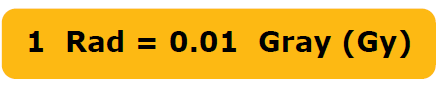
עוצמת הקרינה נמדדת לרוב ביחידות ראד (Rad) או גריי (Gray):
חשיפה אימהית לקרינה מייננת - ככלל, השפעת מנת הקרינה המייננת עלהרקמה האנושית דומה בין אישה הרה ללא הרה. ייתכן, כי השפעת קרינה מייננת על השד בהיריון משמעותית יותר בשל פרוליפרצית (proliferation) השד בהשוואה למצב הלא היריוני[4].
חשיפה עוברית לקרינה מייננת - מנת החשיפה לעובר בבדיקות נפוצות מופיעה בטבלה מספר 1. כך לדוגמה, צילום חזה בשני מבטים בדומה לבדיקת טומוגרפיה ממוחשבת (Computerized Tomography ,CT) של הראש יכול להגיע עד 0.001 Rad, בדיקת CT Angio עד 0.066 Rad ומיפוי ריאות V/Q scan יכול להגיע ל-0.05 Rad.
השפעת הקרינה המייננת על העובר - מרבית המידע הידוע מתבסס על עבודות בנושא החשיפה לקרינה ביפן בתום מלחמת העולם השנייה. הקרינה יכולה להשפיע על ההיריון והעובר במספר היבטים שליליים:
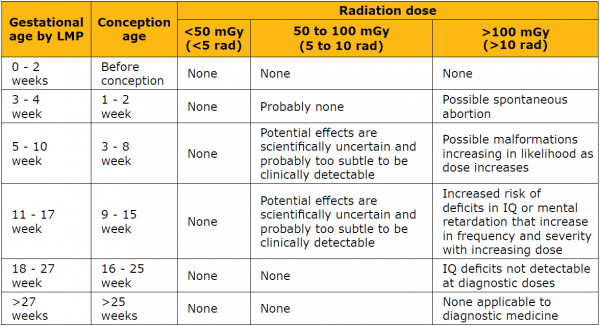
מידת ההשפעה על העובר תלויה בגיל ההיריון בעת החשיפה, במנת הקרינה ובמשך החשיפה לקרינה מייננת[5]. מנת הקרינה המייננת תלויה בסוג הבדיקה (צילום רנטגן או בדיקת CT) ומשך החשיפה תלוי בפרוטוקול השימוש (מספר החתכים). כל הבדיקות האבחנתיות המשתמשות בקרינה מייננת נמצאות בטווח של עד 5 Rad (50 mGy). בטווח זה, לא ידוע על נזק לעובר ללא קשר לגיל ההיריון, לרבות מומים, הפרעות נוירולוגיות, אובדני היריון ו/או נטייה לגידולים, למעט לויקמיות (Leukemia) ילדות. פירוט השפעת מנת הקרינה המייננת על העובר לפי מנת הקרינה וגיל ההיריון מופיע בטבלה מספר 2.
גיל ההיריון בעת בדיקת הדימות - בטווח של 14 יום לאחר ההפריה (שבוע 3–4 מהווסת האחרון) בעת חשיפה לקרינה מייננת בדרגה גבוהה, ייתכן נזק, שעלול לבוא לידי ביטוי בהפלות (All or none). לא תוארה השפעה על מומים, התפתחות או נטייה לגידולים בתקופה זו. בתקופת האורגנוגנזה (organogenesis), 8-2 שבועות לאחר ההפריה (שבוע 4–10 מהווסת האחרון), ייתכן נזק בתלות במידת הקרינה. ההשפעה העיקרית שתועדה היא מומי מערכת העצבים המרכזית ובעיקר מיקרוצפליה (microcephaly)[6]. לאחר שבוע 16 להיריון, ככל הנראה, יש צורך במנת קרינה מייננת גדולה יותר על מנת לגרום למומים עובריים (50 - 70 Rad), ולאחר שבוע 25 הסיכון למום במנת קרינה מייננת ממוצעת לבדיקת הדמיה בודדת קטן מאוד אם לא זניח[7].
החשש העיקרי בקרינה מייננת בהיריון הוא עלייה בסיכון לממאירות בילדות, בעיקר לוקמיה. עבודות הראו עלייה של פי 2-1.5 בחשיפה של 1–2 Rad. עם זאת, עבודות אחרות לא הראו עלייה בסיכון לממאירות ודרגת הסיכון האבסולוטית עדיין נחשבת נמוכה[3][8].
שימוש בחומר ניגוד ב-CT מותר בהיריון בהתוויה רפואית. למרות החשש התאורטי, לא תועדה פגיעה בבלוטת התריס או אחרת לעובר[3][9].
הפחתת קרינה קרינה לעובר - מומלץ להקפיד על סריקת האיבר הנבדק בלבד ולהשתמש בפרוטוקולים מופחתי קרינה.
הנקה בעת הדמיית CT - אין מניעה מהנקה וניתן להמשיך הנקה כבשגרה בעת ביצוע הדמיית CT עם או ללא חומר ניגוד.
טבלה מספר 1: מנת הקרינה המייננת לעובר בשימוש באמצעי הדמיה שכיחים[3]:
(*) Fetal exposure varies with gestational age, maternal body habitus, and exact parameters
טבלה מספר 2: השפעת הקרינה המייננת על פי גיל היריון[5]:
ACR-SPR Practice Parameter for Imaging Pregnant or Potentially Pregnant Adolescents and Women with Ionizing Radiation. American College of Radiology. ACR Appropriateness Criteria Resolution 39. Reston )VA(: ACR; 2014.
Available in: https://www.acr.0rg/-/media/ACR/Files/Practice-Parameters/Pregnant-Pts.pdf.
שימוש בתהודה מגנטית (MRI) בהיריון - Magnetic Resonance Imaging
MRI מאפשר דימות טוב של הרקמות הרכות, על ידי שימוש בגלי רדיו אלקטרומגנטיים (electromagnetic) ללא שימוש בקרינה מייננת, ובאופן שאינו תלוי בבודק. שימוש ב-MRI נחשב בטוח בהיריון ללא תיעוד של פגיעה אקוסטית (acustic) או טרטוגנית (teratogenic) בבעלי חיים או בבני אדם[10][11]. ביצוע MRI יכול להיות בהתוויה אימהית (כגון - חשד לדלקת תוספתן), שלייתית (סימני נעיצות שלייה) או עוברית (הדמיית מערכת העצבים המרכזית בעובר וכדומה). במיעוט המקרים בהם יש צורך בתוספת חומר ניגוד, חומר הניגוד המועדף הוא גדוליניום (Gadolinium). שימוש בגדוליניום בהיריון הוא שנוי במחלוקת היות שגדוליניום חופשי יכול לעבור למי השפיר ולעובר בבליעה ולגרום לנזקים טוקסיים (toxic). על כן, יש להשתמש בו, רק במקרים בהם התועלת מהשימוש בו תעלה על הסיכון האפשרי לעובר[10][12]. רצוי להימנע משימוש בגדוליניום בשליש הראשון להיריון.
בהיריון, במקרים בהם יעילות הבדיקה דומה לצורך האבחנה, ובהתחשב בזמינות השירות, בדיקת MRI נחשבת חלופה עדיפה על בדיקת טומוגרפיה ממוחשבת CT[3].
הדמיה המועדפת במצבים קליניים נפוצים:
- חשד לפתולוגיה מוחית: אין מניעה מביצוע CT ראש, עם או ללא חומר ניגוד, בכל שלבי ההיריון על פי התוויה רפואית
- חשד לתסחיף ריאתי (pulmonary embolism): לצורך האבחנה ניתן להשתמש בבדיקת CT-Angio או במיפוי ריאות. בהשוואת CT למיפוי ריאות - CT כרוך ביותר קרינה לשד. עם זאת, החשיפה העוברית ב-CT, ככל הנראה, נמוכה יותר. יעילות האבחנה במיפוי טובה בנוכחות צילום חזה תקין
- חשד לדלקת ריאות (Pneumonia): אין מניעה מביצוע צילום חזה בכל שלבי ההיריון
- חשד לחסימת צינור המרה (Bile duct obstruction): אין מניעה מביצוע Magnetic Resonance Cholangio Pancreatography (MRCP) בהיריון
- חשד לדלקת בתוספתן (Appendicitis): בשל הפחתה בחשיפת העובר לקרינה, אם ניתן, עדיף שימוש ב-MRI לאבחנה על פני CT
- צילום שיניים: אין מניעה מביצוע בכל שלבי ההיריון על פי צורך רפואי
לסיכום עמדת האיגוד בנושא דימות ושימוש בקרינה בהיריון והנקה היא:
- ניתן לבצע בדיקות דימות בהיריון ובלבד, שקיימת התוויה מבחינת תועלת אימהית ו/או עוברית
- בהיריון, במצבים בהם תועלת הבדיקה דומה, ובהתחשב בזמינות השירות, יש עדיפות לביצוע MRI על CT
- יש להימנע משימוש בגדוליניום בהיריון, אלא, במקרים בהם התועלת בבדיקה עולה על הסיכון לעובר
נכתב על ידי
צוות כתיבת נייר העמדה 2020
- פרופסור יואב ינון
- פרופסור טל בירון-שנטל
- פרופסור אשר בשירי
- ד"ר עידו שולט
- ד"ר רינת גבאי בן זיו
- ד"ר יפעת וינר
- ד"ר חן סלע
צוות עדכון נייר עמדה 2025
- פרופ' רינת גבאי בן זיו
- פרופ' גלי פריאנטה
- ד"ר הדר רוזן
- פרופ' לירן הירש
- ד"ר גיל שכטר מאור
- פרופ' מיכל פישל-ברטל
- פרופ' מאיה וולף
ביבליוגרפיה
- ↑ American Institute of Ultrasound in Medicine: Statement on the Safe Use of Doppler Ultrasound During 11-14 week scans (or earlier in pregnancy). Laurel MD:AIUM: 2016
- ↑ Ultrasound in pregnancy. ACOG Practice Bulletin number 101. Obstet Gynecol 2009;113:451-61
- ↑ 3.0 3.1 3.2 3.3 3.4 ACOG Committee Opinion No. 723: Guidelines for Diagnostic Imaging During Pregnancy and Lactation. Obstet Gynecol. 2017 Oct;130(4):e210-e216.
- ↑ Burton KR, Park AL, Fralick M, Ray JG. Risk of early-onset breast cancer among women exposed to thoracic computed tomography in pregnancy or early postpartum. J Thromb Haemost 2018; 16:876.
- ↑ 5.0 5.1 American College of Radiology. ACR-SPR practice parameter for imaging pregnant or potentially pregnant adolescents and women with ionizing radiation. Resolution 39. Reston (VA): ACR; 2014. Available in: https://www.acr.org/-/media/ACR/Files/Practice- Parameters/Pregnant-Pts.pdf.
- ↑ Mettler, FA, Upton, AC. Medical Effects of Ionizing Radiation, 2nd ed, WB Saunders, Philadelphia, 1995.
- ↑ De Santis M, Di Gianantonio E, Straface G, Cavaliere AF, Caruso A, Schiavon F, Berletti R, Clementi M. Ionizing radiations in pregnancy and teratogenesis: a review of literature Reprod Toxicol. 2005;20(3):323.
- ↑ Stewart A, Kneale GW. Radiation dose effects in relation to obstetric x-rays and childhood cancers. Lancet 1970; 1:1185.
- ↑ Atwell TD, Lteif AN, Brown DL, McCann M, Townsend JE, Leroy AJ. Neonatal thyroid function after administration of IV iodinated contrast agent to 21 pregnant patients. AJR Am J Roentgenol. 2008 Jul;191(1):268-71.
- ↑ 10.0 10.1 Ray JG, Vermeulen MJ, Bharatha A, et al. Association Between MRI Exposure During Pregnancy and Fetal and Childhood Outcomes. JAMA 2016; 316:952.
- ↑ Expert Panel on MR Safety, Kanal E, Barkovich AJ, et al. ACR guidance document on MR safe practices: 2013. J Magn Reson Imaging 2013; 37:501.
- ↑ De Santis M, Straface G, Cavaliere AF, et al. Gadolinium periconceptional exposure: pregnancy and neonatal outcome. Acta Obstet Gynecol Scand 2007; 86:99.
המידע שבדף זה נכתב על ידי פרופסור יואב ינון
פרופסור טל בירון-שנטל
פרופסור אשר בשירי
ד"ר עידו שולט
ד"ר רינת גבאי בן זיו
ד"ר יפעת וינר
ד"ר חן סלע


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק