המדריך לטיפול בסוכרת - היבטים הקשורים במין ומגדר - Aspects related to sex and gender
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | ד"ר רונית קלמנוביץ-דיקשטין | |
| שם הפרק | סוכרת - היבטים הקשורים במין ומגדר | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 614 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סוכרת
מחלת הסוכרת מוגדרת כאפידמיה גלובלית ומהווה סיבה עיקרית לתמותה ולתחלואה, בעיקר מסיבוכים וסקולאריים. הטיפול במחלת הסוכרת מהווה נטל כלכלי, נפשי וחברתי על הפרט, משפחתו, החברה והמדינה[1][2].
הגדרות
קיימת עלייה בהבנת המשמעות של מין ומגדר במגוון מחלות ומצבים בריאותיים, כולל במחלת הסוכרת[3][2].
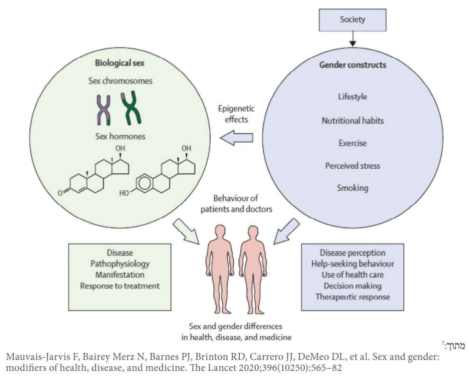
באופן כללי, המונח "מין" (Sex) מתייחס בעיקר להבדלים הביולוגים והמונח "מגדר" (Gender) מתייחס בעיקר להבדלים הנובעים מסיבות פסיכוסוציאליות ותרבותיות בין נשים וגברים. מין - הבדלים ביולוגים יכולים להיות קשורים בהשפעה השונה של גנים, כרומוזומי המין ושל הורמוני המין. המין הביולוגי יכול להוות מתווך (Modifier) לביטוי של גנים שונים. מגדר - ההבדלים הסוציו-תרבותיים הקשורים בהתנהגות ונובעים מהשפעות שונות של הסביבה והחברה למשל בהרגלי תזונה, באורח חיים, חינוך, השכלה, בגישה לטיפול או במניעת מחלה. המגדר משפיע ומושפע מנורמות חברתיות שמגדירות תפקידים, יחסים ומיקום כוח של האנשים במהלך חייהם. למגדר חשיבות גם בקביעת התנהגות של קהילות וקלינאים בנוסף למטופלים עצמם. התפקידים המגדריים בחברה משפיעים על מגוון פעולות יום יומיות, ציפיות, תפישת מחלות, הרגלי חיים והיחס לשימוש במערכת הבריאות. כל זה יכול גם להשפיע על שינויים אפיגנטים[3][4][5][6][7].
הן הגורמים הביולוגים (מין) והן הפסיכוסוציאלים (מגדר) משפיעים על ההבדלים בין המינים במודעות, במניעת המחלה, בפתוגנזה, בביטוי הקליני, בטיפול ובתוצאים הקשורים במחלה וכן על האינטראקציה עם המערכת הרפואית. ההבדלים קיימים בכל השלבים במעגל החיים (עוד מהשלב העוברי). למעשה, פעמים רבות קשה להפריד באופן ברור בין מין ומגדר כי תהליכים שונים משלבים את שני המונחים (השפעה סביבתית על הביולוגיה, ביטויים אפגינטיים תלויי סביבה וכדומה) ולמעשה לא ניתן להגדיר הבדל כנובע מרקע מיני או מגדרי. ראו תרשים מספר 1[3][4][5][6][7].
הגדרת הבעיה
בעוד שכמות הידע הרפואי בנושא סוכרת עולה כל הזמן, הכללת מין ומגדר בפרקטיקה הקלינית ובמחקר הרפואי מוגבלת. רוב המידע הקיים על מחלות מקורו במחקרים שבוצעו על תאים זכריים, עכברים זכריים וגברים. במחקרים קלינים רבים (כולל מחקרים בנושא סוכרת) יש תת-ייצוג לנשים. יש תת-דיווח בריבוד למין בתגובה לטיפולים שונים וגם להיארעות תופעות לוואי או תופעות של רעילות. ההבדלים הפיזיולוגים יכולים להשפיע גם על תוצאות בדיקות סקר לאבחון מחלות. חוסר השיווין ניבט גם באפידמיולוגיה, פתופיזיולוגיה, מהלך קליני ותגובה לטיפול[7][8].
מחקר של Day וחבריה בדק ב-5 עיתונים מובילים בתחום הרפואה ו-5 עיתונים מובילים בתחום הסוכרת את ההתייחסות למין/מגדר ב-155 מחקרים תצפיתיים ומחקרי Randomized Control Trials) RCT) שפורסמו ב-2015. באופן נדיר הייתה התייחסות למין/מגדר בכותרת, בתקציר או במבוא. בסך הכל, 41.7 אחוזים מהנבדקים היו נשים. מתוך עבודות אלו, 97 אחוזים דיווחו על המין בהצגת המשתתפים, אך רק 15.5 אחוזים דיווחו על תוצאי המחקר בהתייחסות למין/מגדר. בדיון הייתה התייחסות לנושא זה רק ב-13.5 אחוזים מהעבודות. לא היו הבדלים משמעותיים בין כתבי העת והיה פחות דיווח ב-RCT בהשוואה למחקרים תצפיתיים. חוסר ההתייחסות גורם לאובדן של תובנות שנוספו עם הכללתן של נשים במחקר. שילוב מידע זה בתוצאות עשוי היה לסייע בטיפול מותאם[9].
בשנים האחרונות ישנה מגמה ברפואה להתייחסות לאתגר המיני/מגדרי, עד כדי כך שב-2017, ה-IDF (International Diabetes Federation) הקדיש את יום הסוכרת הבינלאומי לנושא נשים וסוכרת[2] אך יחד עם זאת, בהנחיות קליניות לטיפול בסוכרת ישנה המלצה לטיפול מותאם אישית לפי הגיל, משך המחלה, סיבוכיה וכדומה, אך מין לא נכנס לשיקולים[1][10]. בהנחיות הטיפוליות של ה-ADA (American Diabetes Association) משנת 2021, המונח "Female" מוזכר 10 פעמים, עם דגש לנושאים הקשורים בפוריות, תפקוד מיני ושחלות פוליציסטיות. המונח "Sex" מוזכר 39 פעמים, עם התייחסות שונה לטיפול ברמות טסטוסטרון נמוך בגברים ולהיבטים שונים של תפקוד מיני בשני המינים. יש אזכור לתת ייצוג של נשים במחקרי תוצאים קרדיווסקולריים של תרופות שונות לטיפול בסוכרת. המונח "Women" מוזכר 225 עם דגש על פוריות והיריון (מעבר לנושאים אלו: מודגש במשפט פחות הגעה ליעד איזון של נשים, הנחיה למתן מטפורמין לנשים עם טרום סוכרת שסבלו בעברן מסוכרת הריונית, מין נשי כגורם סיכון לסוכרת מסוג 2 בנוער וכן המצאות גבוהה יותר של דיכאון בנשים לעומת גברים ללא קשר לסוכרת)[1].
מטרת הסקירה
מטרת סקירה זו היא להציג בתמצות מעט מהנמצא בספרות, לגבי הבדלים בין נשים לגברים באספקטים הקשורים במחלת הסוכרת עם התייחסות לנתונים במדינת ישראל. בסוף הסקירה יובאו מספר סיבות אפשריות להבדלים אלו וההשלכות האפשריות לגבי העתיד. בסקירה קצרה זו מובא רק חלק קטן מהחומר הקיים ובכל סוגיה ניתן ויש להתעמק יותר. אין בסקירה זו התייחסות לאספקטים הקשורים בפוריות והיריון.
אפידמיולוגיה
עולם
קיים מידע דל מכדי להצביע על שוני משמעותי בהיארעות סוכרת בין המינים. לפי חלק מהמחקרים, גברים לוקים בסוכרת קצת יותר מנשים והם מאובחנים בגיל צעיר יותר מנשים וברמות נמוכות יותר של עודף משקל/השמנה[6][11]. לציין, כי ייתכן שיש סוגי סוכרת השכיחים יותר בגברים מנשים כמו סוכרת מסוג 1 (בין המחלות האוטואימוניות שיותר שכיחות בגברים מנשים), וסוכרת מסוג Ketosis prone diabetes (שיכול להיות שהיא עוד ביטוי לסוכרת אוטואימונית)[7][12].
ישראל
לפי דו"ח (דין וחשבון) התוכנית הלאומית למדדי איכות לרפואת הקהילה שפורסם בסוף 2019, שיעור הימצאות סוכרת בישראל בשנת 2018 עמד על 9.7 אחוזים, השיעור היה נמוך יותר בקרב נשים (9.0 אחוזים) מאשר בקרב גברים (10.5 אחוזים)[13].
אבחון
נשים מועדות יותר להתפתחות של אי סבילות לגלוקוז Impaired Glucose Tolerance) IGT) ופחות לסוכר לא תקין בצום IFG (Impaired Fasting Glucose) לעומת גברים, כולל Isolated postprandial hyperglycemia. מכאן שהסתמכות יתר על סוכר בצום, תביא לתת-אבחון של סוכרת בנשים. לכן, יש לשקול במקרים של נשים בסיכון לסוכרת להשלים את הבירור עם העמסת סוכר של 75 גרם או באמצעות בדיקת (Hemoglobin A1c) HbA1c[7][12][14].
לנשים שחוו סוכרת הריונית, סיכון גבוה יותר לפתח סוכרת מנשים ללא סוכרת בהריון, ולכן ישנן המלצות לנשים לאחר סוכרת הריונית (כמו ביצוע בדיקת העמסת סוכר 75 גרם כ-6–12 שבועות אחרי הלידה) לאיתור מצבי דיסגליקמיה שונים. גם אם תוצאות ההערכה מראות חזרה לנורמוגליקמיה, יש לבצע הערכה חוזרת כל מספר שנים[1].
סיבוכי סוכרת
תחלואה וסקולארית
כללי
תחלואה קרדיווסקולארית (Cardiovascular disease ,CVD) מהווה סיבה עיקרית לתמותה ותחלואה מסוכרת. לאנשים עם סוכרת סיכון פי 2 ל-CVD מאשר אנשים ללא סוכרת. כאשר באנשים ללא סוכרת יש פחות CVD בנשים לעומת גברים באותו גיל, ה"יתרון הנשי" מתפוגג עם הסוכרת. אמנם באופן אבסולוטי התמותה מ-CVD גבוהה יותר בגברים עם סוכרת מסוג 2 לעומת נשים עם סוכרת מסוג 2, אך הדבר אינו נכון באופן יחסי. עבודות רבות הראו כי נשים עם סוכרת נמצאות בסיכון גבוה יותר לתחלואה ולתמותה על רקע CVD ביחס לגברים עם סוכרת (גם בהתאמה לגורמי סיכון אחרים). בנוסף, סוכרת מהווה גורם סיכון משמעותי יותר לנשים מאשר לגברים לתחלואה ותמותה על רקע CVD ביחס לנשים וגברים ללא סוכרת, בהתאמה. הסיכון קיים לא רק בסוכרת מסוג 2 אלא גם בסוכרת מסוג 1 וכן לנשים שחוו סוכרת בהריון. הסיכון המוגבר ביחס לגברים קיים בעיקר בנשים צעירות עם סוכרת. עם זאת, יש לציין כי יש מחקרים שלא הראו הבדלים בין המינים.
להלן מספר מטא-אנליזות ומחקרים תצפיתיים שבדקו הבדלים בין המינים בסיכון לתחלואה ותמותה באנשים עם סוכרת על רקע CVD - באופן כללי[11][15].
בעבודה של Xu, מטא-אנליזה שבוצעה על למעלה מ-2 מיליון איש, הסיכון לתמותה גבוה פי 1.17 ותמותה על רקע מחלת לב כלילית CHD (Coronary Heart Disease) פי 1.97 בנשים עם סוכרת לעומת גברים עם סוכרת, ותמותה מכל סיבה בגברים פי 1.91 ובנשים פי 2.33 לעומת תואמי מין וגיל ללא סוכרת[11][15].
ב-2018 פורסמה מטא-אנליזה ב-Lancet Diabetes and Endocrinology שהראתה כי סוכרת באופן כללי העלתה את הסיכון לתמותה על רקע חסימה וסקולארית (בעיקר מחלת לב איסכמית ושבץ) פי 2.1 בגברים ופי 3 בנשים. הסיכון המוגבר לנשים נצפה בעיקר בגילאים 59-35[16].
מטא-אנליזה מאת Wang מ-2019 הראתה עלייה בסיכון יחסי לתמותה של פי 1.13 מכל סיבה ופי 1.3 תמותה מ-CVD בנשים עם סוכרת לעומת גברים עם סוכרת[11][15].
במטא-אנליזה נוספת שפורסמה ב-Lancet Diabetes Endocrinology ב-2018, נבדק קשר בין תמותה ממחלה חסימתית (Occlusive) וסוכרת, בדגש על הבדל בין המינים. באנליזה זו נכללו נתונים מ-68 מחקרים תצפיתיים פרוספקטיביים (חלק מה-Prospective - Studies Collaboration and Asia Pacific Cohort Studies Collaboration), וכך נאסף מידע פרטני על כמיליון איש מ-19 מדינות באירופה, אסיה, צפון אמריקה ואוסטרליה. המידע כלל נתונים דמוגרפיים, גורמי סיכון ומידע בנוגע תמותה וסיבת מוות. כ-4.3 אחוזים מהאנשים דיווחו על סוכרת בתחילת המעקב. כאשר בחנו את נתוני התמותה ממחלה חסימתית, נמצא כי סוכרת הכפילה את הסיכון לתמותה בגברים, ובנשים - שילשה את הסיכון (שיעור יחסי של 2.1 בגברים ו-3 בנשים). הסיכון היחסי היה גבוה יותר בטווח הגילאים הצעיר 35–59, במיוחד בנשים (סיכון יחסי - 5.5)[11][17].
מחקר תצפיתי שפורסם ב-European Heart journal ב-2020 ובוצע על מאגר נתונים של אוכלוסיית דנמרק כלל מעקב של 4 שנים על כל תושבי דנמרק בגילאים 40–89 (ללא CVD בכניסה למעקב), ובדק התפתחות של MACE-HF (Major adverse cardiovascular events and heart failure). המחקר כלל כ-218,000 אנשים עם סוכרת מתוך למעלה מ-2 מיליון איש. תוצאות המחקר הראו כי באופן כללי, לאנשים עם סוכרת הייתה יותר תחלואה נלווית. באופן אבסולוטי, בגברים נצפו יותר אירועים של MACE-HF, אך באופן יחסי: שיעור ההיארעות של MACE-HF היה פי 2.8 בנשים ופי 2.5 בגברים בהשוואה בין נשים עם סוכרת לעומת נשים ללא סוכרת וגברים עם סוכרת לעומת גברים ללא סוכרת, בהתאמה. יחס קצב ההיארעות (Incidence rate ratio) - בין נשים עם סוכרת לעומת גברים עם סוכרת היה פי 1.15. בכל תוצא ממרכיבי MACE-HF שיעור ההיארעות היה גבוה יותר בנשים, במיוחד באוטם לבבי - פי 1.34. השיעור עלה עם הגיל, אך ההבדלים בין אנשים עם סוכרת וללא סוכרת היה בולט יותר בגיל צעיר, ובין נשים לגברים בטווח גילאים 50–60. לסיכום: כנראה קיים קשר בעלייה ב-15% בסיכון היחסי ^MACE-HF בשל סוכרת בנשים לעומת גברים, בכל הגילאים, אך בעיקר בגיל 60-50[18][19].
מחקר דומה, מחקר עוקבה תצפיתי שבוצע בצרפת, בדק אם יש הבדל בין המינים בביטוי יתר של תמותה ותחלואה קרדיווסקולארית בין אנשים עם סוכרת וללא סוכרת, ובמידה ויש הבדל האם הוא תלוי גיל. המחקר כלל את כל האנשים ששוחררו מבתי חולים בצרפת בשנת 2013 ועקב אחרי האשפוזים שלהם לפחות 5 שנים בהמשך, בחיפוש אחר אירועים קרדיווסקולריים עיקריים כולל אי ספיקת לב (אס"ל) - MACE-HF: אס"ל, אוטם לבבי, שבץ איסכמי, תמותה קרדיווסקולרית ותמותה כללית. המחקר כלל כמעט 3 מיליון אנשים ללא היסטוריה של MACE-HF טרם אשפוזם, כמעט 350,000 אנשים עם סוכרת. מאפיינים בסיסיים הראו שלאנשים עם סוכרת הייתה יותר תחלואה נלווית, לרוב בחלוקה זהה בין המינים. שיעור ההיארעות האבסולוטי של MACE-HF היה גבוה יותר בגברים לעומת נשים, ללא קשר לסוכרת וגיל. אך הסיכון היחסי HR (Hazard Ratio) היה פי 2.45 לנשים עם סוכרת לעומת לנשים ללא סוכרת, בעוד שבגברים ה-HR היה פי 2.15. היחס בין גברים לנשים 1.14-1.13 ונמצא בכל מרכיבי ה-MACE-HF, ובעיקר באוטם לבבי - 1.43. שיא ההבדלים ביחסים בין המינים היה בגילאים 60-40[20].
מחלת לב קורונרית - (CHD) Coronary Heart Disease
מטא-אנליזה של Dong וחבריה מ-2017 הכוללת מידע על מעל 10 מיליון אנשים, מצאה כי סיכום הסיכון היחסי של אירוע קורונרי חריף וסוכרת היה 2.46 בנשים ו-1.68 בגברים (השוואה בין אנשים עם סוכרת וללא סוכרת) והשוואת הסיכון בין נשים עם סוכרת לגברים עם סוכרת: לנשים היה סיכון פי 1.38 לאירוע קורונרי חריף, ופי 1.17 לאירוע קורונרי פטאלי[21]. לפי העבודה של Peters מ-2018, מטא-אנליזות גדולות המסכמות את כל המידע הקיים (עד 2018), הראו שסוכרת מעלה ב-44 אחוזים את הסיכון ל-CHD וב-27 אחוזים את הסיכון לשבץ בנשים לעומת גברים, ללא קשר להבדלי המין בגורמי סיכון נוספים. ה-(pooled RR - Realtive Risk) RR ל-CHD הקשורה בסוכרת היה 2.82 בנשים ו-2.16 בגברים, ולשבץ RR 2.28 בנשים ו-1.83 גברים. ממצאים אלו תוארו גם בעבודות על סוכרת מסוג 1[2]. לנשים עם סוכרת, ללא קשר למצב מנופאוזלי, יש גם סיכון גבוה יותר לקרדיומיופתיה איסכמית מלגברים עם סוכרת, וגם פרוגנוזה גרועה יותר אחרי אוטם לבבי[14].
אי ספיקת לב (אס"ל)
גם בהתייחסות לאס"ל יש הבדל בין נשים וגברים עם סוכרת. מבחינת אבסולוטית, היא שכיחה יותר בגברים, אבל יחסית - שכיחה יותר בנשים. נשים עם סוכרת מפתחות אס"ל בגיל מבוגר יותר ופחות על רקע איסכמי מגברים. יל"ד וסוכרת הם גורמי סיכון משמעותיים יותר בנשים מאשר בגברים. בנשים שכיח יותר HFPEF - Heart Failure with Preserved Ejection Fraction - (פי 2 מגברים) בעוד שבגברים יותר שכיח HFREF (Heart Failure with Reduced Ejection Fraction). בגברים יש ביטוי יתר לדלקת ופיברוזיס לבבי בהשוואה לנשים[7][11].
במחקר קוריאני משנת 2019 שהיה מבוסס על נתונים מרשם אשפוזים על רקע אס"ל נכללו מעל 3,000 חולים ובוצע מעקב אחר תוצא משולב של מוות או אשפוזים חוזרים בשל אס"ל. נמצא, שתחלואה בסוכרת הייתה גורם סיכון ליותר תוצאים, אך אחרי נטרול גורמים מתערבים סוכרת נשארה גורם סיכון משמעותי רק בנשים ולא בגברים (בסך הכל סוכרת העלתה סיכון פי 1.21, בגברים עם סוכרת פי 1.07 ובנשים עם סוכרת פי 1.43, בהשוואה לבני אותו מין ללא סוכרת)[22].
שבץ
בארצות הברית נשים מתות משבץ בשכיחות גבוהה יותר מגברים. גם הפרוגנוזה לאחר שבץ גרועה יותר בנשים לעומת גברים. כאמור, לפי מטא-אנליזות, סוכרת מהווה גורם סיכון משמעותי יותר בנשים מאשר גברים ללקות בשבץ (ראו לעיל)[2][7]. מטא-אנליזה שנעשתה ב-2014 שכללה מעקב אחרי כ-770,000 אנשים, הראתה הן בנשים והן בגברים עם סוכרת סיכון מוגבר לאירוע מוחי בהשוואה לנשים וגברים ללא סוכרת (פי 2.28 בנשים ופי 1.83 בגברים). בהשוואה בין נשים וגברים סוכרתיים, הסיכון בנשים גדל ב-27 אחוזים. גם הסיכון לשבץ פטאלי היה גבוה יותר בנשים סוכרתיות לעומת לא סוכרתיות, ובנשים סוכרתיות לעומת גברים סוכרתיים (פי 1.32)[23].
סיבוכי סוכרת - תחלואה נוספת
דמנציה
ישנה מטא-אנליזה שדיווחה כי סוכרת קשורה לעלייה ב-19 אחוזים ב-RR לדמנציה וסקולארית בנשים עם סוכרת לעומת גברים[2].
כליות
במחלת כליות סופנית, תיתכן עלייה ב-37 אחוזים ב-RR בנשים סוכרתיות לעומת גברים[2]. לציין, כי לפי דוח התוכנית הלאומית למדדי איכות בקהילה, בשנת 2018 ל-34.3 אחוזים מהגברים עם סוכרת ול-29.8 אחוזים מהנשים עם סוכרת בישראל הייתה עדות לפגיעה כלייתית[13].
מערכת אורוגניטלית
בשני המינים יש סיבוכים במערכת האורוגניטלית: בגברים - Erectile dysfunction ו/או Retrograde ejaculation ובנשים יש ירידה בחשק המיני ועלייה בכאבים בזמן קיום יחסי מין[2].
סרטן
מספר מטא-אנליזות הראו הבדלים תלויי מין לסוגי סרטן שונים, אך קיימת בעייתיות במחקרים אלו. לא נדון בנושא זה בסקירה זו[2].
תחלואה נלוות (יל"ד, היפרליפידמיה, השמנה, מחלות נפש, סרטן)
השמנה
ברמה העולמית, השמנה שכיחה יותר בנשים לעומת גברים, בנוסף אחוז גבוה מהנשים עם סוכרת סובלות מהשמנה (הן לפי BMI - Body Mass Index והן לפי היקף מותנים) ביחס לגברים עם סוכרת. נשים עם סוכרת הסובלות גם מהשמנה, חוות יותר בעיות הקשורות בהשמנה, כולל דיכאון ומחפשות עזרה רפואית לירידה במשקל יותר מהגברים[2][4][5].
בישראל, לפי דו"ח התוכנית הלאומית למדדי איזון בקהילה: בשנת 2018 שיעור המצאות עודף משקל (BMI בין 25 ל-30) היה 40 אחוזים בגברים עם סוכרת, לעומת 28.7 אחוזים בנשים עם סוכרת, השמנה (BMI בין 30 ל-35) 30.1 אחוזים בגברים לעומת 30.8 אחוזים בנשים, והשמנה חולנית (35 BMI ומעלה) 14.6 אחוזים בגברים לעומת 27.9 אחוזים בנשים[13].
היפרליפידמיה
היפרליפידמיה שכיחה עד גיל 60 יותר בגברים מאשר בנשים, ומעל לגיל 60 - יותר בנשים עם סוכרת לעומת גברים עם סוכרת. פרופיל השומנים האופייני בסוכרת (High Density Lipoprotein - HDL, כולסטרול נמוך וטריגליצרידים גבוהים) קשור יותר בתחלואה הקרדיווסקולארית בנשים לעומת גברים[5][15].
מחקר עוקבה תצפיתי פרוספקטיבי איטלקי על מטופלים עם סוכרת, בדק את הקשר בין שיירי ליפידים: רמת טריגליצרידים - TG, רמת HDL cholesterol ויחס TG:HDL על תחלואה ותמותה. המחקר בוצע בשנים 2006–2008 על מעל 15,000 מטופלים ב-19 מרפאות סוכרת ברחבי איטליה. בחולי סוכרת מסוג 2, דיסליפידמיה אטרוגנית הייתה קשורה לתמותה מכל סיבה בכל TOTAL cholesterol או LDL (Low Density Lipoprotein) cholesterol. בנוסף, באופן כללי נמצא קשר בין רמה גבוהה של TG, יחס גבוה של TG ל-HDL ורמה נמוכה של HDL לתחלואה ותמותה. בסטרטיפיקציה לפי מין, הקשר לתמותה בגברים היה חזק יותר לרמת TG ובנשים לרמת HDL. הייתה השפעה חזקה יותר על תמותה ל-TG- בגברים ול-HDL cholesterol בנשים, מה שמצביע על כך שהיחס TG:HDL יכול להיות כלי ניבוי טוב לאנשים אלו[24].
יתר לחץ דם (יל"ד)
יל"ד שכיח יותר בגברים לפני גיל 60 ואחרי כן יותר בנשים[15].
(Non Alcoholic Fatty Liver Disease ,NAFLD) כבד שומני
NAFLD: שכיח יותר בגברים, אך בנשים נדרשת ירידה יותר מסיבית במשקל כדי להעלים את המחלה[7].
תחלואת נפש
ידוע כי קיים קשר בין סוכרת, דיכאון והשמנה, וכן שדיכאון מחמיר את הפרוגנוזה באנשים עם סוכרת. עבודות רבות הראו כי דיכאון שכיח יותר בנשים עם סוכרת מאשר בגברים. הביטוי של המחלה שונה בין המינים, וכך גם החיפוש אחר טיפול: נשים, יותר מגברים, יחפשו עזרה וטיפול לאספקט הנפשי של ההתמודדות עם סוכרת[1][5][7][25][26].
מחקר חתך-עוקבה שנמשך 17 שנים (מטעם משרד הבריאות האוסטרי), ועקב אחר אוכלוסיית אוסטריה בין השנים 2014-1997, השווה בין 123,232 אנשים עם סוכרת ל-1,933,218 אנשים ללא סוכרת - קבוצת ביקורת. נמצא כי לנשים עם סוכרת הסיכון הגבוה ביותר להתפתחות דיכאון מאג׳ורי, גם ביחס לגברים עם סוכרת וגם ביחס לאוכלוסייה ללא סוכרת. ההבדל הבולט ביותר היה בטווח הגילאים 69-30 (ובמיוחד בגילאים 40–49). בגילאים 30–69 לנשים עם סוכרת היה סיכון של פי 2.55 OR (Odds Ratio) להיות מאובחנות עם דיכאון מאג'ורי לעומת נשים ללא סוכרת, בעוד שבגברים ההבדל היה נמוך יותר משמעותית - פי 1.85. אנליזת רגישות הראתה שהפקטורים המשמעים ביותר הם משקל עודף, השמנה ונושאים הקשורים בשתיית אלכוהול[26].
בנוסף, קיים קשר בין מצב נפשי והרגלי חיים בריאים וכן מצב נפשי ואיזון גליקמי. בעבודה שבוצעה בוורונה, נבדק הקשר בין המצב הנפשי (חרדה, דיכאון, הערכת מסוגלות עצמית), לבין פעילות גופנית או לחלופין לניהול אורח חיים יושבני בחולי סוכרת מסוג 2, בדגש על ההבדל בין המינים. התוצאות הראו קשר בין ביצוע פעילות גופנית ובין תמיכה חברתית בנשים, ומסוגלות עצמית גבוהה בגברים. לעומת זאת, אורח חיים יושבני בנשים היה קשור בהערכת מסוגלות עצמית נמוכה, דיכאון וחרדה, ובגברים בחרדה[27]. בעבודה מפורטוגל על קבוצה של כ-600 חולי סוכרת עם דרגות איזון גליקמי משתנה, נמצא כי ל-24.4 אחוזים מהם היו סימפטומים של דיכאון. מבין החולים, לנשים היה בממוצע HbA1c גבוה מאשר לגברים. בעיבוד הנתונים, חוסר איזון גליקמי היה קשור לסימפטומים דיכאוניים בנשים (גם בתקנון לגיל, רמת השכלה, משך סוכרת, סיבוכי סוכרת, תחלואה נלווית וטיפול תרופתי). קשר זה לא נמצא בגברים[28]. כאמור, גם בהנחיות ה-ADA (American Diabetes Association) יש אזכור לנושא הדיכאון בנשים עם סוכרת ויש צורך לקחת נתון זה בקביעת הטיפול[1].
פתופיזיולוגיה
להלן מספר תובנות על הבדלים בין המינים בפתופיזיולוגיה הקשורה בסוכרת ובמחלות הנלוות. לציין, כי למעשה יש קשר בין כל הנקודות הללו וכל אחת משפיעה על האחרות.
מבנה גוף/השמנה
נשים יפתחו סוכרת ב-BMI גבוה יותר מגברים וכן בנשים סוכרתיות אחוז גבוה יותר של שומן מגברים סוכרתיים. אופי ההשמנה שונה גם הוא: נשים מפתחות השמנה פריפרית (לנשים יש יותר אפשרות לצבור שומן תת-עורי, כדי לאפשר פיריון), בעוד שבגברים הצטברות השומן היא לרוב מרכזית - ויסרלית. השומן הוויסרלי אחראי להתפתחות התנגודת לאינסולין. נשים צריכות להגיע ל-BMI גבוה יותר כדי להגיע למספיק שומן ויסרלי ואקטופי הנדרש להתפתחות תנגודת לאינסולין, ועל כן בסוכרת אחרי המנופאוזה, ההשמנה הנשית מקבלת יותר מאפיינים גבריים - התפתחות עמידות לאינסולין והרעה בפרופיל השומנים. ייתכן שהדבר מסביר חלק מאלמנט ההגנה שיש לנשים לפני המנופאוזה מפני התפתחות סוכרת מסוג 2[2][29].
מעבר מטרום סוכרת לסוכרת
הורמוני מין - הגנה של האסטרוגן מהתפתחות תנגודת לאינסולין
עם המנופאוזה ישנה נפילה ברמת האסטרוגן ועלייה יחסית ברמת האנדרוגנים, במקביל לעלייה במועדות להתפתחות סוכרת. במחקר של Tura נבדק הקשר בין רגישות לאינסולין, תפקודי תאי הבטא ומצב מטבולי, באנשים שעברו העמסת סוכר 75 גרם לאבחון מצבי דיסגליקמיה, כתלות במין וגיל. במחקר חתך רטרוספקטיבי, השוו נתונים מ-3 מדינות אירופאיות לגבי אנשים שביצעו העמסת סוכר 75 גרם לאבחון מצבי היפרגליקמיה. בהתאם לתוצאת הבדיקה האנשים חולקו ל-3 קבוצות נורמוגליקמים, טרום סוכרת וסוכרת וכן בוצעה תת-חלוקה לפי מין וגיל הנבדק (מתחת או מעל 50 שמבטא מנופאוזה או אנדורפאוזה). סך הכל נבדקו 1,150 מטופלים עם דיסגליקמיה: ב-735 נמצאה טרום-סוכרת וב-415 סוכרת חדשה. בניתוח התוצאות: חולי טרום-סוכרת לא הראו שינוי בתנגודת לאינסולין עם הגיל, אך סוכר בצום, היה נמוך יותר בנשים מתחת גיל 50 לעומת גברים; מעל גיל 50 סוכר בצום היה זהה בין המינים. בשני המינים הייתה ירידה ברמת אינסולין בצום כתלות בגיל. באנשים עם אבחנה של סוכרת, לא היה הבדל בין קבוצות הגיל והמין ברמת סוכר בצום וסוכר כללי. שחרור מוקדם של אינסולין ירד עם הגיל, אך השינוי היה משמעותי יותר בנשים, דבר המעיד על ההתדרדרות המטבולית אחרי המנופאוזה. בנוסף, בנשים טרום-סוכרתיות מעל גיל 50 - ערכי LDL כולסטרול ולחץ הדם היו גבוהים יותר בהשוואה לצעירות; בגברים ההבדל פחות משמעותי, לסיכום: מחקר זה יכול להדגים את ה-"Gender switch" בנשים עם טרום סוכרת (ההגנה המטבולית שמספק האסטרוגן), והעדר הגנה זו כאשר יש כבר סוכרת[4][5].
משקל - נשים יפתחו סוכרת ב-BMI גבוה יותר מגברים
גברים מפתחים סוכרת ב-BMI נמוך יותר מנשים (בערך ב-2 קילוגרם/מטר רבוע), כנראה בגלל השראת התנגודת לאינסולין. כלומר נשים צריכות לאגור יותר רקמת שומן כדי לפתח סוכרת מסוג 2 וכך סיכון נוסף לתחלואה ולתמותה קרדיווסקולארית מעבר לסוכרת עצמה[2][4][11][15].
זמן ארוך יותר למשך מצב הטרום סוכרת
מכל האמור לעיל, מבחינה פתופיזיולוגית, המעבר ממצב של נורמוגליקמיה, לטרום-סוכרת וסוכרת ארוך יותר בנשים מאשר בגברים עם דיסגליקמיה, ובשל כך רבים מהתהליכים ההרסניים המתרחשים בגברים בזמן המעבר לסוכרת, פעילים כבר בנשים בזמן אבחון הסוכרת[5].
הורמוני המין: Sexual dimorphism - השפעה שונה של הורמוני המין
באופן כללי, לנשים וגברים אותם הורמוני מין (אסטרוגן, פרוגסטרון וטסטוסטרון), אך מקום יצורם, ריכוזם בדם, האינטראקציה שלהם עם איברים ומערכות אחרות בגוף שונה. הורמוני המין מווסתים בדרכים שונות את חלוקת מסת השומן והנוזלים, השמירה על מסת שריר ועצם, סינתזה של אנזימים בכבד (כמו P450) ליפוליזה של שומנים ומטבוליזם של גלוקוז. אסטרוגן בנשים, גורם לירידה בתיאבון ועליה בניצול אנרגיה, מגן על תאי הבטא בלבלב, מעלה רגישות לאינסולין, מעלה חמצון של חומצות שומן ושומר על פעילות תקינה של אינסולין. לאסטרוגן אפקט מגן בהומאוסטזיס של גלוקוז ברמתו בטווח הפיזיולוגי. כל שינוי כמו מנופאוזה או שימוש בגלולות, מעלה סיכון להתפתחות תנגודת לאינסולין וסוכרת. אנדרוגנים בגברים ברמת השריר מעלים רגישות לאינסולין, ניצול יעיל של גלוקוז וחימצון שומן. טסטוסטרון נמוך בגברים (סיבה או תוצאה) משפיע על היפרגליקמיה, רגישות לאינסולין, פרופיל שומנים ופיזור השומן הוויסרלי (כולל התפתחות של NAFLD). ההבדל בין המינים במחלת הסוכרת בא לידי ביטוי בדימורפיזם המיני של האנדרוגנים הקשור בפתופיזיולוגיה של מחלת הסוכרת - הכוונה לקשר חזק אך הפוך בין רמות טסטוסטרון, תנגודת לאינסולין והתפתחות סוכרת. בגברים, היפוגונדיזם (רמה נמוכה של טסטוסטרון) מהווה גורם סיכון להתפתחות סוכרת, בעוד שבנשים היפראנדורגניזם (רמה גבוהה של טסטוסטרון), הינו גורם סיכון לסוכרת. נמצא כי לגברים עם רמה גבוהה של טסטוסטרון היה סיכון נמוך ב-42 אחוזים להתפתחות סוכרת מאלו עם רמה נמוכה. בנשים רמה גבוהה של אנדרוגנים עלולה לגרום להתנגדות לאינסולין ולעלייה בסיכון לסוכרת מסוג 2 ומחלה קרדיווסקולארית. סינדרום השחלות הפוליציסטיות (Poly-Cystic Ovary Syndrome ,PCOS), הינו דוגמה למצב היפראנדרוגני בנשים. לנשים אלו סיכון פי 4 להתפתחות סוכרת, בהשוואה לנשים ללא הסינדרום, הסיכון נשאר גבוה גם לאחר התאמה למשקל.
לסיכום: חוסר אסטרוגן ו/או עודף טסטוסטרון בנשים וחוסר טסטוסטרון בגברים גורמים למועדות להתפתחות סוכרת מסוג 2[3][5][6][12][14][29].
דלקת, מערכת הקואגולציה ותפקוד האנדותל
בנשים סוכרתיות מצב פרו-טרומבוטי בא לידי ביטוי יותר מאשר בגברים: ייתכן שההבדל נעוץ בזמן הארוך יותר במעבר מטרום-סוכרת לסוכרת בנשים. הדבר מתבטא בירידה בתפקוד האנדותל, ביטוי גבוה יותר של מרקרים דלקתיים ושינויים במערכת הקואגולציה - למצב של קרישיות יתר[11][15][29].
טיפול
מניעת סוכרת
בגברים ונשים עם טרום סוכרת, מטא-אנליזה של מחקרי מניעת סוכרת הראתה יעילות שווה בהפחתת סיכון לסוכרת בנשים ובגברים וירידה במשקל בשני המינים שטופלו בהתערבות באורח חיים, עד למעקב של 3 שנים אחרי ההתערבות. כך גם ב-DPP (Diabetes Prevention Program) - נשים השיגו יותר יעדים, אך מניעת הסוכרת הייתה זהה. במחקר המשך DPPOS Diabetes) Prevention Outcome study) שמתאר את המעקב אחר 10 שנים, נמצא כי גברים דיווחו על יותר פעילות מאומצת מנשים, אך בשני המינים בזרוע שקיבלה התערבות אינטנסיבית, יותר משתתפים שמרו על רמת פעילות גבוהה מאלו שקיבלו ההדרכה הרגילה[6].
באנליזה של תת-קבוצה של נשים עם טרום סוכרת בבסיס שנכללה ב-DPP ועקבו אחריה 10 שנים הראתה שלנשים עם סוכרת הריונית - GDM) Gestational Diabetes), סיכון גדול ב-48 אחוזים למעבר לסוכרת מנשים ללא GDM. בנוסף, שינוי אינטנסיבי בהרגלי חיים הווה ירידת סיכון לסוכרת ב-35 אחוזים, ונטילת מטפורמין ב-40 אחוזים בנשים עם GDM בעבר ובקבוצת ההשוואה רק 30 אחוזים[6].
מחקר ה-Da-Qing שהוא מחקר אשכולות רנדומלי, ב-33 מרפאות במחוז Da-Qing בסין - בו 577 נבדקים עם IGT חולקו ל-4 קבוצות התערבות: התערבות תזונתית, התערבות בפעילות גופנית, התערבות תזונתית ופעילות גופנית וטיפול מקובל. המטופלים גויסו למחקר בשנת 1986, ההתערבות עצמה נמשכה 6 שנים. אחרי 23 שנים, נמצא הבדל משמעותי בהשוואת התמותה והתמותה הקרדיווסקולארית בין איחוד קבוצות ההתערבות וקבוצת הטיפול הקונבנציונלי. באופן כללי הייתה ירידה של 0.59 בתמותה על רקע CVD, 0.71 ירידה בתמותה מכל סיבה, וירידה של 0.55 בהתפתחות סוכרת. אנליזה פוסט הוק לפי מין, הראתה כי בנשים: ירידה של 50 אחוזים בתמותה מכל סיבה ו-70 אחוזים בתמותה על רקע קרדיווסקולרי, ירידה זו לא נמצאה בגברים (אם כי יש לציין כי בתחילת המחקר היה הבדל בסיסי בין הנשים והגברים: הגברים היו יותר מבוגרים ועישנו יותר מהנשים, אך גם התאמה למשתנה זה הצביעה על ההבדל בין נשים לגברים). בשני המינים הייתה ירידה באחוז המעבר לסוכרת[6][11][30].
לגבי השתתפות בתוכניות לירידה במשקל/מניעת סוכרת: גברים ישתתפו בתוכניות אלו פחות מנשים, אך הסיכוי שירוויחו ממנה גבוה יותר. עבודה שבדקה האם למין/מגדר יש השפעה על השתתפות בתוכנית למניעת סוכרת בארצות הברית - DPP LCP National) Diabetes Prevention Program's Lifestyle Change Program), הראתה שלמרות שמספר דומה של נשים וגברים עם טרום סוכרת התאימו להצטרף לתוכנית, היה הבדל של פי 3.2 בהשתתפות של נשים לעומת גברים, בעיקר בגילאים 45–64. לא נמצא הבדל משמעותי במספר המפגשים בפועל שהמצטרפים נכחו. טיפול תרופתי יותר יעיל בנשים, תמיכה מבן/בת זוג, יותר עוזרת בגברים. יש מחקרים שהראו העדפה לפעילות עם אותו מגדר[6][31].
טיפול בסוכרת
תרופות לסוכרת
קיים מידע סותר לגבי השפעה שונה של תרופות ממשפחות שונות לטיפול בסוכרת בנשים ובגברים[5][14][15][32][33].
תרופות ממשפחת ה-Glucagon Like Peptide-1 Receptor Agonist) GLP-1 RA) - מידע סותר לגבי יעילות שונה.
גליתזונים - נציין את הקשר שנמצא לשברים בנשים פוסטמנופאוזליות.
SGLT2 (Sodium-Glucose co-Transporter 2) inhibitors - בחלק מהעבודות מובע חשש/עדות ליותר זיהומים אורועיטלים בנשים מאשר בגברים.
בשנים האחרונות נמצאו משפחות תרופות עם עדות להגנה קרדיווסקולרית: מטא-אנליזה שניסתה לבדוק אם יש הבדל בהשפעה של התרופות החדשות על MACE כתלות במין הסתמכה על מחקרי Cardio-Vascular Outcome Trials) CVOT) הגדולים שפורסמו. התוצאות הראו במחקרים על תרופות ממשפחת ה-SGLT2 inhibitors שהייתה ירידה משמעותית ב-MACE בגברים אך לא משמעותית בנשים, בעוד שהמחקרים על תרופות ממשפחת ה-GLP-1 RA הראו השפעה מועילה זהה בגברים ובנשים. לעבודה זו מספר מגבלות בשיטת ביצועה - נלקחו קבוצות של מחקרים ולא המטופלים הבודדים. לציין כי גם במחקרים הבסיסיים היה תת-ייצוג לנשים (רק שליש מהמשתתפים)[34].
טכנולוגיה
מאחר שבשנים האחרונות התפתח מאוד הטיפול הטכנולוגי בסוכרת והשימוש ב"טלמדיסין", יש לבדוק אם קיים הבדל בשימוש ובתועלת בין המינים. להלן דוגמה אחת: "טלמדיסין", או טל-רפואה, הכולל ניטור המטופל מרחוק, כולל שימוש בטלקומוניקציה וטכנולוגיה וירטואלית והעברת מידע למטפל בצורות לא מסורתיות. מחקר תצפיתי רטרוספקטיבי שנערך בבית חולים בנברסקה בדק גם השלמה של תוכנית ניטור מרחוק וגם שיפור במדדי סוכרת, תלוי מין. חולים גויסו לתוכנית לאחר אשפוז. 3 חודשים של שליחה יומית של נתונים רפואיים ושיחה שבועית עם אחות מאמנת לגבי הממצאים. בסך הכל גויסו 1,645 חולים, מתוכם 55 אחוזים היו נשים. הסיכוי של גברים להשלים את התוכנית היה נמוך מהנשים (0.61 OR), אך הגברים שהשלימו הראו שיפור משמעותי יותר בהפחתת HbA1c לעומת הנשים - ירידה של 0.8 אחוז לעומת 0.4 אחוז[25].
ניתוח בריאטרי
סקירה שיטתית הראתה שלנשים יש יותר נכונות לפנות לניתוח בריאטרי. יש להן יותר ציפיות והסיבה לרוב קשורה בתדמית גוף ואלמנטים פסיכוסוציאליים. גברים פונים לניתוח בשל דאגות הקשורות לתחלואה נלווית. כמו כן, גברים סובלים יותר מתחלואה נלווית לפני הניתוח ויש להם יותר סיבוכים ותמותה אחרי הניתוח. הניתוח משפר חוסר איזון הורמונלי[6].
טיפול בתחלואה נלווית
מחקרים רבים בדקו הבדלים בין המינים בנטילת תרופות והשפעה של התרופות על תחלואה נלווית בהתייחסות להבדלים בין המינים. להלן מספר דוגמאות:
מחלת לב איסכמית - אספירין: כמניעה ראשונית - יעילות רק בגברים, בנשים יותר עמידות לאספירין. כמניעה שניונית - קונטרוברסלי[5][34].
היפרליפידמיה - סטטינים: נשים נוטלות סטטינים פחות מגברים. ייתכן שהסיבה לכך היא שהן חוות יותר תופעות לוואי ותתכן גם פחות השפעה מיטיבה במניעה ראשונית[5][34].
(Hormone Replacement Therapy) HRT
טסטוסטרון לגברים - ייתכן שיפור של מרכיבי התסמונת המטבולית כולל איזון גליקמי טוב יותר ושיפור פרופיל שומני הדם עם טיפול חליפי בטסטוסטרון[5][6].
טיפול הורמונלי חליפי לנשים מביא לירידה ברמות האנדרוגנים ושיפור במדדי איזון הסוכרת, כלומר אפקט מיטיב בשנים הראשונות אחרי תחילת המנופאוזה. הבעיה בטיפול זה נעוצה בהבטים בטיחותיים כמו מצבי טרומבואמבוליזם[5][11].
סיבות להבדלים תלויי מין/מגדר שתוארו לעיל
הסיבות להבדלים שתוארו לעיל, בדגש על עודף התמותה והתחלואה הקרדיווסקולארית בנשים עם סוכרת לעומת גברים עם סוכרת אינו ברור. הועלו סיבות רבות המתייחסות לפתופיזיולוגיה, לקליניקה - מהלך המחלה, אבחונה והטיפול בה - הכוללת מאפיינים תרבותיים, חברתיים וסוציואקונומיים[11].
להלן חלק מהסיבות:
- הבדלים הקשורים בפתופיזיולוגיה: (ראו פירוט לעיל)
- הבדלים ביולוגים/הורמונליים - השפעה שונה של הורמוני המין, כתלות במין ובגיל, בדגש על היעלמות האפקט המגן של האסטרוגן בנשים עם סוכרת, עם השפעה רעה יחסית בנשים לעומת גברים לאובדן זה. הירידה היחסית באסטרוגן ועלייה יחסית של טסטוסטרון בנשים עם סוכרת גורמת גם לעלייה במדדי דלקת, ירידה ברגישות לאינסולין, ירידה בתפקוד תאי הביטא וירידה בהפרשת הורמון ה-GLP-1 RA[2][7][11]
- השפעה שונה של גורמי הסיכון והמחלות הנלוות:
- אופי ההשמנה השונה בין נשים וגברים ופיזור השומן בגוף, האיחור בהתפתחות הסוכרת, התרומה ליצירת הדלקת, המצב הפרו-טרומבוטי והפגיעה בתפקוד האנדותל[5][7][14][15]
- פרופיל השומנים היותר אטרוגני בנשים[5][11]
- יתר לחץ דם המאופיין ביותר קשיחות עורקית בנשים לעומת גברים
- למרות האמור בסעיף זה - לציין, כי במטא-אנליזה שבדקה את השיעור היחסי של תמותה ממחלות טרשתיות בסוכרתיים לעומת לא סוכרתיים, לא נמצאה השפעה שונה של גורמי סיכון כמו: כולסטרול, לחץ דם ו-BMI על תמותה בנשים סוכרתיות לעומת גברים סוכרתיים (גורמים אלו היו גורמי סיכון יחסי לתמותה בסוכרתיים ובלא סוכרתיים, ללא הבדל בין המינים). לדעת המחברים - כנראה שהאפקט של תמותת יתר בנשים סוכרתיות אינו נובע מהפקטורים הנוספים[17]
- דיכאון ומתח פסיכוסוציאלי (שקיים יותר בנשים מגברים) משפיעים יותר על תחלואה קרדיווסקולארית בנשים לעומת גברים[5]
- משמעות שונה למעבר מטרום סוכרת לסוכרת - קיים הבדל בתהליך הפתופיזיולוגי במעבר מטרום־סוכרת לסוכרת. המעבר מנורומוגליקמיה לטרום סוכרת וסוכרת ארוך יותר בנשים מאשר בגברים, ובשל כך רבים מהתהליכים ההרסניים מתרחשים בגברים אחרי המעבר לסוכרת ובנשים הם פעילים כבר בזמן אבחון הסוכרת[2][5][7][11][18]
- פתופיזיולוגיה שונה של המחלה הקרדיווסקולרית - בנשים עם סוכרת יש יותר פגמים אסימפטומטיים בפרפוזיה המיוקרדיאלית מבגברים. נשים סוכרתיות מועדות יותר למחלות כלי דם קטנים ולנוירופתיה סוכרתית, בעוד שבגברים יש יותר אלמנט של חסימת כלי דם גדולים. יש עבודות שהראו כי בנשים מתפתחים פחות עורקים קולטרליים בלב. וגם כאן, קיימת השפעה שונה של גורמי סיכון כמו יתר לחץ דם והיפרליפידמיה על הלב ה"נשי" לעומת "הגברי"[2][7][18][29]
- הבדלים הקשורים בביטוי ובמהלך הקליני של המחלה:
- הבדלים בסימפטומים: נשים חוות סימפטומים שונים מגברים לאותן מחלות
- באוטם לבבי חריף נשים יחוו פעמים רבות אנגינה לא טיפוסית (לדוגמה כאבים בשכמות), בחילות, הקאות, עייפות, בעיות עיכול, חרדה ופעמים רבות הביטוי הראשוני יהיה של אי ספיקת לב וסיבוך מהאוטם. רק כשליש מהנשים מדווחות על אי נוחות בחזה. כל זה יכול להביא לאיחור באבחנה, ומכאן לאיחור בטיפול מיטבי[5][7][15]
- דיכאון - יותר גברים יבטאו סימפטומים לא טיפוסיים ולכן גבר יכול להיות "מפוספס" ולא מטופל[7]
- הבדלים באבחון:
- הבדלים במהלך המחלה:
- הבדלים בסימפטומים: נשים חוות סימפטומים שונים מגברים לאותן מחלות
- הבדלים הקשורים בטיפול: קיים הבדל בטיפול התרופתי והלא תרופתי בין נשים וגברים עם סוכרת. נשים משתמשות פחות בתרופות (כגון אספירין, תרופות נוגדות קרישה, סטטינים ועוד). בנוסף נשים מגיעות פחות ליעדי טיפול מומלצים, כולל ביעדי איזון של סוכרת ומחלות נלוות כמו היפרליפידמיה ויתר לחץ דם. לפי מחקר באנגליה, לנשים עם סוכרת סיכוי קטן ב-15 אחוזים לעומת גברים עם סוכרת לקבל טיפול מבוסס הנחיות או להגיע ליעדי איזון[2][5][11][15]. הנתונים בישראל מעט שונים מנתוני העולם, לפי דו"ח התוכנית הלאומית למדדי איכות בקהילה, נתוני האיזון בישראל בשנת 2018, איזון סוכרת - יעד הגעה ל-7 אחוז HbA1c ומטה: תועד אצל 68.9 אחוזים מהגברים עם סוכרת ו-72.9 אחוזים מהנשים, היפרליפדימיה - LDL cholesterol 100 ומטה תועד אצל 69.0 אחוזים מהגברים עם סוכרת ו-62.8 אחוזים מהנשים עם סוכרת[13]. ניתן לחלק סעיף זה לסיבות הקשורות במטפל/ת, במטופל/ת ובטיפול:
- השפעת המטפל/ת:
- פחות רישום של תרופות לנשים לעומת גברים. מחקרים מארצות שונות (כולל ממדינות מערביות כדוגמת ארצות הברית ואנגליה) מראים כי עדיין גדול הסיכוי שנשים עם סוכרת לא יקבלו את הטיפול המומלץ לפי ההנחיות, לעומת גברים עם סוכרת[2][11][29]
- בנשים, קיימת פחות חתירה לאיזון של גורמי הסיכון ומחלות נלוות לפי הנחיות בינלאומיות[15]
- בנשים, חוסר זיהוי של מצבים רפואיים ובשל כך אי מתן טיפול תרופתי הולם (תרופות, רה-וסקולריזציה וכדומה)[2][7][11][29]
- נשים מטופלות באופן פחות אגרסיבי במהלך אירוע קרדיאלי חריף ו/או מקבלות פחות טיפול ראשוני או שניוני למניעה. פחות נשים יופנו לרה-וסקולריזציה בזמן אוטם חריף. מחקר על מאגר נתונים בשוודיה הראה שנשים עם סוכרת אחרי אוטם קיבלו פחות תרופות ממשפחה חוסמי ביתא ומעכבי ACE בשחרורן לעומת גברים עם סוכרת אחרי אוטם לבבי[5][7][11][29]
- העדפה מגדרית להקצאת תרופות ממשפחות שונות[15]
- השפעת המטופל/ת:
- נשים מראות פחות היצמדות לטיפולים מומלצים, בין היתר בשל יותר תופעות לוואי לתרופות, דאגה למשפחה ולבית יותר מאשר לעצמן ובעיות של עלות גבוהה[2][6][36][37]
- עלות - מחקר שאלונים שנערך בארצות הברית בשנים 2011–2014 וכלל 5,260 גברים עם סוכרת ו-6,188 נשים עם סוכרת, הראה כי הסיכוי לאי היצמדות לטיפול תרופתי בשל מחיר היה גבוה בנשים מגברים (הבדל של כ-1.3-1.19 תלוי בתיאור חוסר ההיצמדות לטיפול: חוסר התמדה, נטילת פחות תרופות, חוסר חידוש מרשמים או בקשה לתרופות זולות יותר)[37]
- השלכות נפשיות - נשים סובלות יותר מדיכאון וחרדה בשל מחלת הסוכרת ביחס לגברים, וכך גם ירידה באיכות חיים עם השפעה שלילית על הגישה לניהול עצמי והתנהגות לאורח חיים בריא. נשים מרווחות יותר חוסר שביעות רצון מהתמיכה החברתית שהן מקבלות[5][8][11][25][36]
- נשים מבטאות יותר חסמים בגישה לטיפול: סקירה שיטתית שכללה 21 מאמרים (רובם ממדינות מתפתחות) שעסקו בנושא הבדל בין המינים בגישה לטיפול בסוכרת וחסמים שעומדים מול נשים בהנגשה לטיפול, מצאה כי החסמים להנגשה לטיפול היו:
- חסמים אישיים - נשים נתנו עדיפות נמוכה יותר לבריאותן מפני דאגה ליתר המשפחה ומפאת חוסר מודעות לחשיבות הנושא ומפאת חוסר השכלה מספקת
- חסמים סוציו-תרבותיים - העדר תמיכה משפחתית וחברתית כולל אפליה בהעסקה
- חסמים של מערכת הבריאות - הקשורים בתקשורת וזמינות
- חסמים כלכלים - מחירי הייעוץ והטיפול, בייחוד בנשים שתלויות כלכלית בגורמים אחרים
- חסמים פסיכולוגיים - הכחשה, אמונות תפלות וחשש מתדמית שלילית
- חסמים גאוגרפים - מאמר אחד הצביע על בעיה בהנגשה גאוגרפית[38]
- מחקרים מראים כי נשים פחות מודעות להשלכות של מצבן הבריאותי ולסכנות בחוסר איזון המחלות הנלוות[2]
- גם בטיפולים לא תרופתיים או אמצעים להעברת הטיפול יש העדפה מגדרית. גברים יעדיפו תוכניות של הדרכה קבוצתית בהובלת גברים ואולי גם הכללה של פעילות גופנית תחרותית. ישנן עבודות סותרות על העדפת השימוש טלמדיסין במגדרים השונים[25][31]
- השפעת הטיפול:
- קיים הבדל בתגובה לאותו טיפול בין נשים וגברים. הבדלים אלו קשורים לספיגה שונה, פרמוקוקינטיקה ופרמקודינמיקה שונה, פיזור אחר של השומן בגוף ופעילות שונה של ציטוכרום P450. לדוגמה אספירין כמניעה ראשונית יעיל בעיקר בגברים, כאשר בנשים יש יותר עמידות לטיפול זה[5][7][34]
- קיים מידע סותר בספרות לגבי ההשפעה של התרופות לסוכרת (ראו לעיל)[34]
- בנשים יש יותר תופעות לוואי לאותו טיפול תרופתי ביחס לגברים (גם לפלצבו). נשים יפתחו יותר תופעות לוואי לסטטינים כמו מיאלגיה ועלייה באנזימי כבד ביחס לגברים[5][11]
- השפעת המטפל/ת:
הבדלים הקשורים בחברה ובסביבה:
- השפעה שונה של מצב סוציואקונומי על האיזון המטבולי של נשים לעומת גברים. מחקר חתך על אוכלוסייה באזור מוגדר בספרד (אזור עם חוסר שוויון בריאותי קטן), בדק את הקשר בין איזון מטבולי ומצב סוציואקונומי בחולי סוכרת מסוג 2 ואם הקשר שונה בין נשים וגברים. המחקר כלל כ-30,000 חולי סוכרת מסוג 2. תוצאות המחקר הראו כי כאשר המדד למצב סוציואקונומי היה מידת השכלה, לאנשים עם השכלה נמוכה סיכוי גבוה יותר לא להגיע ליעד איזון של HbA1c מתחת ל-7 (1.34 OR), כאשר ההבדל בלט יותר בנשים (בנשים 1.98 OR לעומת גברים 1.23). נצפה יחס הפוך בנוגע לעישון, כאשר נשים עם השכלה נמוכה עישנו פחות מנשים עם השכלה גבוהה (פי 0.64). באופן כללי פחות נשים הגיעו ליעד LDL כולסטרול של מתחת ל-130, בהשוואה לגברים, (1.62 OR) אך ללא קשר להשכלה. תוצאות אלו נמצאו גם במחקרים במקומות אחרים[39]
- עבודות רבות הראו קשר בין מצב סוציואקונומי ירוד ותחלואה מטבולית בעיקר בנשים[11]
סיכום
בסקירה זו הודגמו ההבדלים הרבים שיש באספקטים שונים של מחלת הסוכרת, סיבוכיה והמחלות הנלוות לה בין נשים וגברים. נראה כי סוכרת מהווה חיסרון וסקולארי בנשים יותר מאשר בגברים. ניתנו סיבות רבות אפשריות להבדלים אלו. בנוסף, לשמחתנו, לפי דו"ח התוכנית הלאומית למדדי איכות ברפואה, במדינה ישראל חלק מהפערים כנראה מצומצמים[2][13].
בנוסף, ההבדלים הללו בין נשים לגברים חשובים הן ברמה חברתית ולאומית, והן ברמת קובעי מדיניות רפואית[35][38]. האתגר כעת הוא לנסות לאפיין את ההבדלים, את סיבתם ולמצוא דרכים לצמצמם. ניתן לעשות זאת על ידי מחקרים ייעודיים שישימו את נושא ההבדל בין המינים כשאלה עיקרית, ועל ידי בניית תוכניות טיפול מותאמות גם למין ולגיל המטופל/ת, כחלק מההתקדמות ל-Precision medicine. בנשים יש לתת את הדעת במיוחד גם לנושא ההיצמדות לטפול. זאת בנוסף לחינוך המטפלים להבדלים בין המינים והתייחסות להבדלים אלו בעבודה עם המטופלים[2][7][8][11][36][37]
חשוב לזכור - סוכרת: היבטים הקשורים במין ומגדר
- הגדרות: מין - ההבדלים הביולוגים בין נשים וגברים, מגדר - ההבדלים הנובעים מסיבות פסיכוסוציאליות ותרבותיות, אך למעשה יש השפעה בין "מין" ו"מגדר" ולא תמיד ניתן להפריד בסיבת ההבדלים
- קיימים הבדלים בכל אספקט הקשור בסוכרת בין גברים ונשים: פתופיזיולוגיה, אבחנה, אפידמיולוגיה, סיבוכים, תחלואה ותמותה, טיפול והתמודדות
- אבחון סוכרת - גברים מאובחנים בגיל צעיר יותר וב-BMI נמוך יותר מנשים
- במעבר מטרום סוכרת לסוכרת נשים עולות יותר במשקל וצוברות סיכון קרדיומטבולי גבוה יותר מגברים, עוד בטרם התפתחות הסוכרת
- נשים מועדות יותר למצב של IGT בעוד שגברים ל-IFG, ולכן באבחון סוכרת כדאי לא להסתמך רק על ערך סוכר בצום
- מומלץ מתן מטפורמין לנשים עם טרום סוכרת שחוו סוכרת הריונית למניעת סוכרת
- לפעילות גופנית השפעה מיטיבה בשני המינים
- הסיכון היחסי לתמותה ותחלואה קרדיווסקולרית גבוה יותר בנשים עם סוכרת מאשר בגברים עם סוכרת בהשוואה לנשים וגברים ללא סוכרת, בהתאמה, וכן בהשוואה בין נשים עם סוכרת לגברים עם סוכרת, בהתאמה לגיל
- בנשים עם סוכרת יש יותר עדות לדיכאון מאשר גברים עם סוכרת. מומלץ להתייחס לנתון זה במעקב אחרי נשים עם סוכרת
- יש השפעה שונה של המחלות הנלוות (יתר לחץ דם, היפרליפידמיה, השמנה) על התחלואה הווסקולארית בנשים ובגברים
- נשים מגיעות פחות ליעדי איזון: סוכרת, ליפידים, לחץ דם ufsunv
- נשים וגברים יחוו סימפטומים שונים לאותה מחלה
- לטיפול התרופתי השפעה שונה בנשים ובנברים. קיים רושם שחלק מהתרופות פחות יעילות בנשים מאשר בגברים
- יש ייצוג נמוך לנשים במחקרים קליניים, בדגש על מחקרי תרופות. לא תמיד יש אנליזה ספציפית למין ופעמים רבות נושא המין אינו נמצא בשאלה הראשונית של המחקר
- בקביעת הנחיות טיפול יש לחשוב על דרכים לשיפור הטיפול כתלות במין (למשל לנשים - שיטות להעצמה והגברת ההנעה הפנימית, לגברים - הגברת הידע וכדומה)
- יש לשקול פיתוח תרופות וטיפולים המבוססים על פתופיזיולוגיה אופיינית למין (לדוגמה תרופות נוגדות דלקת, קבוצות טיפול וכדומה) לצורך שיפור "רפואה מותאמת אישית"
- יש להגביר את הידע של הצוותים המטפלים לגבי ההבדלים תלויי מין/מגדר לצורך שיפור הטיפול באנשים עם סוכרת
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 Standards of Medical Care in Diabetes- 2021, American Diabetes Association. Vol. 44, Diabetes Care. 2021. p. SI-226
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 2.16 2.17 2.18 2.19 2.20 2.21 Peters SAE, Woodward M. Sex Differences in the Burden and Complications of Diabetes. Current Diabetes Reports. 2018;18(6):1-8
- ↑ 3.0 3.1 3.2 3.3 Gambineri A, Pelusi C. Sex hormones, obesity, and type 2 diabetes: Is there a link? Endocrine Connections. 2019;8(1 ):RI-9
- ↑ 4.0 4.1 4.2 4.3 4.4 Tura A, Pacini G, Moro E, Vrbikova J, Bendlova B, Kautzky-Wilier A. Sex- and age-related differences of metabolic parameters in impaired glucose metabolism and type 2 diabetes compared to normal glucose tolerance. Diabetes Research and Clinical Practice. 2018;146:67-75
- ↑ 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 5.19 5.20 5.21 5.22 5.23 5.24 Kautzky-Willer A, Harreiter J. Sex and gender differences in therapy of type 2 diabetes. Diabetes Research and Clinical Practice. 2017;131:230-41
- ↑ 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 Harreiter J, Kautzky-Willer A. Sex and gender differences in prevention of type 2 diabetes. Frontiers in Endocrinology. 2018;9(MAY):1-15
- ↑ 7.00 7.01 7.02 7.03 7.04 7.05 7.06 7.07 7.08 7.09 7.10 7.11 7.12 7.13 7.14 7.15 7.16 7.17 7.18 7.19 Mauvais-Jarvis F, Bairey Merz N, Barnes PJ, Brinton RD, Carrero J J, DeMeo DL, et al. Sex and gender: modifiers of health, disease, and medicine. The Lancet [Internet]. 2020;396(10250):565-82. Available from: http://dx.doi.org/10.1016/S0140- 6736(20)31561-0
- ↑ 8.0 8.1 8.2 Kautzky-Willer A, von Euler M, Oertelt-Prigione S. Editorial: Sex and Gender Aspects in Diabetes. Vol. 10, Frontiers in Endocri- nology. Frontiers Media S.A.; 2019
- ↑ Day S, Wu W, Mason R, Rochon PA. Measuring the data gap: inclusion of sex and gender reporting in diabetes research. Research Integrity and Peer Review. 2019;4(1);1-8
- ↑ Kautzky-Willer A, Harreiter J. Sex and gender differences in therapy of type 2 diabetes. Diabetes Research and Clinical Practice. 2017;131:230-41
- ↑ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10 11.11 11.12 11.13 11.14 11.15 11.16 11.17 11.18 11.19 11.20 11.21 11.22 Harreiter J, Fadi H, Kautzky-Willer A, Simmons D. Do Women with Diabetes Need More Intensive Action for Cardiovascular Reduction than Men with Diabetes? [Internet], Vol. 20, Current Diabetes Reports. 2020. p. 61-72. Available from: https://doi. org/10.1007/511892-020-01348-2
- ↑ 12.0 12.1 12.2 Mauvais-Jarvis F. Gender differences in glucose homeostasis and diabetes. Physiology and Behavior. 2018;187:20-3
- ↑ 13.0 13.1 13.2 13.3 13.4 Ben-Yehuda A, Horowitz E, Wolf-Sagie Y. National program for community medicine quality indicators 2016-2018. 2019:177-261
- ↑ 14.0 14.1 14.2 14.3 14.4 Lauretta R, Sansone M, Sansone A, Romanelli F, Appetecchia M. Gender in endocrine diseases: Role of sex gonadal hor- mones. International Journal of Endocrinology. 2018:2018
- ↑ 15.00 15.01 15.02 15.03 15.04 15.05 15.06 15.07 15.08 15.09 15.10 15.11 15.12 Al-Salameh A, Chanson P, Bucher S, Ringa V, Becquemont L. Cardiovascular Disease inType 2 Diabetes: A Review of Sex-Re- lated Differences in Predisposition and Prevention. Mayo Clinic Proceedings [Internet], 2019;94(2):287-308. Available from: https://doi.Org/10.1016/j.mayocp.2018.08.007
- ↑ Norhammar A. Diabetes and cardiovascular mortality: the impact of sex. The Lancet Diabetes and Endocrinology. 2018:6(71:517-9
- ↑ 17.0 17.1 Gnatiuc L, Herrington WG, Halsey J, Tuomilehto J, Fang X, Kim HC, et al. Sex-specific relevance of diabetes to occlusive vascular and other mortality: a collaborative meta-analysis of individual data from 980 793 adults from 68 prospective studies. The Lancet Diabetes and Endocrinology. 2018;6(7):538-46
- ↑ 18.0 18.1 18.2 Sattar N. Type 2 diabetes-related sex differences in cardiovascular risk: Reasons, ramifications, and clinical realities. Europe- an Heart Journal. 2020:41(131:1354-6
- ↑ Malmborg M, Schmiegelow MDS, Norgaard CH, Munch A, Gerds T, Schou M, etal. Does type 2 diabetes confer higher rela- five rates of cardiovascular events in women compared with men? European Heart Journal. 2020:41(131:1346-53
- ↑ Angoulvant D, Ducluzeau PH, Renoult-Pierre P, Fauchier G, Herbert J, Semaan C, et al. Impact of gender on relative rates of cardiovascular events in patients with diabetes. Diabetes and Metabolism. 2021:47(5)
- ↑ Dong X, Cai R, Sun J, Huang R, Wang P, Sun H, et al. Diabetes as a risk factor for acute coronary syndrome in women com- pared with men: a meta-analysis, including 10 856 279 individuals and 106 703 acute coronary syndrome events. Diabetes/ Metabolism Research and Reviews. 2017;33(5):1 -9
- ↑ Kim HL, Kim MA, Park KT, Choi DJ, Han S, Jeon ES, et al. Gender difference in the impact of coexisting diabetes mellitus on long-term clinical outcome in people with heart failure: a report from the Korean Heart Failure Registry. Diabetic Medicine. 2019:36(101:1312-8
- ↑ Peters SAE, Huxley RR, Woodward M. Diabetes as a risk factor for stroke in women compared with men: A systematic review and meta-analysis of 64 cohorts, including 775 385 individuals and 12 539 strokes. The Lancet [Internet]. 2014:383(99331:1973- 80. Available from: http://dx.doi.org/10.1016/S0140-6736(14)60040-4
- ↑ Orsi E, Penno G, Solini A, Bonora E, Fondelli C, Trevisan R, etal. Independent association of atherogenic dyslipidaemia with all-cause mortality in individuals with type 2 diabetes and modifying effect of gender: a prospective cohort study. Cardiovas- cular Diabetology [Internet], 2021:20(11:28. Available from: https://doi.org/10.1186/512933-021-01224-7
- ↑ 25.0 25.1 25.2 25.3 Michaud TL, Siahpush M, King KM, Ramos AK, Robbins RE, Schwab RJ, et aL Program completion and glycemic control in a remote patient monitoring program for diabetes management: Does gender matter? Diabetes Research and Clinical Practice [Internet]. 2020:159(2020):107944. Available from: https://doi.org/10.1016/j-diabres.2019.107944
- ↑ 26.0 26.1 Deischinger C, Dervic E, Leutner M, Kosi-Trebotic L, Klimek P, Kautzky A, et al. Diabetes mellitus is associated with a higher riskfor major depressive disorder in women than in men. BMJ Open Diab Res Care [Internet], 2020:8:1430. Available from: http://dx.doi.org/10.1136/bmjdrc-2020-001430
- ↑ Indelicate L, Dauriz M, Bacchi E, Dona S, Santi L, Negri C, etal. Sex differences in the association of psychological status with measures of physical activity and sedentary behaviour in adults with type 2 diabetes. Acta Diabetologica [Internet]. 2018:55(61:627-35. Available from: https://doi.org/10.1007/s00592-018-1132-0
- ↑ Gois C, Duarte TA, Paulino S, Raposo JF, do Carmo I, Barbosa A. Depressive symptoms are associated with poor glycemic control among women with type 2 diabetes mellitus. BMC Research Notes [Internet], 2018:11(11:1-6. Available from: https://doi. org/10.1186/s13104-018-3141
- ↑ 29.0 29.1 29.2 29.3 29.4 29.5 29.6 Arnetz L, Ekberg NR, Alvarsson M. Sex differences in type 2 diabetes: Focus on disease course and outcomes. Diabetes, Meta- bolic Syndrome and Obesity: Targets and Therapy. 2014:7:409-20
- ↑ Li G, Zhang P, Wang J, An Y, Gong Q, Gregg EW, et al. Cardiovascular mortality, all-cause mortality, and diabetes incidence after lifestyle intervention for people with impaired glucose tolerance in the Da Qing Diabetes Prevention Study: A 23-yearfol- low-up study. The Lancet Diabetes and Endocrinology [Internet]. 2014:2(61:474-80. Available from: http://dx.doi.org/10.1016/ 52213-8587(14)70057-9
- ↑ 31.0 31.1 Jackson MC, Dai S, Skeete RA, Owens-Gary M, Cannon MJ, Smith BD, et al. An Examination of Gender Differences in the National Diabetes Prevention Program's Lifestyle Change Program. Diabetes Educator. 2020;46(6):580-6
- ↑ Luscher TF. Sex and gender and cardiovascular medicine: Impact in diabetes, acute coronary syndromes, and heart failure. European Heart Journal. 2020:41 (13):1311-4
- ↑ Leiter LA, Bain SC, Hramiak I, Jodar E, Madsbad S, Gondolf T, et al. Cardiovascular risk reduction with once-weekly sema- glutide in subjects with type 2 diabetes: A post hoc analysis of gender, age, and baseline CV risk profile in the SUSTAIN 6 trial. Cardiovascular Diabetology [Internet], 2019:18(11:1-12. Available from: https://doi.org/10.1186/s12933-019-0871-8
- ↑ 34.0 34.1 34.2 34.3 34.4 Singh AK, Singh R. Gender difference in cardiovascular outcomes with SGLT2 inhibitors and GLP-1 receptor agonist in type 2 diabetes: A systematic review and meta-analysis of cardio-vascular outcome trials. Diabetes and Metabolic Syndrome: Clini- cal Research and Reviews [Internet], 2020:14(31:181-7. Available from: https://doi.org/10.10167j.dsx.2020.02.012
- ↑ 35.0 35.1 Breyer M-K, Ofenheimer A, Altziebler J, Hartl S, BurghuberOC, Studnicka M, etal. Marked differences in prediabetes-and di- abetes-associated comorbidities between men and women-Epidemiological results from a general population-based cohort aged 6-80 years-The LEAD (Lung, hEart, sociAI, boDy) study. Eur J Clin Invest [Internet], 2020:50:13207. Available from: https:// doi.org/10.1111 /eci .13207wileyonlinelibrary.com/journal/eci
- ↑ 36.0 36.1 36.2 Raparelli V, Proietti M, Romiti GF, Lenzi A, Basili S, Tiberti C, et al. The sex-specific detrimental effect of diabetes and gen- der-related factors on pre-admission medication adherence among patients hospitalized for ischemic heart disease: Insights from EVA study. Frontiers in Endocrinology. 2019:10(FEB)
- ↑ 37.0 37.1 37.2 Bhuyan SS, Shiyanbola O, Deka P, Isehunwa OO, Chandak A, Huang S, et al. The role of gender in cost-related medication nonadherence among patients with diabetes. Journal of the American Board of Family Medicine. 2018:31(51:743-51
- ↑ 38.0 38.1 Suresh N, Thankappan KR. Gender differences and barriers women face in relation to accessing type 2 diabetes care: A systematic review. Indian journal of public health. 2019 Jan 1:63(11:65-72
- ↑ Ibanez B, Galbete A, Goni MJ, Forga L, Amedo L, Aizpuru F, et al. Socioeconomic inequalities in cardiometabolic control in patients with type 2 diabetes. BMC Public Health. 2018;18(1):1-9
המידע שבדף זה נכתב על ידי ד"ר רונית קלמנוביץ־דיקשטין, שירותי בריאות כללית, מחוז חיפה וגליל מערבי


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק