הבדלים בין גרסאות בדף "הנחיות איגוד רופאי המשפחה לעבודה בתקופת מגיפת ה-The Israeli association of family physicians COVID-19 guidelines - COVID-19"
| שורה 26: | שורה 26: | ||
מטפלים/ות מדברים/ות: | מטפלים/ות מדברים/ות: | ||
#מתוך הבנה של העומס הגדול על הרופאים, בחיים המקצועיים ו/או האישיים, הוקם מיזם עצמאי וחינמי בו קבוצות של רופאים נפגשים בזום בהנחיית מנחים ותיקים ומנוסים, בכדי לדבר בביטחה על הקורה איתנו. זוהי קבוצת שיחה והזדמנות לשוחח עם עמיתים על המצב המורכב. ניתן לפנות לווטסאפ 0522452234 לקבל מידע על מועדי הקבוצות הקרובות | #מתוך הבנה של העומס הגדול על הרופאים, בחיים המקצועיים ו/או האישיים, הוקם מיזם עצמאי וחינמי בו קבוצות של רופאים נפגשים בזום בהנחיית מנחים ותיקים ומנוסים, בכדי לדבר בביטחה על הקורה איתנו. זוהי קבוצת שיחה והזדמנות לשוחח עם עמיתים על המצב המורכב. ניתן לפנות לווטסאפ 0522452234 לקבל מידע על מועדי הקבוצות הקרובות | ||
| − | # בריאות וחוסן לרופאים/ות בימי קורונה - באתר ההסתדרות הרפואית - סרטונים/ פודקסטים ומגוון חומרים מתומצתים | + | # בריאות וחוסן לרופאים/ות בימי קורונה - באתר ההסתדרות הרפואית{{הערה|[https://www.ima.org.il/MainSiteNew/ViewCategory.aspx?CategoryId=13402 בריאות וחוסן לרופאים/ות בימי קורונה]}} - סרטונים/ פודקסטים ומגוון חומרים מתומצתים |
# הקו החם לסיוע לרופאים: 098891302 של ההסתדרות הרפואית. פנייה לקו תאפשר תמיכה במצבי מצוקה נפשיים על ידי נציג ער"ן ובנוסף, ככל שתבחרו בכך, גם שיחה אישית מיידית עם רופא/ה פסיכיאטר/ית מקרב האיגוד, בדיסקרטיות וללא כל עלות | # הקו החם לסיוע לרופאים: 098891302 של ההסתדרות הרפואית. פנייה לקו תאפשר תמיכה במצבי מצוקה נפשיים על ידי נציג ער"ן ובנוסף, ככל שתבחרו בכך, גם שיחה אישית מיידית עם רופא/ה פסיכיאטר/ית מקרב האיגוד, בדיסקרטיות וללא כל עלות | ||
#קווי תמיכה נוספים של ההסתדרות הרפואית - שאלות קליניות, בנושאים אתיים, ודיני עבודה | #קווי תמיכה נוספים של ההסתדרות הרפואית - שאלות קליניות, בנושאים אתיים, ודיני עבודה | ||
גרסה מ־15:28, 22 באפריל 2020
| הנחיות לרופאי משפחה – בתקופת קורונה - עדכון 15.4.2020 | ||
|---|---|---|
| The Israeli Association of Family Physicians COVID-19 guidelines | ||
| ||
| יוצר הערך | ד"ר רונן ברקת | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – קורונה
מעודכן לתאריך 15.4.2020
לאור השינויים התכופים, מסמך זה יתעדכן מידי מספר ימים.
סקירת הידע הנוכחי לגבי אבחון/מניעה/טיפול/אזהרות מיוחדות בכל רגע נתון - באתר CDC (Centers for Disease Control and Prevention)[1]. הנחיות משרד הבריאות מתעדכנות באתר המשרד[2].
- נושאים עיקריים
- התנהלות כללית במרפאה ומיגון - הקפדה על עבודה שלא תסכן את הצוות ואת שאר מטופלי המרפאה
- זיהוי וטיפול בבעיות שאינן קשורות ל-COVID-19 (CoronaVirus Disease 2019) בתנאים של ירידה בזמינות שירותים, עבודה מרחוק וחשש מפניה לגורמי טיפול
- זיהוי וטיפול בבעיות ייחודיות למצב המורכב – אלימות והזנחה, קושי נפשי, מחסור
סיוע לרופאים/ות
מטפלים/ות מדברים/ות:
- מתוך הבנה של העומס הגדול על הרופאים, בחיים המקצועיים ו/או האישיים, הוקם מיזם עצמאי וחינמי בו קבוצות של רופאים נפגשים בזום בהנחיית מנחים ותיקים ומנוסים, בכדי לדבר בביטחה על הקורה איתנו. זוהי קבוצת שיחה והזדמנות לשוחח עם עמיתים על המצב המורכב. ניתן לפנות לווטסאפ 0522452234 לקבל מידע על מועדי הקבוצות הקרובות
- בריאות וחוסן לרופאים/ות בימי קורונה - באתר ההסתדרות הרפואית[3] - סרטונים/ פודקסטים ומגוון חומרים מתומצתים
- הקו החם לסיוע לרופאים: 098891302 של ההסתדרות הרפואית. פנייה לקו תאפשר תמיכה במצבי מצוקה נפשיים על ידי נציג ער"ן ובנוסף, ככל שתבחרו בכך, גם שיחה אישית מיידית עם רופא/ה פסיכיאטר/ית מקרב האיגוד, בדיסקרטיות וללא כל עלות
- קווי תמיכה נוספים של ההסתדרות הרפואית - שאלות קליניות, בנושאים אתיים, ודיני עבודה
התנהלות במרפאה הראשונית
נכתב על ידי ד"ר יעל גילרמן, ד"ר מיכל שני, ד"ר חגית דסקל ויכהנדלר.
עודכן 31.3.2020
רופאי המשפחה בשגרה וגם בתקופות משבר מהווים את הקו הראשון לטיפול בחולים המגיעים ללא "כותרת" ברורה, והם הקו הראשון בהערכה ובדיקה של חולים עם מחלות חריפות וכן מרכזים את המעקב אחר חולים כרוניים.
אמצעים משולבים על מנת להגן על האוכלוסייה ועל הצוות הרפואי
- יש לצמצם ככל הניתן מפגשים פרונטליים (Frontal, פנים אל פנים) במרפאה. מומלץ להסיט את הביקורים לביקורים שאינם מחייבים הגעה פיזית (Physical) למרפאה– ביקורים טלפוניים או ביקורים בעזרת שימוש באמצעים דיגיטליים (Digital). להרחבה -התייחסות קלינית בחשד ל-COVID-19
- מטופלים המגיעים למרפאה - יש לייצר הפרדה בין חולים עם מחלות חום ו/או סימנים נשימתיים לשאר החולים, על ידי זימון בשעות נפרדות, והפרדה בין אזורי קבלה ובדיקה במרפאה
- יש לבצע מיון (Triage) של המטופלים לפני הכניסה למרפאה, על מנת למנוע שהות במרפאה של חולה מדבק ללא הגנה והפרדה
- יש לתת לכל מטופל עם חשד למחלת חום/תסמינים נשימתיים מסכה כירורגית (Surgical) מיד עם כניסתו למרפאה
מיגון ברפואה ראשונית
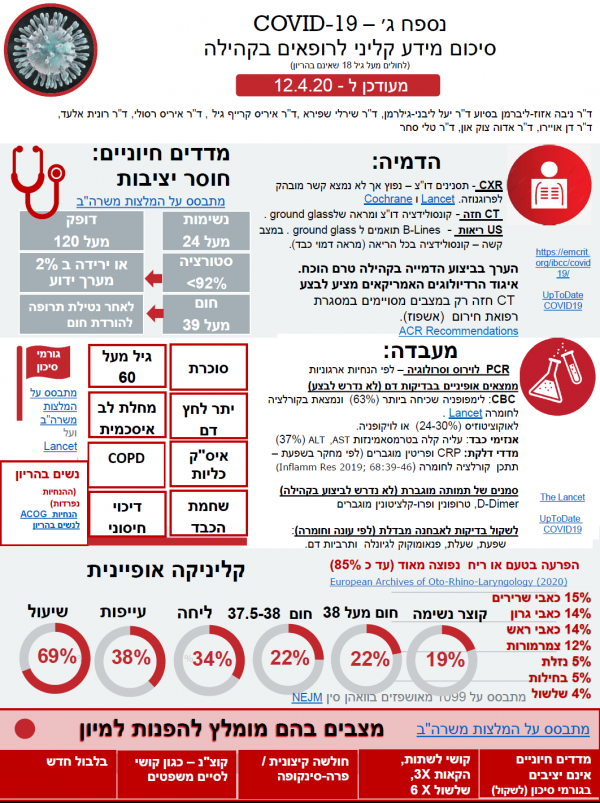
מעודכן ל-12.4.2020 על בסיס הנחיות להתמודדות עם תחלואה מנגיף קורונה (Corona) החדש 2019 - חוזר משרד הבריאות מתאריך 8.4.2020 פרק 7 - הנחיות למיגון.
- יש לבדוק חולים עם מסיכה כירורגית, ולהקפיד על שטיפת ידיים לפני ואחרי כל מפגש וניקוי משטחים ואבזרי בדיקה לאחר כל מפגש
- יש להימנע ככל הניתן מבדיקות לוע שאינן הכרחיות בילדים ובמבוגרים. בבדיקה של לוע יש להתמגן גם עם משקף מגן
- יש להימנע מאינהלציות (Inhalations) בגלל חשש מיצירת Aerosol. פירוט במחלות ריאה כרוניות
- בבדיקת חולים בחשד גבוה ל-COVID-19 או בחולים מאובחנים יש להתמגן באופן מלא כולל מסיכה כירורגית, מגן פנים, חלוק חד פעמי וכפפות, ולספק גם מסיכה כירורגית למטופל הנבדק. אם לא ניתן להתמגן ולא מדובר במקרה חירום מומלץ לדחות את הבדיקה עד למצב שמאפשר התמגנות מלאה.
חולה עם חשד גבוה מוגדר כחולה עם בדיקה חיובית ידועה, חולה בבידוד, חולה עם סיפור קליני (Clinical) מחשיד מאוד או סיפור קליני מתאים ואפידמיולוגיה רלוונטית (Relevant epidemiology) - לאחר סיום יום העבודה מומלץ להחליף בגדים, להשליך את הבגדים לכביסה, ולהתקלח
- בביקור בית של חולה כרוני ללא תסמינים חשודים ל-COVID-19 יש להקפיד ולהגן על המטופל: יש להקפיד שהצוות המבקר יעטה מסיכה כירורגית, וישמור על היגיינת ידיים לפני בדיקת המטופל ולפני היציאה מהבית
- בביקור בית של חולה בבידוד או חולה מאומת או חולה תסמיני אופייני לא מוכח- נדרש מיגון מלא כולל מגן פנים, מסיכה כירורגית, חלוק חד פעמי וכפפות
תחלואה חריפה
בכל פנייה חריפה, וירטואלית (Virtual) או פיזית, יש לוודא שאין מדובר בתסמיני COVID-19 או בחולים עם חשיפה ל-COVID-19.
ישנה ירידה בפניות במצבים דחופים הדורשים התערבות רפואית דחופה כגון אירועי לב ושבץ מוחי.
- אם נעשה מיון ראשוני טלפוני יש להעריך בזהירות את התסמינים ולא להימנע מהזמנה לבדיקה פנים אל פנים, או מהפניה למיון או מוקד אם עולה חשד למחלה המחייבת המשך הערכה וטיפול דחופים
- אם המטופל הגיע לבדיקה במרפאה - יש להעריך את מצבו בתשומת לב יתרה, מאחר ששירותי בריאות אחרים עשויים להיות פחות זמינים
- גם אם קיימים תסמיני COVID-19 – יש להקפיד ולקחת בחשבון אבחנה מבדלת בהתאם לרקע המטופל והקליניקה
התייחסות קלינית בחשד ל-COVID-19
זיהוי החמרה בחולה חשוד ל-COVID-19
אם קיים חשד קליני או אפידמיולוגי ל-COVID-19, יש להעריך את החומרה של התסמינים ולהחליט האם יש צורך בהפניה למיון. אפשר להתייחס לתסמינים המתוארים בנספח א' של עקרונות המעקב בקהילה של חולי COVID-19 – גרסה 3 מתאריך 10.4.2020
מהלך המחלה
תרגום ועיבוד ד"ר יעל גילרמן על בסיס: COVID-19 Illness in Native and Immunosuppressed States: A Clinical-Therapeutic Staging Proposal Siddiqi, Hasan K. et al

אבחון מעבדתי של הנגיף הגורם למחלה: SARS-CoV-2 (Severe Acute Respiratory Syndrome CoronaVirus-2)
PCR (Polymerase Chain Reaction) שנלקח מהאף (נטילה מהגרון פחות רגישה) - בשבוע הראשון לתסמינים.
הבדיקה יכולה להיות חיוביה 3 ימים לפני התסמינים ועד 20 ימים אחרי החלמה.
דגימה מדרכי נשימה תחתונות [ליחה או BAL (Broncho-Alveolar Lavage)] רגישה יותר – ועדיפה במיוחד בשבוע השני לתסמינים או אם משטח מהאף היה שלילי והתסמינים נמשכים[4] {{הערה|NEJM, SARS-CoV-2 Viral Load in Upper Respiratory Specimens of Infected Patients [5]
(**) אין עדיין בדיקת Gold standard לאבחון הנגיף ולכן לא ניתן עדיין לחשב רגישות הבדיקה. כתלות באיכות נטילת הדגימה וסוג הבדיקה הרגישות יכולה להיות נמוכה ולכן אם התסמינים נמשכים מומלץ לבדוק שוב
(**) בדיקה סרולוגית (Serology, נוגדנים) נמצאת בפיתוח
תקציר קליני על תחלואה ב-COVID-19
נכתב על ידי: ד"ר ניבה אזוז עדכון 8.4.2020
מניעת החמרה של חולים מורכבים - בתקופת COVID-19
נכתב על ידי חברי ועד איגוד רופאי המשפחה: ד"ר רונן ברקת, ד"ר יעל גילרמן, ד"ר איתן לבון, ד"ר אסי סיקורל, פרופ' שלמה וינקר, ד"ר שני אפק. עדכון 10.4.2020
נקודות מרכזיות
- יש לברר האם המטופל נמצא בבידוד יחסי
- יש לזהות תחלואה שדורשת טיפול דחוף אך שנשארה חבויה בשל חשש מ-COVID-19
- יש לזהות גורמי סיכון משמעותיים להחמרה
- יש לקבוע יעדי איזון מציאותיים - למניעת החמרה בטווח הקצר, ופחות לסיבוכים ארוכי טווח
- יש להימנע משינויי תרופות ככל שניתן, במידת הצורך להתחיל משינויים לא תרופתיים
- יש לברר רצון בהנשמה אם תהיה החמרה ורצוי למלא הנחיות מקדימות
- יש לוודא שיש מענה לצרכים בסיסיים, מזון, תרופות, מים, חשמל, תקשורת, ביטחון אישי, ולהפנות לגורמי תמיכה בעת הצורך. לתעד פרטי איש קשר והאם קיים מטפל עיקרי בבית
האתגרים שעל הפרק
- יתר לחץ דם, סוכרת, מחלת ריאה כרונית, [COPD (Chronic Obstructive Pulmonary Disease) בעיקר] הם גורמי סיכון משמעותיים לתחלואה קשה בחולי COVID-19. אך איננו יודעים מה הקשר בין חומרת המחלה ומשכה לבין דרגת הסיכון, והאם איזון קפדני קשור פרוגנוזה (Prognosis)
- רוב שירותי הרפואה כעת ניתנים מרחוק- בטלפון, וידאו ואפילו בקשות כתובות בלבד. בדיקה פיזיקלית נשמרת למצבים בהם לא ניתן לתת מענה לא-פרונטלי ולא ניתן לדחות את הבדיקה
- חשש מטעות באבחנה - סימני החמרה במצב הבסיסי או הופעת בעיות רפואיות משמעותיות חדשות יכולים להיות משויכים ל-COVID-19 ולהפך
- בידוד חברתי - לפי הנחיות משרד הבריאות וראש הממשלה - אין יציאה מהבית אלא לצרכים חיוניים. מטופלים נמנעים מהגעה למרפאות, לבדיקות דם ואפילו לבתי המרקחת. רוב הזמן ההימנעות מוצדקת אולם מטופלים רבים חוששים לפנות להערכה רפואית גם כשיש בעיה דחופה המחייבת התערבות
- אפשרות ליציאה מאיזון של מצבים רפואיים שהיו בשליטה:
- כתוצאה משינוי הרגלים בזמן הבידוד: תזונה, פעילות, עישון וכדומה
- חסר בתרופות למשל בשל חשש מהגעה לבית מרקחת, קושי כלכלי, ירידה בנגישות לעמותות תמיכה
- שינוי תרופתי שנובע משמועות לא מבוססות על נזק אפשרי מתרופות למשל ACEI (Angiotensin-Converting-Enzyme Inhibitors)/ARB (Angiotensin II Receptor Blockers) או התחלה של תרופות ללא ביסוס מדעי
- חרדה/עצבנות/מתחים משפחתיים
- הסתייגות משינויים תרופתיים בשל יציאה מאיזון:
- חשש מתופעות לוואי של הטיפול - נפילות/פגיעה בתפקוד כלייתי/תגובה לא רצויה לתרופות אשר אם יקרו – עשויים מלבד הפגיעה הראשונית – להוביל להדבקה בשל צורך בהגעה למרפאה/בית החולים
- חשש זה מתעצם בתקופה שחלק ניכר מהמבוגרים נמצאים לבד בביתם, בדיקות מעבדה ודימות פחות זמינות
- ירידה משמעותית בזמינות הרפואה היועצת - על רקע סגירת שירותים רבים במרפאות החוץ ואשפוזי היום של בתי החולים, ירידה בזמינות יועצים בקהילה - מעבירים את הנטל לרופאי משפחה שעסקו פחות בנושאים אלה בשגרה
- פגיעה כלכלית עקב אבדן מקורות הכנסה, עם קושי במימון טיפול רפואי יקר
- מתוך הבנה כי מדובר במטופלים בסיכון מומלץ לבצע פעילות יזומה לאיתור והדרכה של המטופלים הללו או לנצל פניות שלהם למעקב מוגבר
- יש להדריך להקפדה יתרה על כללי בידוד נכונים, הדרכה על שימוש במסיכות (לא מונע צורך בריחוק) ושימוש נכון בהיגיינת ידיים
- יש לשקול עבור כל מקרה את מאזן התועלת והנזק שבבידוד המוחלט מהמשפחה בהתאם למצב נפשי/סיעודי/תוחלת חיים צפויה. ישנם מצבים בהם איכות חיים עשויה להיות חשובה יותר ממשך חיים – זה נושא לדיון עם המטופל ומשפחתו, תוך שמירה על כללי ריחוק והחוקים והתקנות הרלוונטיים (Relevant) לאותו יום
- יש לברר באופן יזום אם יש יציאה מאיזון או בעיות רפואיות אחרות כעת שעשויות להוות סיכון מיידי. אם המטופל נמנע מפניה עצמית למרות צורך רפואי יש לברר את הסיבות כדי למנוע הישנות, הפחתת סיכון בעתיד וטיוב הטיפול
- יש לברר גורמי סיכון ליציאה מאיזון (הרגלי חיים, בדידות, מצב נפשי, נגישות לשירותי בריאות, שינוי בגורם מטפל – סידור והיכרות עם הטיפול התרופתי)
- יש להימנע משינויי מינון וטיפול שאינם הכרחיים, יש לקחת בחשבון כי לא תמיד ניתן לבצע מעקב מעבדתי לניטור השפעת השינוי
- יש לקבוע יעדי איזון מציאותיים - בעיקר למניעת החמרה בטווח הקצר, פחות התייחסות לסיבוכים ארוכי טווח
- יש לסכם מנגנון מעקב עם המטופל הזקוק לכך אם בשל אי יציבות ואם בשל שינוי בטיפול - לייצר נגישות מרחוק למרפאות במגוון דרכים, על מנת לשמור על נגישות לשירותי רפואה תוך הפחתת סיכון
- יש לשקול ביקורי בית אצל חולים שבריריים הזקוקים להערכה פיזית, שאינה סובלת דיחוי
- מומלץ להיעזר בממשקי ייעוץ של רופאים יועצים, לצורך טיוב טיפול במצבים מורכבים הדורשים חוות דעת יועץ
- יש להימנע מבירורים/מעקבים אמבולטוריים (Ambulatory) שאינם דחופים – לברר האם ישנם כאלה והאם סובלים דיחוי
- יש לסייע בהפניה לגורמי תמיכה למטופל הזקוק לכך (גישה למזון/תרופות/קושי נפשי או בדידות)
- לרופאי המשפחה תפקיד חשוב בקידום השיח עם המטופל על העדפות סוף חיים
- לאור התדרדרות מהירה היכולה להופיע בחולי -COVID-19, יש חשיבות בניהול שיח מורכב מבעוד מועד, ודיון עם המטופל לתרחישים אפשריים, על מנת שהתגובה לתרחישים תהיה האופטימלית עבור כל מקרה לגופו. לפירוט: תכנון יעדי טיפול בזמן COVID-19, כולל התייחסות לייפוי כוח והנחיות מקדימות
- מומלץ לברר מבעוד מועד אם המטופל חתם על ייפוי כוח רפואי[6], או השאיר הנחיות מקדימות[7]. במקרים המתאימים רצוי לברר האם מונה אפוטרופוס. יש לוודא קיום עותק זמין של המסמכים הרלוונטיים.
המלצות רלוונטיות למצבי חולי מסוימים
שינויי באורחות חיים שעשויים להחמיר מחלות רקע
- עישון - המלצה לנצל המשבר לצורך הפסקת עישון, אפשר להציע מדבקות/טיפול תרופתי/ליווי טלפוני
- קפה / תה (האם שינוי במינונים)
- יושבנות (האם יש אפשרות לבצע פעילות גופנית מותאמת למצב הגופני מול הטלוויזיה / סיבוב בחצר?)
- צריכת מזון מעובד/פחמימות/מלח
- אם יש יציאה מאיזון - לנסות לשים דגש רב יותר מהרגיל על אורחות חיים בטרם ניגשים לשינויים בתרופות
- ניתן להמליץ לתקופה זו להימנע לחלוטין ממלח ומזון מעובד/מתוקים/פחמימות ריקות לתקופה זו כתחליף לשינויים תרופתיים
מצב נפשי והשפעתו על איזון גורמי סיכון
ראו המלצות לטיפול בחרדה על ידי רופא/ת משפחה, בתקופת ה-COVID-19
מחלות ריאה כרוניות
ראו: COVID-19: GINA ANSWERS TO FREQUENTLY ASKED QUESTIONS ON ASTHMA MANAGEMENT מ-25 במרץ 2020 וכן GOLD COVID-19 GUIDANCE מ-6 באפריל 2020.
- יש להמשיך בטיפול המניעתי הקבוע
- אינהלציות - עדיף להימנע בבתים בהם יש אנשים נוספים. ישנה הנחיה[8] להימנע ממתן אינהלציה במרפאה. לכן השימוש הוא במשאפים (לרשימת המשאפים הזמינים לטיפול במערכת הנשימה במבוגרים, והוראות שימוש בהם). ניתן להציע שימוש ב-Spacer[9] קנוי או מאולתר (בקבוק פלסטיק קטן – חור למשאף בתחתיתו ונושמים דרך פתח הבקבוק) על פי סקירת Cochrane[10] – שימוש ב-Spacer לא נחות משימוש באינהלציות במטופלים שאינם נמצאים במצב קשה. ולפי סקירה נוספת[11] – Spacer מאולתר לא נחות מ-Spacer קנוי] (משאף וספייסר נועדו לשימוש אישי ולא להעברה בין בני הבית)
- בהחמרה משמעותית - יש להשתמש בסטרואידים סיסטמיים (Systemic steroids) לזמן המינימלי האפשרי
- בדיקות תפקוד ריאתי/תגר - רק במצבים חריגים המצדיקים זאת
יתר לחץ דם
- בהיעדר הוכחה על תועלת באיזון קפדני ביותר להורדת סיכון בעת הידבקות ב-COVID-19, אנו ממליצים להימנע מאיזון קפדני מדי של חולים מאוזנים חלקית או שאינם מאוזנים. טווחי המטרה צריכים להיות כאלה שיאפשר להימנע מהחמרה קלינית בשל יתר לחץ הדם, ופחות לצורך מניעת סיבוכים ארוכי טווח בשלב זה. הסיכון שבסיבוכים כגון נפילות/הפרעה כלייתית והחשיפה המיותרת למערכת הבריאות בתקופה של צורך בבידוד בית - לא מוצדק כעת
- ACEI / ARB - אין, נכון ל-5 באפריל 2020, המלצה להפסיקם בשל העדר עדות לנזק בהמשך הטיפול למרות קשר נסיבתי לנגיף[12][13][14]
- זיהוי החמרה - האם קוצר נשימה/בצקות/בחילות/כאבי ראש/כאבים בחזה/עליה מהירה במשקל. אם קיימים, לארגן בדיקה גופנית בהקדם – במרפאה, בביקור בית או אף במיון. (להקפיד על מסיכה לנבדק ומיגון לרופא הבודק – לפחות מסיכה כירורגית + כפפות)
- שינוי תרופתי - רק אם אין ברירה – ולאחר מעקב קפדני ושינוי אורחות חיים אין שיפור. שינוי תרופתי צריך להיות תוך מעקב טלפוני צמוד. אם מוחלפת תרופה - החמרה הקשורה להסרתה עלולה להגיע גם שבועיים לאחר השינוי. תוספת תרופות ACEI/ARB/משתנים - עשויים לגרום להחמרה בתפקוד כלייתי והפרעות אלקטרוליטריות (Electrolyte imbalance). יש לתאם בדיקת דם במרפאה או ביקור בית מספר ימים לאחר השינוי. יש לתכנן את מהלך השינוי בהתאם לזמינות בדיקות שכאלו ומול יומן מעקב מובנה, בעדיפות לא לקראת סוף השבוע כדי לאפשר מעקב טלפוני
סוכרת
- אם אין אפשרות לניטור סוכר בבית יש לברר סימנים קליניים של יציאה מאיזון – היפר או היפוגליקמיה (Hyper or hypoglycemia)
- יש לוודא נגישות רציפה לטיפול. במטופלים בהזרקה – יש לברר מי אחראי על מתן הטיפול וניטור הסוכר
- יש לברר אם נעשה שינוי משמעותי בתזונה לאור ההסתגרות בבית. גם מבחינת הרגלי אכילה וגם מבחינת היצע המזון
- יציאה מאיזון (גבוה/נמוך) יכולה להעיד על מחלה חריפה – יש לשאול על כך
- אם הסוכר אינו מאוזן עדיפה היפרגליקמיה קלה על היפוגליקמיה. יש להתחשב בגיל וגורמי סיכון בקביעת יעדי מטרה. יעדי הטיפול הם לצורך מניעת התדרדרות מיידית ולא למניעת סיבוכים ארוכי טווח
המלצות לטיפול בחרדה על ידי רופא/ת משפחה, בתקופת ה-COVID-19
נכתב על ידי חברי ועד איגוד רופאי המשפחה: ד"ר רונן ברקת, ד"ר יעל גילרמן, ד"ר אסי סיקורל, ד"ר איתן לבון, ד"ר שני אפק.
בהתייעצות עם ד"ר ירון גורן, ד"ר עידו לוריא, יושב ראש החברה לבריאות הנפש בקהילה, ד"ר צבי פישל, יושב ראש איגוד הפסיכיאטרים.
עדכון 10.4.2020.
תקופה זו מאופיינת בדאגה בריאותית, חוסר ודאות כלכלית, בידוד חברתי, אבדן סדר יום, איבוד מסגרות תמיכה, וצמצום פעילות גופנית. כל אלו יכולים להחמיר מצבים הקשורים בבריאות הנפשית (דיכאון וחרדה, בעיקר).
- אלימות פיזית/מינית או הזנחה - יש לברר האם יש בעיה הדורשת התערבות גורמי רווחה ואכיפה כגון אלימות או הזנחה. ראו אלימות במשפחה
- התמכרויות וגמילה - המצב עלול לגרום לירידה בזמינות חומרים ממכרים ובעקבות כך לתסמונות גמילה או לחלופין להגברה של השימוש אצל מטופלים מכורים. לצורך כך המרכז הישראלי להתמכרויות מפעיל קו סיוע למטופלים וגם למטפלים:
- קו סיוע לאנשים המתמודדים עם התמכרויות, הפועל בימים א'-ה', בין השעות: 13:00-15:00, ומספרו: 0548266569
- קו סיוע לאנשי מקצוע, הפועל בימים א'-ה', בין השעות: 14:00-16:00, ומספרו: 0542012077
- מעקב/טיפול פסיכיאטרי ומסגרות שיקום - יש לוודא כי מטופלים הנמצאים במעקב פסיכיאטרי שגרתי ממשיכים טיפול ומעקב. קיימת אפשרות למעקב טלפוני/בווידאו וכן להעברת מרשמים בפקס במקרים שמתאימים לכך. מטופלים פסיכיאטרים נמצאים בסיכון להזנחה בהיעדר מסגרת תומכת. מומלץ לוודא אם יש מסגרת חלופית למסגרת הרגילה, אם אין - לנסות לחבר לגורמי תמיכה חלופיים
- גורם (Trigger) להחמרת מחלות כרוניות - מצבים רגשיים יכולים להוות גורם ליציאה מאיזון מחלות כרוניות, באופן ישיר או בעקיפין (ירידה בתנועתיות, הגברת עישון, שינוי בתזונה). אם עולה חשד כזה, מומלץ לכתוב יומן העוקב אחר המחלה הרלוונטית (למשל לחץ דם, מצב נשימתי וכדומה) במקביל לתלונות רגשיות לבירור הקשר בין ה-Trigger הרגשי ליציאה מאיזון מחלת הרקע
- דיכאון וחרדה – יש להיות ערניים בכל תקשורת עם המטופל לסמני דיכאון וחרדה. מומלץ לשאול שאלות כלליות שייתכן ודרכם יעלו הקשיים. תחילה לשאול לגבי ההתנהלות היומיות בבית – מה עושים במשך היום. ובהמשך לשאול על שינויים בהרגלי השינה והאכילה, לברר קיום Anhedonia (העדר יכול לחוות הנאה) או התקפי פאניקה (Panic attack). במידה ועולים קשיים אפשר לומר שסך הכל התגובות הן צפויות ותקינות למצב הנוכחי ולשאול האם לדעת המטופל תגובותיו חריגות יחסית לסביבה או מדאיגות. במקרה שכן – יש לשלול אובדנות או מצב חירום פסיכיאטרי אחר. אם אין רושם לצורך בהפניה דחופה ישנן מספר אפשרויות לסייע:
- ניתן להציע טיפולים לא תרופתיים[15][16]:
- שמירה על קשר עם חברים/משפחה – לחלוק את הדאגות ולשמוע גישות התמודדות שונות עם המצב
- עזרה לאחר – הרבה אנשים זקוקים לעזרה טכנית בימים אלו – ניתן להתקשר ל-1221 להציע עזרה או לברר ברשות להתנדבות[17]
- אורח חיים בריא - שמירה על תזונה ועל פעילות גופנית, שינה מספקת
- התמקדות בדברים שעבורם יש לך שליטה:
- מה אני יכול לעשות כדי להתכונן לבאות (למשל בירור זכויות רלוונטיות באתר כל זכות[18])
- שמירה על מינון סביר של חדשות ועדכונים - תוך הימנעות משמועות וקבלת מידע ממקורות מוסמכים בלבד. עדיף להימנע מרדיו וטלוויזיה שפועלים רצוף על ערוץ חדשות, אלא לבחור מתי מאזינים לחדשות במינונים סבירים
- לתכנן שגרה חדשה ומועילה, לעשות דברים שאוהבים, להציב מטרות אישיות לתקופה הקרובה
- להעסיק את המוח – למידה מרחוק, משחקי חשיבה, קריאה
- טכניקות הירגעות – נשימות/Mindfulness/התמקדות בהווה, חיבור לטבע – אפילו בחצר לכמה דקות/נוף
- ניתן להציע לפנות לקווי הסיוע הטלפוניים (ראו לקט חלקי - שירותים ומספרי חירום "אלימות במשפחה ותקיפה מינית") כמו ערן (עזרה ראשונה נפשית)[19] בטלפון 1201, סה"ר (סיוע והקשבה ברשת)[20], והמוקדים טלפונים של הקופות
- טיפולים תרופתיים:
- אם מדובר באירועים נקודתיים של חרדה ניתן להציע נטילה בעת הצורך של בנזודיאזפנים (Benzodiazepines) תוך שמציינים כי קיימת אפשרות להתמכרות בשימוש ממושך ולא מפוקח. עדיפות לבעלי טווח בינוני ארוך (Vaben במינון 5 מיליגרמים, Lorivan במינון של 0.5 מיליגרם או של Assival במינון 5 מיליגרמים)
- ניתן להציע טיפול בנוגדי דיכאון אם הרושם הוא שהבעיה תימשך זמן מה כולל ירידת מצב רוח באופן מתמשך, חוסר יכולת להנות (Anhedonia), קשיי תפקוד
- ניתן להיעזר בעזר החלטה[21] בהתאם לתופעות לוואי
- יש להקפיד לבדוק אינטראקציות (Interactions) עם תרופות קיימות
- מי שכבר נוטל טיפול נוגד דיכאון, לשקול להעלות מעט את המינון לתקופה זו
- אם יש קשיי שינה שמלווים את הפרעת מצב הרוח- לשקול להתחיל טיפול ב-Mirtazapine אם עוד לא הוחל טיפול נוגד דיכאון
- ניתן להציע טיפולים לא תרופתיים[15][16]:
האיגוד הפסיכיאטרי בשיתוף עם ההסתדרות הרפואית מפעיל קו חם לסיוע נפשי לרופאים שפעיל 24 שעות ביממה בטלפון 09-8891302. הנכם מוזמנים לעשות שימוש בשירות זה.
תכנון יעדי טיפול בזמן COVID-19, כולל התייחסות לייפוי כוח והנחיות מקדימות
נכתב על ידי ד"ר טלי סחר.
עודכן 12/4/2020.
הפרק מבוסס על "כישורי תקשורת בנושא וירוס הקורונה" עובד מהכלי האמריקאי COVID-ready communication playbook של VitalTalk[22].
שיח בנושא העדפות סוף החיים מומלץ בכל מקרה במצבים של מחלות קשות או בגיל מבוגר מאד. החשיבות שלו בנושא הקורונה גדלה, בעיקר לאור ההתדרדרות המהירה שמתרחשת בחלק מהמקרים. בנוסף, זאת הזדמנות לציין אפשריות של טיפול תומך, והשיח מקל גם על בני משפחה, שיכולים להיות שלמים יותר עם ההעדפות של יקירם.
- בשגרה – שיחה פרואקטיבית (Proactive, יזומה) עם אדם שאינו חולה ב-COVID-19 בנוגע לתכנון יעדי טיפול ויפוי כוח – בעיקר שאלות פתוחות:
- שאלת פתיחה – איך את/ה מסתדר/ת עם כל זה? (מדידת טמפרטורה רגשית)
- ידע – מה את/ה חושב/ת על עניין ה"קורונה"? יש משהו שהיית רוצה לדעת לגבי מצב שבו תחלה/י ב"קורונה"?
- ייפוי כוח – מי היית רוצה שיהיה מיופה הכוח שלך? מה חשוב לך אם המצב יחמיר?
- רגשות – שימו לב להעלאת רגשות, יש להכיר בהם: " זה קשה לחשוב על כך"
- תיעוד – תוך יידוע המטופל/ת
- שיחה עם אדם עם מחלות רקע משמעותיות, שאובחן כחולה קורנה במצב קל (בבית/בבית החולים):
- לרוב מדובר על שיחה טלפונית
- ההמלצה הראשונית היא שאת שיחת הטלפון י/תערוך רופא/ת המשפחה או אח/ות המכיר/ה את המטופל
- ניתן להקדים ולומר כי "רוב חולי הקורונה מחלימים. אך חשוב לי לדעת את סדרי העדיפות שלך לגבי אופן הטיפול אותו אתה מבקש אם חלילה מצבך הבריאותי ישתנה לרעה"
- בהתאם למחלות הרקע והפרוגנוזה של המטופל, אפשר לברר יותר גבי העדפות ספציפיות. לברר על ערכיו (איכות חיים מול אריכות חיים), מה הוא יודע ומבין לגבי הנשמה והחיאה, ולהדגיש את האפשרות לטיפול תומך, להסביר שמדובר בטיפול שאינו מקצר חיים, המונע תחושת חנק, כאב סבל וכדומה (ראו משפטים לדוגמה בסעיף הבא)
- הקפדה על תיעוד
- סכמו את השיחה במילות שיתוף והרגעה: "נמשיך להיות בקשר ולעקוב אחרי המצב. סביר להניח שבקרוב הרגשתך תשתפר. קשה מאוד להיות בבידוד ובחששות. אנחנו כאן לכל שאלה. תודה ששיתפת אותי בבחירות שלך"
- ניתן לשוחח עם המטופל/ת או עם מיופה הכח שלו/ה על ערכים ולערוך תסריט שיחה מנקודת מוצא של הסבר על החיאה והנשמה (Curtis JR et al. JAMA 2020)[23]:
- לברר האם אריכות ימים היא ערך עליון, מעל לכל דבר אחר, כולל איכות חיים? האם יש מצבים שבהם המטופל/ת היו מעדיפים לוותר על החייאה, אם תוצאותיה יכולות לפגוע באיכות החיים?
- יש טעם להמשיך בהסבר רק אם איכות החיים חשובה למטופל יותר מאריכות חיים
- דונו על תהליך החייאת לב ריאה – תארו בקצרה את התהליך, ומתי ומדוע הוא מבוצע: "אנחנו רוצים להיות בטוחים שאנחנו נותנים לך/לקרוב שלך את הטיפול האפשרי הטוב ביותר לכן אני רוצה לדבר על אפשרות של החייאה
- סכמו את התפקיד של החייאה, תוך התייחסות לכך שהיא לא יכולה להשיג את ייעדי המטופל שצוינו בסעיף הראשון. "אם ניקח בחשבון את מה שסיפרת על מטרותיך (או של הקרוב שלך), ההחייאה לא תעזור להשיג אותן"
- הציגו הצהרה של הסכמה מדעת – יידעו שהחייאה לא תתבצע בשעת הצורך. "מכיוון שהחייאה לא תשיג את מטרות הטיפול בסיטואציה הנוכחית, לא נבצע החייאה בעת הצורך"
- ודאו הבנה והשאירו מקום להתנגדות: "אני רוצה להיות בטוח שהבנתם. האם יש לכם שאלות?"
חשוב גם כאן להדגיש את האפשרות לטיפול תומך, להסביר שמדובר בטיפול שאינו מקצר חיים, המונע תחושת חנק, כאב סבל וכדומה.
אלימות במשפחה
נכתב על ידי ד"ר חגית דסקל ויכהנדלר.
עודכן 10.4.2020.
בימים קשים אלה חשוב לזכור כי המתח, הלחץ והאינטנסיביות של השהייה עם המשפחה במקום סגור מעלים באופן משמעותי סיכון להתפרצות או הסלמה של כל סוגי האלימות במשפחה (רגשית, פיזית, מינית, כלכלית והזנחה של קטינים/חסרי ישע). חשוב לזכור הדברים עלולים לקרות בכל משפחה, ללא קשר למין, גיל, מוצא או מעמד סוציואקונומי (Socioeconomic). ה"כליאה" בבית עם הפוגע עלולה להיות קשה מנשוא.
10 טיפים - איך צוותי הקהילה יכולים לסייע
- חשובה הסתכלות כוללנית על המשפחה - חשוב להיות קשובים לרמזים! לזהות אם מישהו מבני המשפחה סובל מבעיות רקע ומועד למצוקה או התפרצות, האם יש בן משפחה רגיש שעלול להפוך לקורבן, אילו עומסים/קשיים/טריגרים ספציפיים המשפחה חווה, האם היו אירועי אלימות קודמים
- להקשיב ולתמוך בעת צרה - גם טלפונית. יש לזכור שבבידוד קיים קושי לשוחח בפרטיות, יש לבדוק אפשרות שהמטופל/ת ת/יהיה בחדר סגור כשמדבר/ת איתנו, או ת/יצא לכמה דקות מהבית למקום פרטי אחר לצורך השיחה
- קשישים, קטינים, חסרי ישע - נמצאים בסיכון מוגבר לפגיעה. חשוב לשמור על קשר באופן יזום עם המטופלים/משפחות בסיכון. חשוב להעריך עומס מטפל ולהיות קשובים, להתייעץ עם גורמים נוספים במידת הצורך כדי להקל. כאשר יש חשד סביר להתעמרות כלפי קטינים או חסרי ישע – מעבר להתייעצות עם ועדת האלימות המוסדית קיימת גם חובת דווח לפקיד סעד/עובד/ת סוציאלי/ת לחוק
- כשיש תינוקות קטנים – חשוב להדריך את ההורים: כשתינוק בוכה – לבדוק אם רעב, עייף, זקוק להחלפת חיתול. לעיתים נצליח להרגיע את התינוק. להנחות: במידה ובדקת שהתינוק בטוח והבכי מרגיז אותך התרחק/י קצת כדי להירגע כמה דקות. אסור לטלטל תינוק!
- חשוב לסייע למשפחות להפחית מתחים ולשפר תקשורת לפני ההתפרצות האלימה. ניתן להציע ולכוון לפעילויות ומקורות מידע שיסייעו להעביר את הזמן, בפרט לילדים. לכוון לפעילויות תוך ביתיות שעשויות להפחית מתחים: נשימות/הרפייה, התעמלות, האזנה למוזיקה, ריקוד. לעודד לקיום קשר טלפוני\בוידאו עם גורמי תמיכה, חברים, משפחה. בניית סדר יום קבוע יכולה לסייע בהפחתת מתחים ומצוקה נפשית
- במקרים מתאימים יש לשקול טיפול תרופתי הרגעתי. כאשר למטופל – פוגע או נפגע - רקע של בעיות בתחום בריאות הנפש - חשוב שהצוות הראשוני יצור קשר ישיר עם הפסיכיאטר ושאר המטפלים
- ועדה לנושא אלימות במשפחה ופגיעה מינית – קיימת במחוזות בקופות החולים ובכל בית חולים – יש ליצור קשר עם הוועדה לקבלת הכוונה, במקרים דחופים - לפנות טלפונית
- תיעוד אלימות ברשומה הממוחשבת עלול לסכן את המטופל/ת במידה ולפוגע אפשרות גישה למידע. היזהרו והתייעצו עם הוועדה לפי הצורך
- הפנייה: בכל מצב של אלימות פיזית או סיכון מיידי יש להפנות למשטרה - 100 קווי החירום – ארצי 118 ואחרים. במצבים אחרים יש להפנות נפגעים ופוגעים למרכזי טפול באלימות במשפחה בערים (שירותים חיוניים). מומלץ לברר מראש פרטי המרכז המתאים באזור המרפאה! לאחר שעות עבודה ניתן לפנות למוקד עירוני 106. הפניה למקלטים לנשים מוכות נעשית באמצעות הרווחה או המשטרה
- כאשר המטופל/ת מעוניין בעזרת המטפל/ת ליצירת קשר עם גורמי הטיפול הנזכרים למעלה - יש צורך בויתור על סודיות כלפי גורמי חוץ כגון רווחה/משטרה. במידה והמטופל/ת נמצא פיזית במרפאה - להחתים על טופס ויתור סודיות. אחרת - לשוחח באופן ברור על כך ולתעד הסכמה טלפונית לכל הפחות
טיפים לשיחה
- לברר מי נמצא בסביבה ואם יכול/ה לדבר
- לשאול עם מי והיכן נמצא/ת, מה השלכות ההגבלות, העדר בית הספר/עבודה/מצב כלכלי
- להשתמש בשאלות שהתשובה עליהן היא כן/לא – בפרט אם ניכר קושי להשיב
- לשאול האם מרגיש/ה בטוח/ה
- לברר יש גורמי תמיכה, האם מתקיים בקשר עם בני משפחה וחברים
- להדריך לגבי התמודדות עם מצבי מתח סביב ילדים, למשל – תינוק קטן שבוכה
לקט חלקי - שירותים ומספרי חירום "אלימות במשפחה ותקיפה מינית"
חשוב ביותר להכיר את מספרי הטלפון המקומיים ביישוב בו נמצאת המרפאה.
מרכז/עובד/ת סוציאלי/ת טפול באלימות במשפחה ________________
עובד/ת סוציאלי/ת לחוק – קשישים ___________________________
עובד/ת סוציאלי/ת לחוק – נוער _____________________________
מרכז אקוטי (Acute) לפגיעות מיניות ______________________
מספרים ייעודיים לסיוע משפטי לתחום אלימות במשפחה (צווי הגנה והרחקה מידיים וכדומה): 0733927747, 0733927748, 0733927749, 0733927750
מספרים לשירותים ארציים עיקריים:
- משטרה 100
- מגן דוד אדום 101
- מכבי אש 102
- מוקד עירוני (כולל מחלקת רווחה אחרי השעות) 106
- מטה ארצי להגנה על ילדים ברשת 105
- קו חירום ארצי למניעת אלימות במשפחה וילדים בסיכון- משרד עבודה ורווחה 118
- ער"ן עזרה ראשונה נפשית 1201 ערבית: 0664542222 025630301
- קו חירום ארצי לנשים נפגעות תקיפה מינית 1202
- קו ארצי לגברים נפגעי תקיפה מינית 1203
- קו פתוח לפניות תלמידים במשרד החינוך 1204
- קו פתוח ומרכז סיוע לנשים דתיות 026730002
- נט"ל (נפגעי טראומה על רקע לאומי) תמיכה לנפגעי טרור ומלחמה 1800363363
שירותי גברים
- ויצו גברים במעגל אלימות במשפחה 1800393904
- קו הסיוע הארצי לגברים ולנערים נפגעי תקיפה מינית 1203
- הקו הארצי לגברים במעגל האלימות במשפחה 026551159
- קרבה בטוחה - מרכז לטיפול בבעיות אלימות ואלימות במשפחה בהנהלת אבי תפילי 036484508
- מרכז גליקמן - לטיפול באלימות במשפחה מטעם עיריית תל אביב ונעמת 036492469
שירותי ילדים ונוער
- המועצה לשלום הילד: 026780606
- על"ם - העמותה למען נוער במצבי סיכון ומצוקה 036414508
- נע"ן- נוער מקשיב לנוער, לפניות מצוקה של בני נוער 036990552
- יד ביד – אוזן קשבת לנוער ולילדים במצוקה.. 036203141
- אוזן קשבת- ייעוץ לנוער והורים 035226027
- הקו הפתוח לתלמידים של משרד החינוך 035602538
- אל"י - האגודה להגנת הילד 1800223966
- המועצה לילד החוסה (פנימיות) 036481913
- ויצו – קו לייעוץ הורים בגיל הרך *6968
- מכון אדלר ובזק- קו חם להורים במצוקה 1800800955
- ייעוץ טלפוני לחרדות ילדים מרכז שניידר 039244955
שירותים למען הקשיש
- "קו לזקן" קו סיוע לזקנים החשופים להתעללות והזנחה- ער"ן ואשל 1700501201
- האגודה למען הזקן 035791502
- אוזן קשבת 036204999
- קשת, האגודה למען הקשיש 036817351
- עמותת "עמדא" למען חולי אלצהיימר 035341274 *8889
- ער"ן לזקן עזרה ראשונה נפשית *3201
- יד ריבה – סיוע משפטי לקשיש 026444569
(**) קיימים שירותים נוספים, כולל מרפאות אמבולטוריות ויחידות אשפוזיות לנפגעי טראומה מינית. יש לברר על פי הצורך אפשרויות בכל אזור.
אוכלוסיות מיוחדות
- להט"ב [לסביות, הומואים, טרנסג'נדרים וביסקסואלים (Lesbian, gay, transgender, and bisexual)]
נכתב על ידי ד"ר רותי גופן, מומחית ברפואת המשפחה, מרפאת כיכר הבימה, המרפאה הגאה של מכבי שירותי בריאות.
עדכון 13.4.2020.
חברות וחברים קהילת הלהט"ב עלולים להיות בסיכון מוגבר של פגיעה ממגפת ה-COVID-19 עקב מספר סיבות:
- שיעור המעשנים גבוה מקרב להט"ב – מעמיד אותם בסיכון יתר להדבקה ולתחלואה חמורה יותר
- שכיחות גבוהה יותר של HIV (Human Immunodeficiency Virus): מהידוע, אנשים שחיים עם HIV ומטופלים ונמצאים במעקב כנדרש לא נמצאים בסיכון מוגבר. אולם, מי שאינו יודע שהוא נשא או שאינו מטופל – עלול להיות בסיכון מוגבר
- קיימת שכיחות גבוהה יותר של דיכאון חרדה ואובדנות בקרב להט"ב. במצבי בידוד חברתי, סגר או עוצר מצבם של אנשים הסובלים מקשיים רגשיים/נפשיים עלול להחמיר. דגש מיוחד לגבי קהילת הטרנס (Trans) שם שכיחות גבוהה במיוחד של אובדנות, שעלולה להתגבר בצל המגפה
- שכיחות יתר של העדר גב משפחתי, בדגש על בני נוער וקשישים להט"ב. העדר תמיכה משפחתית עלולה להרע את המצב הרגשי וכן להביא קבוצות מוחלשות אלה למצבים של עוני ואף רעב
- הימנעות מצריכת שירותי רפואה - האוכלוסייה הלהט"בית נמנעת גם בשגרה מפניה לטיפול רפואי בשל ריבוי חוויות שליליות במפגשים עם צוותי רפואה. בעת הזו יש חשיבות יתרה לשמירה על נגישות שירותי הרפואה לחברי הקהילה. הצוותים הרפואיים עומדים כעת בפני עומס רב מאוד. במידת האפשר, חשוב לזכור שאנשים מקבוצות מוחלשות סובלים מהדרה, העדר גורמי תמיכה ועלולים להימנע מפנייה לעזרה. חשוב לאפשר להם לפנות, ולהיות קשובים ואמפתיים כדי שירגישו שיכולים לפנות לעזרה רפואית כאשר זקוקים לה
ביבליוגרפיה
- ↑ Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Disease (COVID-19)
- ↑ https://govextra.gov.il/ministry-of-health/corona/corona-virus/medical-guidelines-corona/ הנחיות, נהלים ומידע לצוותים מקצועיים
- ↑ הוספת הערת שוליים נעשית באופן הבא:
- {{הערה|יש להזין הערת שוליים כאן}}
שימו לב: אם הערת השוליים כוללת סימן שווה (=), יש להגדיר את הערת השוליים באופן הבא:
- {{הערה|1=יש להזין הערת שוליים שכוללת סימן שווה כאן}}
- ↑ Lancet ,Viral load of SARS-CoV-2 in clinical samples
- ↑ Detection of SARS-CoV-2 in Different Types of Clinical Specimens
- ↑ ייפוי כוח רפואי
- ↑ באתר משרד הבריאות
- ↑ הנחיות לשימוש באינהלציה במוסדות אשפוז רפואי ומרפאות בקהילה בתקופת מגיפת ה 19-COVID - חוזר משרד הבריאות
- ↑ ד"ר רבקה ברוקס, נושמים לרווחה
- ↑ Holding chambers (spacers) versus nebulisers for delivery of beta-agonist relievers in the treatment of an asthma attack
- ↑ Commercial versus home-made spacers in delivering bronchodilator therapy for acute therapy in children
- ↑ החברה ליתר לחץ דם, נגיף הקורונה החדש ( SARS-Cov-2) ויתר לחץ דם 18.3.2020
- ↑ ESC , Position Statement of the ESC Council on Hypertension on ACE-Inhibitors and Angiotensin Receptor Blockers 13 במרץ 2020
- ↑ AHA , Patients taking ACE-i and ARBs who contract COVID-19 should continue treatment, unless otherwise advised by their physician 17 במרץ 2020
- ↑ Coronavirus (COVID-19): what you need to do
- ↑ משרד הבריאות, המלצות לציבור לשמירה על ריאות נפשית בזמן הסגר
- ↑ הרשות להתנדבות ישראלית
- ↑ קורונה - מצב חירום 2020 באתר כל זכות
- ↑ ערן
- ↑ עמותת סהר
- ↑ Depression Medication Choice Decision Aid.
- ↑ OVID Ready Communication Playbook
- ↑ The Importance of Addressing Advance Care Planning and Decisions About Do-Not-Resuscitate Orders During Novel Coronavirus 2019 (COVID-19)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק