התפרצות מחלת נגיף האבולה - חוזר משרד הבריאות
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
|
| ||
|---|---|---|
| התפרצות מחלת נגיף האבולה - עדכון | ||
| ||
| מספר החוזר | 1/2016, 15/2015, 13/2015, 8/2015, 4/2015 | |
| סימוכין | 05255216 | |
| קישור | חוזר 1/2016 באתר משרד הבריאות, חוזר 15/2015 באתר משרד הבריאות, חוזר 13/2015 באתר משרד הבריאות,
חוזר 8/2015 באתר משרד הבריאות, חוזר 4/2015 באתר משרד הבריאות, חוזר 25/14 באתר משרד הבריאות |
|
| תאריך פרסום | 17 בינואר 2016 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אבולה
בהמשך לחוזר ראש שירותי בריאות הציבור בנושא אבולה, מתאריך 21.12.14, מספר 25/14 המצורף בהמשך, וחוזר ראש שירותי בריאות הציבור בנושא אבולה, מתאריך להלן עדכונים בנושא השהיית כוננות למחלת נגיף האבולה.
חוזר זה מחליף את חוזר ראש שירותי בריאות הציבור מס׳ 22/2014, ובהתאם לחוזר מנכ״ל מס׳ 19/14.
- עדכון 17 בינואר 2016
התחלואה במחלת נגיף האבולה במערב אפריקה נמצאת בירידה דרמטית. בכל המדינות בהן היתה העברה מתמשכת של המחלה : סיירה לאונה, ליבריה וגיניאה אין כעת מקרים והן הוכרזו ע"י ארגון הבריאות העולמי כמדינות ללא העברה מאדם לאדם.
לאור תמונת מצב זו, ולאור העדר מקרי אבולה בישראל גם בשיא ההתפרצות, הוחלט על השהיית ההנחיות בחוזרי האבולה אשר בסימוכין. ניתן לחזור לפעילות שגרתית.
חולה המגיע עם חשד להדבקה בנגיף המורגי יטופל על פי שיקול דעת רפואי, ובהתאם להנחיות שיינתנו אד-הוק, כפי שהיה נהוג לפני אירוע האבולה.
מתקן הטיפול הייעודי בבית החולים רמב"ם יוכל לקלוט חולה בתוך 48 שעות.
- עדכון 10 בנובמבר 2015
- עדכון מצב התחלואה בעולם:
סיירה לאון הוכרזה ע"י אירגון הבריאות העולמי ב-7.11.15 כמדינה נקייה מאבולה.
בגינאה קיימת ירידה דרסטית במספר החולים. במהלך ארבע עשרה השבועות האחרונים דווח על פחות מחמישה מקרים שבועיים, לעומת כעשרים מקרים שבועיים עד אמצע יולי 2015.
ליבריה כבר הוכרזה כמדינה נקייה מאבולה ע"י אירגון הבריאות העולמי. - הנחיות לפעולה:
- בעקבות ההכרזה של אירגון הבריאות העולמי על סיירה לאון כמדינה נקייה מאבולה ובהמשך ל חוזר מס׳ 13/2015 מתאריך 9.9.15, סיירה ולאון וליבריה אינן מופיעות יותר בהגדרת המקרה (כמדינה אנדמית).
- מקרה חשוד לזיהום באבולה
- חום מעל 38.0 מעלות צלזיוס.
- וגם
- שהות במדינה אנדמית - גינאה ב- 21 הימים האחרונים לפני תחילת תסמיני המחלה.
- נתונים מחשידים במיוחד כוללים היסטוריה של מגע עם חולה ידוע עם אבולה, אשפוז או עבודה במתקן רפואי המשמש לטיפול בחולי אבולה, מגע עם גופה של חולה אבולה, מגע עם פגרי בעלי חיים, מגע עם עטלפים וכן העדר אטיולוגיה אחרת לחום. ממצא מחשיד במיוחד הוא סימני דמם (תת לחמיתי, עורי, ממערכת העיכול ועוד), אך לרוב החולים אין סימנים כאלה.
- היערכות מערכת הבריאות לזיהוי, אבחון וטיפול במקרים אפשריים של אבולה הן ללא שינוי, ובהתאם למפורט בחוזר ראש השירות 25/14.
- עדכון 9 בספטמבר 2015
- עדכון מצב התחלואה בעולם:
ליבריה הוכרזה שנית ע"י אירגון הבריאות העולמי ב-3.9.15 כמדינה נקייה מאבולה.{{ש}בסיירה לאון קיימת ירידה דרסטית של מספר החולים. במהלך חמישה שבועות אחרונים דווח על 3 מקרים לעומת 37 בחמישה שבועות שקדמו.
בגינאה קיימת ירידה של מספר החולים. במהלך חמישה שבועות אחרונים דווח על 11 מקרים לעומת 43 בחמישה שבועות שקדמו. - הנחיות לפעולה:
- בעקבות הכרזה של אירגון הבריאות העולמי על ליבריה כמדינה נקייה מאבולה, הוחלט להוציא את ליבריה מהגדרת מקרה (כמדינה אנדמית) .
- מקרה חשוד לזיהום באבולה
- חום מעל 38.0 מעלות צלזיוס.
- וגם
- שהות במדינה אנדמית (גינאה, סיירה לאונה) ב 21 הימים האחרונים לפני תחילת תסמיני המחלה.
- נתונים מחשידים במיוחד כוללים היסטוריה של מגע עם חולה ידוע עם אבולה, אשפוז או עבודה במתקן רפואי המשמש לטיפול בחולי אבולה, מגע עם גופה של חולה אבולה, מגע עם פגרי בעלי חיים, מגע עם עטלפים וכן העדר אטיולוגיה אחרת לחום. ממצא מחשיד במיוחד הוא סימני דמם (תת לחמיתי, עורי, ממערכת העיכול ועוד), אך לרוב החולים אין סימנים כאלה.
- היערכות מערכת הבריאות לזיהוי, אבחון וטיפול במקרים אפשריים של אבולה הן ללא שינוי, ובהתאם למפורט בחוזר ראש השירות 25/14.
- עדכון 20 במאי 2015
עדכון מצב התחלואה בעולם:
- קיימת ירידה דרסטית של מספר החולים בסיירה לאון. בשלושה שבועות אחרונים דווח על 22 מקרים לעומת 43 בשלושה שבועות שקדמו ל- 15.4.15.
- בגינאה ישנם עדיין דיווחים על פעילות הנגיף בכמה מוקדים. בשלושה שבועות אחרונים דווח על 35 מקרים לעומת 106 בשלושה שבועות שקדמו ל- 15.4.15.
הנחיות לפעולה:
- בעקבות החלטת ראש המל"ל ובהתאם להמלצת משרד הבריאות הועברו לכלל הגורמים ההנחיות הבאות:
- הפסקת פעולות הבקרה והניטור האקטיבי בכניסות לארץ
- המשך פניה לנוסעים הנכנסים ע"י הצבת שלטים מאירי עיניים ומסבירים בכל המקומות הנדרשים בכניסה לארץ - נוסח מצורף בזה כנספח.
לפיכך אין עוד מקום לביצוע מעקב אחר נוסעים נכנסים ממדינות אנדמיות
- היערכות מערכת הבריאות לזיהוי, אבחון וטיפול במקרים אפשריים של אבולה הן ללא שינוי, ובהתאם למפורט בחוזר ראש השירות 25/14.
| מחלת נגיף האבולה
נוסע יקר, אם ביקרת במדינה בה יש הדבקה פעילת במחלת האבולה (סיירה ליאונה או גיניאה (*)) ב-21 הימים האחרונים, ויש לך חום מעל 38.0°, יש לפנות ללא דיחוי לחדר מיון קרוב. עם הגעתך עליך להודיע מיד לצוות המיון על מצבך. (*) ראו רשימה מעודכנת באתר האינטרנט של משרד הבריאות. שירותי בריאות הציבור משרד הבריאות |
| Ebola Virus Disease
Dear passenger, If you've visited a country with active Ebola virus disease transmission (*) within the last 21 days, and you have fever above 38.0°, proceed without delay to the nearest hospital emergency room. Upon arrival, notify the hospital staff of your status. Public Health Services Ministry of Health (*) See updated list on Israeli Ministry of Health website |
- עדכון 29 בינואר 2015
להלן שני עדכונים של חוזר ראש שירותי בריאות הציבור בנושא אבולה, מספר 25/14
- סיקור במעברי הגבול:
בעקבות דיון במטה לביטחון לאומי, להלן החלטות שהתקבלו לגבי סקירת נוסעים בגבולות ישראל:- מעתה ייבדק חום במעברי הגבול רק למגיעים ב-21 הימים האחרונים משלושת המדינות עם העברה פעילה של מחלת נגיף האבולה (ליבריה, סיירה לאונה וגינאה, שבירתה קונאקדי).
לא יימדד חום למגיעים מיתר מדינות אפריקה - יש לשמר את היכולת לחזור לסקירה נרחבת יותר בהתראה קצרה אם יידרש
- יש להמשיך בניטור יזום של המגיעים ממדינות אלו
- מעתה ייבדק חום במעברי הגבול רק למגיעים ב-21 הימים האחרונים משלושת המדינות עם העברה פעילה של מחלת נגיף האבולה (ליבריה, סיירה לאונה וגינאה, שבירתה קונאקדי).
- הנחיות לפינוי מוטס (סעיף 16):
יש לנהוג על פי [http://www.cdc.gov/vhf/ebola/hcp/guidance-air-medical-transport-patients.html הנחיות המרכז לבקרת מחלות האמריקאי לפינוי חולה בהיטס. כמו כן, יש למלא אחר תקנות משרד התחבורה לליווי רפואי בהיטס של רשות התעופה האזרחית:
https://caa.gov.il/index.php?option=com_content&view=category&layout=blog&id=129&Itemid=95&lang=he
- התפרצות מחלת נגיף האבולה, הנחיות מעודכנות - דצמבר 2014
שרת הבריאות הכריזה ביום 13 באוקטובר 2014 מתוקף סמכותה לפי סעיף 20(1) לפקודת בריאות העם, 1940, כי המחלה הנגרמת על ידי נגיף האבולה היא מחלה מידבקת מסוכנת וכי קיימת בעטייה סכנה חמורה לבריאות הציבור.
מנכ"ל משרד הבריאות הסמיך ביום 21 באוקטובר 2014 את ראש שירותי בריאות הציבור וכן כל רופא מחוזי וסגנו בסמכויות לפי סעיף 20(2) לפקודת בריאות העם, 1940.
בהתאם לסמכות שהואצלה לי ובהתאם לסמכותי לפי סעיף 20(2) לפקודת בריאות העם, 1940, להלן הנחיות והוראות לביצוע למניעת חדירתה או התפשטותה של המחלה הנגרמת על ידי נגיף האבולה.
- כללי
לאור המשך הדיווחים על התפרצות המחלה הנגרמת על ידי נגיף האבולה במערב אפריקה, ומקרים בודדים במדינות המערב, מובא להלן עדכון הכולל מאפייני התחלואה, הגדרת מקרה והנחיות לניהול ואבחון של מקרי תחלואה אפשריים בישראל, לרבות מיגון הצוות המטפל, היערכות בתי החולים, קליטת חשודים בחדרי המיון, אשפוז בבית חולים יעודי, העברת מטופלים לבית החולים הייעודי, נהלי עבודה במעבדה ,סינון נוסעים בגבולות ואיתור מגעים.
הנחיות אלה עשויות להתעדכן בהתאם להתפתחויות בישראל ובעולם.
יש להגביר ערנות לתחלואה אפשרית ולהביא בחשבון באבחנה המבדלת מקרים העונים להגדרת המקרה.
עדכונים עיקריים בחוזר (חלק מהגושאיס כבר עודכגו בחוזרי ביניים):
- נוסף סעיף "סמכות משפטית", כולל אופן אכיפת הנחיות החוזר
- עדכונו דרכי העברה. לא נמצאו ראיות מדעיות על כך שהנגיף מועבר בזיעה
- עודכן מצב נוכחי
- עדכון ציוד המיגון הנדרש לבאים במגע עם חולה אבולה חשוד או מאובחן, הפרשותיו או בדיקותיו
- לנספח מיגון (נספח 2) נוספו טבלאות (Checklist) להלבשה והסרה בטיחותית של בגדי המיגון
- עודכן הציוד הדרוש בכניסה לחדר הבידוד
- הודגש הצורך בהפרדה בין אזור הלבשת בגדי מיגון לאזור הפשטה (נספח 2)
- בית החולים הייעודי היחידי לעת עתה הינו מרכז רפואי רמב"ם בחיפה
- הפונה טלפונית לחדר מיון, מוקד בריאות, או גורם רפואי אחר, ועונה על הגדרות המקרה, יופנה לבי"ח ייעודי, תוך יידוע רופא המחוז, מד"א ובית החולים הייעודי
- במרפאה בקהילה ובחדר מיון, לאחר שעלה חשד לאבולה, פקידה תכין רשימה של כל הבאים במגע עם החולה.
- הוספת תרשימי זרימה ורשימות תיוג לצוותי רפואת קהילה ומיון (נספח 1)
- לאחר חיטוי, ניתן להשתמש בחדר מיד כשהתפוגגות ריח חומר החיטוי מאפשר זאת
- לנספח סיקור נוסעים במעברי הגבול (נספח 7) נוסף נוהל לאיתור ובידוד נוסע עם חשד לאבולה בים ובמעברי הגבול הימיים (נספח 7ב׳)
- נוסף נספח הנחיות המיגון למגזרים שונים במשק (נספח 8)
- עודכן נוהל מעקב אחר מגעים של חולים ונוסעים החוזרים ממדינות הנגועות באבולה (סעיפים 17, 18)
- עובדי מעבדה המטפלים בדגימות מחולים החשודים לאבולה יתמגנו כמו אנשי צוות המטפלים בחולי אבולה (נספח 2)
- עדכון פרק הטיפול בפסולת מוצקה ונוזלית. הנחיות הטיפול בפסולת, כביסה ושפך במעבדות ובטיפול בגופה אוחדו עם ההנחיות לבתי החולים (סעיף 7)
- אכיפת הוראות החוזר !מוסדות הרפואה ובמעברי הגבול
- אכיפת הוראות החוזר בתחומי בתי החולים וקופות החולים:
- המאבטחים במוסדות הרפואיים מוסמכים לסייע לצוות הרפואי (רופא או אחות), באכיפת הוראות החוזר לגבי אדם החשוד לזיהום באבולה או חולה במחלה הנגרמת מנגיף האבולה, בהתאם להוראה של איש הצוות הרפואי, לרבות הפעלת כוח סביר במידת הצורך
- על מנת לסייע באכיפה כאמור, יהיו המאבטחים מוסמכים לנקוט, בהתאם להוראה של איש צוות רפואי (רופא או אחות), באמצעים הנדרשים על מנת לאכוף בידוד של אדם החשוד לזיהום לאבולה או חולה במחלה הנגרמת מנגיף האבולה (להלן - חולה), במידה ואותו אדם מתנגד לבידוד, ובכלל זה לנקוט באמצעים כמפורט להלן:
- הכנסת חולה לחדר בידוד במרפאה, בחדר מיון או בבית חולים ומניעת יציאת החולה מהחדר. מייד לאחר הבידוד הראשוני, יש לפעול בדחיפות לקבלת אישור של הרופא המחוזי להמשך אכיפת הבידוד
- הכנסת החולה לרכב פינוי/אמבולנס וליווי עד ליעד
- מניעת כניסת כל גורם שלא אושר לכך על ידי הצוות הרפואי לחדר בו שוהה החולה
- אכיפת הוראות החוזר במעברי הגבול:
- בכל אחד ממעברי הגבול יהיה נוכח גורם רפואי האחראי בשטח לביצוע ההנחיות המקצועיות בחוזר. הגורם הרפואי יכול שיהיה עובד מד"א או גורם רפואי אחר אשר יזוהה בשטח כגורם הרפואי האחראי לביצוע ההנחיות המקצועיות
- בכל מקרה מהמפורטים להלן, בו תתעורר התנגדות לביצוע הוראות החוזר מצד נוסע המגיע לישראל, יחליט הגורם הרפואי אם יש צורך בקבלת סיוע מצד שוטר משטרת ישראל המוצב במעבר הגבול, שינקוט באמצעים הנדרשים על מנת לאכוף את הוראות החוזר בהתאם להוראותיו של הגורם רפואי. להלן פירוט של המצבים :
- אדם שמסרב למדידת חום
- אדם שנמדד לו חום מעל 38°C ויש להעבירו לחדר ייעודי להמשך תשאול בהתאם להוראות החוזר
- אדם העונה להגדרת מקרה חשוד לזיהום באבולה לפי הגדרות החוזר ויש למנוע את יציאתו מחדר הבידוד במעבר הגבול ומניעת כניסת מבקרים - בהתאם להוראת הגורם הרפואי או רופא מחוזי בטלפון, אם כבר יצרו איתו קשר לאימות הגדרת המקרה. באחריות הגורם הרפואי ומנהל מעבר הגבול לפעול מייד לאחר האכיפה הראשונית של הבידוד ולקבל אישור והוראות מהרופא המחוזי להמשך אכיפת הבידוד, ככל שנדרש
- הכנסה לאמבולנס ופינוי לבית חולים - תיעשה רק על פי הוראה של רופא מחוזי בטלפון
אפידמיולוגיה, מיקרוביולוגיה וקליניקה
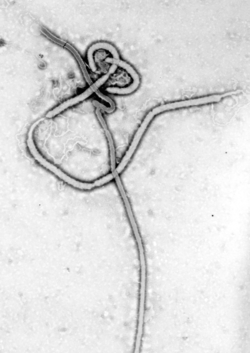
המחלה נגרמת על-ידי נגיף השייך למשפחת Filoviridae ואובחנה לראשונה באפריקה בשנת 1976. המחלה אנדמית בחיות בר באפריקה. המאגר המשוער בטבע הוא עטלפים. תחלואה מאדם מתחילה מהדבקה מחיה נגועה. ההתפרצות הראשונה של מחלת נגיף האבולה ארעה בקונגו, ליד נהר האבולה, ומכאן שם הנגיף. מאז אירעו יותר מ- 20 התפרצויות, שהגדולה מהן גרמה ליותר מ- 400 חולים. ישנם 5 זנים של נגיף האבולה. האירוע הנוכחי נגרם על ידי נגיף מזן -Ebola virus Zaire.
המחלה מסתמנת בחום עם חולשה קשה, כאבי שרירים, כאבי ראש, כאב גרון, כאב בטן, שלשול והקאה. חלק מהחולים מפתחים דימומים פנימיים וחיצוניים, פגיעה כלייתית, כבדית, נוירולוגית וכשל רב-מערכתי.
שיעור הקטלניות: באפריקה, כ 60% - 75%. לחולים שטופלו במדינות המערב, כ- 25%.
תקופת הדגירה: 2-21 יום, בדרך כלל 8-10 ימים.
דרכי ההעברה של הנגיף: הדבקה ראשונית היא מחיה נגועה לאדם. העברה מאדם לאדם מתבצעת באמצעות מגע ישיר (עור פצוע או רקמות מוקוזאליות חשופות- עיניים, אף, פה) עם:
- דם, קיא וצואה אך אפשרית גם בחשיפה עם נוזלי גוף אחרים כולל שתן, רוק, חלב אם ודמעות, של אדם חולה באבולה
- חפצים כמחטים ומזרקים מזוהמים
- בעלי חיים נגועים
- באפריקה מועבר וירוס האבולה ככל הנראה באמצעות אכילת בשר נגוע של חיות בר או במגע עם עטלפים נגועים או הפרשותיהם
- אבולה לא מועברת באמצעות עקיצת יתושים
- אבולה לא מתפשטת דרך אוויר, מים או מזון
- נגיף שלם לא נמצא בזיעה של חולים ולא ידוע בעולם על הדבקה באמצעות זיעה
- במתאר של פעולות יוצרות רסס (כגון טיפול נמרץ), וקיים חשש של הדבקה בדרך האוויר
החולים מדבקים רק מעת הופעת סימני מחלה. לאחר החלמה ממחלת האבולה, אדם עלול להפריש את הנגיף בנוזלי גוף שונים במשך זמן של עד 3 חודשים. מועד השחרור הסופי של חולה שהחלים מאבולה ייקבע לאחר התייעצות עם האגף לאפידמיולוגיה בשירותי בריאות הציבור באופן פרטני.
טיפול: הטיפול תומך בלבד. בשלב זה אין טיפול מוכח. טיפולים ניסיוניים קיימים אך לא זמינים.
המצב בעולם: ההתפרצות הנוכחית של מחלת נגיף האבולה החלה בסוף 2013 בגיניאה, מערב אפריקה, בקרבת הגבול עם ליבריה וסיירה ליאונה, והתפשטה במהירות למדינות אלו. עד לכתיבת דברים אלה (2014), מדווחים על מעל כ-18,000 מקרים וכ-6500 מקרי תמותה. סנגל, ניגריה וספרד הוכרזו כנקיות מאבולה. במאלי היו 8 מקרים בעקבות שני מקרים מיובאים מגיניאה. המקרה החדש האחרון דווח שם בסוף נובמבר. נערך מעקב צמוד אחר הנחשפים. מחוץ לאפריקה, אושפזו כעשרים חולים שנדבקו באפריקה. מעבר לכך, נדבקו מספר עובדי בריאות בארה"ב ובספרד בעת טיפול בחולים אלה. סיבת ההדבקה לא ידועה בוודאות, אך ההנחה היא כי מדובר בחריגה מפרוטוקול התמגנות, דבר המדגיש את חשיבות היצמדות מדוקדקת לפרוטוקולי ההתמגנות. בתחילת אוגוסט 2014, ארגון הבריאות העולמי הכריז על האירוע מקרה חירום בינלאומי. ההתפרצות הנוכחית היא הקשה ביותר אי פעם, מבחינת היקף ומשך.
במקביל לאירועים אלה, התרחשה התפרצות נפרדת, שונה מבחינה גנטית, ברפובליקה הדמוקרטית של קונגו שם תוארו כ-66 מקרים, עם כ- 49 מקרי תמותה. ארגון הבריאות העולמי הכריז על סיום התפרצות זו בנובמבר 2014.
מדינות בעלות העברה פעילה של אבולה
המדינות המוגדרת כבעלות העברה פעילה של אבולה הן: ליבריה, סיירה לאונה וגינאיה (שבירתה קונקרי) בלבד.
- סיבות להתפשטות התחלואה באפריקה
- "מנה מדבקת" נמוכה (מספיק מספר מועט של נגיפים ע"מ לפתח מחלה) - מערכות רפואיות חלשות - חוסר במקומות אשפוז / בידוד חולים או פחד להתאשפז - מנהגים דתיים במהלך לוויות הכרוכים במגע אינטנסיבי עם גופות הנפטרים, הפרשותיהם וחפציהם - במוסדות רפואיים - העדר אמצעי מיגון מותאמים, או שימוש לא נאות בהם
מדובר בתרחיש אפידמיולוגי דינמי ועל כן משרד הבריאות עוקב אחר הנתונים המתפרסמים בעולם ונמצא בקשר עם כלל הגורמים הרלבנטיים, לרבות ארגון הבריאות העולמי, המרכזים לבקרת מחלות בארצות הברית ובאירופה.
- לאור התחלואה במערב אפריקה, להלן מספר המלצות מעשיות ליוצאים לחו"ל
יש להימגע ככל הגיתן מנסיעה למדינות עם העברה פעילה של מחלת האבולה.
אם הנסיעה מחויבת המציאות:
- יש להימנע ממגע עם חולים, הפרשותיהם וחפציהם
- יש להקפיד על היגיינה אישית
- יש להימנע ממגע עם בעלי חיים והפרשותיהם, פגרים, ואכילת בשר נא
- במידת האפשר רצוי להימנע מביקור במוסדות בריאות. מומלץ להימנע מקבלת שירות בבתי חולים מקומיים במדינות אלו, אלא אם מדובר בבעיה רפואית דחופה
- לאחר החזרה לישראל
כל מבקר החוזר ממדינה עם העברה פעילה של אבולה יהיה במעקב פעיל של משרד הבריאות במשך 21 יום. אם מופיע חום מעל 38°C במהלך 21 ימים לאחר היציאה ממדינות אלו, יש להזמין את מד"א ולהתפנות לבית חולים הייעודי (רמב"ם), תוך יידוע מד"א ורמב"ם על סיבת הפניה.
הגדרת המקרה
- מקרה חשוד לזיהום באבולה:
חום מעל 38.0 מעלות צלזיוס.
וגם
שהות במדינה אנדמית (גינאה, סיירה לאונה, ליבריה) ב- 21 הימים האחרונים לפני תחילת תסמיני המחלה.
- גתוגים מחשידים במיוחד כוללים היסטוריה של מגע עם חולה ידוע עם אבולה, אשפוז או עבודה במתקן רפואי המשמש לטיפול בחולי אבולה, מגע עם גופה של חולה אבולה, מגע עם פגרי בעלי חיים, מגע עם עטלפים וכן העדר אטיולוגיה אחרת לחום. ממצא מחשיד במיוחד הוא סימני דמם (תת-לחמיתי, עורי, ממערכת העיכול ועוד), אך לרוב החולים אין סימנים כאלה.
- מקרה מאומת:
ממצא מעבדתי חיובי לזיהום באבולה
הערכות מערכת הבריאות בארץ להתמודדות עם אבולה
כלל חדרי המיון בארץ ייערכו לזיהוי מוקדם וקליטת חשוד לאבולה בתנאים בטיחותיים. חולה העונה להגדרת מקרה של חשוד למחלת האבולה יועבר להמשך בירור וטיפול בבית חולים הייעודי. העברת החשודים בין מוסדות באישור הרופא המחוזי של משרד הבריאות ובאמצעות מד"א בלבד (לא אמבולנס פרטי או מסיע אחר).
הנחיות לרפואת הקהילה
- אין לטפל בקהילה בחולים החשודים לאבולה
- לאחר וידוא שאכן עונה על הגדרת המקרה בהתייעצות עם רופא המחוז של משרד הבריאות, בזמן שהותו במרפאה, על החולה להיות בחדר נפרד לבדו, חבוש מסכה כירורגית רגילה
- יש להעביר את החולה בהקדם האפשרי ע"י מד"א לבית חולים ייעודי לטיפול בחולי אבולה, תוך יידוע מד"א ובית החולים הייעודי על היות החולה חשוד לאבולה
- אם החולה נזקק לשירותים, יש לנעול את השירותים לאחר צאתו, ועד לחיטוי צוות פיקוד העורף
- יש להכין רשימה של אנשים שבאו במגע עם החולה החשוד, כולל אלה בתוך המרפאה וקודם לכן. את הרשימה יש לצלם ולהעביר לצוות לשכת הבריאות החוקרת את האירוע
- לאחר הזמנת הפינוי של החולה, יש ליצור קשר עם האגף לשעת חירום בטלפון 036932323 לשם תיאום חיטוי המרפאה ע"י פיקוד העורף
- תרשים זרימה המתאר התנהלות צוות מרפאה בקהילה עם חשד לאבולה נמצא בנספח 1
הנחיות לכלל בתי החולים הכלליים (ייעודיים ולא ייעודיים)
- יש להגביר מודעות הצוותים על חשיבות זיהוי מוקדם של מקרים חשודים כבר בכניסה למיון, כדי למנוע התפשטות אפשרית של הנגיף
- כל מוסד יפרסם עדכון התראות לחדרי המיון השונים, ולכלל הצוות הרפואי ע"פ עדכוני משרד הבריאות בנושא.
- בכל חדרי המיון יוכן מתחם ייעודי לקליטת חשוד לאבולה
- ככלל, יש להימנע ממגע עם חולה חשוד ככל הניתן. אין חובה לבצע בדיקה גופנית, לקחת מדדים, לבצע בדיקות דם, רנטגן או החדרת עירוי, כל זאת כאשר אין הפעולה מצילת חיים. יש להגביל למינימום הנדרש את מספר אנשי הצוות המטפלים בחולה
- המטרה של בתי החולים הלא ייעודיים היא לאשר או לשלול התאמה להגדרת המקרה, ולהעביר במהירות האפשרית חולה העונה להגדרת המקרה של חשוד לאבולה לטיפול בבית חולים ייעודי
- כאשר עולה חשד לאבולה:
- פעולות צוות המיון מפורטות בנספח 1, כולל הכנת רשימה של הבאים במגע עם החשוד. את הרשימה יש לצלם ולהעביר לצוות לשכת הבריאות החוקרת את האירוע.
- יש לנקוט באמצעי זהירות מוגברים על מנת למנוע העברת הנגיף לצוות המטפל ולאחרים
- אמצעי הזהירות כוללים בידוד בחדר בידוד במיון. הבידוד יכלול בידוד מגע + טיפתי + אויר
- צוות הבא במגע עם החולה יתמגן על פי נספח 2
- בחדר המיון, בכלל בתי החולים , לא יישלחו בדיקות מעבדה מחולה חשוד לאבולה, והחולה לא ישונע לכל אתר אחר במוסד, אלא כאשר יש לנקוט בפעולות מצילות חיים, וגם אז תוך שמירה על בטיחות המטופלים האחרים והצוות המטפל
- יש לאשש או לשלול התאמה להגדרת המקרה החשוד לאבולה במהירות האפשרית. במידה ומתאים להגדרת המקרה, יועבר באמצעות מד"ע לבית החולים הייעודי להמשך ברור וטיפול, תוך יידוע מד"א ובית החולים הייעודי מוקדם ככל הניתן
- יש לשים לב שלא תמיד ניתן לזהות חולים מוקדם כי התסמינים יכולים להיות קלים ולא ספציפיים. מסיבה זו, חשוב להקפיד על אמצעי זהירות שגרתיים (כמפורט בחוזר מנהל רפואה 10/2010) בכלל החולים ובכל עת ללא תלות באבחנה
- התנהלות דלפק קבלה במיון בעת מגע ראשוני עם חולה החשוד לאבולה מתואר בנספח 1ב'
- המאבטחים בבתי החולים מוסמכים לסייע לצוות הרפואי בבית החולים באכיפת הוראות החוזר לגבי חולים החשודים לאבולה
- לגבי חולה שיוחלט להכניסו לבידוד, רופא המחוז יוציא לגביו צו פרטני במקרה של התנגדות לבידוד. עד להוצאת הצו הפרטני המאבטחים מוסמכים לפעול לגביו בהתאם להוראות הכלליות שבחוזר, כולל נעילה במידת הצורך, ובהתאם לאפשרויות במקום
חדר מיון - איתור מטופל העוגה להגדרת המקרה
- פניה טלפונית למיון:
- בכל פנייה טלפונית יש לתעד את הפרטים המזהים של החולה והפונה (שם, מספר ת.ז., כתובת וכד) על מנת שניתן יהיה לאתרם בעת הצורך
- בכל משמרת ימונה רופא שיענה לפניות בנושא חשד לאבולה. כל חולה המטלפן ומודיע על מחלת חום ואשר ביקר ב-21 הימים האחרונים במדינה נגועה, תתואם העברתו לבית חולים ייעודי, תוך תיאום עם מד"א ועם בית החולים המקבל, ויידוע רופא מחוזי של משרד הבריאות. באם יש רושם כי מצבו הרפואי של החולה אינו מאפשר העברה לבית חולים ייעודי, יש להתייעץ עם הרופא המחוזי של משרד הבריאות (רשימת פרטי התקשרות עם הרופאים המחוזיים נמצא בנספח 7)
- הגעת חולה למיון ללא הודעה מראש:
- איתור ראשוני בדלפק הקבלה למיון: יוצבו שלטים המנחים את המטופלים ששהו במדינה נגועה ב-21 הימים האחרונים ועם מחלת חום לדווח מיידית לפקידת הקבלה על הגעתם מאזור נגוע באבולה.
- פקידת הקבלה: תנחה מידית את הפונה לחבוש מסיכה כירורגית תוך הדרכת הפונה כיצד ללבושו ולהמתין באזור שהוגדר וסומן מראש.
אם למטופל יש מלווים -יש לוודא הרחקתם מהמטופל. במידה ויש הכרח בנוכחות מלווה (למשל במקרה של הורה לילד חולה), יש למגן את המלווה במיגון מלא - משרד הקבלה ידווח מידית לאחמ"ש ביטחון של בית החולים.
- משרד הקבלה ידווח מידית על האירוע לצוות הרפואי במיון שיצא ממוגן במסכה 95-N, מגן פנים/עיניים, חלוק וכפפות אל המטופל בכדי לבצע תשאול קצר, ולהחליט האם נדרש בידוד
- הפשטה של בגדי מיגון אלה יהיה בהשגחת איש צוות רופאי המאומן במיגון אישי. הביגוד יטופל כפסולת אבולה זיהומית (ראה סעיף 7, בהמשך) עד אשר ישלל החשד לאבולה
- התנהלות פקידת קבלה במיון מתואר באופן מפורט בנספח 1ב׳
- פקידת הקבלה: תנחה מידית את הפונה לחבוש מסיכה כירורגית תוך הדרכת הפונה כיצד ללבושו ולהמתין באזור שהוגדר וסומן מראש.
- איתור של חולה המטופל כבר במיון או בבית החולים: החולה יחבוש מיידית מסיכה כירורגית (אם מצבו הרפואי מאפשר), הצוות יתמגן כנדרש בנספח 2, ויעבירו מיידית למתחם הבידוד במיון
- איתור ראשוני בדלפק הקבלה למיון: יוצבו שלטים המנחים את המטופלים ששהו במדינה נגועה ב-21 הימים האחרונים ועם מחלת חום לדווח מיידית לפקידת הקבלה על הגעתם מאזור נגוע באבולה.
חדר מיון - ניהול מקרה חשוד
באחריות מנהל בית החולים להכין מתחם בחדר המיון המתאים לקליטת חולה חשוד לאבולה בתנאים בטיחותיים, להדריך ולתרגל אנשי צוות רלוונטיים בנוהל התמודדות עם חולה חשוד לאבולה. (להתנהלות צוות המיון בעת פנייה חולה חשוד למיון, ראו סעיף 2.2.5.1 ונספח 1).
- המתחם המיועד לקליטת חשוד לאבולה יכלול:
חדר בידוד אויר, עם לחץ אוויר שלילי- בהיעדר חדר כזה במיון: חדר בודד במיון עם מכשיר לסינון אוויר מסוג HEPA המסנן את אויר החדר 12-20 פעמים בשעה
- חדר סמוך המאפשר לבישת ציוד מיגון כבנספח 2 בהשגחה
- מבואה המאפשרת הסרת הלבוש המזוהם
- אזור אחסון של כביסה ואשפה זיהומית
- יש לקבוע מראש מסלול העברת המטופל מעמדת הקבלה לחדר הבידוד, ודרכי פינוי המטופלים האחרים והקהל במסלול שנבחר.
על הרופא המטפל להחליט במהירות אם המטופל עונה להגדרת המקרה של חשוד לאבולה.
אם המקרה חשוד יינקטו הפעולות הבאות:- אחראי המיון ימנה צוות אשר רק הוא יטפל במטופל. במידה ויש צורך להיכנס לחדר הבידוד, הצוות יתמגן באופן מלא כמפורט בנספח 2
- המטופל יועבר למתחם הבידוד במיון כמפורט מטה. ייפתח טופס מגעים וכל אדם הבא במגע ישיר או לא ישיר עם המטופל יירשם בסמוך לכניסה לחדר (ר׳ טופס חקירה אפידמיולוגית- נספח 3 וטופס מגעים-נספח 4)
- אין לאפשר כניסת מלווים או מבקרים. כאשר יש הכרח במלווה (כגון הורה מלווה ילד חולה) המלווה גם הוא יונחה במיגון מלא (נספח 2)
- החולה יטופל רק במתחם הבידוד
- לאחר השלמת צעדים אלו, בכל מקרה חשוד יש להתייעץ עם מומחה למחלות זיהומיות במטרה לקבוע אם המטופל עומד בהגדרת המקרה העדכנית.
במקרה של ספק, יש להתייעץ מידית לגבי הקביעה עם רופא מחוז של משרד הבריאות - אם נקבע שהחולה עומד בהגדרת מקרה חשוד, יש לתאם העברה באופן מידי - דרך מד"א - לבית חולים ייעודי לטיפול בחולי אבולה, וליידע מיידית את רופא המחוז של משרד הבריאות
- התנהלות צוותי מיון: פקידת קבלה, צוות אבטחה וצוות רפואי מפורטים בנספח 1
- להבהיר
מטרת הטיפול בחדר המיון בבית חולים שאינו ייעודי היא לאשר או לשלול עמידה בהגדרת מקרה חשוד, ואם אכן עומד בהגדרת מקרה, להעביר אותו מיד באמצעות מד"א, במצב יציב להעברה ותוך תיאום, לבית החולים הייעודי, שם תבוצענה בדיקות המעבדה וההדמיה הדרושות להמשך הבירור והטיפול. יש בשלב זה לשמור על מינימום מגע עם המטופל.
אם הוחלט כי מדובר בחשוד, השלמת הניקיון והטיפול בפסולת וכביסה יבוצעו ע"פ סעיפים 7, 8 ו-9.
הטיפול בבית החולים הייעודי
בית החולים הייעודי ייערך לקליטה בהתראה קצרה של חולים חשודים לאבולה במתחם המתאים לאשפוז בתנאים בטיחותיים לחולים בדרגות חומרה שונות, מחולים ללא מגבלה תפקודית, עד חולים הדורשים טיפול נמרץ, כולל טיפול בילדים.
- המתחם יכלול:
- חדרי אשפוז חולים בתנאי בידוד אויר הכוללים שירותים ומקלחת
- אזור סמוך המיועד לליבוש בגדי מיגון תוך פיקוח כמפורט בנספח 2
- חדר נפרד לפשיטת מיגון נגוע בהשגחה, כולל מקלחת לצוות
- חדר צוות הכולל מלאי ציוד נקי, ותרופות הנדרשות לטיפול בחולים
- מעבדה קדמית שתמנע את הצורך לשנע בדיקות
- בכל אשפוז חולה חשוד לאבולה יש להודיע מידית לרופא/ה המחוז/ית של משרד הבריאות, ליחידה הארצית למניעת זיהומים, להנהלת בית החולים, ולמערך למניעת זיהומים במוסד.
- לאחר שמוצו כל אמצעי מניעת הזיהומים הנדרשים, יש לחתור לאבחנה וטיפול במחלות נוספות באבחנה המבדלת של החולה. יש להתייחס במיוחד למחלות מסוכנות או שכיחות במטיילים חוזרים מאפריקה שהתבטאותן יכולה להיות דומה, כולל: מלריה, זיהום מנינגוקוקלי, טייפואיד, זיהום ריקציאלי, הפטיטיס A , דיזנטריה, לפטוספירוזיס.
בירור מעבדתי יש לבצע תוך יידוע המעבדה על החשד לאבולה. ההנחיות למעבדות - ראו נספח 5.
הנחיות לצוות המטפל בחשוד/חולה
- יש למזער את מספר אנשי הצוות המטפלים בחולה - החולה יטופל ע"י אחות ורופא קבועים ככל שניתן
- יש להימנע ממגע ישיר עם החולה ככל שניתן
- הצוות יתמגן בהתאם להנחיות בנספח 2
- אין להכניס לחדר הבידוד ולא ייעשה שימוש בציוד "אישי" של הצוות המטפל כולל סטטוסקופ, עט, או טלפון סלולרי. חדר הבידוד יצויד בציוד אישי לכל חולה
- שימוש במחטים/וונפלונים בטיחותיים בלבד. יש להימנע באופן מוחלט משימוש בחדר החולה במחטים רגילות
- ציוד בחדר הבידוד:
- אמצעי לתקשורת רציפה עם החולה כגון טלפון או אינטרקום.
- פח לפסולת חדה
- פח לפסולת זיהומית ולכביסת המטופל עם רגלית
- פח להקאות
- שקיות Biohazard גדולות וקטנות
- אלכוהול 70% (אתנול או איזופרופנול)
- תכשיר לחיטוי ידיים על בסיס אלכוהול 70%
- כפפות ניטריל במספר מידות
- תמיסת כלור לחיטוי סביבתי רגיל, בריכוז כלור חופשי של 1000 חל"מ (ppm). ניתן להשתמש בהיפוכלוריט או תכשיר כלור אורגני כגון NaDCC
- תמיסת כלור בריכוז של 5000 חל"מ לניקוי של משטח או פריט שיזדהם בדם או נוזלי גוף
- גרגרי כלור סופחים לטיפול בשפך
- ציוד לניקוי כולל מטליות חד פעמיות, דליים ומגב
- ציוד לשימוש הצוות הכולל לפחות:
- סטטוסקופ
- מד לחץ דם
- מדי חום דיגטאליים פשוטים
- מבחנות וציוד ללקיחת בדיקות דם כולל אלכוהול לחיטוי וספוגיות
- טפסים להזמנת בדיקות שונות
- כלי כתיבה
- ציוד בחדר הייעודי ללבישת המיגון הכולל:
- ציוד מיגון כמפורט בנספח 2
- אלכוהול 70% (אתנול או איזופרופנול)
- תכשיר לחיטוי ידיים על בסיס אלכוהול 70%
- שקיות Biohazard גדולות וקטנות
- פח לפסולת זיהומית עם רגלית
פסולת וכביסה
- עקרונות:
- כלל הכביסה הנוצרת מהטיפול באבולה מוגדרת כפסולת. לכן, השימוש במונח "פסולת" בהנחיות אלו מתייחס הן לפסולת והן לכביסה שנוצרו בטיפול בחולים חשודים או חולים באבולה
- ביגוד ומצעי המטופל יהיו לשימוש חד-פעמי וייזרקו כפסולת זיהומית
- ציוד המיגון האישי הינו חד פעמי. לאחר הפשטה, יש להשליך את כל הפריטים למיכל הייעודי
- הפסולת שנוצרה תיאסף אך ורק במכלים המיועדים לאיסוף פסולת זיהומית, מסומנים היטב
- מכלי הפסולת יועברו למחסן הפסולת הזיהומית של ביה"ח בצורה בטיחותית, בהתאם לנהלים להלן:
מכלי הפסולת יועברו כיחידה אחת, ללא הוצאת השקיות מתוכם, בדומה למכלי חפצים חדים - במחסן הפסולת הזיהומית, הפסולת תרוכז במכולות נפרדות
- מחסן הפסולת הזיהומית יהיה מקורה, משולט ונעול
- הצוות המטפל בפסולת, בכל שלבי הטיפול, יתמגן בהתאם לדרישות המפורטות בנספח מס׳ 2, עם סרבל מסוג Tychem
- הנחיות הלבשה והסרת מיגון, בהתאם לנספח מס׳ 2
- הטיפול בפסולת:
- עיקור הפסולת רק באוטוקלב במתקן מורשה
- הפסולת תוכנס למיכל ייעודי המיועד לעיקור באוטוקלאב ובעל סימון כפסולת זיהומית
- כאשר המיכל מתמלא ל-75% מקיבולתו יש לסוגרו היטב , ולהכניסו לתוך שקית ביוהזארד. יש לסגור את השקית היטב.
- מכלים לאיסוף פסולת חדה שהתמלאו עד ל- 75% מקיבולתן ונסגרו, יוכנסו לאחר מכן ל-2 שקיות ביוהזארד כנ"ל
- יש להכניס את המכלים הנ"ל (פסולת כללי וחפצים חדים) לפח עשוי מפוליפרופלין, בעל מכסה צמוד וסימון בולט: "פסולת זיהומית". יש לסגור את הפח עם נעילה כדי להבטיח שמירת סגירתו במהלך שינוע
- יש להעביר את הפח למחסן הפסולת הזיהומית של ביה"ח ובו להפרידו מהפסולת הזיהומית האחרת ולסמנו בצורה בולטת- "פסולת אבולה"
- פינוי הפסולת:
פינוי פסולת יעשה בתיאום עם האגף לשעת חירום של משרד הבריאות - טיפול בהפרשות ומי רחצה של החולה:
- ניתן לאפשר לחולה להשתמש בשירותים. יש לחטא את הפרשות החולה לפני שטיפת האסלה בתמיסת כלור בריכוז 5000 חל"מ למשך 5 דקות
- יש להורות לחולה להקיא, במידת הצורך, בפח שיועד לכך
- הפרשות החולה ומי רחצה שלו (כולל שטיפת ידיים) יש לאסוף בכלי חד- פעמי ולשפוך לאסלה. יש לחטא בכלור כלעיל לפני הדחת האסלה
- לחליפין ניתן לטפל במי הביוב מחדר החולה ע"י כלורינציה או שיטה אחרת שאושרה ע"י משרד הבריאות
ניקוי חדרי חולים
- חדרי החולים ינוקו ע"י איש צוות ממוגן כבנספח 2, כולל סרבל מסוג Tychem
- ניקוי יומי:
- תדירות הניקוי אחת ליום או יותר, בתלות בזיהום החדר בהפרשות החולה
- ניקוי רוטיני ייעשה בתמיסת כלור בריכוז של 1000 ppm
- ניקוי משטח או פריט מזוהם בדם או נוזלי גוף ייעשה בתמיסת כלור בריכוז של ppm 5000
- ניקוי החדר לאחר עזיבת החולה:
- צוות הניקוי ייכנס לחדר בצורה ממוגנת כמפורט בנספח 2
- יש לבצע ניקיון יסודי תוך בקרה כדי לוודא שכל האזור נוקה
- יש לבצע את הניקוי היסודי פעמיים ע"י שני אנשי צוות בלתי תלויים ובהפרש של כשעה
- פריטים שבאו במגע עם החולה, כגון שרוולית לחץ דם סטטוסקופ ומדי חום יש להשליך לפסולת זיהומית
- ציוד רפואי אחר שניתן לניקוי ועיקור יש לנקות ולחטא במבואה, פעמיים, ע"י אנשי צוות שונים ולהעביר לניקוי ולעיקור באספקה סטרילית מרכזית
- החדר ינוקה בתמיסת כלור בריכוז של 5000 חל"מ
- לאחר חיטוי, ניתן להשתמש בחדר מיד כשהתפוגגות ריח חומר החיטוי מאפשר זאת
גיהול אירוע חשיפה לדם / גוזלי גוף של איש צוות מטפל
- המיגון הנדרש מיועד למניעת חשיפה של הצוות המטפל לנוזלי גוף
- במקרה של תקלה יש לנהוג כמפורט:
- במקרה של קרע בכפפה או דקירה דרך הכפפה, איש הצוות יסיר את הכפפות, ירחץ ידיים בכמות גדולה של מים זורמים וסבון אנטימיקרוביאלי, ינגב את הידיים, יחטא את הידיים ואת נקודת החשיפה באלכוהול70% (אתנול או איזופרופנול), יעטה כפפות חדשות ויצא להערכת מצב
- במקרה של נתז לעיניים, פה או אף - יש לצאת מהחדר באופן מסודר, ורק לאחר מכן לשטוף היטב את מקום המגע
טיפול בדגימות דם וגוזלי גוף אחרים בחולה חשוד לזיהום באבולה (בתוך בי"ח יעודי)
- דגימות דם או נוזלי גוף אחרים מהוות סיכון פוטנציאלי לעובדי המעבדה, בעיקר במגע ישיר, בדקירה ובחשיפה לאירוסולים
- דגימות מחולה חשוד יסומנו במדבקות ביוהזארד ויועברו באריזה כפולה (מיכל עם מכסה מתברג ושקית אטומה). אין להשתמש במערכת הפנאומטית
- עובדי מעבדה ינקטו בזהירות יתרה בטיפול בדגימות אלו. ראו נספח 5 - הנחיות לעובדי מעבדה
העברת דגימות לאבחון זיהום באבולה מחולה חשוד תעשה רק מבתי החולים הייעודיים
- יש לקחת את הדגימות הבאות: 2 מבחנות דם מלא עם ציטראט (מבחנת קרישת דם, פקק כחול), 2 מבחנות סרום (פקק צהוב).
- הדגימות יועברו למעבדה המיקרוביולוגית בבית החולים וייארזו באריזה משולשת בטיחותית. את הדגימות יש לשמור בקירור (אין להקפיא). העברת הדגימות תהיה בקירור (צידנית עם קרח)
- העברת הדגימות תתבצע בתיאום עם מנהל המערך למניעת זיהומים, מנהל בית החולים ולשכת הבריאות המחוזית ולאחר אישור רופא המחוז של משרד הבריאות
- היעד להעברת הדגימות יהיה ע"פ החלטת משרד הבריאות
דיווח למשרד הבריאות
- יש לדווח מידית באמצעות טלפון על כל מקרה חשוד לרופא המחוזי של משרד הבריאות
- רופא המחוז ידווח טלפונית באופן מידי לראש שירותי בריאות הציבור, מנהלת האגף לאפידמיולוגיה, מנהל האגף לשעת חירום ולמנהל היחידה הארצית למניעת זיהומים
- ניהול מקרה חשוד ינוהל באופן מרכזי על ידי מטה שירותי בריאות הציבור. הודעות לתקשורת תופצנה אך ורק באמצעות דוברות משרד הבריאות
שינוע המטופל
שינוע החולה יתבצע רק באמצעות אלונקה להובלת נפגעים מזוהמים. השינוע ייעשה בהתאם לנוהל "התמודדות עם אירוע ביולוגי חריג- השעות הראשונות, משרד הבריאות, האגף לשעת חירום, אוגוסט 2008" - קישור: https://www.health.gov.il/Subjects/emergency/preparation/DocLib/tora/BIO_TORA_BIO_EVENT_HOURS.pdf
הנחיות לשירותי אמבולנס
פינוי או העברה של חולה או חשוד לאבולה יתבצע רק ע"י מגן דוד אדום, לא ע"י שירות אמבולנס פרטי.
למיגון הצוות לשירותי אמבולנס וחיטוי האמבולנס לאחר מכן - יש לנהוג לפי ההנחיות בנספח מס׳ 6. יש ליצור קשר עם האגף לשעת חירום בטלפון 03-6932323 לשם תיאום חיטוי האמבולנס ע"י פיקוד העורף, אשר יבוצע בשטח בית החולים אליו פונה החולה.
משטרת ישראל
משטרת ישראל עשויה להיקרא לסייע למאמץ לבלימת מחלת האבולה בכמה נקודות מפתח: במעברי הגבול, בבתי החולים, בתאונה בה מעורב רכב הנושא דגימות של חולה אבולה, ועוד. הצוות המטפל באירוע יתמגן על פי הציוד והנהלים המקובלים במשטרה.
הנחיות לפינוי במטוס
הנחיות למיגון הצוות במטוס וחיטוי המטוס לאחר מכן אם מטיסים חולה אבולה לישראל: יש לנהוג לפי הנחיות ארגון הבריאות העולמי בנושא מטוסים ושדות תעופה (עמודים 35-39) : https://apps.who.int/iris/bitstream/handle/10665/44164/9789241547772_eng.pdf;jsessionid=3EC50437D4F1A1C8E1C907DA57336130?sequence=1
סיקור נוסעים המגיעים ממדינות עם העברה פעילה של מחלת האבולה
סיקור נוסעים המגיעים ממדינות עם העברה פעילה של מחלת האבולה יתבצע ע"פ האמור בנספח 7 ובתרשים הזרימה בנספח 7 א' . נספח 7ב׳ מפרט את הנוהל לאיתור ובידוד נוסע עם חשד לאבולה במעברי הגבול הימיים.
שאלונים לנוסעים אלה מופיעים בנספחים 7 ג׳ עברית, 7ד׳ אנגלית, 7ה׳ צרפתית, ו- 7ו׳ ערבית. למעקב אחר נוסעים החוזרים ממדינות עם העברה פעילה של נגיף האבולה, ראה סעיף 18.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק