לימפומה שאינה הודג'קין - Non-hodgkin lymphoma
הופניתם מהדף לימפומה שאינה-הודג'קין לדף הנוכחי.
| לימפומה שאינה הודג'קין | ||
|---|---|---|
| Non-hodgkin lymphoma | ||
| 250px | ||
Micrograph of mantle cell lymphoma, a type of non-Hodgkin lymphoma. Terminal ileum. H&E stain.
| ||
| שמות נוספים | NHL | |
| ICD-10 | Chapter C 82.-Chapter C 85. | |
| ICD-9 | 200
, 202 |
|
| MeSH | D008228 | |
| יוצר הערך | ד"ר שמרית רינגלשטיין, נערך על ידי ד"ר אורי גרינבוים ב 2024 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – לימפומה
לימפומה שאיננה הודג'קין (non-Hodgkin lymphoma) או NHL היא ממאירות שמקורה בלימפוציטים שעברו התמיינות. לרוב המחלה מערבת בלוטות לימפה, אך כל איבר שיש בו פעילות לימפוציטים (כמו ריריות מערכת הנשימה ומערכת העיכול למשל), וכן לשד העצם ורקמות אקסטרה-לימפטיות יכולים להיות מעורבים גם הם.
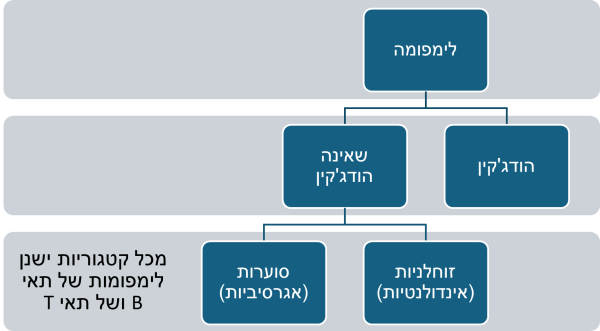
ישנם תתי סוגים רבים של לימפומות ומחלות לימפופרוליפרטיביות, להם מאפיינים היסטולוגיים, שינויים גנטיים ומופעים קליניים ייחודיים. על פי החלוקה האחרונה של ה-WHO שפורסמה ב-2022 הלימפומות מתחלקות לפי תא המקור - רובן ממקור של תאי B ומיעוט ממקור תאי T או תאי NK[1](איור 1).
ההיארעות המדווחת בארצות הברית היא 22 מקרים ל 100000 איש, המהווים כ 5 % מכלל הממאירויות, והגיל החציוני לאבחנה הוא 63[2]. בישראל ב 2012 כ-6 % מהחולים עם אבחנה של ממאירות אובחנו עם NHL, וזהו הגידול הרביעי בשכיחותו[3]. מדובר במחלה ששכיחותה עולה עם הגיל, והיחס בין גברים לנשים עומד על 1.4:1 לערך לטובת הגברים.
גורמי הסיכון לתחלואה דומים לגורמי סיכון לממאירויות אחרות, כגון עישון, השמנה, חשיפה לחומרי הדברה, ועובדי תעשיות מסוימות, אך הקשר הסטטיסטי בין גורמי הסיכון לתחלואה נמוך, ולחולים רבים לא היו גורמי סיכון מוכרים. דיכוי חיסוני על רקע HIV או על רקע טיפול תרופתי (כמו זה הניתן למושתלי איברים), וכן נטייה משפחתית, מוכרים גם כן. ישנו קשר אטיולוגי בין תתי סוגים מסוימים של NHL ומחוללים זיהומיים, כמו וירוס הפטיטיס C ו-marginal zone lymphoma (MZL), חיידק הליקובקטר פילורי ו-gastric MALT lymphoma או חיידק כלמידיה פסיטכי ו-MZL של גלגל העין[4]. בחלק ממקרים אלו טיפול בגורם הזיהומי בלבד יכול להביא את הלימפומה לרמיסיה.
ההתייצגות הקלינית נעה על ספקטרום רחב. למטופלים רבים, בעיקר עם לימפומות אינדולנטיות, אין כלל סימפטומים למשך פרקי זמן ארוכים. אצל אחרים ההסתמנות הראשונה היא של לימפאדנופאתיה לא כואבת, או לחץ מקומי על אבר הגורם לכאב. בלימפומות דוהרות או בשלבים מתקדמים - ייתכנו תסמיני B קשים (ירידה במשקל, חום סיסטמי והזעות לילה).
בדרך בכלל האיבחון מבוצע מביופסיה של אתר מעורב (פעמים רבות בלוטת לימפה), בהתבסס על הארכיטקטורה של הרקמה וצביעות אימונוהיסטוכימיות המזהות ביטוי חלבונים ספציפיים על תאי הגידול. הארכיטקטורה של הרקמה קריטית לצורך האיבחון, ולכן רצויה ביופסיה של בלוטה שלמה או ביופסית TRU CUT עם מחט עבה.
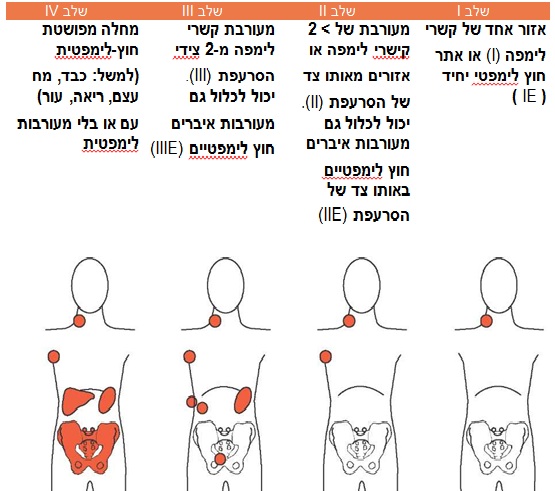
לאחר האיבחון נדרש קביעת שלב המחלה (staging) כאומדן למידת פיזור המחלה, שכולל בדיקת CT כלל גופי ובחלק מהלימפומות ביצוע ביופסית מח עצם. ברוב סוגי הלימפומה ישנה עדיפות לבדיקת PET-CT עם הזרקת גלוקוז מסומן רדיואקטיבית, שנותנת מידע על פעילות מטאבולית של הגידול, מעבר למידע האנטומי שנותנת בדיקת ה-CT הרגילה. המידע שנותן ה-PET עושה upstaging בעד 31% מהמקרים באבחנה, ומבדיל טוב יותר בבדיקות המעקב בין אתרים צלקתיים של מחלה ישנה לבין אתרי מחלה פעילים[5]. איור 2 מראה את שיטת ה-staging בלימפומה ממקור של בלוטות, ובלימפומות של אתרים כגון מערכת העיכול והעור קיימות שיטות STAGING מותאמות. בהמשך ל-STAGING - ישנם מדדים פרוגנוסטים המבוססים על פעילות המחלה ובדיקות דם של המטופלים, היוצרים את מדד ה-international prognostic index (IPI), וללימופומות רבות קיימים מדדים מבוססי IPI המותאמים לתת הסוג הספציפי[6]. בעידן הפט סיטי והמידע הגנטי, מדדי ה IPI השונים מאבדים מחשיבותם כמדדים פרוגנוסטים, אך עדיין בשימוש נרחב[7].
תתי הסוג של הלימפומות
ישנם תתי סוגים רבים של לימפומה, והן מחולקות לרוב ללימפומות "זוחלניות"/אינדולנטיות, ולימפומות אגרסיביות (איור 1). ההבחנה בין הסוגים האלו קשורה גם לדינמיקה של המחלה ולעיתים לקליניקה, אך משפיעה מאוד על ההחלטות הטיפוליות.
לימפומות אינדולנטיות הן לימפומות שבדר"כ מתפתחות באיטיות לאורך שנים ומאובחנות לרוב בשלב מתקדם (שלב 3–4). הן מתנהגות קלינית כמחלה כרונית, ואינן ניתנות לריפוי עם טיפול כימותרפי רגיל, אך לרוב גם מאופיינות בהישרדות ארוכה של מרבית החולים. לכן, לעיתים רבות אין צורך בטיפול מוקדם עם האבחנה, ורק עם הופעת התוויה ברורה לטיפול, כגון פגיעה באיברים סמוכים, פגיעה במח העצם, או סימני B (חום, ירידה במשקל או הזעות לילה), יש להתחיל טיפול. מספר מחקרים על טיפול מוקדם במחלות אלו מצאו שטיפול מוקדם אינו משפר את אורך חייהם של המטופלים (אינו מאריך overall survival)[8][9] הלימפומה הנפוצה ביותר בקבוצת הלימפומות האינדולנטיות היא הלימפומה הפוליקולרית (FL).
הלימפומה השכיחה בקבוצת הלימפומות האגרסיביות (ובכלל השכיחה ביותר בתוך ה-NHL) היא ה-DLBCL. לימפומות אגרסיביות דורשות טיפול מהיר לאחר האבחון, ורוב החולים יסבלו בעת האבחון מתלונות ותסמינים שונים הקשורים במחלתם. בזכות הטיפול כ -70% מהמטופלים יבריאו כבר לאחר קו הטיפול הראשון, ולא יידרשו בעתיד לעוד טיפולים[10]. כפי שתואר לעיל, מידע על שינויים גנטים בתאי המחלה ותתי סוגים שונים שלה נותנים מידע פרוגנוסטי חשוב ומשפיעים על ההחלטה הטיפולית, ובפרט איזה פרוטוקול טיפולי מתאים למחלה.
לימפומות של תאי T או NK הן מיעוט מכלל הלימפומות, וגם בקטגוריה זו ישנן מחלות המתנהגות בצורה אינדולנטית, כמו לימפומה של העור מסוג Mycosis fungoides. עם זאת, חלק ניכר מהן אגרסיביות מאוד, ולעיתים קרובות הפרוגנוזה פחותה לעומת לימפומות אגרסיביות של תאי B.
שיטות הטיפול בלימפומה
במשך שנים רבות, קו הטיפול הראשון בלימפומה היה מבוסס על כמותרפיה, בתוספת נוגדנים כנגד חלבון על תאי המחלה. זהו עדיין הקו הראשון המומלץ ברבות מהמחלות, כגון DLBCL, FL. עם זאת, נכנסו מספר רב של אופציות טיפוליות לא כימותרפיות, בעיקר בקווים מתקדמים אך גם בקווים מוקדמים. טיפולים אלו, ובפרט שילובים שלהם, יכולים להוביל לתגובות מצוינות וממושכות, עם פרופיל תופעות לוואי בטוח יותר.
טיפול מבוסס כימותרפיה או קרינה
מנגנון הפעולה של טיפולים אלו הוא פגיעה בתאים מתחלקים. לאור העבודה שבגידולים התאים מתחלקים בקצב מהיר יותר, ויש פחות יציבות גנומית, הטיפול פוגע בגידול יותר מאשר ברקמות בריאות, ויכול אך להביא להפוגות ממושכות. עם זאת, ישנה פגיעה משמעותית גם בתאים בריאים, וזו מובילה לתופעות לוואי רבות כגון פגיעה במערכת החיסון, הפרעות במערכת העיכול, נשירת שיער.
טיפולים ממוקדי מטרה (targeted therapy)
טיפולים אלו מפריעים למסלול או אנזים ספציפי במסלול התרבות התאים, או למנגנון הקשור לתמותת תאים מבוקרת (אפופטוזיס). לדוגמה bruton tyrosine kinase inhibitors מונעים את פעולת הקינאז הגורמת לחלוקת תאי B לא מבוקרת. לעומתם, מעכבי חלבון BCL-2, חלבון המגן על התאים ממוות מתוכנן, גורמים לאפופטוזיס מוגבר.
טיפולים אימונותרפים
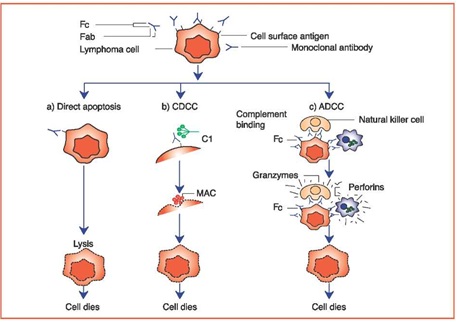
הטיפול הראשון שהראה שיפור פרוגנוסטי בשילוב עם כימותרפיה, לעומת טיפול בכימותרפיה בלבד היה טיפול בנוגדנים קלונלים מסוג Rituximab. נוגדנים אלו, המכוונים כנגד CD20, מוספים לשלד הכימותרפי, ומסמנים תאי מחלה לזיהוי על ידי תאי מערכת החיסון המשמידים אותם, ואף גורמים בעצמם למוות של הגידול (איור 2). כאמור, הוספת הטיפול בריטוקסימאב שיפר את ההישרדות של המטופלים לעומת כימותרפיה לבד הן בלימפומות אינדלונטיות והן בלימפומות אגרסיביות[11][12][13].
לעיתים נוגדנים אלו ניתנים לזמן ממושך לאחר סיום הטיפול האינטנסיבי, כטיפול אחזקה למניעת חזרת המחלה. בלימפומה פוליקולרית מתן טיפול אחזקה למשך שנתיים בנוגדן מונוקלונאלי נגד CD20 בלבד, לאחר סיום שלב השילוב עם הכימותרפיה, שיפר את זמן ההישרדות ללא התקדמות מחלה (progression free survival), אם כי לא את תוחלת החיים של המטופלים[14].
נוגדנים מצומדים ודו-ראשיים
משפחה נוספת של טיפולים המבוססת על נוגדנים היא הנוגדנים המצומדים (antibody-drug conjugates). נוגדנים אלו מצומדים לחומרים ציטוטוקסים, וכאשר הם נצמדים לתא המטרה, הנוגדן מוכנס לתא, ועימו נכנסת התרופה שגורמת להפרעה בחלוקת התא ולמותו. ישנם נוגדנים מסוג זה כנגד CD30 (Brentuximab vedotin) המשמשים לטיפול בלימפומות של תאי T ולימפומה ע"ש הודגקין[15], וכן כנגד מטרות אחרות הנמצאות על תאי לימפומה של תאי B, כגון CD79a[16].
קבוצה חדשה של טיפולים אימונותרפיים הם נוגדנים בי-ספציפיים (Bi-specific T-cell engager (BiTE. נוגדנים דו-ראשיים אלו מכוונים לאנטיגן על הגידול, וכן לאנטיגן על תאי T - בדרך כלל CD3. היצמדות לתאי הגידול מחד ולתאי T מאידך, גורמת לשפעול תאי ה-T נגד הגידול, ותגובה אימונולוגית נגדם. נוגדנים אלו מאושרים כבר על ידי ה FDA, וחלקם בסל הבריאות בישראל כקווים מתקדמים לטיפול בלימפומות של תאי B[17].
טיפולים תאיים - CAR T
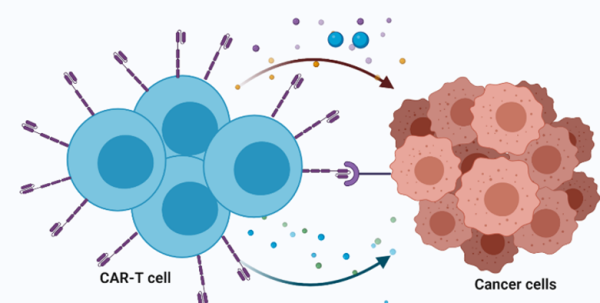
שיטת טיפול נוספת שנכנסה לשימוש קליני היא שימוש בתאי מערכת החיסון שעברו הנדסה גנטית, והוחדר להם גן המקודד לרצפטור כימרי. הרצפטור מכוון למטרה ספציפית על הגידול, ומשפעל את תאי ה T להתרבות ולהרוג את תאי הגידול (איור 4). תאים אלו- chimeric antigen receptors T cells (CAR-T) מושתלים אצל המטופל לאחר תהליך איסוף וייצור במעבדה, ולאחר החזרתם לגוף, מתרבים, ותוקפים את תאי הגידול. חלקם יכולים להישאר בגוף שנים ארוכות, ולמעשה יוצרים הגנה ארוכת טווח כנגד חזרת המחלה. טיפולים אלו אושרו בארצות הברית ונכללו לסל הבריאות בישראל למספר לימפומות של תאי B, ואף הוקדמו מקו שלישי לקו שני ב DLBCL (תכשירי Axicabtagene ciloleucel ו lisocabtagene maraleucel)[18], ומאושרים גם ללימפומה של תאי המעטפת בקו שלישי (Brexucabtagene autoleucel)[19], ל B-ALL בקו שני (Brexucabtagene autoleucel לכל הגילאים, ו-Tisagenlecleucel מתחת לגיל 26), וכן ללימפומה פוליקולרית (Axicabtagene ciloleucel ו-Tisagenlecleucel)[20]. ישנם מחקרים לגבי הכנסה עתידית של טיפולים תאיים, כמו גם נוגדנים דו-ראשיים, לקווים מוקדמים ואף לקו ראשון בלימפומות של תאי B.
לסיכום - לימפומה מסוג NHL מכילה תתי סוגים רבים של לימפומות, עם התנהגות קלינית ופרוגנוזה שונה בין סוג לסוג. מחלות אלו מאופיינות על ידי ביופסיה, וליותר מהן ניתן להגיע לאבחון פרוגנוסטי מדויק יותר על ידי השינויים הגנטיים שנמצאים בגידול. לאחר ביצוע STAGING, בדרך כלל על ידי PET CT, יש להחליט האם יש צורך בטיפול, ולעיתים- בלימפמות אינדולנטיות - יש צורך במעקב בלבד. לאחר התקדמות, או במחלות אגרסיביות, יש צורך בבחירת פרוטוקול טיפולי, ומעבר לטיפולים הכימותרפיים - קיימות אופציות רבות של טיפולים מכווני מטרה או אימונותרפים לטיפול בלימפומה.
ביבליוגרפיה
- ↑ Alaggio, R., Amador, C., Anagnostopoulos, I. et al. The 5th edition of the World Health Organization Classification of Haematolymphoid Tumours: Lymphoid Neoplasms. Leukemia 36, 1720–1748 (2022).
- ↑ Jamil A, Mukkamalla SKR. Lymphoma. [Updated 2023 Jul 17]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK560826/Chihara
- ↑ עדכון נתונים לגבי היארעות סרטן ותמותה מסרטן לשנת 2020.
- ↑ Engels, Eric A. "Infectious agents as causes of non-Hodgkin lymphoma." Cancer Epidemiology Biomarkers & Prevention 16.3 (2007): 401-404.
- ↑ Raanani P, Shasha Y, Perry C, et al. Is CT scan still necessary for staging in Hodgkin and non-Hodgkin lymphoma patients in the PET/CT era? Ann Oncol. 2006;17(1):117-122.
- ↑ Ruppert, Amy S., et al. "International prognostic indices in diffuse large B-cell lymphoma: a comparison of IPI, R-IPI, and NCCN-IPI." Blood, The Journal of the American Society of Hematology 135.23 (2020): 2041-2048.
- ↑ Eertink, Jakoba Johanna, et al. "Baseline PET radiomics outperforms the IPI risk score for prediction of outcome in diffuse large B-cell lymphoma." Blood, The Journal of the American Society of Hematology 141.25 (2023): 3055-3064.
- ↑ Solal-Celigny P, Bellei M, Marcheselli L, et al. Watchful waiting in low-tumor burden follicular lymphoma in the rituximab era: results of an F2-study database. J Clin Oncol. 2012;30(31):3848-3853.
- ↑ Advani R, Rosenberg SA, Horning SJ. Stage I and II follicular non-Hodgkin's lymphoma: long-term follow-up of no initial therapy. J Clin Oncol. 2004;22(8):1454-1459.
- ↑ Sehn, Laurie H., and Gilles Salles. "Diffuse large B-cell lymphoma." New England Journal of Medicine 384.9 (2021): 842-858.
- ↑ Schulz H, Bohlius J, Skoetz N, et al. Chemotherapy plus Rituximab versus chemotherapy alone for B-cell non-Hodgkin's lymphoma. Cochrane Database Syst Rev. 2007(4):CD003805.
- ↑ Schulz H, Bohlius J, Skoetz N, et al. Chemotherapy plus Rituximab versus chemotherapy alone for B-cell non-Hodgkin's lymphoma. Cochrane Database Syst Rev. 2007(4):CD003805.
- ↑ Sehn LH, Donaldson J, Chhanabhai M, et al. Introduction of combined CHOP plus rituximab therapy dramatically improved outcome of diffuse large B-cell lymphoma in British Columbia. J Clin Oncol. 2005;23(22):5027-5033.
- ↑ Salles G, Seymour JF, Offner F, et al. Rituximab maintenance for 2 years in patients with high tumour burden follicular lymphoma responding to rituximab plus chemotherapy (PRIMA): a phase 3, randomised controlled trial. Lancet. 2011;377(9759):42-51.
- ↑ Horwitz, S., et al. "The ECHELON-2 Trial: 5-year results of a randomized, phase III study of brentuximab vedotin with chemotherapy for CD30-positive peripheral T-cell lymphoma." Annals of Oncology 33.3 (2022): 288-298.
- ↑ Tilly, Hervé, et al. "Polatuzumab vedotin in previously untreated diffuse large B-cell lymphoma." New England Journal of Medicine 386.4 (2022): 351-363.
- ↑ Einsele, Hermann, et al. "The BiTE (bispecific T‐cell engager) platform: development and future potential of a targeted immuno‐oncology therapy across tumor types." Cancer 126.14 (2020): 3192-3201.
- ↑ Locke, Frederick L., et al. "Axicabtagene ciloleucel as second-line therapy for large B-cell lymphoma." New England Journal of Medicine 386.7 (2022): 640-654.
- ↑ Wang M, Munoz J, Goy A, et al: KTE-X19 CAR T-cell therapy in relapsed or refractory mantle-cell lymphoma. N Engl J Med 382:1331-1342, 2020
- ↑ Jacobson, Caron A., and Marcela V. Maus. "C (h) AR-ting a new course in incurable lymphomas: CAR T cells for mantle cell and follicular lymphomas." Blood Advances 4.22 (2020): 5858-5862.
המידע שבדף זה נכתב על ידי ד"ר שמרית רינגלשטיין (באוקטובר 2020), רופאה בכירה, המערך ההמטולוגי במרכז הרפואי רמב"ם בחיפה ואחראית על שירות הלימפומה בבית החולים, ועודכן על ידי ד"ר אורי גרינבוים, מנהל השירות לטיפולים תאיים במרכז הרפואי סורוקה, בנובמבר 2024.
מוגש כשירות לציבור בחסות חברת גיליאד, ללא מעורבות בתכנים. המידע אינו מהווה המלצה לטיפול רפואי או תחליף להתייעצות עם רופא. בלחיצה על הקישור מטה, תועבר לאתר של חברת גיליאד.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק