מחלת הכבד השומני ומחלת לב טרשתית - Fatty liver disease and atherosclerotic heart disease
| מחלת הכבד השומני ומחלת לב טרשתית | ||
|---|---|---|
| Fatty liver disease and atherosclerotic heart disease | ||
| ||
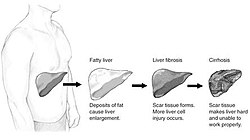
נזקים שונים בכבד
| ||
| יוצר הערך | ד"ר חני ישועה, פרופ' רן אורן | |
| אחראי הערך | 
|
|
לערכים נוספים הקשורים לנושא זה, ראו את דפי הפירושים: – מחלת הכבד השומני , מחלת לב איסכמית
חלפו הימים בהם יכולנו לומר למטופלים שלנו הסובלים מכבד שומני שמדובר בבעיה שפירה ללא משמעות קלינית. בעשור הראשון של המאה ה-21 התברר שכבד שומני שלא בגין צריכת אלכוהול (Non-Alcoholic Fatty Liver Disease, NAFLD) מהווה גורם סיכון להתפתחות מחלת כבד כרונית, שחמת ואף סרטן כבד ראשוני. השמנת יתר, דיסליפדמיה (Dyslipidemia), תנגודת לאינסולין (Insulin) וסוכרת נמנים עם גורמי הסיכון העיקריים להופעת כבד שומני. כבד שומני אף נחשב למרכיב הכבדי של התסמונת המטבולית (Metabolic syndrome)[1].
חשיבות כבד שומני איננה נמדדת רק בסיכון להתפתחות מחלת כבד משמעותית, אלא גם בהשלכות המטבוליות של כבד שומני על הגוף. מצטברות ראיות שיש קשר בין נוכחות כבד שומני לעליה בשכיחות של מחלות לב, כלי דם וסוכרת. יש לעקוב ולערוך בדיקות סקר אחר מטופלים עם כבד שומני; בעיקר בשל הקשר האפשרי בין מחלת הכבד השומני לסיכון למחלת לב כלילית. כמו כן, נמצא קשר בין כבד שומני לתנגודת לאינסולין גם בחולים שאינם סובלים מסוכרת או עודף משקל, עובדה המרמזת כי ייתכן וכבד שומני מהווה גורם מנבא להפרעות מטבוליות במטופלים עם משקל גוף תקין[2].
לא ברור האם מטופלים הסובלים מכבד שומני נמצאים בסיכון גבוה ללקות במחלת לב טרשתית כיוון שהם סובלים גם מתסמונת מטבולית או שהכבד השומני בפני עצמו מעורב בפתוגנזה (Pathogenesis) של מחלת לב כלילית.
כבד שומני - אפידמיולוגיה
מחלת הכבד השומני שלא בגין צריכת אלכוהול היא מחלת הכבד השכיחה ביותר בארצות המערב, כולל ישראל, עם שכיחות של עד 30 אחוזים באוכלוסייה הכללית [3]. המחלה מתאפיינת בהצטברות שומן בתאי הכבד (Steatosis) בכמות החורגת מהכמות התקינה (שהינה עד 5 אחוזים). המושג כבד שומני שלא בגין צריכת אלכוהול כולל את כל קשת חומרת המחלה החל מכבד שומני 'טהור' דרך דלקת ו-Fibrosis, מצב הנקרא NonAlcoholic SteatoHepatitis) NASH), ועד שחמת. כאמור, המחלה שכיחה יותר במטופלים הסובלים מהשמנת יתר, דיסליפדמיה, סוכרת או תנגודת לאינסולין. בחולים סוכרתיים השכיחות עומדת על 50–80 אחוזים מהמטופלים. נמצא קשר בין כמות השומן בכבד למספר המרכיבים של התסמונת המטבולית ולרמה של אנזימי הכבד. בנוסף, למטופלים עם כבד שומני יש יותר שומן תוך בטני ושינויים דלקתיים בתאי השומן [4],[5].
הקשר בין כבד שומני ומקרים של טרשת עורקים
1. עובי דופן עורק התרדמה (Carotid) - במטופלים עם כבד שומני מוכח בביופסיה (Biopsy) נמצאה עליה בעובי של דופן עורק התרדמה (Intima Medial Thickness, IMT), בהשוואה למטופלים בריאים לאחר תקנון לגיל, מין ו-BMI (Body Mass Index). עובי IMT היה גבוה יותר בחולים עם NASH לעומת מטופלים עם Steatosis פשוטה, ומה שחשוב יותר: נמצא כי חומרת ההיסטולוגיה הכבדית, בחולים עם כבד שומני, ניבאה את חומרת עיבוי הדופן באופן בלתי תלוי בגורמי סיכון אחרים. מקובל שמטופלים עם IMT השווה או נמוך מ-0.86 המילימטר (מ"מ) נמצאים בסיכון נמוך למחלת לב, ומטופלים עם IMT השווה או גבוה מ-1.1 מ"מ נמצאים בסיכון גבוה ללקות במחלת לב טרשתית. במחקר שבדק את הקשר בין עובי IMT לכבד שומני נמצא שלנבדקים ללא כבד שומני היה IMT ממוצע של 0.82 מ"מ ולנבדקים עם כבד שומני 1.14 מ"מ[6]
בנוסף נמצא שעובי ה-IMT גדול יותר בחולים עם סוכרת וכבד שומני לעומת חולים סוכרתיים ללא כבד שומני (1.24 מ"מ ± 0.13 מ"מ לעומת 0.95 ± 0.11 מ"מ, ועם P<0.001). תקנון לגיל, מין ,עישון, משך סוכרת, רמת כולסטרול (Cholesterol) ורמת המוגלובין מסוכרר (Hemoglobin A1C ,Glycosylated hemoglobin) לא שינה את ההבדל בין הקבוצות מבחינת עובי דופן עורק התרדמה. תקנון ל-HOMA (The Homeostasis Model Assessment) הוכיח בבירור שהממצא המשמעותי היחיד ששינה עובי דופן היה תנגודת לאינסולין [7]
2. הפרעה בתפקוד חדר שמאל - במטופלים עם כבד שומני נמצאה הפרעה בהתכווצות החדר השמאלי לעומת מטופלים ללא כבד שומני. ממצא זה לא היה קשור לנוכחות סוכרת, השמנה ויתר לחץ דם [8]
הקשר בין כבד שומני ושכיחות מחלת לב טרשתית - נתונים סטטיסטיים
מצטברות ראיות, שכבד שומני עלול להיות מעורב בפתוגנזה של מחלה טרשתית. במספר סקרים נמצא ששיעור התמותה מכל סיבה במטופלים עם כבד שומני גבוה יותר משעור התמותה באוכלוסייה דומה ללא כבד שומני כאשר הסיבות העיקריות הן מחלת לב טרשתית, ממאירויות ומחלות כבד. תצפיות אלו היו מוגבלות מבחינת מספר המשתתפים. במחקרים אחרים שהתבססו על אוכלוסיות גדולות נמצא קשר בין עליה באנזימי כבד ושכיחות גבוהה יותר של מחלת לב. לדוגמה, במחקר שכלל כ-164000 משתתפים נמצא כי אנזימי כבד מוגברים היוו גורם בלתי תלוי הקשור לעליה בשכיחות תמותה ממחלת לב טרשתית הן בגברים והן בנשים. תוצאות תומכות נמצאו בנחקרים Framingham ו-Hoorn, בשניהם נמצא שעליה באנזימי כבד היוותה גורם סיכון בלתי תלוי למחלת לב טרשתית ללא קשר לגורמי הסיכון הקלאסיים [9],[10].
בסקר שכלל כ-3150 מטופלים, הסובלים מסוכרת, נמצאה שכיחות גבוהה יותר למחלת לב כלילית (26.6 אחוזים לעומת 18.3 אחוזים), מחלה צרברווסקולרית (Cerebrovascular) (20 אחוזים לעומת 13.3 אחוזים) ומחלת כלי דם היקפית (15.4 אחוזים לעומת 10 אחוזים) בחולים הסובלים מסוכרת וכבד שומני לעומת חולים עם סוכרת בלבד [11]). במחקר נוסף, שבו עקבו אחרי כ-2100 חולים עם סוכרת ללא מחלת לב בתחילת המחקר, במשך 5 שנים, נמצא שחולים סוכרתיים עם כבד שומני היו בסיכון גבוה יותר לחלות במחלת לב בהשוואה לחולי סוכרת ללא כבד שומני. קשר זה היה בלתי תלוי בהתייחס לכל גורמי הסיכון הקלאסיים הידועים להתפתחות מחלת לב [12], [13].
במספר מחקרים שפורסמו, נמצאה שכיחות גבוהה יותר - הן של מחלת כליות כרונית והן של רטינופטיה פרוליפרטיבית (Proliferative retinopathy) ולא פרוליפרטיבית (Non-proliferative retinopathy) בחולים סוכרתיים עם כבד שומני לעומת חולים סוכרתיים ללא כבד שומני. שכיחות סיבוכים אלו לא הייתה קשורה לגיל, מין, BMI, היקף מותן, נוכחות לחץ דם, משך זמן הסוכרת, רמת המוגלובין מסוכרר, רמת שומנים ומצב עישון [14].
במחקר אחר שבוצע בבית חולים איכלוב נמצאה שכיחות גבוהה יותר של כבד שומני במטופלים לאחר אוטם שריר הלב בהשוואה לאוכלוסייה הכללית (66 אחוזים ו-50 אחוזים לנשים וגברים בהתאמה). בנוסף נמצא קשר בין נוכחות כבד שומני לחומרת המחלה הכלילית. ממצאים אלו לא היו קשורים לגיל, מין או BMI. במטופלים שעברו צנתור לב כלילי נמצאה שכיחות גבוהה יותר באופן משמעותי סטטיסטית של כבד שומני במטופלים עם צנתור פתולוגי (Pathological) לעומת המטופלים עם כלי דם כליליים תקינים או עם מחלה טרשתית קלה [15].
בנתיחות של 817 ילדים (בגילאי 2–19 שנים) אשר מתו מסיבות לא רפואיות (תאונה, רצח, התאבדות) נמצאה שכיחות גבוהה פי 2 של טרשת עורקים אצל ילדים עם כבד שומני לעומת ילדים ללא כבד שומני. מסקנת החוקרים הייתה שייתכן וכבד שומני איננו רק סמן לטרשת אלא גם מתווך מוקדם לתחילת התהליך [16], [17].
לעומת מחקרים אלו, McKimmie ושותפיו בדקו את הקשר בין נוכחות כבד שומני לנוכחות מנבאים תת-קליניים למחלה טרשתית, כגון: IMT, משקעי סידן בכלי דם כליליים, באבי העורקים ובעורק התרדמה ב-600 חולי סוכרת. אחרי התקנון לגורמי סיכון לבביים, לא נמצא קשר בלתי תלוי בין כבד שומני למחלה טרשתית תת-קלינית [18].
פתוגנזה
הקשר הביוכימי (Biochemical) הקושר בין כבד שומני וטרשת לא ברור לגמרי. מספר השערות לגבי המנגנונים הקושרים בין שתי הבעיות:
- החמרה בתנגודת פריפרית לאינסולין - כבד שומני במצב מתקדם יותר עלול לשמש בעצמו כזרז להחמרת התנגודת לאינסולין ודיסליפדמיה, הגורמים מצידם להאצה של התהליך הטרשתי. השערה זו מבוססת הן על הקשר הישיר בין כמות השומן בכבד וחומרת התנגודת לאינסולין בתוך הכבד והן על מחקרים פרוספקטיביים (Prospective) שהוכיחו שעליה באנזימי כבד מנבאת הופעת סוכרת מסוג 2 ללא קשר למשקל
- החמרה בעקה החמצונית ובמצב הדלקתי - חמצון עודפי חומצות השומן החופשיות בכבד גורם לעקה חימצונית, הגורמת ליצירת רדיקלים חופשיים (Free radicals), פגיעה בהפטוציטים (Hepatocytes), שחרור ציטוקינים (Cytokins) וחומרים מעודדי דלקת. תוצרי החמצון והחומרים מעודדי דלקת משפעלים Stellate cells ומעודדים אותם להפריש Collagen ופקטורים (Factors) אחרים הגורמים לשגשוג תאי רקמת חיבור. למטופלים עם כבד שומני רמות גבוהות יותר של מרקרים (Markers) הקשורים לעקה חמצונית ודלקת מאשר מטופלים ללא כבד שומני
- ירידה ברמות Adiponectin - במטופלים עם כבד שומני נצפתה ירידה ניכרת ברמות ה-Adiponectin (ציטוקין המופרש מתאי שומן ובעל תכונות אנטי טרשתיות). הירידה ב-Adiponectin קשורה לחומרת ההיסטולוגיה (Histology) הכבדית ללא קשר למרכיבים אחרים של התסמונת המטבולית. במחקרים פרוספקטיבים גדולים נמצא שרמה נמוכה של Adiponectin הייתה קשורה גם למחלת לב כלילית וגם לתסמונת מטבולית
- הפרעה במטבוליזם של ליפו-פרוטאינים בכבד - ישנן עדויות לכך שכבד שומני קשור להפרעה במטבוליזם של ליפו-פרוטאינים (Lipoproteins), בעיקר לאחר ארוחה. במספר מחקרים נמצא במטופלים עם כבד שומני שהעלייה ברמת הטריגליצרידים (Triglycerides) וחלקיקי LDL (Low Density Lipoproteins) הייתה גבוהה יותר לאחר ארוחה מאשר במטופלים ללא כבד שומני
סקירת מחקרים נכון לשנת 2011
מחקרים רבים מראים קשר בין כבד שומני למחלה טרשתית. הדעות חלוקות מבחינת הסיבתיות; האם מדובר בגורם סיכון עצמאי, או סיבוך משני של המחלה הטרשתית.
החוקרים המצדדים בתאוריה שכבד שומני הוא גורם סיכון בלתי תלוי מצטטים את המחקרים הרבים הנזכרים פה. המתנגדים טוענים שברב המחקרים בהם נעשה תיקנון לגורמי הסיכון הקלאסיים, לא נבדק הקשר לנוכחות שומן תוך בטני ותנגודת לאינסולין, שהם מרכיבים עיקריים בכבד שומני, תסמונת מטבולית וטרשת עורקים. מחקרים אלו לא בדקו בצורה ישירה את כמות השומן התוך בטני על ידי CT (Computer Tomography) או MRI (Magnetic Resonance Imaging) ולא נבדקה באופן ישיר התנגודת לאינסולין (באמצעות Euglycemic insulin clamp). נהפוך הוא - במחקרים המעטים בהם זה נבדק, הקשר בין כבד שומני כגורם סיכון עצמאי לטרשת נעלם[20].
גם אם מדובר בסמן מוקדם ולא בגורם סיכון בלתי תלוי, העבודות הרבות מצביעות על קשר חיובי חזק בין כבד שומני לסמנים של טרשת עורקים ומחלת לב טרשתית. לכן חיוני להעריך את גורמי הסיכון הלבביים של כל חולה עם כבד שומני במטרה לאתר מוקדם ככל האפשר גורמי סיכון נוספים למחלת לב כולל פרופיל שומנים, סוכר ויתר לחץ דם ולטפל בהם בהתאם. פעילות גופנית, דיאטה דלת שומן ופחמימות מתאימה גם למטופלים עם כבד שומני וגם למטופלים עם גורמי סיכון למחלת לב.
קיימות שאלות רבות שנשארו פתוחות ויש צורך במחקרים נוספים כדי לענות עליהן: האם סונר כבד מומלץ לאיתור כבד שומני כחלק מההערכה הכללית של גורמי סיכון למחלת לב, האם טיפול בחולים עם כבד שומני ימנע הופעת מחלת לב כלילית בעתיד.
ביבליוגרפיה
- ↑ Marchesini G, Bugianesi E, Forlani G, Cerrelli F, Lenzi M, Manini R, Natale S, Vanni E, Villanova N, Melchionda N, Rizzetto M: Nonalcoholic fatty liver, steatohepatitis, and the metabolic syndrome. Hepatology 37:917–923, 2003
- ↑ Kim CH, Younossi ZM. Nonalcoholic fatty liver disease: a manifestation of the metabolic syndrome. Cleve Clin J Med. 2008 Oct; 75(10):721-8. Review
- ↑ Zelber-Sagi S, Nitzan-Kaluski D, Halpern Z, Oren R. Prevalence of primary non-alcoholic fatty liver disease in a population-based study and its association with biochemical and anthropometric measures. Liver Int. 2006 Sep; 26(7):856-63
- ↑ Kotronen A, Westerbacka J, Bergholm R, Pietiläinen KH, Yki-Järvinen H. Liver fat in the metabolic syndrome. J Clin Endocrinol Metab. 2007 Sep;92(9):3490-7. Epub 2007 Jun 26
- ↑ Kolak M, Westerbacka J, Velagapudi VR, Wågsäter D, Yetukuri L, Makkonen J, Rissanen A, Häkkinen AM, Lindell M, Bergholm R, Hamsten A, Eriksson P, Fisher RM, Oresic M, Yki-Järvinen H. Adipose tissue inflammation and increased ceramide content characterize subjects with high liver fat content independent of obesity. Diabetes. 2007 Aug;56(8):1960-8. Epub 2007 Jul 9
- ↑ Targher G, Bertolini L, Padovani R, Rodella S, Zoppini G, Zenari L, Cigolini M, Falezza G, Arcaro G. Relations between carotid artery wall thickness and liver histology in subjects with nonalcoholic fatty liver disease. Diabetes Care. 2006 Jun; 29(6):1325-30
- ↑ Targher G, Bertolini L, Padovani R, Poli F, Scala L, Zenari L, Zoppini G, Falezza G. Non-alcoholic fatty liver disease is associated with carotid artery wall thickness in diet-controlled type 2 diabetic patients. J Endocrinol Invest. 2006 Jan; 29(1):55-60
- ↑ Goland S, Shimoni S, Zornitzki T, Knobler H, Azoulai O, Lutaty G, Melzer E, Orr A, Caspi A, Malnick S. Cardiac abnormalities as a new manifestation of nonalcoholic fatty liver disease: echocardiographic and tissue Doppler imaging assessment. J Clin Gastroenterol. 2006 Nov-Dec; 40(10):949-55
- ↑ Ruttmann E, Brant LJ, Concin H, Diem G, Rapp K, Ulmer H; Vorarlberg Health Monitoring and Promotion Program Study Group. Gamma-glutamyltransferase as a risk factor for cardiovascular disease mortality: an epidemiological investigation in a cohort of 163,944 Austrian adults. Circulation. 2005 Oct 4; 112(14):2130-7. Epub 2005 Sep 26
- ↑ Schindhelm RK, Dekker JM, Nijpels G, Bouter LM, Stehouwer CD, Heine RJ, Diamant M Alanine aminotransferase predicts coronary heart disease events: a 10-year follow-up of the Hoorn Study. Atherosclerosis. 2007 Apr; 191(2):391-6. Epub 2006 May 8
- ↑ Targher G, Arcaro G Non-alcoholic fatty liver disease and increased risk of cardiovascular disease. Atherosclerosis. 2007 Apr ;191(2):235-40. Epub 2006 Sep 12. Review
- ↑ Targher G, Bertolini L, Poli F, Rodella S, Scala L, Tessari R, Zenari L, Falezza G. Nonalcoholic fatty liver disease and risk of future cardiovascular events among type 2 diabetic patients. Diabetes. 2005 Dec; 54(12):3541-6
- ↑ Targher G, Bertolini L, Rodella S, Tessari R, Zenari L, Lippi G, Arcaro G. Nonalcoholic fatty liver disease is independently associated with an increased incidence of cardiovascular events in type 2 diabetic patients. Diabetes Care. 2007 Aug; 30(8):2119-21. Epub 2007 May 22
- ↑ Targher G, Bertolini L, Rodella S, Zoppini G, Lippi G, Day C, Muggeo M. Non-alcoholic fatty liver disease is independently associated with an increased prevalence of chronic kidney disease and proliferative/laser-treated retinopathy in type 2 diabetic patients. Diabetologia. 2008 Mar; 51(3):444-50. Epub 2007 Dec 6
- ↑ Mirbagheri SA, Rashidi A, Abdi S, Saedi D, Abouzari M. Liver: an alarm for the heart? Liver Int. 2007 Sep; 27(7):891-4
- ↑ 16.0 16.1 Targher G, Marra F, Marchesini G. Increased risk of cardiovascular disease in non-alcoholic fatty liver disease: causal effect or epiphenomenon? Diabetologia. 2008 Nov; 51(11):1947-53. Epub 2008 Sep 2. Review
- ↑ 17.0 17.1 Loria P, Lonardo A, Targher G. Is liver fat detrimental to vessels?: intersections in the pathogenesis of NAFLD and atherosclerosis. Clin Sci (Lond). 2008 Jul; 115(1):1-12. Review
- ↑ McKimmie RL, Daniel KR, Carr JJ, Bowden DW, Freedman BI, Register TC, Hsu FC, Lohman KK, Weinberg RB, Wagenknecht LE. Hepatic steatosis and subclinical cardiovascular disease in a cohort enriched for type 2 diabetes: the Diabetes Heart Study Am J Gastroenterol. 2008 Dec; 103 (12):3029-35. Epub 2008 Oct 3
- ↑ Targher G, Bertolini L, Scala L, Zoppini G, Zenari L, Falezza G. Non-alcoholic hepatic steatosis and its relation to increased plasma biomarkers of inflammation and endothelial dysfunction in non-diabetic men. Role of visceral adipose tissue. Diabet Med. 2005 Oct; 22(10):1354-8
- ↑ Picardi A, Vespasiani-Gentilucci U. Association between non-alcoholic fatty liver disease and cardiovascular disease: a first message should pass. Am J Gastroenterol. 2008 Dec;103 (12):3036-8. Epub 2008 Oct 1
המידע שבדף זה נכתב על ידי ד"ר חני ישועה, שרותי בריאות כללית, היחידה לרפואת משפחה מחוז תל-אביב יפו; פרופ' רן אורן, מנהל המכון לגסטרואנטרולוגיה ומחלות כבד, המרכז האוניברסיטאי הדסה, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק