הבדלים בין גרסאות בדף "משאבות אינסולין - Insulin pumps"
| שורה 1: | שורה 1: | ||
| + | {{ערך בבדיקה}} | ||
| + | |||
{{מחלה | {{מחלה | ||
|תמונה= | |תמונה= | ||
גרסה מ־14:59, 21 במאי 2011
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| הזלפה תת-עורית מתמשכת של אינסולין | ||
|---|---|---|
| Continuous subcutaneous insulin infusion | ||
| שמות נוספים | CSII | |
| יוצר הערך | ד"ר אורית פנחס-חמואל
|
|
מתן אינסולין בעזרת משאבת אינסולין מאפשר טיפול אינטנסיבי בשיטה המדויקת והמתוחכמת ביותר כיום. הפרסומים העדכניים מראים שטיפול זה, המביא לשדרוג במדדי איכות החיים למטופלים ולבני משפחותיהם, משפר את האיזון המטבולי ואינו כרוך בעלייה בשיעור אירועי היפוגליקמיה וחמצת מטבולית, וגם לא בהפרעות נפשיות.
הקדמה
מטרת הטיפול האינטנסיבי באינסולין כפי שנמצא במחקר ה-DCCT הינה להגיע לאיזון ברמות הגלוקוזה קרוב ככל האפשר לתחום הנורמה, ולהימנע ממשברים חריפים כגון היפוגליקמיה וחמצת (1) איזון קפדני של משק הסוכר מוריד את הסיבוכים ארוכי הטווח ומשפר את איכות החיים של חולי הסוכרת. מתן אינסולין בעזרת משאבת אינסולין מאפשר טיפול אינטנסיבי בשיטה המדויקת והמתוחכמת ביותר כיום.
תחילת הטיפול במשאבות היה כרוך בייסורי לידה: בעבודות הראשונות היה רושם כי הטיפול במשאבת אינסולין כרוך בעליה בשכיחות מאורעות היפוגליקמיים, מאורעות של חמצת מטבולית ועלייה במשקל. יחד עם זאת, נפתח עידן חדש עם הצטברות ניסיון בטיפול במשאבה, במקביל להתחלת שימוש באינסולינים אנלוגיים, לשיפור בטכנולוגית המשאבה ולשיפור במדי הסוכר.(2) תוצאות העבודות העדכניות מראות כי השיפור המשמעותי בהמוגלובין המסוכרר אינו כרוך בעלייה בשכיחות היפוגליקמיות, איננו כרוך בעלייה במשקל ובחלק מהעבודות לא נמצא הבדל במספר האירועים של חמצת מטבולית.
יתרונות הטיפול במשאבת אינסולין
היתרון העיקרי של הטיפול במשאבת אינסולין נעוץ בפרמקו-קינטיקה של מתן האינסולין במשאבה. במשאבה משתמשים רק באינסולין קצר טווח, הניתן בשתי צורות: מינון מאלי מתמשך הניתן לאורך היממה, ובולוסים של אינסולין הניתנים לפני ארוחות המכילות פחמימות (3). ניתן לשנות את המינון הבזאלי של האינסולין בשעות היממה השונות דבר המאפשר להתגבר על "תופעת השחר" dawn phenomenon. יתרונות אחרים של הטיפול במשאבה הם הפחתה בשונות של ספיגת האינסולין, גמישות מרובה בזמני הארוחות וכמובן מתן זריקה אחת ליומיים-שלושה במקום 4 ויותר זריקות ביממה.
היסטוריה של משאבת אינסולין
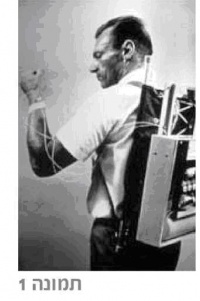
בסקירה שפורסמה לאחרונה מתאר ד"ר Tamborlane את תולדות השימוש המשאבה (4). השימוש הראשון במשאבה, בשנות השבעים, יועד למעשה למתן תת עורי מתמשך של סופח ברזל לחולי תלסמיה מייג׳ור. ד״ר Tamborlane וחב׳ עקבו באם ניתן יהיה למנוע התפתחות סוכרת בחולי תלסמיה המטופלים במשאבה. טכנולוגית המשאבה אפשרה הן מתן תרופה בצורה מתמשכת והן בצורה של בולוסים ולפיכך היא נמצאה כפתרון אפשרי גם לחולי סוכרת מסוג 1. בסוף שנות השבעים, כשהותחל הטיפול בעזרת משאבת אינסולין, השתמשו החוקרים רק במינון בזאלי אחיד בכל היממה שכן טרם תוארה תופעת השחר 'dawn phenomenon' (תגובה פיזיולוגית נורמאלית, לפנות בוקר בה חלה עלייה פיזיולוגית של הורמון הגדילה, קורטיזול, גלוקגון ואפינפרין עם עלייה בתנגודת לאינסולין וברמות הגלוקוזה בדם. ניתן כיום להעלות את המינון הבזאלי במשאבה בשעות המתאימות כדי להתגבר אל תופעת השחר). האינסולין בו השתמשו במשאבה היה מסוג Regular, והמכשיר היה גדול ומסורבל (תמונה מס' 1). עם כל זאת, היו התוצאות הראשונות של השימוש במשאבת אינסולין מעודדות, האיזון שהושג בטיפול במשאבה היה טוב יותר בהשוואה לאיזון שניתן היה להשיג בטיפול הקונבנציונאלי. עיכב השימוש הנרחב במשאבה נבע דווקא מתוצאות המחקר הראשון הרב מרכזי, בו נבדקה יעילות הטיפול במשאבה במניעת התפתחות סיבוכי הסוכרת. למחקר זה גויסו רק מטופלים שכבר אובחנו כסובלים מהשלב הראשון של רטינופתיה סוכרתית ונמצאה החמרה בהתקדמות הרטינופתיה למרות השיפור באיזון רמות הסוכר. תוצאות מחקר זה חייבו ביצוע מחקר שבו תיבדק השפעת הטיפול במשאבה במניעה ראשונית של סיבוכי הסוכרת. במסגרת מחקר ה- DCCT נכללו גם סוכרתיים שטופלו במשאבה (5) . תוצאות המחקר הראו כי איזון מטבולי מונע את התפתחות סיבוכי הסוכרת בצורה משמעותית, וכי יש יתרון לטיפול אינטנסיבי כולל השימוש במשאבה. במקביל לממצאי ה- DCCT חל שיפור בטכנולוגיה של המשאבה מבחינת גודל המכשיר, הבטיחות, היכולת לתת מינונים שונים במהלך היממה, הזיכרון במתן הבולוסים ובהמשך, בפיתוח מחשב לקביעת כמות האינסולין לכל יחידת פחמימה ולפקטור התיקון. כך בהדרגה נהפך השימוש במשאבה לטיפול מקובל ויומיומי.
היפוגליקמיה ומשאבות
השימוש במשאבת אינסולין במחקרים הראשונים היה כרוך בשכיחות היפוגליקמיות בעיקר בגלל השימוש באינסולין רגולארי. יתר על כן, המודעות של המטופלים להיפוגליקמיות פחתה עם השיפור באיזון ונורמליזציה של ערכי הגלוקוזה והם לא הרגישו ולא פיתחו את הסימנים האופייניים לירידה ברמות הגלוקוזה (6). בעיה זאת נפתרה עם הכנסת השימוש באינסולינים אנלוגיים, הנספגים מהר מחד ומאידך נעלמים מהר יותר ממחזור הדם וכך נמנעות ירידות ברמת הגלוקוזה שלאחר הארוחות. תוצאות העבודות העדכניות עם שימוש באינסולין אנלוגי מצביעות על ירידה משמעותית של 50% בשכיחות המאורעות ההיפוגליקמיים בחולים שטופלו במשאבה בהשוואה לחולים שטופלו בזריקות מרובות ביממה (7). הירידה בהיפוגליקמיה מיוחסת לפרמקו-קינטיקה של אינסולין ולסך ירידה של הצריכה באינסולין ב- 15-20% בהשוואה לצריכה במתן זריקות (8).
שימוש בגיל הרך
אחד האתגרים החדשים בשימוש במשאבה הוא הטיפול במשאבת האינסולין בתינוקות ובגיל הרך. בקבוצת גיל זו יש למשאבה יתרונות משמעותיים ביותר. בשימוש במשאבה ניתן לתת מינונים נמוכים יותר ומשתנים במהלך היממה, לחלק את הבולוס ולתת חלק ממנו לפני הארוחה, חלק במהלך הארוחה וחלק בסוף הארוחה. לעובדה זו יתרון רב בילדים בררנים או כשלא ניתן לנבא את הכמות שהילד יאכל. עיקר החשיבות בטיפול זה בילדים בגיל הרך הינה בגמישות וביכולת של המשפחה להתאים את מתן האינסולין לתאבון ולרצון של הילד, מבלי להיות כבולים בזמנים קבועים של ארוחות שנקבעים לפני שעות מתן האינסולין. שימוש במשאבה מוריד את רמות המוגלובין המסוכרר, בצורה משמעותית ולאורך זמן גם בקבוצת גיל זו (9) ואינו מלווה בעלייה בשכיחות היפוגליקמיות. נהפוך הוא, שימוש במשאבות בגיל הרך הוריד ב - 53% (משמעותי סטטיסטי) את מספר האירועים ההיפוגליקמיים בהשוואה לתקופה בה טופלו הילדים בזריקות (10).
התוויות לשימוש במשאבת אינסולין
ההתוויה החשובה ביותר להתחלת טיפול במשאבה היא חסר איזון מטבולי בטיפול בזריקות. המשאבה יעילה ביותר לטיפול בתופעת השחר (Dawn phenomena) שכן ניתן להעלות את קצב האינסולין הבזאלי בשעות בהן יש עלייה ברמת הגלוקוזה. הטיפול במשאבה מתאים לאנשים הזקוקים לאורח חיים גמיש דהיינו אלו העובדים במשמרות, נסיעות מרובות וכדומה. המשאבה משמשת לאיזון בעת ההכנה להריון ובהריון בשל הצורך באיזון מרבי בתקופות אלו. ניתן לסכם, כי כיום היחידים שאינם מתאימים לטיפול במשאבה הם אלו שאינם מעוניינים בטיפול זה.
הצלחת הטיפול במשאבה
מספר גורמים חשובים תורמים להצלחת הטיפול במשאבה.
העיקרי מביניהם הוא מדידות תכופות של רמות הגלוקוזה בדם. לחולים שמדדו 5 פעמים ביום את רמת הגלוקוזה היו רמות המוגלובין מסוכרר נמוכות יותר (7%) בהשוואה לחולים שמדדו כ- 3 פעמים ביום (7.2%) ולחולים שמדדו רק פעמים (8%). כל מדידה נוספת גרמה לירידה של 0.2% בהתאמה. פקטורים נוספים שמשפעים על האיזון הגליקמי הם: התאמת מינון האינסולין בהתאם לספירת פחמימות בארוחה, רישום של רמות הגלוקוזה ושל מינוני האינסולין ( המוגלובין מסוכרר של 7.4% במבוגרים שרשמו בהשוואה ל-7.8% באלו שלא רשמו), שימוש באינסולינים אנאלוגים בהשוואה לאינסולין רגולארי (7.3% אינסולין אנלוגי בהשוואה ל- 7.7% ברגולר).
המשקל ומשאבה
תוצאות מחקר ה-DCCT הראו כי טיפול אינטנסיבי באינסולין היה קשור בעלייה ניכרת במשקל. הטיפול במשאבה מאפשר גמישות מרובה בארוחות והמטופלים יכולים לאכול בכל פעם כשהם רעבים ולא רק לפי שעות הארוחות. גמישות זאת בארוחות גרמה לחשש כי הטיפול במשאבה יהיה כרוך בעלייה במשקל. למרות זאת, נמצא בעבודות מאוחרות יותר כי הצריכה המופחתת של אינסולין והגמישות המרובה באוכל לא היו קשורים בעלייה חריגה במשקל. Willi וחבריו (11) בדקו את קצב העלייה במשקל ב- 51 ילדים עם סוכרת מסוג 1, שגילם הממוצע 10.7 שנים, ומשך מחלה של לפחות שנה וחצי. נמצא כי קצב העלייה במשקל בזמן הטיפול בזריקות אינסולין היה חריג (עליה בסטיית התקן של המשקל) ואילו שנה לאחר החיבור למשאבה העלייה הייתה בהתאם למצופה לגיל ולגדילה, ללא המשך חריגה בסטיית התקן. יתר על כן, במעקב של 6 חודשים אחרי חולים סוכרתיים מטופלים במשאבה, נמצא כי הטיפול במשאבה הקל על הענות לירידה במשקל בקבוצת חולים שרצו לרדת במשקל (12).
חמצת מטבולית ומשאבה
בגלל היעדר אינסולין ארוך טווח בחולים המטופלים במשאבה, נמצאים החולים בסיכון גבוה יותר לפתח חמצת מטבולית, בעיקר אם יש תקלות טכניות במשאבה כמו יציאה של הצנתר ממקום ההחדרה, חסימה של הצנתר וכו׳. במטה-אנליזה של 52 מחקרים נכללו גם 11 עבודות בהן נבדקה השכיחות של החמצת המטבולית בחולי סוכרת שטופלו במשאבה לעומת המטופלים בזריקות (13). באנליזה נמצאה היארעות גדולה יותר של חמצת מטבולית במחקרים שפורסמו לפני 1993 ואילו התוצאות במחקרים שבוצעו לאחר מכן היו מנוגדות. בשני מחקרים לא נמצא כל הבדל בהיארעות החמצת בין מטופלי המשאבה לבין מטופלי ההזרקות, במחקר אחר נמצאה עלייה ואילו באחרת נמצאה ירידה בחמצת. הממצאים במטה-אנליזה זאת מצביעים על כך שהטיפול במשאבה איננו כרוך בהכרח בעלייה באירועים היפרגליקמיים בהשוואה לצורות אחרות של מתן אינסולין. סביר להניח, שבעקבות פרסום העבודות הראשונות בהן נמצאה עלייה במספר האירועים של חמצת, הדגיש הצוות הרפואי והפרא-רפואי בפני החולים את הסכנה בהפרעה זאת, את חשיבות בדיקות הדם התכופות ואת דרכי המניעה, וכתוצאה מכך חלה ירידה בשיעור אירועי החמצת.
איכות חיים ומשאבה
שיפור האיזון המטבולי מהווה רק מדד אחד מהגורמים הרבים המשפיעים על הטיפול בסוכרת מסוג 1. אחד החששות שעלה עם התחלת הטיפול במשאבה היה שהחיבור למשאבת אינסולין ישפיע לרעה על מדדים של איכות החיים. בין השאר עלה חשש שהחיבור למשאבה יפגע בתדמית הגוף, באינטימיות ביחסי המין ויגרום לדיכאון. בארבעה מחקרים מתוך המטה-אנליזה (13) בהם נבדק הקשר בין הטיפול במשאבה לדיכאון לא נמצא הבדל בין צורות שונות של מתן אינסולין (זריקות לעומת משאבה) לבין דיכאון ואילו במחקר נוסף נמצאה ירידה במדדי הדיכאון בטיפול במשאבה לעומת טיפולים אחרים. לא נמצא כל שינוי במדדי החרדה או אפילו ירידה במטופלי המשאבה לעומת ההזרקות (13). בעבודות נוספות רואיינו הילדים והוריהם על הרגשתם הסובייקטיבית לגבי השפעת הטיפול במשאבה על מדדי איכות החיים (11). ההורים לילדים צעירים דיווחו כי הטיפול במשאבה החזיר אותם לאורח החיים לפני התפרצות הסוכרת ושיחרר אותם מהשעבוד של הזריקות וההקפדה על זמני הארוחות. נמצא גם שיפור במדדי איכות החיים ושביעות הרצון של המטופלים במשאבה בהשוואה לתקופה של הטיפול בזריקות (14). הממצאים מצביעים כי 97% מהחולים מעדיפים את הטיפול במשאבה (15). אחד מהיתרונות של המשאבות החדשות הוא האפשרות לעקוב אחרי היסטורית מתן הבולוסים. טכנולוגיה זו מאפשרת מעקב אחרי ההיענות (compliance) לטיפול, ומאפשרת לצוות הרפואי להתאים את המינונים בצורה מדויקת יותר.
סיכום
לסיכום, הפרסומים העדכניים מצביעים שהטיפול במשאבת אינסולין משפר את האיזון המטבולי ואינו כרוך בעלייה בשיעור אירועי היפוגליקמיה וחמצת מטבולית. טיפול זה אינו כרוך בהפרעות נפשיות ומביא לשיפור במדדי איכות החיים הן למטופלים והן לבני משפחותיהם.
ביבליוגרפיה
- The absence of a glycemic threshold for the development of long-term complications: the perspective of the Diabetes Control and Complications Trial. Diabetes 1996;45:1289-1298.
- Weinzimer SA, Sikes KA, Steffen AT, Tamborlane WV. Insulin pump treatment of childhood type 1 diabetes. Pediatr Clin North Am 2005;52:1677-1688.
- Bode BW, Tamborlane WV, Davidson PC. Insulin pump therapy in the 21st century. Strategies for successful use in adults, adolescents, and children with diabetes. Postgrad Med 2002; 111:69-77.
- Tamborlane WV. Fulfilling the promise of insulin pump therapy in childhood diabetes. Pediatr Diabetes 2006; 7 Suppl 4:4-10.
- Boland EA, Grey M, Oesterle A, Fredrickson L, Tamborlane WV. Continuous subcutaneous insulin infusion. A new way to lower risk of severe hypoglycemia, improve metabolic control, and enhance coping in adolescents with type 1 diabetes. Diabetes Care 1999;22:1779-1784.
- Simonson DC, TamborlanG WV, DGrronzo RA, Sherwin RS. Intensive insulin therapy reduces countGrrGgulatory hormone responses to hypoglycemia in patients with type I diabetes. Ann Intern Med 1985;103:184-190.
- Boland EA, Grey M, Oesterle A, Fredrickson L, Tamborlane WV. Continuous subcutaneous insulin infusion. A new way to lower risk of severe hypoglycemia, improve metabolic control, and enhance coping in adolescents with type 1 diabetes. Diabetes Care 1999;22:1779-1784.
- Bode BW, Steed RD, Davidson PC. Reduction in severe hypoglycemia with long-term continuous subcutaneous insulin infusion in type I diabetes. Diabetes Care 1996; 19:324-327.
- Weinzimer SA, Swan KL, Sikes KA, Ahern JH. Emerging evidence for the use of insulin pump therapy in infants, toddlers, and preschool-aged children with type 1 diabetes. Pediatr Diabetes 2006;7 Suppl 4:15-19.
- Weinzimer SA, Ahern JH, Doyle EA, Vincent MR, Dziura J, Steffen AT et al. Persistence of benefits of continuous subcutaneous insulin infusion in very young children with type 1 diabetes: a follow-up report. Pediatrics 2004;114:1601-1605.
- Willi SM, Planton J, Egede L, Schwarz S. Benefits of continuous subcutaneous insulin infusion in children with type 1 diabetes. J Pediatr 2003;143:796-801.
- Raile K, Noelle V, Landgraf R, Schwarz HP. Weight in adolescents with type 1 diabetes mellitus during continuous subcutaneous insulin infusion (CSII) therapy. J Pediatr Endocrinol Metab 2002;15:607-612.
- Weissberg-Benchell J, Antisdel-Lomaglio J, Seshadri R. Insulin Pump Therapy: A meta-analysis. Diabetes Care 2003; 26:1079-1087.
- Shehadeh N, Battelino T, Galatzer A, Naveh T, Hadash A, de Vries L et al. Insulin pump therapy for 1-6 year old children with type 1 diabetes. Isr Med Assoc J 2004;6:284-286.
- Bode BW, Tamborlane WV, Davidson PC. Insulin pump therapy in the 21st century. Strategies for successful use in adults, adolescents, and children with diabetes. Postgrad Med 2002;111:69-77.
המידע שבדף זה נכתב על ידי ד"ר אורית פנחס-חמואל, היחידה לאנדוקרינולוגיה וסוכרת נעורים, בית חולים לילדים ע״ש ספרא, המרכז הרפואי שיבא, תל השומר, והמרפאה לסוכרת נעורים, רעננה, מכבי שרותי בריאות


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק