הבדלים בין גרסאות בדף "נפרוניה - Acute lobar nephronia"
(דף חדש: {{ערך בבדיקה}} {{מחלה |תמונה= |כיתוב תמונה= |שם עברי= נפרוניה |שם לועזי= Acute lobar nephronia |שמות נוספים= |ICD-10= |ICD-9=...) |
|||
| (26 גרסאות ביניים של 4 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
| − | |||
| − | |||
{{מחלה | {{מחלה | ||
|תמונה= | |תמונה= | ||
|כיתוב תמונה= | |כיתוב תמונה= | ||
| − | |שם עברי= | + | |שם עברי=נפרוניה |
| − | |שם לועזי= Acute lobar nephronia | + | |שם לועזי=Acute lobar nephronia |
|שמות נוספים= | |שמות נוספים= | ||
|ICD-10= | |ICD-10= | ||
|ICD-9= | |ICD-9= | ||
|MeSH= | |MeSH= | ||
| − | |יוצר הערך= ד"ר מיטל קידר-רונת, ד"ר גילת לבני, פרופ' שי אשכנזי {{ש}}[[קובץ:TopLogoR.jpg|80px]] | + | |יוצר הערך=ד"ר מיטל קידר-רונת, ד"ר גילת לבני, פרופ' שי אשכנזי{{ש}}[[קובץ:TopLogoR.jpg|80px]] |
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| − | == זיהומים בדרכי השתן == | + | '''נפרוניה''' (ALN - Acute lobar nephronia) מייצגת פגיעה ברקמת הכליה בעת [[זיהום בדרכי השתן]] העליונות. |
| + | |||
| + | נפרוניה מהווה מצב ביניים בין [[דלקת חדה של הכליה ואגן הכליה]] ([[Acute pyelonephritis]]{{כ}} - APN) לבין [[מורסה כלייתית]] ([[Renal abscess]]) מבחינת ההתייצגות הקלינית של החולים, הדימות (Imaging) הכלייתי, התגובה לטיפול תרופתי והפרוגנוזה העתידית להצטלקות כלייתית. | ||
| + | |||
| + | נפרוניה היא מחלה קשה יותר וממושכת יותר מאשר דלקת חדה של הכליה ואגן הכליה. היא מלווה ב[[חום]] ממושך יותר, ב[[מדדי דלקת]] מוחשים יותר ובתגובה איטית יותר לטיפול אנטיביוטי. | ||
| + | |||
| + | ==אפידמיולוגיה== | ||
| + | |||
| + | זיהומים בדרכי השתן הם שכיחים בילדים, בתלות בגיל ובמין הילד, ויש להם השלכות עתידיות. | ||
| + | |||
| + | שכיחות זיהומים בדרכי השתן ב[[פגות|פגים]] היא 2.9%, וביילודים שנולדו במועד - 0.7%. | ||
| + | |||
| + | עד גיל שלושה חודשים השכיחות בבנים גבוהה פי 5-8 מהשכיחות בבנות. מגיל שנה ועד חמש שנים השכיחות בבנות היא 1-3%, ובגילאי בית ספר השכיחות יורדת ל-0.7-2.3% בבנות ול-0.03% בבנים{{הערה|שם=הערה1|Schlager TA. Urinary Tract Infections in Infant and Children. Infect Dis Clin N Am 2003;353-365}}. | ||
| + | |||
| + | ==אטיולוגיה== | ||
| + | מספר מחקרים בדקו את הקשר בין הופעת נפרוניה לבין גורמי סיכון כאלה ואחרים. | ||
| + | |||
| + | בחיפוש אחר מחוללים שהובילו לדלקת חדה של הכליה ואגן הכליה ומחוללים שהובילו לנפרוניה, לא נמצא הבדל במחוללים או בעמידויות שלהם לטיפול אנטיביוטי. | ||
| + | |||
| + | בסקירתם של Chi-Hui Cheng ושות', 90.4% ממקרי הנפרוניה נגרמו על ידי אשריכיה קולי (E.coli) ולא על ידי מחוללים אלימים יותר או בעלי עמידות נרחבת לאנטיביוטיקה. בסקירה אחרת מדווח כי 96.6-100% ממקרי הנפרוניה נגרמו על ידי E. coli, בעוד רק 85.7% מהמורסות הכלייתות נגרמו על ידי מחולל זה{{הערה|שם=הערה3| Cheng CH, et al. Is Acute Lobar Nephronia the Midpoint in the spectrum of Upper Urinary Tract Infections between Acute Pyelonephritis and Renal Abscess? J Pediatr 2010;156(1):82-86}}. | ||
| − | {{ | + | בבדיקת חיידקי E. coli, שהם הפתוגנים (Pathogens) השכיחים ביותר בזיהומים בדרכי השתן, נמצא כי קיימים 25 גנים גורמי אלימות (Virulence genes){{כ}} היוצרים אדהזינים וסידרופורים (Adhesins and siderophores), ומשפיעים על ההיצמדות, החדירות והרס רקמת האפיתל (Epithelium). |
| − | זיהומים בדרכי השתן | + | זיהומים בדרכי השתן על ידי חיידקי E. coli הנושאים מספר רב יותר של גנים גורמי אלימות אלו יובילו ל[[אלח דם]] ([[Sepsis]]), אך לא לשכיחות גבוהה יותר של [[דלקת הכליה ואגן הכליה]] ([[Pyelonephritis]]) או נפרוניה{{הערה|שם=הערה4|Cheng CH, et al. Comparison of Extende Virulence Genotypes for Bacteria Isolated From pediatric patients with Urosepsis, Acute Pyelonephritis, and Acute Lobar Nephronia. The Pediatric Infectious Dis J 2010;29(8):736-740}}. |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | שכיחות [[זרם שתן חוזר]] ([[Vesicoureteral reflux]]) בילדים עם נפרוניה נבדקה אף היא. במחקר השוואתי נמצא כי זרם שתן חוזר הופיע ב-34.6% ממקרי דלקת הכליה ואגן הכליה וב-41.9% ממקרי הנפרוניה, הבדל אשר לא הייתה בו מובהקות סטטיסטית. במחקר השוואתי אחר נמצא כי שכיחות זרם השתן החוזר גבוהה משמעותית במקרי המורסה הכלייתית (50%) לעומת מקרי דלקת הכליה ואגן הכליה (21.1%){{הערה|שם=הערה2}}. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | הגורם העיקרי להתהוות נפרוניה הוא משך חום ארוך טרם התחלת טיפול, ולא נוכחות זרם שתן חוזר או נוכחות של מחולל אלים יותר. על כן, חשיבות מכרעת בילדים עם חום ללא מקור לבצע [[בדיקת שתן כללית]] כדי לאבחן מוקדם ככל האפשר זיהומים בדרכי השתן העליונות, ולטפל בהם בהקדם. | |
| − | == | + | ==קליניקה== |
| − | נפרוניה | + | נפרוניה היא תהליך דלקתי חיידקי לא מתנזל (Nonliquefied infection) הממוקם ברקמת הכליה, ומהווה שלב ביניים בין דלקת חדה של הכליה ואגן הכליה לבין מורסה כלייתית; מכאן הגדרתה כדלקת זיהומית מורכבת של הכליה העלולה להפוך למורסה. |
| − | + | נפרוניה, ככל דלקת של הכליה ואגן הכליה, מתייצגת קלינית באופן משתנה ורבגוני בהתאם לגיל הילד. | |
| + | |||
| + | קטגורית, כל זיהום בדרכי השתן העליונות מלווה בחום, על אחת כמה וכמה נפרוניה. ההתייצגות השכיחה ביילודים היא חום ו[[אי שקט]], ובילדים גדולים יותר – חום, [[כאב בהשתנה]] ([[Dysuria]]) ו[[כאב מותני]]. | ||
| − | + | הצטלקות כלייתית מודגמת ב[[מיפוי כליות בילדים - הנחיה קלינית|מיפוי DMSA]] {{כ}}(Dimercaptosuccinic acid scan - {{כ}}DMSA scan) בכ-40% מהילדים לאחר דלקת חדה של הכליה ואגן הכליה, והיא עלולה להוביל בהמשך ל[[יתר לחץ דם]], [[חלבון בשתן]] (Proteinuria) והפרעה קבועה בתפקוד הכלייתי. | |
| − | + | ===סיווג זיהומים בדרכי השתן=== | |
| − | + | {{הפניה לערך מורחב|אבחנה וטיפול בזיהום ראשון בדרכי השתן בילדים - הנחיה קלינית}} | |
| − | |||
| − | |||
| − | |||
| − | [[ | + | ;חלוקה אנטומית (Anatomic) |
| + | * '''זיהומים בדרכי השתן התחתונות''' - שלפוחית ושופכה (Urethra). זיהומים אלה מתבטאים ב[[דחיפות מתן שתן|דחיפות]] ([[Frequent urination]]) וב[[תכיפות מתן שתן]] ([[Urinary urgency]]) ו/או ב[[אי שליטה במתן שתן]] ([[Urinary incontinence]]), בכל המקרים בהיעדר חום. | ||
| + | * '''זיהומים בדרכי השתן העליונות''' - כליה, אגן הכליה (Renal pelvis) ושופכנים (Ureters){{כ}}. ככלל, דלקות בדרכי השתן העליונות מלוות בחום, עם [[צמרמורת]] או ללא צמרמורת, וכן עם כאב מותני או ללא כאב מותני. עקב הקושי להבדיל בין השניים בילדים, כל זיהום בדרכי השתן המלווה בחום, נחשב לזיהום בדרכי השתן העליונות. עם התפתחות אמצעי הדימות – [[על-קול]] ([[Ultrasound]]{{כ}} - US) ו[[טומוגרפיה ממוחשבת]] (Computed tomography - {{כ}}[[CT]]) - עולים בשכיחותם המקרים המאובחנים כנפרוניה, טרם התנזלותם והפיכתם למורסה, וטיפול אנטיביוטי מהיר ויעיל יכול למנוע את התפתחות המורסה הכלייתית. | ||
| − | + | ;חלוקה תפקודית (Functional) | |
| + | * '''דלקת פשוטה (Uncomplicated) בדרכי השתן''' – בהיעדר מחלת רקע במערכת השתן. | ||
| + | * '''דלקת מורכבת (Complicated) בדרכי השתן''' – בנוכחות מחלת רקע שעלולה להפריע לריפוי התהליך הדלקתי. מחלה כזו יכולה להיות בעיה מבנית במערכת השתן או בעיה תפקודית בניקוז השתן, ובכללן: זרם שתן חוזר, נוכחות גוף זר במערכת השתן ([[אבנים בדרכי השתן]], צנתר (קתטר), או אחר) או זיהום על ידי מחולל עמיד. | ||
| − | + | ===נפרוניה מול דלקת חדה של הכליה ואגן הכליה=== | |
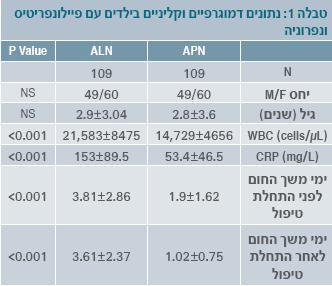
| − | = | + | בנפרוניה, לעומת דלקת חדה של הכליה ואגן הכליה, ההתבטאות הקלינית, הן בהתייצגות והן במהלך המחלה, חמורה יותר במספר מדדים (טבלה 1){{הערה|שם=הערה2|Cheng CH, et al. Acute Lobar Nephronia is associated with a high incidence of renal scarring in childhood urinary tract infection. Pediatr Infect Dis J 2010;(7) 624-628}}: |
| + | |||
| + | # '''משך החום המערכתי (סיסטמי) לפני התחלת טיפול''' הוא ארוך יותר בילדים עם נפרוניה מאשר בילדים עם דלקת של הכליה ואגן הכליה. | ||
| + | # '''מדדי הדלקת''' בעת הקבלה מוחשים יותר בילדים עם נפרוניה. זאת הן מבחינת [[ריבוי תאים לבנים|ריבוי התאים הלבנים]] ([[Leukocytosis]]) והן מבחינת עליית [[חלבון מגיב C]]{{כ}} (C-reactive protein{{כ}} - CRP). | ||
| + | # '''משך החום המערכתי לאחר התחלת טיפול אנטיביוטי''' הוא ארוך יותר בילדים עם נפרוניה. | ||
| − | |||
| − | + | [[קובץ:Nephroniakid5.JPG|500px|center|]] | |
| − | |||
| − | + | מנתונים אלו, ניכר כי נפרוניה היא מחלה קשה יותר וממושכת יותר מאשר דלקת של הכליה ואגן הכליה: היא מלווה בחום ממושך יותר, במדדי דלקת מוחשים יותר ובתגובה איטית יותר לטיפול אנטיביוטי. | |
| − | + | כמתואר בטבלה 1, ייתכן כי איחור באבחנת דלקת בדרכי השתן, ובמקביל התחלת טיפול אנטיביוטי מאוחר יותר, מובילים להתהוות נפרוניה. | |
| − | == | + | ==אבחנה== |
| + | יש חשיבות משמעותית לאבחון תת-הקבוצה עם החשד להתפתחות נפרוניה מבין הילדים המגיעים עם דלקת חדה של הכליה ואגן הכליה. בהינתן החשד, יש לבצע דימות כלייתי, ובהתאם לבנות משך טיפול אנטיביוטי ארוך יותר; זאת בשאיפה להקטין במידת האפשר את ההצטלקות הכלייתית בילדים אלו. | ||
| − | + | ===דימות=== | |
| − | + | ====על-קול==== | |
| − | |||
| − | + | בעל-קול ניתן לראות הגדלה של הכליה, וברקמת הכליה תהליך מעובה דמוי גוש שגבולותיו אינם ברורים, ובתוכו היעלמות המבנים האנטומיים התקינים. בתחילת המהלך הנגע הוא היפראקוגני (Hyperechogenic) ובהמשך הופך היפואקוגני (Hypoechogenic) לעומת שאר רקמת הכליה. גבולות הנגע בעל-קול אינם מאורגנים, ועל כן הממצא אינו מוגדר כמורסה כלייתית. | |
| − | + | ====טומוגרפיה ממוחשבת==== | |
| + | |||
| + | בטומוגרפיה ממוחשבת עם חומר ניגוד נראה בכליה אזור בצורת יתד (Wedge shaped) שגבולותיו מטושטשים וצפיפותו נמוכה מצפיפות רקמת הכליה. נפרוניה פשוטה מדגימה מרקם בצפיפות אחידה לאורך כל הנגע, ונפרוניה מורכבת יכולה להדגים מרקמים בצפיפויות שונות לאורך הנגע. | ||
| + | |||
| + | מורסה כלייתית, לעומת זאת, היא אזור מוגדר ברקמת הכליה בעל גבולות ברורים, בצפיפות נמוכה, שנצפה בטומוגרפיה עוד לפני מתן חומר ניגודי, ואינו עובר האדרה לאחר מתן חומר ניגודי. | ||
==טיפול== | ==טיפול== | ||
| − | + | אבחון וטיפול מוקדמים של זיהומים בדרכי השתן העליונות, שיובילו להקטנת היקף הזיהום הכלייתי, הם קריטיים במניעת הצטלקות כלייתית, בשימור התפקוד הכלייתי ובמניעת יתר לחץ דם עתידי. | |
| − | + | כאמור, נפרוניה מהווה שלב ביניים בין דלקת חדה של הכליה ואגן הכליה לבין מורסה כלייתית. | |
| − | |||
| − | |||
| − | |||
| − | + | הטיפול האנטיביוטי בדלקות בדרכי השתן העליונות, כמו דלקת חדה של הכליה ואגן הכליה, מכוון למחולל. טיפול פרנטרלי (Parenteral) ניתן עד יממה לאחר חלוף החום, לאחריו יש להשלים עשרה ימי טיפול אנטיביוטי במתן פומי. | |
| − | + | הטיפול במורסה כלייתית, לעומת זאת, הוא טיפול משולב וממושך יותר: | |
| − | + | ||
| + | * טיפול אנטיביוטי למשך 14 עד 28 ימים, בהתאם לאופיים של מחלת החום, מדדי הדלקת וממצאי הדימות. משך הטיפול הפרנטרלי טרם ההשלמה בטיפול פומי תלויים גם הם בממצאים הקליניים. | ||
| + | * ניקוז המורסה מתבצע במורסות הגדולות מ-5 ס"מ, או במורסות הקטנות מ-5 ס"מ אשר אינן משתפרות לאחר טיפול שמרני אנטיביוטי בלבד. | ||
| + | * במקרי קיצון ייתכן כי החולה יזדקק לכריתת כליה. | ||
| − | + | כדי להעריך את משך הטיפול בנפרוניה, בוצעו מחקרים פרוספקטיביים אשר השוו בין משכי טיפול אנטיביוטי שונים, ונמצא כי אין הבדל בין טיפול אנטיביוטי הנמשך שבועיים לבין טיפול אנטיביוטי הנמשך שלושה שבועות, הן מבחינת השליטה בזיהום החריף (Acute) והן מבחינת שכיחות ההצטלקות הכלייתית. | |
| − | = | + | ההמלצה בספרות במקרים של נפרוניה היא להאריך את משך הטיפול האנטיביוטי הכולל לכדי 14 יום, אשר מתוכו משך הטיפול האנטיביוטי הפרנטרלי יהיה ממושך יותר ויופסק לפחות יממה לאחר חלוף החום, בתלות בממצאים המעבדתיים ובממצאי הדימות{{כ}}{{הערה|שם=הערה2}}. |
| − | + | בילדים עם זיהומים בדרכי השתן העליונות, מדדי דלקת מוחשים וחום הנמשך מעבר ל-3 ימים של טיפול אנטיביוטי מתאים – יש לבצע בדיקת על-קול של הכליות ולחפש קיום נפרוניה. כמו כן, בילדים אלו מומלץ על משך טיפול אנטיביוטי ארוך יותר, הנמשך 14 יום לפחות. מעבר מטיפול פרנטרלי לטיפול פומי ייעשה על פי ערכי מדדי הדלקת ונתוני העל-קול. | |
| − | + | בנפרוניה מדווח על משך חום ארוך יותר לאחר התחלת טיפול אנטיביוטי, ומכאן משך הטיפול האנטיביוטי הפרנטרלי הנדרש הארוך יותר. עם זאת, אין מקום לניקוז כירורגי, כיוון שאין התנזלות ברקמת הכליה{{הערה|שם=הערה5| Lee BE, et al. Recent Clinical Overview of Renal and Perirenal Abscesses in 56 Consequative cases. The Korean Journal of internal Medicine 2008;23:140-148 }}. | |
| − | + | יש לעקוב אחר הספרות הרפואית לגבי הטיפול המיטבי בנפרוניה, שכן הנתונים בנושא זה הולכים ומצטברים. | |
| − | + | ==פרוגנוזה== | |
| − | + | ידוע כי דלקות בדרכי השתן עלולות להוביל להצטלקות כלייתית, לנזק כלייתי קבוע וליתר לחץ דם. מחקרים ופרוטוקולים טיפוליים רבים (ביניהם טיפול אנטיביוטי מונע ממושך) מנסים להביא לידי מניעה של הצטלקויות עתידיות. | |
| − | = | + | האופן היעיל ביותר להדגים צלקות כלייתיות הוא במיפוי DMSA, הנעשה לפחות 4-6 חודשים לאחר חלוף האירוע הדלקתי. שכיחות הצלקות הכלייתיות בדלקת של הכליה ואגן הכליה, כמדווח בספרות, הוא כ-40% על סמך מיפוי ה - DMSA{{כ}}{{הערה|שם=הערה1}}. |
| − | + | המנגנון להתפתחות הצלקת הכלייתית אינו ברור דיו, אך נצפו גורמי סיכון המגבירים את הסיכויים להתפתחות צלקת בילדים: | |
| + | * זרם שתן חוזר: זרימה חוזרת של השתן מהשלפוחית לשופכן בדרגה משמעותית. | ||
| + | * בעיה מבנית או תפקודית במערכת השתן המובילה לחסימת מוצא השתן. | ||
| + | * איחור בהתחלת טיפול אנטיביוטי. | ||
| + | * עלייה בהיקף הזיהום הכלייתי. | ||
| + | * נוכחות אנטיגנים (Antigens) על אפיתל מערכת השתן של המאכסן (Host) המסייעים להיצמדות החיידק, כגון: אנטיגנים של קבוצות דם ABO, {{כ}}P{{כ}}, לואיס{{כ}} (Lewis) ונוכחות הגן המפריש (Secretor gene), או פולימורפיזם (Polymorphism) של גנים מעודדי [[לייפת]] (Profibrotic genes) במאכסן, כמו: TGF-β{{כ}} (Transforming growth factor beta) ו-{{כ}}ACE{{כ}} (Angiotensin converting enzyme). | ||
| − | + | במחקר השוואתי {{הערה|שם=הערה2}} שבדק הופעת הצטלקות כלייתית במיפוי DMSA שנה לאחר האירוע החריף, נמצא כי מתוך 109 מקרי דלקת של הכליה ואגן הכליה, ב-34.9% הופיעה הצטלקות כלייתית. במקביל, הופיעה הצטלקות כלייתית ב-89% מתוך 109 מקרי נפרוניה - שיעורים עצומים ופער מובהק סטטיסטית עם p<0.001. | |
| − | + | בנתונים נוספים ממחקר זה, נראה כי משך החום טרם התחלת טיפול אנטיביוטי משפיע באופן מובהק על הופעת הצטלקות כלייתית: ב-51% מהילדים שהחלו טיפול אנטיביוטי ב-48 השעות הראשונות למחלת החום, לא הופיעה הצטלקות כלייתית, בעוד ב-82.14% מהילדים שהחלו טיפול אנטיביוטי אחרי היממה החמישית למחלת החום, הופיעה הצטלקות כלייתית. ההבדל מובהק סטטיסטית בערך p=0.008 {{כ}}{{הערה|שם=הערה2}}. | |
| − | + | באותו מחקר נבדקה גם השפעת זרם שתן חוזר על ההצטלקות, ונמצא כי הצטלקות כלייתית הופיעה ב-57.36% מהמקרים גם בהיעדר זרם שתן חוזר, לעומת הצטלקות כלייתית ב-71.25% מהמקרים בנוכחות זרם שתן חוזר. ההבדל בעל משמעות סטטיסטית נמוכה יותר משאר המשתנים עם p=0.044 {{כ}}{{הערה|שם=הערה2}}. | |
| + | כמו כן, נמצא כי מין הילד וגיל הילד אינם משפיעים על הופעת הצטלקות כלייתית. | ||
| + | בניתוח סטטיסטי כולל, המדד החשוב ביותר להיווצרות צלקת כלייתית טמון בהבדל בין דלקת חדה של הכליה ואגן הכליה לעומת נוכחות נפרוניה{{הערה|שם=הערה2}}. | ||
| + | |||
| + | ==דגלים אדומים== | ||
==ביבליוגרפיה== | ==ביבליוגרפיה== | ||
| שורה 136: | שורה 155: | ||
* [http://www.medicalmedia.co.il/publications/ArticleDetails.aspx?artid=3966&sheetid=234 נפרוניה והצטלקות כלייתית בילדים: משמעות טיפולית], מדיקל מדיה | * [http://www.medicalmedia.co.il/publications/ArticleDetails.aspx?artid=3966&sheetid=234 נפרוניה והצטלקות כלייתית בילדים: משמעות טיפולית], מדיקל מדיה | ||
| − | {{ייחוס| ד"ר מיטל קידר-רונת, ד"ר גילת לבני, פרופ' שי אשכנזי מחלקת ילדים א, מרכז שניידר לרפואת ילדים, פתח תקווה | + | |
| + | {{ייחוס|ד"ר מיטל קידר-רונת, ד"ר גילת לבני, פרופ' שי אשכנזי, מחלקת ילדים א, מרכז שניידר לרפואת ילדים, פתח תקווה, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב}} | ||
<center>'''פורסם בכתב העת Israeli Journal of Pediatrics, דצמבר 2010, גיליון מס' 74, מדיקל מדיה'''</center> | <center>'''פורסם בכתב העת Israeli Journal of Pediatrics, דצמבר 2010, גיליון מס' 74, מדיקל מדיה'''</center> | ||
| − | [[קטגוריה: | + | [[קטגוריה:זיהומיות]] |
| − | [[קטגוריה: | + | [[קטגוריה:ילדים]] |
| − | [[קטגוריה:מדיקל מדיה | + | [[קטגוריה:נפרולוגיה ויתר לחץ דם]] |
| + | [[קטגוריה:מדיקל מדיה]] | ||
גרסה אחרונה מ־14:49, 25 באוגוסט 2017
| נפרוניה | ||
|---|---|---|
| Acute lobar nephronia | ||
| יוצר הערך | ד"ר מיטל קידר-רונת, ד"ר גילת לבני, פרופ' שי אשכנזי
|
|
נפרוניה (ALN - Acute lobar nephronia) מייצגת פגיעה ברקמת הכליה בעת זיהום בדרכי השתן העליונות.
נפרוניה מהווה מצב ביניים בין דלקת חדה של הכליה ואגן הכליה (Acute pyelonephritis - APN) לבין מורסה כלייתית (Renal abscess) מבחינת ההתייצגות הקלינית של החולים, הדימות (Imaging) הכלייתי, התגובה לטיפול תרופתי והפרוגנוזה העתידית להצטלקות כלייתית.
נפרוניה היא מחלה קשה יותר וממושכת יותר מאשר דלקת חדה של הכליה ואגן הכליה. היא מלווה בחום ממושך יותר, במדדי דלקת מוחשים יותר ובתגובה איטית יותר לטיפול אנטיביוטי.
אפידמיולוגיה
זיהומים בדרכי השתן הם שכיחים בילדים, בתלות בגיל ובמין הילד, ויש להם השלכות עתידיות.
שכיחות זיהומים בדרכי השתן בפגים היא 2.9%, וביילודים שנולדו במועד - 0.7%.
עד גיל שלושה חודשים השכיחות בבנים גבוהה פי 5-8 מהשכיחות בבנות. מגיל שנה ועד חמש שנים השכיחות בבנות היא 1-3%, ובגילאי בית ספר השכיחות יורדת ל-0.7-2.3% בבנות ול-0.03% בבנים[1].
אטיולוגיה
מספר מחקרים בדקו את הקשר בין הופעת נפרוניה לבין גורמי סיכון כאלה ואחרים.
בחיפוש אחר מחוללים שהובילו לדלקת חדה של הכליה ואגן הכליה ומחוללים שהובילו לנפרוניה, לא נמצא הבדל במחוללים או בעמידויות שלהם לטיפול אנטיביוטי.
בסקירתם של Chi-Hui Cheng ושות', 90.4% ממקרי הנפרוניה נגרמו על ידי אשריכיה קולי (E.coli) ולא על ידי מחוללים אלימים יותר או בעלי עמידות נרחבת לאנטיביוטיקה. בסקירה אחרת מדווח כי 96.6-100% ממקרי הנפרוניה נגרמו על ידי E. coli, בעוד רק 85.7% מהמורסות הכלייתות נגרמו על ידי מחולל זה[2].
בבדיקת חיידקי E. coli, שהם הפתוגנים (Pathogens) השכיחים ביותר בזיהומים בדרכי השתן, נמצא כי קיימים 25 גנים גורמי אלימות (Virulence genes) היוצרים אדהזינים וסידרופורים (Adhesins and siderophores), ומשפיעים על ההיצמדות, החדירות והרס רקמת האפיתל (Epithelium).
זיהומים בדרכי השתן על ידי חיידקי E. coli הנושאים מספר רב יותר של גנים גורמי אלימות אלו יובילו לאלח דם (Sepsis), אך לא לשכיחות גבוהה יותר של דלקת הכליה ואגן הכליה (Pyelonephritis) או נפרוניה[3].
שכיחות זרם שתן חוזר (Vesicoureteral reflux) בילדים עם נפרוניה נבדקה אף היא. במחקר השוואתי נמצא כי זרם שתן חוזר הופיע ב-34.6% ממקרי דלקת הכליה ואגן הכליה וב-41.9% ממקרי הנפרוניה, הבדל אשר לא הייתה בו מובהקות סטטיסטית. במחקר השוואתי אחר נמצא כי שכיחות זרם השתן החוזר גבוהה משמעותית במקרי המורסה הכלייתית (50%) לעומת מקרי דלקת הכליה ואגן הכליה (21.1%)[4].
הגורם העיקרי להתהוות נפרוניה הוא משך חום ארוך טרם התחלת טיפול, ולא נוכחות זרם שתן חוזר או נוכחות של מחולל אלים יותר. על כן, חשיבות מכרעת בילדים עם חום ללא מקור לבצע בדיקת שתן כללית כדי לאבחן מוקדם ככל האפשר זיהומים בדרכי השתן העליונות, ולטפל בהם בהקדם.
קליניקה
נפרוניה היא תהליך דלקתי חיידקי לא מתנזל (Nonliquefied infection) הממוקם ברקמת הכליה, ומהווה שלב ביניים בין דלקת חדה של הכליה ואגן הכליה לבין מורסה כלייתית; מכאן הגדרתה כדלקת זיהומית מורכבת של הכליה העלולה להפוך למורסה.
נפרוניה, ככל דלקת של הכליה ואגן הכליה, מתייצגת קלינית באופן משתנה ורבגוני בהתאם לגיל הילד.
קטגורית, כל זיהום בדרכי השתן העליונות מלווה בחום, על אחת כמה וכמה נפרוניה. ההתייצגות השכיחה ביילודים היא חום ואי שקט, ובילדים גדולים יותר – חום, כאב בהשתנה (Dysuria) וכאב מותני.
הצטלקות כלייתית מודגמת במיפוי DMSA (Dimercaptosuccinic acid scan - DMSA scan) בכ-40% מהילדים לאחר דלקת חדה של הכליה ואגן הכליה, והיא עלולה להוביל בהמשך ליתר לחץ דם, חלבון בשתן (Proteinuria) והפרעה קבועה בתפקוד הכלייתי.
סיווג זיהומים בדרכי השתן
ערך מורחב – אבחנה וטיפול בזיהום ראשון בדרכי השתן בילדים - הנחיה קלינית
- חלוקה אנטומית (Anatomic)
- זיהומים בדרכי השתן התחתונות - שלפוחית ושופכה (Urethra). זיהומים אלה מתבטאים בדחיפות (Frequent urination) ובתכיפות מתן שתן (Urinary urgency) ו/או באי שליטה במתן שתן (Urinary incontinence), בכל המקרים בהיעדר חום.
- זיהומים בדרכי השתן העליונות - כליה, אגן הכליה (Renal pelvis) ושופכנים (Ureters). ככלל, דלקות בדרכי השתן העליונות מלוות בחום, עם צמרמורת או ללא צמרמורת, וכן עם כאב מותני או ללא כאב מותני. עקב הקושי להבדיל בין השניים בילדים, כל זיהום בדרכי השתן המלווה בחום, נחשב לזיהום בדרכי השתן העליונות. עם התפתחות אמצעי הדימות – על-קול (Ultrasound - US) וטומוגרפיה ממוחשבת (Computed tomography - CT) - עולים בשכיחותם המקרים המאובחנים כנפרוניה, טרם התנזלותם והפיכתם למורסה, וטיפול אנטיביוטי מהיר ויעיל יכול למנוע את התפתחות המורסה הכלייתית.
- חלוקה תפקודית (Functional)
- דלקת פשוטה (Uncomplicated) בדרכי השתן – בהיעדר מחלת רקע במערכת השתן.
- דלקת מורכבת (Complicated) בדרכי השתן – בנוכחות מחלת רקע שעלולה להפריע לריפוי התהליך הדלקתי. מחלה כזו יכולה להיות בעיה מבנית במערכת השתן או בעיה תפקודית בניקוז השתן, ובכללן: זרם שתן חוזר, נוכחות גוף זר במערכת השתן (אבנים בדרכי השתן, צנתר (קתטר), או אחר) או זיהום על ידי מחולל עמיד.
נפרוניה מול דלקת חדה של הכליה ואגן הכליה
בנפרוניה, לעומת דלקת חדה של הכליה ואגן הכליה, ההתבטאות הקלינית, הן בהתייצגות והן במהלך המחלה, חמורה יותר במספר מדדים (טבלה 1)[4]:
- משך החום המערכתי (סיסטמי) לפני התחלת טיפול הוא ארוך יותר בילדים עם נפרוניה מאשר בילדים עם דלקת של הכליה ואגן הכליה.
- מדדי הדלקת בעת הקבלה מוחשים יותר בילדים עם נפרוניה. זאת הן מבחינת ריבוי התאים הלבנים (Leukocytosis) והן מבחינת עליית חלבון מגיב C (C-reactive protein - CRP).
- משך החום המערכתי לאחר התחלת טיפול אנטיביוטי הוא ארוך יותר בילדים עם נפרוניה.
מנתונים אלו, ניכר כי נפרוניה היא מחלה קשה יותר וממושכת יותר מאשר דלקת של הכליה ואגן הכליה: היא מלווה בחום ממושך יותר, במדדי דלקת מוחשים יותר ובתגובה איטית יותר לטיפול אנטיביוטי.
כמתואר בטבלה 1, ייתכן כי איחור באבחנת דלקת בדרכי השתן, ובמקביל התחלת טיפול אנטיביוטי מאוחר יותר, מובילים להתהוות נפרוניה.
אבחנה
יש חשיבות משמעותית לאבחון תת-הקבוצה עם החשד להתפתחות נפרוניה מבין הילדים המגיעים עם דלקת חדה של הכליה ואגן הכליה. בהינתן החשד, יש לבצע דימות כלייתי, ובהתאם לבנות משך טיפול אנטיביוטי ארוך יותר; זאת בשאיפה להקטין במידת האפשר את ההצטלקות הכלייתית בילדים אלו.
דימות
על-קול
בעל-קול ניתן לראות הגדלה של הכליה, וברקמת הכליה תהליך מעובה דמוי גוש שגבולותיו אינם ברורים, ובתוכו היעלמות המבנים האנטומיים התקינים. בתחילת המהלך הנגע הוא היפראקוגני (Hyperechogenic) ובהמשך הופך היפואקוגני (Hypoechogenic) לעומת שאר רקמת הכליה. גבולות הנגע בעל-קול אינם מאורגנים, ועל כן הממצא אינו מוגדר כמורסה כלייתית.
טומוגרפיה ממוחשבת
בטומוגרפיה ממוחשבת עם חומר ניגוד נראה בכליה אזור בצורת יתד (Wedge shaped) שגבולותיו מטושטשים וצפיפותו נמוכה מצפיפות רקמת הכליה. נפרוניה פשוטה מדגימה מרקם בצפיפות אחידה לאורך כל הנגע, ונפרוניה מורכבת יכולה להדגים מרקמים בצפיפויות שונות לאורך הנגע.
מורסה כלייתית, לעומת זאת, היא אזור מוגדר ברקמת הכליה בעל גבולות ברורים, בצפיפות נמוכה, שנצפה בטומוגרפיה עוד לפני מתן חומר ניגודי, ואינו עובר האדרה לאחר מתן חומר ניגודי.
טיפול
אבחון וטיפול מוקדמים של זיהומים בדרכי השתן העליונות, שיובילו להקטנת היקף הזיהום הכלייתי, הם קריטיים במניעת הצטלקות כלייתית, בשימור התפקוד הכלייתי ובמניעת יתר לחץ דם עתידי.
כאמור, נפרוניה מהווה שלב ביניים בין דלקת חדה של הכליה ואגן הכליה לבין מורסה כלייתית.
הטיפול האנטיביוטי בדלקות בדרכי השתן העליונות, כמו דלקת חדה של הכליה ואגן הכליה, מכוון למחולל. טיפול פרנטרלי (Parenteral) ניתן עד יממה לאחר חלוף החום, לאחריו יש להשלים עשרה ימי טיפול אנטיביוטי במתן פומי.
הטיפול במורסה כלייתית, לעומת זאת, הוא טיפול משולב וממושך יותר:
- טיפול אנטיביוטי למשך 14 עד 28 ימים, בהתאם לאופיים של מחלת החום, מדדי הדלקת וממצאי הדימות. משך הטיפול הפרנטרלי טרם ההשלמה בטיפול פומי תלויים גם הם בממצאים הקליניים.
- ניקוז המורסה מתבצע במורסות הגדולות מ-5 ס"מ, או במורסות הקטנות מ-5 ס"מ אשר אינן משתפרות לאחר טיפול שמרני אנטיביוטי בלבד.
- במקרי קיצון ייתכן כי החולה יזדקק לכריתת כליה.
כדי להעריך את משך הטיפול בנפרוניה, בוצעו מחקרים פרוספקטיביים אשר השוו בין משכי טיפול אנטיביוטי שונים, ונמצא כי אין הבדל בין טיפול אנטיביוטי הנמשך שבועיים לבין טיפול אנטיביוטי הנמשך שלושה שבועות, הן מבחינת השליטה בזיהום החריף (Acute) והן מבחינת שכיחות ההצטלקות הכלייתית.
ההמלצה בספרות במקרים של נפרוניה היא להאריך את משך הטיפול האנטיביוטי הכולל לכדי 14 יום, אשר מתוכו משך הטיפול האנטיביוטי הפרנטרלי יהיה ממושך יותר ויופסק לפחות יממה לאחר חלוף החום, בתלות בממצאים המעבדתיים ובממצאי הדימות[4].
בילדים עם זיהומים בדרכי השתן העליונות, מדדי דלקת מוחשים וחום הנמשך מעבר ל-3 ימים של טיפול אנטיביוטי מתאים – יש לבצע בדיקת על-קול של הכליות ולחפש קיום נפרוניה. כמו כן, בילדים אלו מומלץ על משך טיפול אנטיביוטי ארוך יותר, הנמשך 14 יום לפחות. מעבר מטיפול פרנטרלי לטיפול פומי ייעשה על פי ערכי מדדי הדלקת ונתוני העל-קול.
בנפרוניה מדווח על משך חום ארוך יותר לאחר התחלת טיפול אנטיביוטי, ומכאן משך הטיפול האנטיביוטי הפרנטרלי הנדרש הארוך יותר. עם זאת, אין מקום לניקוז כירורגי, כיוון שאין התנזלות ברקמת הכליה[5].
יש לעקוב אחר הספרות הרפואית לגבי הטיפול המיטבי בנפרוניה, שכן הנתונים בנושא זה הולכים ומצטברים.
פרוגנוזה
ידוע כי דלקות בדרכי השתן עלולות להוביל להצטלקות כלייתית, לנזק כלייתי קבוע וליתר לחץ דם. מחקרים ופרוטוקולים טיפוליים רבים (ביניהם טיפול אנטיביוטי מונע ממושך) מנסים להביא לידי מניעה של הצטלקויות עתידיות.
האופן היעיל ביותר להדגים צלקות כלייתיות הוא במיפוי DMSA, הנעשה לפחות 4-6 חודשים לאחר חלוף האירוע הדלקתי. שכיחות הצלקות הכלייתיות בדלקת של הכליה ואגן הכליה, כמדווח בספרות, הוא כ-40% על סמך מיפוי ה - DMSA[1].
המנגנון להתפתחות הצלקת הכלייתית אינו ברור דיו, אך נצפו גורמי סיכון המגבירים את הסיכויים להתפתחות צלקת בילדים:
- זרם שתן חוזר: זרימה חוזרת של השתן מהשלפוחית לשופכן בדרגה משמעותית.
- בעיה מבנית או תפקודית במערכת השתן המובילה לחסימת מוצא השתן.
- איחור בהתחלת טיפול אנטיביוטי.
- עלייה בהיקף הזיהום הכלייתי.
- נוכחות אנטיגנים (Antigens) על אפיתל מערכת השתן של המאכסן (Host) המסייעים להיצמדות החיידק, כגון: אנטיגנים של קבוצות דם ABO, P, לואיס (Lewis) ונוכחות הגן המפריש (Secretor gene), או פולימורפיזם (Polymorphism) של גנים מעודדי לייפת (Profibrotic genes) במאכסן, כמו: TGF-β (Transforming growth factor beta) ו-ACE (Angiotensin converting enzyme).
במחקר השוואתי [4] שבדק הופעת הצטלקות כלייתית במיפוי DMSA שנה לאחר האירוע החריף, נמצא כי מתוך 109 מקרי דלקת של הכליה ואגן הכליה, ב-34.9% הופיעה הצטלקות כלייתית. במקביל, הופיעה הצטלקות כלייתית ב-89% מתוך 109 מקרי נפרוניה - שיעורים עצומים ופער מובהק סטטיסטית עם p<0.001.
בנתונים נוספים ממחקר זה, נראה כי משך החום טרם התחלת טיפול אנטיביוטי משפיע באופן מובהק על הופעת הצטלקות כלייתית: ב-51% מהילדים שהחלו טיפול אנטיביוטי ב-48 השעות הראשונות למחלת החום, לא הופיעה הצטלקות כלייתית, בעוד ב-82.14% מהילדים שהחלו טיפול אנטיביוטי אחרי היממה החמישית למחלת החום, הופיעה הצטלקות כלייתית. ההבדל מובהק סטטיסטית בערך p=0.008 [4].
באותו מחקר נבדקה גם השפעת זרם שתן חוזר על ההצטלקות, ונמצא כי הצטלקות כלייתית הופיעה ב-57.36% מהמקרים גם בהיעדר זרם שתן חוזר, לעומת הצטלקות כלייתית ב-71.25% מהמקרים בנוכחות זרם שתן חוזר. ההבדל בעל משמעות סטטיסטית נמוכה יותר משאר המשתנים עם p=0.044 [4].
כמו כן, נמצא כי מין הילד וגיל הילד אינם משפיעים על הופעת הצטלקות כלייתית.
בניתוח סטטיסטי כולל, המדד החשוב ביותר להיווצרות צלקת כלייתית טמון בהבדל בין דלקת חדה של הכליה ואגן הכליה לעומת נוכחות נפרוניה[4].
דגלים אדומים
ביבליוגרפיה
- ↑ 1.0 1.1 Schlager TA. Urinary Tract Infections in Infant and Children. Infect Dis Clin N Am 2003;353-365
- ↑ Cheng CH, et al. Is Acute Lobar Nephronia the Midpoint in the spectrum of Upper Urinary Tract Infections between Acute Pyelonephritis and Renal Abscess? J Pediatr 2010;156(1):82-86
- ↑ Cheng CH, et al. Comparison of Extende Virulence Genotypes for Bacteria Isolated From pediatric patients with Urosepsis, Acute Pyelonephritis, and Acute Lobar Nephronia. The Pediatric Infectious Dis J 2010;29(8):736-740
- ↑ 4.0 4.1 4.2 4.3 4.4 4.5 4.6 Cheng CH, et al. Acute Lobar Nephronia is associated with a high incidence of renal scarring in childhood urinary tract infection. Pediatr Infect Dis J 2010;(7) 624-628
- ↑ Lee BE, et al. Recent Clinical Overview of Renal and Perirenal Abscesses in 56 Consequative cases. The Korean Journal of internal Medicine 2008;23:140-148
קישורים חיצוניים
- נפרוניה והצטלקות כלייתית בילדים: משמעות טיפולית, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר מיטל קידר-רונת, ד"ר גילת לבני, פרופ' שי אשכנזי, מחלקת ילדים א, מרכז שניידר לרפואת ילדים, פתח תקווה, הפקולטה לרפואה ע"ש סאקלר, אוניברסיטת תל אביב


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק