נצורים של המעי הדק - Small bowel fistulas
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של המעי הדק | |
95% מהנצורים של המעי הדק מקורם בסיבוכים ניתוחיים ורק ב- 5% הסיבה נעוצה במחלה ראשונית של המעי הדק. הנצורים שכיחים במיוחד בלוקים בדלקות של המעי, לאחר הקרנות של הבטן ולאחר שחרור הידבקויות מרובות.
הנצורים הנוצרים עקב סיבוך של ניתוחים קשורים בדרך כלל בדלף מהשקות, בהפרעה באספקת הדם למעי, בחבלות במעי על-ידי תפרים או רשת שהוכנסה לתיקון בקעים, או בצנתרים קשיחים המשמשים לניקוז של אזורי הבטן לאחר ניתוח.
הנצורים נוצרים מהתפתחות תהליך דלקתי בדופן המעי עקב מחלות דלקתיות או מאורעות וסקולריים. התהליך הדלקתי גורם להידבקות המעי לדופן הבטן או לאיברים סמוכים, והוא מתפשט אליהם. הדופן הדלקתית היא חלשה, ולכן הלחץ הנוצר במעי דוחף את התוכן שבו לתוך הנצור וממנו לעור או לאיברים סמוכים. התהליך הדלקתי בדופן המעי גורם לאילאוס אדינמי, הגורם להצטברות נוזלים במעי, לעליית הלחץ ולהתנפחות המעי. הלחץ הזה גורם לדחיפת הנוזלים דרך הנצור. נוזלים הנדחפים דרך הנצור אינם מאפשרים לנצור להיסגר. לכן אחד העקרונות החשובים בטיפול בנצורים הוא הקטנת כמות הנוזלים המופרשים דרך הנצור.
תסמינים קליניים
- נצורים המתפתחים לאחר ניתוח גורמים ל:
- נצורים שמקורם בשאתות או במחלות דלקתיות של המעי מתפתחים בצורה שקטה יותר ובמהלך כרוני
אלח-דם המתבטא בחום גבוה, בצמרמורות, בחולשה, בבלבול ואף בהלם ספטי, נובע מהעובדה שמקצת הנצורים נוצרים לאחר יצירת מורסה בבטן, המתנקזת חלקית דרך דופן הבטן, ובתוך כך יוצרת את הנצור. מכיוון שהניקוז הוא חלקי בלבד, חולים אלה ממשיכים לסבול מאלח-דם.
התוכן המופרש מגרה את העור בדופן הבטן ובתוך כך יוצר דלקת ובצקת בעור, הקשות לטיפול. ההפרעות בספיגה, התזונה הלקויה והאלח המכבידים על החולים, גורמים לקטבוליזם ניכר ולירידה במשקל.
- מקובל לחלק את הנצורים לשתי קבוצות
- נצורים בעלי הפרשה מועטה (Low output), שבהם ההפרשה פחותה מ-200 סמ"ק ביממה
- נצורים שבהם ההפרשה גדולה מ-500 סמ"ק - High output. נצורים השייכים לקבוצה המפרישה תוכן מרובה הם בעלי סיכוי קלוש להיסגר עצמונית, ובהם הסיכוי לסיבוכים רב יותר
- איבוד הנוזלים והאלקטרוליטים דרך הנצור הוא רב במיוחד אם
- הנצור גדול
- הנצור ממוקם בתחילת המעי הדק
- קיימת חסימה רחיקנית לנצור
בדיקות מעבדה
בדיקות המעבדה מראות ירידה במסת הכדוריות האדומות, ירידה בנפח הדם ושינויים אלקטרוליטריים, בעיקר היפוקלמיה, היפונתרמיה וחמצת מטבולית. לויקוציטוזיס היא ביטוי למצב האלחי, וכן לירידה בנפח הדם. הפרעות בתפקודי הכליות והכבד עלולות להתלוות למצב האלחי של חולים אלה.
אבחנה
- בצילומי בטן סקירה ניתן לראות פלס נוזלים כביטוי למורסה תוך-בטנית, או פלסים מרובים, כביטוי לחסימת מעי מכנית או אדינמית.
- בצילום המעי, לאחר בליעת חומר ניגוד, ניתן לראות את מיקום הנצור ואת המחלה היסודית שגרמה לנצור.
- הזרקת חומר ניגוד דרך הנצור (פיסטולוגרפיה) מראה את מהלך הנצור ומקום חיבורו למעי, וכן מדגימה את המורסות שבמהלך הנצור שלא התרוקנו.
- טומוגרפיה ממוחשבת - חשובה במיוחד לזיהוי הנצורים וקולקציות שלא נוקזו, לאחר ניקוז כירורגי.
טיפול
הטיפול הוא תומך בתחילה ולאחר מכן כירורגי.
- טיפול תומך
- תיקון נוזלים ואלקטרוליטים: רוב החולים סובלים מאיבוד נוזלים ואלקטרוליטים, ויש לתקן זאת על-ידי Saline בתוספת אשלגן. בחולים שבהם חוסר הנוזלים ניכר, יש להרכיב צנתר בוריד מרכזי ולערות נוזלים בהתאם לשינויים ב- CVP ובהתאם לתפוקת השתן. תיקון האלקטרוליטים יתבצע בהתאם לתוצאות מעבדה עוקבות. יש לאסוף את תוכן הנצור, למדוד ולשלוח למעבדה לבדיקת כמות האלקטרוליטים. לאחר תיקון החסר יש לחשב את איבוד הנוזלים בהתאם לאיבוד דרך הנצור, בשתן ובזונדה וכן את האיבוד הבלתי נראה. כמות זו יש לערות לחולה. כמות ההפרשה מהנצור תימדד על-ידי הדבקת שקית ובה חור בגודל פתח הנצור (תוך שימוש ב-Stomahesive). אם אין אפשרות להניח את ה-Stomahesive יש למרוח משחות להגנת העור שמסביב לנצור, כגון משחת סיליקון או אלומיניום פסטה.
- טיפול באלח-דם: מורסות שאינן מנוקזות היטב הן מקור לזיהומים. לכן יש לנקזן באופן כירורגי, מיד לאחר אבחנתן. אנטיביוטיקה רחבת טווח אינה תחליף לטיפול כירורגי. טיפול מערכתי באנטיביוטיקה יינתן כל עוד האלח אינו נשלט.
- הזנה של חולים הלוקים בנצורים היא חשובה ביותר. חולים אלה הם קטבוליים מאוד, ולכן צורכים אנרגיה וחלבונים בכמות ניכרת. החולים חסרי תיאבון, ולפעמים אינם מסוגלים לאכול, או מפרישים את התוכן הנאכל דרך הנצור, נוסף על כושר הספיגה הפגום שלהם. לכן יש להתחיל בהזנת-על תוך-ורידית ברגע שמגיעים לאיזון החסר בנוזלים ובאלקטרוליטים. בחולים בעלי נצורים גבוהים או המפרישים תוכן רב, הזנת-על תוך-ורידית היא המקור היחיד לאנרגיה ולחלבונים, עד הריפוי העצמוני או הסגירה הכירורגית של הנצור. בחולים בעלי נצורים נמוכים אפשר להתחיל, לאחר כמה ימים של הזנת-על תוך-ורידית, במתן מקביל של הזנה אנטרלית, דלת-שארית. יתרונם הוא בכך שאינם מגבירים את הפרשת הנצור, ולכן מאפשרים לו להיסגר. אם הזנה אנטרלית גורמת שלשולים, יש להפסיקה מיד ולהזין את החולה הזנה תוך- ורידית. יתרון נוסף להזנת-על הוא שאפשר להביא את החולים לניתוח במצב תזונתי משופר, וכך להגדיל את הסיכוי להצלחת הניתוח. מספר החולים שעברו בהצלחה ניתוחים לסגירת הנצור לאחר טיפול בהזנת-על גדל, ואילו התמותה קטנה באורח ניכר.
- בחולים שבהם נצורים גבוהים רצוי לטפל בחסמי H2 כדי להקטין את הפרשת הקיבה ואת כמות החומצה. חסמי H2 גורמים להקטנת ההפרשה דרך הנצור, וכך משפרים את מצב הנוזלים והאלקטרוליטים.
סומטוסטטין הוא תכשיר המעכב את הפרשות הקיבה, הלבלב, המרה והמעי, נוסף על היותו מעכב את תנועתיות המעי. השימוש בסומטוסטטין בלוקים בנצורים הביא עמו ירידה בכמות ההפרשות מהנצור וכך איפשר תיקון פשוט יותר של משק הנוזלים והאלקטרוליטים. אין הוכחות כיום שמספר הנצורים הנסגרים בטיפול בסומטוסטטין הוא גדול ביחס לכאלה שלא קיבלו טיפול בסומטוסטטין, ואולם משך הטיפול עד לסגירה היה קצר יותר.
טיפול ניתוחי
כ-30% מהנצורים נסגרים עצמונית בעזרת הטיפול התומך בלבד. הסיכוי לסגירה עצמונית של הנצור הוא קלוש בלוקים בנצורים עקב:
- מחלת קרוהן.
- הקרנות.
- שאתות ממאירות.
- גופים זרים הנשארים במקומם.
- חולים הלוקים בחסימות מעבר לנצור. חולים שבהם נצורים קצרים מאוד (פחות מ-2.5 ס"מ).
- חולים שיש בהם נזק ניכר למעי.
- חולים שבהם הנצור עבר אפיתליזציה.
בחולים שבהם נצורים המפרישים פחות מ-500 מ"ל ל-24 שעות, בייחוד אלה הממוקמים בחלק הרחיקני של המעי הדק, אפשר להמתין עד 6 שבועות לסגירה עצמונית. הניסיון מראה שסגירה עצמונית של הנצורים מתרחשת לרוב בתוך 3 שבועות. לכן ברוב הנצורים, אם לאחר שהאלח נשלט, המצב המטבולי של החולה נשמר במשך 3 שבועות, והנצור לא נסגר - יש לגשת לטיפול כירורגי בנצור.
גישה כירורגית
הגישה הבטנית צריכה להיות דרך החתך הקודם. יש להיזהר שלא לפגוע במעי.
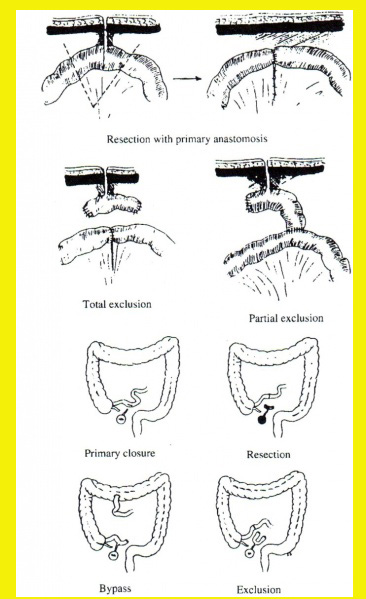
יש לכרות את קטע המעי, כולל הנצור, ולבצע השקה בין קטעי המעי הבריאים. בחולים, הלוקים גם בחסימה רחיקנית, יש לשחרר את החסימה ולכרות את קטע המעי עם הנצור. לעתים הגישה לנצור קשה או בלתי אפשרית, ואז יש לבצע מעקפים לנטרול הנצור כדי לבודדו ולמנוע מעבר תוכן דרכו. השיטה הניתוחית היא ניתוק קטע המעי המכיל את הנצור, פיום הקצוות הנותרים והשארת הקטע ובו הנצור סגור משני צדדיו - Total exclusion. גישה אחרת היא ה- Partial exclusion, שבה מנתקים רק את הקטע הקריבני לנצור ומבצעים פיום בינו לבין המעי המחובר לנצור, אבל מעבר לנצור (איור 12.4). בכל מקרה אין לבצע כריתה של תעלת הנצור בלבד ולסגור את פתח הנצור במעי, מכיוון שבמקרים אלה שיעור החזרות של הנצורים הוא גבוה מאוד.
בחולים שבהם בעת הניתוח נתקלים במורסה או בהרחבה ניכרת של קטע מעי ארוך, צריך לבצע Proximal enterostomy ורק לאחר מכן בניתוח נוסף לבצע כריתה של המעי הנגוע. בכל מקרה השקה צד לצד בין לולאות המעי הדק לעקיפת החסימה אינה מומלצת.
פרוגנוזה
הפרוגנוזה של חולים אלה השתפרה מאוד בשימוש בהזנת-על. שיעור ההיוותרות בחיים של הלוקים בנצורים חיצוניים, בטיפולים שהוזכרו, הוא 90%-80%. סיבת המוות העיקרית היא אלח-דם שאינו מגיב לטיפול. התמותה גבוהה יותר בלוקים בנצורים בג'ג'ונום ונמוכה יותר בחולים שבהם הנצורים באילאום.
ראו גם
- לנושא הקודם: קרצינואיד - Carcinoid
- לנושא הבא: איסכמיה חריפה של המעי - Acute intestinal ischemia
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של הקיבה והתריסריון
- לפרק הבא: כירורגיה של התוספתן
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק