נצור חלחולת-נרתיק - Rectovaginal fistula
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הכרכשת | |
נצור חלחולת-נרתיק מוגדר כפתח המחבר בין החלחולת לנרתיק וממוקם תמיד מעל לקו המשונן (Dentate line). סיבוך זה נדיר יחסית ושכיחותו מוערכת בכ-5% מכלל נצורי פי הטבעת. במחלת קרוהן עולה שכיחותו ומגיעה בקרב נשים עד ל-3.5% או ל-18%, אם כוללים את הכרכשת במחלה זו.
נצור בין החלחולת ללדן כרוך בסבל גופני ניכר ובבעיות נפשיות, חברתיות ומיניות, הנובעות מעצם המעבר של תוכן צואתי לאיברי המין.
אטיולוגיה
נצור חלחולתי-לדני נגרם על-ידי מגוון תהליכים פתולוגיים, מלידה או נרכשים. נראה שהגורם השכיח ביותר להיווצרות נצור חלחולתי-לדני הוא נזק חבלתי שנגרם בזמן הלידה.
- סיבוכים מיילדותיים
- קרעים באזור חיץ הנקבים (פרינאום), בעיקר אם הם נגרמים עקב שימוש במלקחיים, עקב לידה בשולפן ריק (ואקום), או חיתוך חיץ הנקבים (אפיזיוטומיה) בקו האמצעי, מלווים בשכיחות גבוהה של נזק לחלחולת ולסוגר פי הטבעת. אלה עלולים לגרום להיווצרות נצור חלחולתי-לדני. במרבית המקרים ניתן לתפור את הקרע מיד עם תום הלידה, ואולם חוסר ערנות או זיהום משני של קו התפר עלולים לגרום להתפתחות נצור חלחולתי-לדני.
- מחלות דלקתיות של המעי
- מחלת קרוהן של המעי הדק מלווה בשכיחות גבוהה של סיבוכים באזור פי הטבעת. שכיחות זו מגיעה עד לכ-50%, כשגם הכרכשת מעורבת במחלה. נצור חלחולתי-לדני במחלות דלקתיות של המעי מתפתח לעתים קרובות יותר בשלבי המחלה החדים, והוא לעתים תסמין ראשון למחלות אלו. הישנות נצור חלחולתי-לדני לאחר תיקון ניתוחי צריכה להעלות תמיד את החשד למחלה דלקתית של המעי.
- קרינה
- טיפול קרינתי המיועד לטיפול בשאתות ממאירות של איברי האגן, ובייחוד לטיפול בסרטן צוואר הרחם ורירית הרחם, עלול לגרום להופעת נצור חלחולתי-לדני. שכיחותו של סיבוך זה נעה בין %7 ל-10%, והוא מופיע לרוב 24-6 חודשים לאחר הטיפול בקרינה. נצורים הנגרמים עקב קרינה מתאפיינים לרוב בדרגה משתנה של הרס רקמות בסביבה, מלווים לעתים קרובות בהיצרות החלחולת, לרוב בעלי קוטר גדול וממוקמים בחלק העליון של הלדן.
- סיבות אחרות
- מומים מלידה, ניתוחים באזור האגן, שאתות שפירות וממאירות של החלחולת ואיברי המין, מורסות באזור פי הטבעת והאגן, גופים זרים ויחסי מין עלולים לגרום להופעת נצור חלחולתי-לדני.
תסמינים קליניים
הסימנים הקליניים משתנים בהתאם לאטיולוגיה, לגודל הנצור ולמיקומו. מיעוט הנשים אינן סובלות כלל, ואולם במרביתן גורם המעבר של גזים ותוכן צואתי דרך איברי המין לסבל קשה ומלווה בדלקת כרונית של הלדן. חומרת התסמינים גוברת עם הופעת שלשולים, וככל שקוטר הנצור גדול יותר.
בבדיקת החולה צריך: (א) לאשר את קיומו של נצור חלחולתי-לדני; (ב) לקבוע בדיוק את מיקומו וגודלו; (ג) לבדוק את מידת תקינותו של סוגר פי הטבעת; (ד) לחפש נצורים נוספים המערבים השתתפות איברים אחרים; (ה) לאתר מחלות כסיבה להתפתחות הנצור, כגון: מחלות דלקתיות של המעי, שאתות ממאירות, נזק קרינתי ותהליכים זיהומיים.
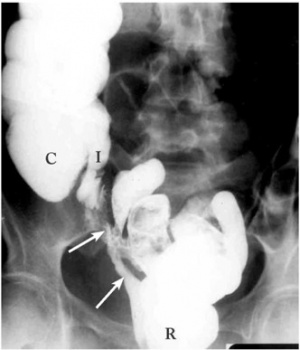
נצור חלחולתי-לדני בחלקו התחתון של הלדן אפשר לרוב למשש ולאבחן בבדיקה חלחולתית ובאמצעות אנוסקופ או מראה לדנית. לעתים נמצאים שרידי צואה בתוך הלדן, המעורבים בדרך כלל בתהליך דלקתי פעיל. במקרים שבהם אין רואים בוודאות את פתח הנצור, אפשר לאבחנו על-ידי החדרת חומר צבע לחלחולת, שמופיע לאחר כ- 20-15 דקות על גבי סתם לדני. השלמת הבירור מחייבת תמיד ביצוע רקטוסקופיה, חוקן בריום (תצלום 17.8), צילומי מעי דק, ולעתים גם פיאלוגרפיה, וגינוגרמה (צילום לדן) וצילום הנצור. כל ממצא חשוד באזור שבקרבת הנצור מחייב ביופסיה לאבחנת תהליכים דלקתיים או ממאירים.
סיווג
נצור חלחולתי-לדני מסווג על פי גודלו או מיקומו האנטומי. סיווג שימושי מסווג את הנצורים לפשוטים ומסובכים.
הפשוטים ממוקמים בשליש התחתון של הלדן, בקוטר של פחות מ-52 מ"מ, נגרמים לרוב על-ידי זיהומים מקומיים, או עקב חבלה וניתנים לתיקון מקומי, בלא צורך בפיום הכרכשת.
המסובכים נמצאים בעיקר בשליש העליון של הלדן, בקוטר של יותר מ-25 מ"מ, ונגרמים לרוב עקב מחלות דלקתיות של המעי, קרינה או שאתות ממאירות. תיקון ניתוחי של נצורים אלה נערך בגישה בטנית ומחייב במרבית המקרים פיום קריבני של הכרכשת (colostomy).
עיתוי הניתוח ובחירת הגישה הניתוחית
רבים מהנצורים שקוטרם קטן, הנגרמים עקב חבלה מיילדותית, נסגרים עצמונית. גם טיפול מקומי בתהליך זיהומי או הוצאת גוף זר עשויים להביא לסגירת הנצור. לכן מומלץ בכל מקרה, להמתין 6-3 חודשים לפני כל החלטה על ניתוח. תיקון ניתוחי של נצור חלחולתי-לדני שנגרם עקב תהליך דלקתי של המעי חייב להיעשות אך ורק בשלבי ההפוגה, וגם כך הוא מלווה בהישנות גבוהה עם התלקחות המחלה היסודית. לפני הטיפול בנצור חלחולתי-לדני עקב קרינה יש לשלול בראש ובראשונה הישנות תהליכים ממאירים. כל פתרון ניתוחי לכן אינו מומלץ, לפחות במשך השנה הראשונה. בתקופה זו יש צורך בעיקר בפיום קריבני של הכרכשת להטיית זרם הצואה כדי להקל על החולה ולאפשר ריפוי הרקמה באזור הנצור.
שיטות ניתוחיות
השיטות הניתוחיות לתיקון נצור חלחולתי-לדני נקבעות על פי מיקום הנצור, הסיבה להיווצרותו וכן על פי ניסיונו של המנתח. לצורך הבנת השיטות הניתוחיות העיקריות נסווג את הנצורים, על פי מיקומם, לנמוכים ולגבוהים.
נצור חלחולתי-לדני במיקום נמוך Transvaginal Approach
שיקוע הנצור - שיטה זו מתאימה לטיפול בנצור קטן המוקף ברקמה בריאה. בגישה לדנית משקעים את הנצור באמצעות תפר כיס טבק לתוך חלל החלחולת. סוגרים את הרירית שהופרדה מהנצור בשכבת תפרים נוספת.
Endorectal Advancement of Rectal Flap - ניתוח זה הוא שכלול השיטה שתיאר בראשונה Noble. במקום הפרדה שלמה של דופן החלחולת הקדמית, מכינים מתלה של שריר הסוגר הפנימי ורירית החלחולת. המתלה הוא בצורת טרפז, בסיסו נמצא קריבנית לפתח הנצור והוא רחב כפליים מקצהו המרוחק. מתלה זה מכיל בתוכו את פתח הנצור החלחולתי. בשיטה זו נעשית הסגירה ב-3 שכבות. שכבה ראשונה של קצות שריר הסוגר הפנימי שנתפר לאורך ומעליו המתלה, הכולל שתי שכבות ומורד כלפי מטה כשקו התפר נמוך ואינו מקביל לפתח הנצור.
שיעור ההצלחות המדווח בניתוח זה הוא 87%. הניתוח אינו דורש הכנה מוקדמת ופיום קריבני של הכרכשת.
נצור חלחולתי-לדני במיקום גבוה
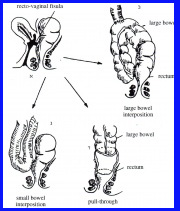
טיפול הבחירה בנצורים גבוהים נעשה דרך חלל הבטן ומחייב במרבית המקרים פיום קריבני של הכרכשת להטיית מעבר הצואה. דרך התיקון הפשוטה ביותר כוללת את כריתת הנצור ותפירת הפתחים בלדן ובחלחולת. כדי למנוע מגע ישיר של קווי התפר בשני איברים אלה, מומלץ לסובב קמעה את החלחולת, או להפריד ביניהם באמצעות מתלה של רקמה בריאה שבה אספקת דם טובה, כגון אומנטום, שריר, מעי גס או מעי דק (איור 27.6).
אם אובחן נזק לרקמות שמסביב לנצור עקב מחלה דלקתית של המעי, קרינה או תהליך ממאיר, יש לרוב צורך בכריתת האיבר הנגוע, הנצור וחלק מדופן הלדן. יש כמה שיטות ניתוחיות, המאפשרות כריתת האזור הנגוע ויחד עם זה משמרות את סוגר פי הטבעת.
- כריתת הנצור וסגירה בשכבות - לאחר כריתת הנצור והרקמה הדלקתית שמסביבו מבצעים הטריה תת-רירית של שולי הפצע. הפתח שנוצר נסגר בשכבות בתפרי mattress. בעבודות אחדות דווח על הצלחה גבוהה בשימוש בשיטה זו. יש המשלימים ניתוח זה על-ידי חיתוך הסוגר כדי להפחית את הלחץ בתוך החלחולת ולהחיש את תהליך הריפוי.
- הפיכת הנצור לקרע פרינאי שלם - על-ידי חיתוך הגשר הפרינאי הכולל את שרירי הסוגר, נוצר קרע פרינאי שלם. התיקון מבוצע בשכבות, תוך כדי קירוב שרירי הסוגר, גוף הפרינאום, השומן והעור. גישה זו זהה לחלוטין לתיקון קרע מיילדותי מדרגה רביעית.
Transanal Approach
לגישה הניתוחית בתיקון נצור חלחולתי-לדני דרך פי הטבעת כמה יתרונות: (1) בדרך זו ניתן לשלב גם תיקון סוגר פי הטבעת בחולים הלוקים באי-שליטה על הסוגרים; (2) מאחר שהלחץ בתוך החלחולת גבוה מזה שבלדן, מומלץ לתקן את פתח הנצור החלחולתי; (3) בגישה זו ניתן לטפל גם במחלות פי הטבעת הגורמות להיווצרות הנצור.
העיקרון בשיטות הניתוחיות השונות לתיקון נצור חלחולתי-לדני דרך פי הטבעת הוא כיסוי פתח הנצור החלחולתי על-ידי רקמה בריאה. אין הכרח בכריתת הנצור, וכיסויו נעשה באמצעות רירית או מתלה שרירית-רירית גם יחד. הפתח הלדני של הנצור משמש לניקוז.
Mucosal Flap Advancement
בניתוח זה נכרת הנצור בשלמותו על-ידי חתך אליפטי-רוחבי. החלל שנוצר נתפר בשתי שכבות — השכבה השרירית ומעליה שכבת הרירית המורדת כלפי מטה, כך שקווי התפר לא יהיו במגע ישיר. בשיטה זו הושגו תוצאות מצוינות. שיטות נוספות לטיפול בנצורים גבוהים בגישה בטנית הן:
- low anterior resection - כיום ניתן לבצע כריתות נמוכות ביותר של החלחולת והשקה ראשונית באמצעות מכלב (stapler).
- pull through procedures (איור 27.6).
peranal sleeve anastomosis - כפי שתיארו Parks וחבריו.
בשיטה אחרת שתוארה מכסים את אזור הנצור החלחולתי באמצעות מתלה של קטע כרכשת תקינה (איור 19.6).
בחולות שאובחן בהן נצור חלחולתי-לדני עקב שאת ממאירה או מחלה דלקתית חדה, יש לעתים צורך בכריתה נרחבת של החלחולת וסוגר פי הטבעת כדי לאפשר טיפול יעיל במחלה היסודית ובסיבוכיה המקומיים.
ראו גם
- לנושא הקודם מחלת הסעיף ודלקת הסעיף של הכרכשת
- לנושא הבא: המחלה הסעיפית של הכרכשת הימנית
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של התוספתן
- לפרק הבא: כירורגיה של התעלה האנלית
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק