המדריך לטיפול בסוכרת - סיווג סוגי הסוכרת והמשמעות הטיפולית - Classification of diabetes and its therapeutic significance
המדריך לטיפול בסוכרת
מאת המועצה הלאומית לסוכרת, משרד הבריאות. עורכים מדעיים: ד"ר עופרי מוסנזון, פרופ׳ איתמר רז
| המדריך לטיפול בסוכרת | ||
|---|---|---|

| ||
| שם המחבר | ד"ר מאיה איש-שלום, ד"ר עופרי מוסנזון, ד"ר מריאלה גלאנט | |
| שם הפרק | סיווג סוגי הסוכרת והמשמעות הטיפולית | |
| עורך מדעי | פרופסור איתמר רז | |
| מאת | המועצה הלאומית לסוכרת, משרד הבריאות |
|
| מועד הוצאה | 2022 | |
| מספר עמודים | 614 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סוכרת
מבוא
סוכרת היא קבוצה מגוונת של מחלות שהמשותף להן הוא היפרגליקמיה (Hyperglycemia). תהליכים פתוגנים רבים מעורבים בהתפתחותה ונעים מהיעדר מוחלט של הפרשת אינסולין ועד לתנגודת לאינסולין המלווה בחסר יחסי של אינסולין. הבעיה, בשני המקרים, היא כמות לא מספקת של אינסולין יחסית לדרישה לאינסולין.
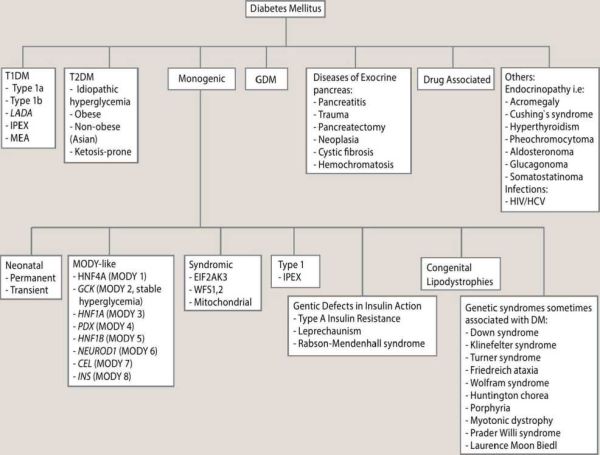
אנו מסווגים את מחלות הסוכרת לשתי קבוצות עיקריות: מסוג 1 (5% עד 10%) ומסוג 2 (90%~), עם שארית קטנה של סוגי סוכרת שונים. עד שנות ה-60 של המאה ה-20 התייחסו רופאים לכל מקרי ההיפרגליקמיה כאל מצב זהה. הילד הצעיר והרזה הצפוי למות ללא אינסולין והמבוגר הסובל מהשמנת יתר המסוגל לשרוד בעזרת שינוי הרגלי חיים נכנסו שניהם תחת המטרייה הגדולה של "סוכרת". ההבחנה בין סוג 1 וסוג 2 נעשתה בשנות ה-70 של המאה ה-20, כאשר בחולי סוכרת צעירים התגלו נוגדנים כנגד האיים של תאי הלבלב (islet cell antibodies) וזיקה ל-HLA. אנו יודעים שלמרות שאנו מתארים סוכרת כמשתייכת לאחת משתי קטגוריות גדולות, ישנם גווני אפור רבים כגון סוכרת אוטואימונית חבויה של מבוגרים (LADA, Latent Autoimmune Diabetes of Adults) המציגה תכונות הן של סוג 1 והן של סוג 2, וסוכרת מועדת לקטוזיס (Ketosis-prone diabetes), בה חולים הסובלים לכאורה מסוכרת מסוג 2 מתייצגים עם חמצת קיטוטית סוכרתית (Diabetic ketoacidosis, DKA). בנוסף, כ-20% עד 30% מחולי הסוכרת מסוג 1 סובלים מעודף משקל/ השמנה ועשויים ללקות בתנגודת לאינסולין, בפרט אם יש להם סיפור משפחתי של סוכרת מסוג 2[1]. לאור זאת חוזרת ועולה השאלה האם סוכרת היא רצף של מחלות או שהיא מייצגת שתי ישויות פתופיזיולוגיות נפרדות. ככל שאנו מטיבים להבין את הבסיס הגנטי והמולקולרי לסוכרת, ייתכן שהסיווג הנוכחי יתפורר לשיטות סיווג אחרות.
בינתיים, הבה נבחן את הקטגוריות כפי שהן קיימות כעת, לפי האגודה האמריקאית לסוכרת (American Diabetic Association, ADA) בתרשים מספר 1[2]. מטרת הסיווג היא לתאר את סוג הסוכרת, מהלך המחלה, הגנטיקה, התורשתיות שלה, הפנוטיפ הקליני והטיפול האופטימלי[3]. בהקשר זה חשוב להיות מודע לקיומה של הסוכרת המונוגנטית ,MODY אשר אמנם אינה שכיחה, מהווה 3% עד 4% מכלל הסוכרת, אך נמצאת בתת אבחון ניכר. הטיפול בה עשוי להיות שונה בחלק מהמקרים (1,3 MODY), בהם ניתן לרוב לגמול מאינסולין והטיפול המתאים ביותר הוא פומי (סולפונילאוריאה). בתת סוג נוסף (2 MODY) אין צורך לטפל בסוכרת בשל סיכון אפסי לפתח סיבוכי סוכרת.
סוכרת סוג 1
ראו גם – סוכרת מסוג 1 - Type 1 Diabetes, סוכרת מסוג 1 בגיל הרך - Toddlers Diabetes
סוכרת מתווכת-מערכת החיסון (Immune-mediated diabetes) (סוג 1a)
סוכרת סוג 1a נקראה בעבר סוכרת נעורים או סוכרת תלוית-אינסולין. היא נגרמת מחוסר אינסולין עקב הרס אוטואימוני של תאי ביתא באיי הלבלב. מחלה זו מהווה בין 5% עד 10% ממקרי הסוכרת, ונראה כי היארעותה עולה בעד 5% כל שנה (אם כי חלקה היחסי מכלל מקרי הסוכרת בעולם יורדת לאור העלייה החדה עוד יותר במקרי הסוכרת מסוג 2) [4] [5].
סוכרת סוג 1a מאופיינת בנוכחות נוגדנים עצמיים כנגד אנגדים (Antigens) של תאי ביתא, המהווים סמן להרס תאי ביתא. נוגדנים אלה כוללים נוגדנים עצמיים כנגד: אינסולין (IAA, Insulin Auto-Antibodies), אנטיגן טירוזין פוספטאזה של אינסולינומה (IA-2A ,Tyrosine phosphatase insulinoma antigen), האנזים GADA) Glutamic acid decarboxylase) ונוגדן כנגד נשא אבץ (ZnT8A, 8 Zinc Transporter)[6][7]. אחד, ולרוב יותר, מנוגדנים אלה נוכח ב-85% עד 95% מהחולים המאובחנים כסובלים מסוכרת מסוג a1, אולם שיעור זה משתנה עם גיל החולה, איכות הבדיקה והמוצא האתני של החולה[6]. אצל עד 10% מכלל חולי הסוכרת מסוג 1 לא נמצאו נוגדנים חיוביים בעת האבחון ואל לנו להחמיץ את הטיפול הנכון בחולים אלה - טיפול אינטנסיבי באינסולין כמקובל בכלל חולי סוכרת מסוג 1.
באופן טיפוסי סוכרת מסוג 1 מופיעה בנוכחות הפלוטיפים (Haplotypes) HLA-DR3,DQB1*0201 (המכונה גם DR3- DQ2) ו/או (DR4,DQB1*0302 (DR4-DQ8. קצב הרס תאי ביתא משתנה בין אנשים שונים. לרוב, ככל שהחולה צעיר יותר כך ההרס אלים יותר וההסתמנות חדה יותר, ועלולה להגיעה ביתר קלות לחמצת קטוטית סוכרתית (DKA). אחרים יכולים לחיות זמן רב עם היפרגליקמיה מתונה היכולה להידרדר בפתאומיות עקב גורם עקה (Stressor) כגון זיהום או חבלה.
בעוד שה-ADA מקבץ את כל החולים עם נוגדנים עצמיים כנגד אנטיגנים של תאי בטא תחת הקטגוריה של סוכרת מסוג a1, חולים עם נוגדנים עצמיים כנגד איי הלבלב שאינם מתייצגים עם קטוזיס מסווגים בנפרד תחת השם "סוכרת אוטו-אימונית חבויה של מבוגרים" (LADA ,Latent Autoimmune Diabetes of Adults), (המכונה לעתים גם "סוכרת מסוג 1.5", ו-"סוכרת מסוג 1 אטית-התקדמות")[8]. השאלה האם הסתמנות זו אכן מייצגת קטגוריה נפרדת של מחלה נתונה בוויכוח, אולם נראה כי לחולים אלה תכונות הנמצאות היכן שהוא בין סוכרת מסוג 1 ו-2. לחולי LADA קצב איטי יותר של ירידה ברמת C-peptide בהשוואה לזו של חולי סוכרת מסוג 1 מבוגרים אולם מהיר יותר מזה של חולי סוכרת מסוג 2[7].
בעוד שההאגודה האמריקאית לסוכרת מקבץ את כל החולים עם נוגדנים עצמיים כנגד אנגדים של תאי ביתא תחת הקבוצה של סוכרת סוג 1a, חולים עם נוגדנים עצמיים כנגד איי הלבלב שאינם מתייצגים עם קטוזיס סווגו לאחרונה בנפרד תחת השם: "סוכרת אוטואימונית חבויה של מבוגרים" (המכונה לעתים גם:"סוכרת סוג 1.5", ו-"סוכרת סוג 1 אטית-התקדמות") [5]. השאלה, האם הסתמנות זו אכן מייצגת קבוצה נפרדת של מחלה נתונה, בוויכוח אולם, נראה כי לחולים אלה תכונות הנמצאות היכן שהוא בין סוכרת סוג 1 ו-2. לחולי סוכרת אוטואימונית חבויה של מבוגרים קצב אטי יותר של ירידה ברמת פפטיד סי (C-peptide) בהשוואה לזו של חולי סוכרת סוג 1 מבוגרים אולם מהיר יותר מזה של חולי סוכרת סוג 2 [6]. גנים הקשורים לסיכון מוגבר (HLA- DR3, DR4, ו-DQB1*0201 ו-0302) שכיחים הרבה פחות בקרב חולי סוכרת אוטו-אימונית חבויה של מבוגרים בהשוואה לחולי סוכרת סוג 1 הטיפוסיים, אולם הגנים המגנים (DR2, DQB1*0301 ו-0602) שכיחים יותר בקרב חולי סוכרת אוטואימונית חבויה של מבוגרים בהשוואה לחולי סוכרת סוג 1 [8] [7]
אולם, הבדלים אלה יכולים להסביר את ההתפרצות המאוחרת של סוכרת אוטואימונית חבויה של מבוגרים רק באופן חלקי. בנוסף להם, ישנם מספר הבדלים בשכיחות הסוגים השונים של הנוגדנים העצמיים בין סוכרת סוג 1 וסוכרת אוטואימונית חבויה של מבוגרים. בהשוואה לסוכרת סוג 1, נוגדנים כנגד GAD וכנגד תאי איים שכיחים בהרבה בקרב חולי סוכרת אוטואימונית חבויה של מבוגרים בהשוואה לנוגדנים לאינסולין ונוגדנים כנגד טירוזין פוספטאזה של אינסולינומה ונשא אבץ 8 [9] כמו כן, מבין תת הקבוצות של נוגדנים כנגד GAD, תת הקבוצה IgG4 שכיחה יותר בקרב חולי סוכרת אוטואימונית חבויה של מבוגרים מאשר בקרב חולי סוכרת סוג 1 [10].
נוכחות סוג אחד בלבד של נוגדן-עצמי ו/או כייל נמוך של נוגדנים כנגד GAD נמצאת בזיקה לגיל מתקדם יותר, התקדמות אטית יותר של המחלה וסיכון נמוך יותר לתלות באינסולין. לעומת זאת, נוכחות מספר סוגי נוגדנים עצמיים ו/ או כייל גבוה של נוגדנים כנגד GAD נמצאת בזיקה לגיל צעיר יותר, קצב התקדמות מהיר יותר וסיכון גבוה יותר לתלות באינסולין ולשכיחות נמוכה יותר של תסמונת מטבולית [11][12].
הימצאות סוכרת אוטואימונית חבויה של מבוגרים מבין כלל החולים המאובחנים עם סוכרת חדשה משתנה באופן ניכר בין 28%-2%, כתלות בגאוגרפיה, הנטייה הגנטית, גורמים סביבתיים, מגדר, גיל בעת האבחנה ובדיקות נוגדנים. בצפון אירופה ואמריקה, כ-10%-5% מחולי הסוכרת החדשים שאינם זקוקים לאינסולין סובלים מסוכרת אוטואימונית חבויה של מבוגרים [13] [14] [15].
החברה האימונולוגית לסוכרת (IDS, Immunology of Diabetes Society) הציעה מדדים לאבחנת סוכרת אוטואימונית חבויה של מבוגרים:
- גיל > 35 (מעל 35).
- תוצאה חיובית בבדיקה אחת לפחות מארבעת הנוגדנים הנפוצים בחולי סוכרת סוג 1: נוגדנים עצמיים כנגד תאי איים, האנזים נגד-GAD, חלבון נלווה-אינסולינומה 2 ונוגדנים עצמיים כנגד אינסולין.
- ללא צורך בטיפול באינסולין בששת החודשים הראשונים לאחר האבחנה [16].
סוכרת סוג 1b
סוכרת סוג 1b, הנקראת גם סוכרת עלומה (Idiopathic), מתייחסת להרס לא-אוטואימוני של איי הלבלב המביא לבסוף לחמצת קטוטית סוכרתית. באופן טיפוסי לחולים אלה הופעה קלינית של סוכרת סוג 2.
מיעוט קטן מאוד של חולי סוכרת סוג 1 נכלל בקבוצה זו, כשרובם ממוצא אפריקאי או אסייתי. מחלה זו מורשת בצורה חזקה, אין לה כל סמן של אוטואימוניות ואינה בזיקה ל-HLA. מהלך הרס תאי ביתא משתנה, כאשר חלק מהחולים זקוקים לאינסולין באופן מוחלט כל הזמן וחלק אחר נזקק לאינסולין במידה משתנה.
כיוון שתסמונת זו עודנה מעורפלת, פותחו מערכות סיווג שונות נוסף לזו של האגודה האמריקאית לסוכרת על מנת לסווג קבוצת חולים מגוונת זו, אשר מצד אחד סובלת מחמצת קטוטית סוכרתית, אולם מצד שני אינה מתאימה למערך החזותי (Phenotype) הטיפוסי של סוכרת סוג 1. בין מערכות אחרות אלו נכללות מערכת המבוססת על מדד מסת הגוף (BMI, Body Mass Index), הסגלה של סיווג האגודה האמריקאית לסוכרת ומערכת Aβ.
שיטת הסיווג המבוססת על מדד מסת הגוף מחלקת את החולים בסוכרת המועדים לקטוזיס לרזים (28>BM1 ק"ג למ"ר), המדמים קלינית חולי סוכרת סוג 1 בעלי תפקוד ירוד של תאי ביתא ולשמנים (Obese) (BMI≥ 28 ק"ג למ"ר) המדמים קלינית חולי סוכרת סוג 2 עם תפקוד שמור של תאי ביתא [17].
הסגלה של סיווג האגודה האמריקאית לסוכרת מבחינה רטרוספקטיבית (Retrospective), בהתבסס על התלות ארוכת הטווח באינסולין, בין חולי סוכרת מועדת לקטוזיס התלויים באינסולין (KPD-ID,Insulin Dependent KPD) ושאינם תלויים באינסולין (KPD-NID, Non-insulin Dependent KPD). הן חולי סוכרת סוג 1a והן חולי KPD-ID מציגים מאפיינים קליניים של סוכרת סוג 1 עם תפקוד ירוד של תאי ביתא, בעוד שחולי KPD-NID מציגים מאפיינם קליניים של סוכרת סוג 2 עם תפקוד שמור של תאי ביתא במשך תקופה ארוכה [18].
מערכת Aβ משתמשת במערכת סיווג המבדילה בין ארבע תת קבוצות של חולים מועדים לקטוזיס בהתבסס על נוכחות או היעדר נוגדנים עצמיים ונוכחות או היעדר עתודה תפקודית של תאי ביתא, כנמדד על ידי רמת פפטיד סי בצום או בתגובה לגלוקגון (Glucagon) [19].
סוכרת סוג 2
ערך מורחב – סוכרת מסוג 2 - Type 2 Diabetes
צורה זו של סוכרת מהווה 95%-90% ממקרי הסוכרת. היא נקראה בעבר "סוכרת שאינה-תלויה באינסולין" (Non-insulin dependent diabetes) (שהינו בעצם שם מוטעה כיוון שחולים רבים נזקקים לאינסולין) או סוכרת מבוגרים (שגם הוא אינו מדויק, כיוון שהיא מופיעה גם בגילאים צעירים יותר ויותר). היא מאופיינת בתנגודת אינסולין עם הפרשת אינסולין שאינה מספיקה לפצות על תנגודת זו ויצור מוגבר של גלוקוז בכבד (HGO, Hepatic Glucose Output מוגבר). תנגודת האינסולין לרוב, אך לא תמיד, קשורה להשמנת יתר בטנית או עלייה ביחס מותן-ירך. ההיפרגליקמיה יכולה להתפתח באטיות לאורך שנים ולרוב אינה תסמינית. כאשר היא מאובחנת, שיעור מסוים של החולים פיתח כבר סיבוכי סוכרת. הסיכון לפתח צורה זו של סוכרת עולה עם השמנת יתר ומיעוט בפעילות גופנית [20]. הסיכון גם עולה עם הגיל ומחלה זו נתפסה באופן מסורתי כמחלה של אנשים מבוגרים בניגוד לסוכרת סוג 1. כיום, עם זאת, עקב העלייה בשכיחות השמנת היתר בקרב ילדים, בעיקר אלה מקרב מיעוטים אתניים, פחות ברור שילד עם סוכרת סובל מסוג 1. בקרב ילדים בארה"ב בגילאי 10 עד 19, מחצית מחולי הסוכרת ממוצא אפרו-אמריקאי והיספני ולמעלה ממחצית מהחולים ממוצא אסייתי/ איי האוקיינוס השקט וילידים אמריקאים סובלים מסוכרת סוג 2.
סוכרת סוג 2 מופיעה יותר בנשים שסבלו בעבר מסוכרת הריונית (GDM,Gestational Diabetes Mellitus): במחקר מבוסס אוכלוסיה גדול שיעור התפתחות סוכרת לאחר סוכרת הריונית עמד כמעט על 20% לאחר 9 שנים [21]. אנשים הסובלים מיתר לחץ דם ויתר שומנים בדם נמצאים גם הם בסיכון מוגבר לסוכרת מסוג 2, כיוון שיתר לחץ דם נמצא בזיקה לעלייה בסיכון הצולב (OR, Odds Ratio) של פי כמעט 5 לסוכרת ויתר שומנים בדם נמצא בזיקה לעלייה בסיכון הצולב של כמעט פי 4 בסיכון [22]. השכיחות שונה בקבוצות גזעיות/אתניות שונות. המחלה שכיחה יותר פי 6-2 באפרו-אמריקאים, אמריקאים ילידים, אינדיאנים מקבוצת פימה (Pima) ואמריקאים היספנים בארה"ב מאשר בלבנים [23]. מחלה זו מקושרת לעתים קרובות לנטייה גנטית חזקה, יותר מאשר בצורה האוטואימונית של סוכרת סוג 1. הסיכון לפתח סוכרת סוג 2 עומד על כ-40% בצאצא של הורה אחד הסובל מהמחלה, אולם הסיכון מתקרב ל-70% כאשר שני ההורים סובלים מסוכרת. עם זאת, הגנטיקה של סוכרת סוג 2 מסובכת ועדיין ללא הגדרה בצורה ברורה [24].
סוגי סוכרת ייחודיים אחרים
פגמים גנטיים בתאי ביתא
מספר צורות של סוכרת מקושרות לליקויים חד-גניים בתפקוד תאי ביתא. צורות סוכרת אלו מאופיינות לעתים קרובות בהופעת ההיפרגליקמיה בגיל צעיר, לרוב לפני גיל 25. הן מכונות "סוכרת נעורים המופיעה בבגרות" (MODY Maturity Onset Diabetes of the Young) ומאופיינות בהפרשת אינסולין לקויה עם פגם מזערי או לא קיים בפעילות האינסולין. הן מורשות בתבנית אוטוזומלית שלטת ואחראיות לאחד עד שני אחוזים ממקרי הסוכרת. איחור וטעות באבחנה כסוכרת סוג 1 או 2 נפוצים, אך אבחנה נכונה של MODY חשובה לחולים ומשפחותיהם כיוון שיש לה השלכות טיפוליות. קיימות גם בדיקות גנטיות אבחנתיות אשר זמינות לסוגים הנפוצים יותר של MODY [25]
עד כה זוהו ליקויים בשישה מיקומים (Loci) גנטיים בכרומוזומים שונים:
- גורם גרעיני של תאי כבד 4-אלפא (HNF4A, Hepatocyte Nuclear Factor-4-Alpha)
מוטציות בגן ל-HNF4A על כרומוזום 20 גורמות למצב המכונה MODY1 [26]. HNF4A מבוטא הן בכבד והן בתאי ביתא בלבלב. המנגנון המדויק בו הפגם ב-HNF4A גורם להיפרגליקמיה עדיין לא ברור, אולם נראה כפגם גנטי ראשוני בהפרשת אינסולין. החולים מתייצגים בצורה אופיינית עם היפרגליקמיה בתקופת ההתבגרות או בילדות המוקדמת. על אף תגובה התחלתית טובה לתרופות ממשפחת הסולפונילאוריאה (Sulfonylurea), החולים יכולים להזדקק לאינסולין עם התקדמות הליקוי ההפרשתי. חולים אלה נמצאים בסיכון לסיבוכים בכלי דם קטנים וגדולים (Microvascular and macrovascular) כמו חולי סוכרת מסוג 1 ו-2. על אף של-HNF4A - תפקיד חשוב ביצור הכבדי של ליפופרוטאין (Lipoprotein) וחלבוני קרישה, תפקודים אלה לא נפגעים בסוג זה של סוכרת.
- גן גלוקוקינאז (Glucokinase)
למעלה מתריסר מוטציות בגן לגלוקוקינאז על כרומוזום שבע תוארו וכונו MODY2. ליקויים בביטוי גלוקוקינאז, שפועל כחיישן גלוקוז, מביאים לסף גבוה יותר להפרשת אינסולין בתגובה לגלוקוז. ההיפרגליקמיה שנוצרת הינה לרוב יציבה, קלה וללא זיקה לסיבוכים בכלי-דם הנמצאים בסוגים אחרים של סוכרת [27].
- גורם גרעיני של תאי כבד 1-אלפא (HNF1A, Hepatocyte Nuclear Factor-1-Alpha)
אחת ממספר מוטציות בגן HNF1A על כרומוזום 12 נקראת MODY3. צורה זו של סוכרת נפוצה יותר בקרב חולים אירופאיים. HNFIA הוא מגביר-ביטוי (Transactivator) של גן אינסולין בתאי ביתא. מוטציות ב-HNF1A יכולות לגרום להפרשת אינסולין לא תקינה וכן לגרום לסף כלייתי נמוך לגלוקוז. על כן, קודם להופעת הסוכרת, ניתן למצוא בנשאי המוטציה סוכר בשתן (Glycosuria) בתגובה להעמסת סוכר. בדיקת רמת סוכר בשתן שעתיים לאחר העמסת סוכר יכולה לשמש כבדיקת סקר בילדים של נשאי המוטציה ולהתוות את הצורך בהערכה נוספת [28].
- גורם מקדם אינסולין 1 (IPF1, 1 Insulin Promoter Factor)
מוטציות בגן IPF1 יכולות לגרום ל-MODY4 דרך הפחתת קישור החלבון למקדם לגן האינסולין ומשפיע על גורם הגדילה הפיברובלסטי (Fibroblast growth factor) בתאי ביתא [29] מוטציות חמורות פחות ב-IPF1 יכולות להביא לנטייה להופעת סוכרת סוג 2 בגיל המבוגר [30].
- גורם גרעיני של תאי כבד 1-ביתא ,(HNF1B Hepatocyte Nuclear Factor-1-Beta)
מוטציות בגן HNFIB יוצרות את התסמונת MODY5. קיימת קשת קלינית נרחבת הקשורה למוטציות ב-HNF1B. מאפיינים אחרים הקשורים למוטציה זו כוללים דלדול (Atrophy) לבלב (בבדיקת טומוגרפיה ממוחשבת), הפרעה בהתפתחות הכליות, אי ספיקת כליות מתקדמת-לאטה, חסר מגנזיום בדם (Hypomagnesemia), רמת אמינוטרנספרזות מוגברת והפרעות באברי המין. בנוסף, חולים מסוימים מציגים מערך חזותי המתאים למחלת כליה משפחתית מסוג: נפרופתיה משפחתית היפראוריצמית של גיל הנעורים (Familial juvenile hyperuricemic nephropathy) [31].
- גורם התמיינות עצבי-1 (1-Neurogenic differentiation factor)
מוטציות בגן גורם התמיינות עצבי-1 (הנקרא גם NEUROD1 או BETA2) הן הגורם ל-M0DY6.NEUROD1 משחק תפקיד חשוב גם בהתפתחות הלבלב האנדוקריני. [32]
פגמים גנטיים אחרים בתאי הביתא יכולים להימצא במוטציות נקודתיות בדנ"א המיטוכונדריאלי, שנמצאו קשורות לסוכרת וחירשות. נגע זהה מופיע בתסמונת MELAS (מחלת שריר מיטוכונדריאלית [Mitochondrial myopathy], אנצפלופתיה [Encephalopathy], חמצת חלב [Lactic acidosis] ותסמונת דמוית שבץ [Stroke-like syndrome]); עם זאת, סוכרת אינה חלק מתסמונת זאת, עובדה המרמזת שמדובר בביטוי חזותי שונה של נגע גנטי זה.
הפרעות גנטיות המביאות להיעדר יכולת להפוך את קדם-אינסולין לאינסולין זוהו במספר משפחות והן מורשות בתבנית אוטוזומלית שלטת. ליקוי זה מביא לאי-סבילות קלה לגלוקוז. במקביל, ייצור מולקולות אינסולין מוטנטי, שבעקבותיהן נפגעת קשירת מולקולות האינסולין לקולטן, זוהו גם כן במספר משפחות ונמצאו בזיקה להורשה אוטוזומלית ופגיעה קלה בלבד ואף ללא פגיעה כלל בחילוף החומרים של הגלוקוז.
פגמים גנטיים בפעילות אינסולין
ישנם גורמים חריגים לסוכרת הנובעים מהפרעות גנטיות בפעילות אינסולין. הפרעות חילוף החומרים הקשורות למוטציות בקולטן אינסולין יכולות לנוע בין עודף אינסולין בדם (Hyperinsulinemia) והיפרגליקמיה קלה, ועד לסוכרת חמורה. חלק מהאנשים עם מוטציות אלו יכולים לסבול מהתכהות קפלים (Acanthosis nigricans). נשים יכולות לסבול מוירליזציה (Virilization) ומשחלות מוגדלות וכיסתתיות (Cystic). בעבר, התסמונת נקראה תנגודת לאינסולין סוג A (Type A insulin resistance).
לפרקואניזם (Leprechaunism) ותסמונת רבסון-מנדנהול (Rabson-Mendenhall) הן שתי תסמונות ילדות בעלות מוטציות בגן לקולטן לאינסולין הגורמות לשינויים בתפקוד הקולטן לאינסולין ותנגודת קיצונית לאינסולין. הראשונה מאופיינת בתווי פנים טיפוסיים ולרוב קטלנית עוד בינקות, בעוד שהאחרונה קשורה להפרעות בשיניים וציפורניים ושגשוג יתר של בלוטת האצטרובל (Pineal gland). לא ניתן להדגים שינויים במבנה או בתפקוד קולטן אינסולין ועל כן נראה כי הליקוי(ים) חייב(ים) להיות במסלול האיתות שלאחר הקולטן [33][34].
מחלות של הלבלב האקסוקריני (Exocrine)
ראו גם – כירורגיה של הלבלב
כל תהליך ההורס את הלבלב באופן מפושט יכול להביא לסוכרת. תהליכים נרכשים כוללים דלקת לבלב, חבלה, זיהום, כריתת לבלב וסרטן הלבלב. הנזק ללבלב חייב להיות נרחב על מנת שתופיע סוכרת, פרט למקרה של אדנוקרצינומה (Adenocarcinoma) בו גם כאשר רק חלק קטן של הלבלב מעורב היא יכולה להיות קשורה לסוכרת, מה שמציע שישנו מנגנון אחר פרט להפחתת כמות תאי הביתא. לכן במקרה של הופעה פתאומית או החמרה פתאומית של סוכרת באדם מבוגר וללא גורמים ברורים אחרים יש לשקול אפשרות של התפתחות סרטן של הלבלב. לייפת כיסתית (Cystic fibrosis) והמוכרומטוזיס (Hemochromatosis) יכולות גם הן להרוס תאי ביתא ולפגוע בהפרשת אינסולין.
בקרב חולים הסובלים ממחלה של הלבלב האקסוקריני, הסבירות לסוכרת גבוהה יותר בקרב אלה עם עבר משפחתי של סוכרת סוג 1 או 2. תצפית זו מציעה שלירידה סמויה בעתודה הלבלבית או בתגובתיות לאינסולין יש תפקיד בהגדלת הסיכון לסוכרת ברורה בחולים עם אי-ספיקת לבלב.
מחלות של מערכת ההפרשה הפנימית (Endocrinopathies)
מספר הורמונים כגון הורמון גדילה, קורטיזול (Cortisol), גלוקגון ואפינפרין (Epinephrine) נוגדים את פעילות האינסולין. סוכרת יכולה להופיע כאשר ישנן כמויות עודפות של הורמונים אלה כגון באקרומגליה (Acromegaly), תסמונת קושינג (Cushing) עקב מחלה של יותרת המוח, יותרת הכליה או מחמת טיפול באמצעות גלוקוקורטיקואידים, בגלוקגונומה או בפאוכרומוציטומה (Pheochromocytoma). הסוכרת מופיעה לרוב באנשים עם פגעים קודמים בהפרשת אינסולין וההיפרגליקמיה נעלמת כאשר עודף ההורמון נעלם [35][36][37].
סוכרת מושרית-תרופות
תרופות רבות יכולות לפגוע בסבילות גלוקוז דרך הפחתת הפרשת אינסולין, חיזוק תנגודת אינסולין או הגברת יצור גלוקוז בכבד. התרופות הנפוצות יותר כוללות גלוקוקורטיקואידים, גלולות למניעת היריון, נוגדי יתר לחץ דם כגון חסמי ביתא (Beta blockers), משתנים מקבוצת התיאזיד (Thiazides) ו-Сlonidine, תרופות להפחתת כולסטרול כגון סטטינים (Statins) ו-Tredaptive (Nicotinic acid). תרופות אחרות כוללות תרופות נוגדות דחיית שתל כגון: Tacrolimus ו-Ciclosporin, מעכבי פרוטאזה (Protease inhibitors) המשמשים לטיפול בנגיף הכשל החיסוני האנושי (HIV, Human Immunodeficiency Virus), תרופות אנטיפסיכוטיות לא-טיפוסיות כגון Clozapine ו-Olanzapine, מסייעים (Agonists) של הורמון משחרר גונדוטרופין (Gonadotropin releasing hormone) ו-Pentamidine [38].
זיהומים
ראו גם – זיהומים בחולי סוכרת - Infections in diabetic patients
נגיפים מסוימים קושרו להרס תאי ביתא. סוכרת מופיעה בחולי אדמת מולדת, על אף שלמרבית חולים אלה יש HLA וסמנים חיסוניים האופייניים לסוכרת סוג 1. בדיקה קפדנית שלאחר המוות לא מצאה עדות כל שהיא לזיהום חריף או מתמיד על ידי נגיף קוקסקי (Coxsackie), אפשטין-באר (Epstein-Barr), חזרת (Mumps) או נגיף ציטומגלו (Cytomegalovirus) ברקמת הלבלב של 75 חולים שנפטרו מספר שבועות לאחר שפיתחו סוכרת סוג 1. זיהום כרוני בנגיף דלקת כבד C קושר להיארעות מגוברת של סוכרת, אולם אין ודאות שמדובר בקשר סיבתי.
צורות לא שכיחות של סוכרת מתווכת-חיסון
תסמונת האיש הנוקשה (Stiff-man syndrome) היא הפרעה אוטואימונית של מערכת העצבים המרכזית המאופיינת בנוקשות שרירי השלד הצירי (Axial) עם עוויתות כואבות. לרוב לחולים כייל גבוה של נוגדנים עצמיים כנגד GAD וכשליש מבניהם מפתחים סוכרת [39].
נוגדנים כנגד הקולטן לאינסולין יכולים לגרום לסוכרת דרך קישור לקולטן אינסולין וכך לחסום את האינסולין מלהקשר לקולטן שלו ברקמות המטרה. נוגדנים אלה יכולים להיות מסייעים או נוגדים (Antagonists) ולהביא להיפו- או להיפרגליקמיה. כמו במצבים אחרים של תנגודת אינסולין קיצונית, חולים עם נוגדנים כנגד קולטן אינסולין סובלים פעמים רבות מהתכהות קפלים. בעבר נקראה תסמונת זו תנגודת אינסולין סוג B (Type B insulin resistance). [40]
תסמונות גנטיות אחרות הקשורות לעתים לסוכרת
תסמונות גנטיות רבות מלוות בהיארעות מוגברת של סוכרת. ביניהן נכללות התסמונות כרומוזומליות על שם דאון (Down), קליינפלטר (Klinefelter) וטרנר (Turner). תסמונת וולפרם (Wolfram) היא הפרעה אוטוזומלית נסגת (Recessive) המאופיינת בסוכרת חסרת-אינסולין והיעדר תאי ביתא באוטופסיה. ביטויים נוספים כוללים סוכרת תפלה (Diabetes insipidus) תת פעילות תאי המין, דלדול עצב הראיה וחירשות עצבית.
סוכרת הריונית (Gestational diabetes mellitus)
ערך מורחב – סוכרת והיריון
היריון מאופיין כתקופה של תנגודת אינסולין מוגברת. תנגודת מוגברת זו נובעת הן מתנגודת אינסולין המושרת על ידי הורמונים נוגדי-אינסולין המופרשים מהשליה במהלך ההיריון [לדוגמה אסטרוגן, פרולקטין, סומטוממוטרופין כוריוני אנושי (Human chorionic somatomammotropin), קורטיזול ופרוגסטרון ] והן מעלייה באגירת השומן, ירידה בפעילות הגופנית ועלייה בצריכה הקלורית, באם מופיעים לרוב במהלך ההיריון. כאשר הלבלב אינו יכול לענות על דרישה מוגברת זו לאינסולין מתפתחת סוכרת. מוערך שבכ-7% מכלל ההריונות (14%-1%, כתלות באוכלוסיה הנבדקת) מתפתחת סוכרת הריונית, לרוב במהלך השליש השני או השלישי.
השלכות טיפוליות של סיווג סוגי הסוכרת
הטיפול בסוכרת בנקודת זמן זו הנו סוג של אומנות, כיוון שחסרים לנו הכלים לבדוק בצורה מדויקת במרפאה את רמת התנגודת לאינסולין או את יכולת ההפרשה שנותרה בתאי הביתא. תנגודת לאינסולין יכולה להשתנות לאורך זמן, בהינתן שינויים בעקה, מחלה, תרופות או משקל. התפקוד ההפרשתי יכול להשתנות גם הוא, כאשר הרעילות מגלוקוז מטופלת, או כפי שנלמד מה-UKPDS (United Kingdom Prospective Diabetes Study), עצם חלוף הזמן מוביל לירידה בתפקוד תאי ביתא.
עם זאת, האבחנה הנכונה היא חיונית לאור ההשלכות הטיפוליות שלה. לדוגמה, חולי סוכרת אוטואימונית חבויה של מבוגרים, המאובחנים בטעות כסובלים מסוכרת סוג 2, ועל כן עלולים לקבל תרופות ממשפחת הסולפונילאוריאה, המאיצה את הירידה בתפקוד תאי ביתא [41].
דוגמה נוספת לחשיבות האבחנה הנכונה היא חולי MODY, אשר גם הם פעמים רבות מסווגים בטעות כסובלים מסוכרת סוג 2. חולים עם מוטציה בגן לגלוקוקינאז, לדוגמה, יכולים להיות מטופלים פעמים רבות בעזרת שינויי תזונה בלבד.
דוגמה נוספת אפשר למצוא בחולי דלקת לבלב כרונית המפתחים סוכרת כסיבוך. מחלתם נראית כסוכרת סוג 2, אולם הטיפול בהם דומה יותר לזה של סוכרת סוג 1, עם שונות גדולה ברמת גלוקוז עקב חסר אינסולין וכן גלוקגון.
אחד המצבים הנפוצים יחסית המערימים קושי באבחון הנו חולה צעיר עם סוכרת חדשה שלא ברור האם מדובר בסוכרת מסוג 1 או סוכרת מסוג 2. בין הסמנים שנתן להיעזר בהם לצורך בצוע האבחנה הם: משקלו של החולה, גילו, נוכחות מרכיבים אחרים של התסמונת המטבולית, סיפור משפחתי של מחלת סוכרת - גיל הופעתה והטיפול בה, נוכחות נוגדנים, סיפור אישי או משפחתי של מחלות אוטואימוניות, רמות פפטיד C ועוד. אולם למרות כל הנ"ל ישנם חולים שהאבחנה בין סוכרת סוג 1 ל-2 עדיין נשאר לוט בערפל. חשוב לזכור שעבור חולים אלה, כאשר הם מאובחנים לראשונה עם רמות גלוקוז גבוהות מאוד ולעתים קרובות אף תסמיניים, הטיפול הנכון עבורם, לפחות לזמן מוגבל, הוא טיפול מועצם באינסולין, ללא קשר לאבחנתם.
- מסיבות אלו, חשוב שהרופא המטפל יהיה מודע לסיווג הסוגים השונים של סוכרת והטיפול המתאים לכל סוג.
דגשים חשובים על סיווג סוכרת
- לאבחון סוג הסוכרת יכולה להיות השפעה מהותית על הטיפול ולכן יש חשיבות לאבחון נכון.
- כ-95%-90% מחולי סוכרת סובלים מסוכרת מסוג 2, כ-5% מסוכרת מסוג 1 ואחוזים בודדים סובלים מסוגים נדירים אחרים.
- בכ-90% מחולי סוכרת מסוג 1a ניתן למצוא נוגדנים באבחנה (נגד GAD, נגד חלבון נלווה אינסולינומה 2, נגד אינסולין, נגד נשא אבץ 8). למספר הנוגדנים, סוג הנוגדנים ולרמתם יש משמעות פרוגנוסטית.
- הדרישות לאבחנה של סוכרת אוטואימונית חבויה של מבוגרים הם: חולים מעל גיל 35, עם נוגדנים חיוביים (לרוב נוגד-GAD) שאינם נזקקים לטיפול באינסולין בחצי השנה הראשונה לאחר איבחונם.
- חשוב לאבחן חולי סוכרת אוטואימונית חבויה של מבוגרים מכיוון שטיפול בסולפנילאוריאה עלול להחיש את החמרת מחלתם ולכן מומלץ להמנע מטפול בסולפנילאוריאה בחולים אלה.
- אבחון גנטי בתחום הסוכרת דרוש בדרך כלל רק בעת חשד לקיומה של תסמונת חד-גנית יחודית.
- סוכרת נעורים המופיעה בבגרות, הן קבוצה מגוונת של תסמונות המתאפיינות בתורשה שלטת, היפרגליקמיה בגיל צעיר (לרוב לפני גיל 25), ונגרמות מפגיעה גנטית יחודית בהפרשת האינסולין.
- חולים הלוקים ב-1-MODY מגיבים בד"כ לטיפול בסולפנילאוריאה אך לעתים נזקקים לטיפול באינסולין. חולים הלוקים ב 2-MODY לעתים קרובות לא נזקקים לטיפול תרופתי כלל ובד"כ לא סובלים מסיבוכי סוכרת.
- כאשר עולה הספק בקשר לאבחנת סוג הסוכרת אצל חולה מסוים יש להיעזר בגילו של החולה בעת האבחנה, משקלו, נוכחות מרכבים אחרים של התסמונת המטבולית, סיפור משפחתי של סוכרת כולל גיל האיבחון והטיפול בה, סיפור אישי או משפחתי של מחלות אוטואימוניות ורמות הגלוקוז וההמוגלובין המסוכרר בעת האבחנה.
- בכל החולים המאובחנים לראשונה עם ערכי גלוקוז קיצוניים ו/או תסמני היפרגלקמיה, ללא קשר לסוג הסוכרת ממנה הם סובלים, יש לשקול טיפול באינסולין, לפחות לתקופה מוגבלת.
ביבליוגרפיה
- ↑ Purnell JQ, Dev RK, Steffes MW, Cleary PA, Palmer JP, Hirsch IB, Hokanson JE, Brunzell JD. Relationship of family history of type 2 diabetes, hypoglycemia, and autoantibodies to weight gain and lipids with intensive and conventional therapy in the Diabetes Control and Complications Trial. Diabetes. 2003 Oct;52(10):2623-9.
- ↑ Diagnosis and classification of diabetes mellitus. American Diabetes Association. Diabetes Care. 2019;42(Suppl. 1):S13-S28.
- ↑ 3.0 3.1 Thomas CC, Philipson LH. Update on diabetes classification. Med Clin North Am. 2015 Jan;99(1):1-16. doi: 10.1016/j. mcna.2014.08.015. Review.
- ↑ DIAMOND Project group. Inceidence and trends of childhood type 1 diabetes worldwide 1990-1999. Diabet Medicine 2006; 23: 857-66.
- ↑ 5.0 5.1 Harjutsalo V, Sjoberg L,Tuomilehto J. Time trends in the incidence of type 1 diabetes in Finnish children: a cohort study. Lancet 2008; 371:1777-82 שגיאת ציטוט: תג
<ref>בלתי־תקין; השם "הערה5" הוגדר מספר פעמים עם תוכן שונה- ↑ 6.0 6.1 6.2 Marian Rewers. Challenges in diagnosing type 1 diabetes in different populations. Diabetes Metabolism Journal 2012; 36:90- 97. שגיאת ציטוט: תג
<ref>בלתי־תקין; השם "הערה6" הוגדר מספר פעמים עם תוכן שונה- ↑ 7.0 7.1 7.2 Borg H, Gottsater A, Fernlund P, Sundkvist G. A 12-year prospective study of the relationship between islet antibodies and beta-cell function at and after the diagnosis in patients with adult-onset diabetes. Diabetes. 2002;51:1754-1762. שגיאת ציטוט: תג
<ref>בלתי־תקין; השם "הערה8" הוגדר מספר פעמים עם תוכן שונה- ↑ 8.0 8.1 Naik RG, Palmer JP. Latent autoimmune diabetes in adults (LADA). Rev EndocrMetabDisord. 2003;4(3):233. שגיאת ציטוט: תג
<ref>בלתי־תקין; השם "הערה7" הוגדר מספר פעמים עם תוכן שונה- ↑ Cervin C, Lyssenko V, Bakhtadze E, Lindholm E, Nilsson P, Tuomi T, Cilio CM, Groop L.Diabetes. 2008 May;57(5):1433-7. Genetic similarities between latent autoimmune diabetes in adults, type 1 diabetes, and type 2diabetes. 2008 May;57(5):1433-7.
- ↑ Hillman M, Torn C, Thorgeirsson H, Landin-Olsson M. IgG4-subclass of glutamic acid decarboxylase antibody is more frequent in latent autoimmune diabetes in adults than in type 1 diabetes. Diabetologia. 2004 Nov;47(11):1984-9.
- ↑ Hillman M, Torn C, Thorgeirsson H, Landin-Olsson M. IgG4-subclass of glutamic acid decarboxylase antibody is more frequent in latent autoimmune diabetes in adults than in type 1 diabetes.Diabetologia. 2004;47:1984-1989.
- ↑ van Deutekom AW, Heine RJ, Simsek S. The islet autoantibody titres: their clinical relevance in latent autoimmune diabetes in adults (LADA) and the classification of diabetes mellitus. Diabet Med.2008;25:117-125.
- ↑ Pozzilli P, Di Mario U. Autoimmune diabetes not requiring insulin at diagnosis (latent autoimmune diabetes of the adult): definition, characterization, and potential prevention.Diabetes Care 2001; 24 : 1460-1467.
- ↑ Turner R, Stratton I, Horton V, Manley S, Zimmet P, Mackay IR et al . UKPDS 25: autoantibodies to islet-cell cytoplasm and glutamic acid decarboxylase for prediction of insulin requirement in type 2 diabetes. UK Prospective Diabetes Study Group. Lancet 1997; 350 1288-1293.
- ↑ Davis TM, Wright AD, Mehta ZM, Cull CA, Stratton IM, Bottazzo GF et al . Islet autoantibodies in clinically diagnosed type 2 diabetes: prevalence and relationship with metabolic control (UKPDS 70). Diabetologia 2005; 48: 695-702.
- ↑ Naik RG, Brooks-Worrell BM, Palmer JP. Latent autoimmune diabetes in adults. J Clin Endocrinol Metab. 2009;94:4635-4644.
- ↑ Umpierrez GE, Woo W, Hagopian WA, Isaacs SD, Palmer JP, Gaur LK, Nepom GT, Clark WS, Mixon PS, Kitabchi AE . Immuno-genetic analysis suggests different pathogenesis for obese and lean African-Americans with diabetic ketoacidosis. Diabetes Care. 1999;22(9):151
- ↑ Mauvais-Jarvis F, Sobngwi E, Porcher R, Riveline JP, Kevorkian JP, Vaisse C, Charpentier G, Guillausseau PJ, Vexiau P, Gautier JF. Ketosis-prone type 2 diabetes in patients of sub-Saharan African origin: clinical pathophysiology and natural history of beta-cell dysfunction and insulin resistance. Diabetes. 2004;53(3):645.
- ↑ Maldonado M, Hampe CS, Gaur LK, D'Amico S, Iyer D, Hammerle LP, Bolgiano D, Rodriguez L, Rajan A, Lernmark A, Balasu-bramanyam A. Ketosis-prone diabetes: dissection of a heterogeneous syndrome using an immunogenetic and beta-cell functional classification, prospective analysis, and clinical outcomes. J Clin Endocrinol Metab. 2003;88(11):5090
- ↑ Sullivan PW, Morrato EH, Ghushchyan V, Wyatt HR, Hill JO. Obesity, inactivity, and the prevalence of diabetes and diabetes-related cardiovascular comorbidities in the U.S., 2000-2002. Diabetes Care. 2005;28(7):1599.
- ↑ Feig DS, Zinman B, Wang X, Hux JE.Risk of development of diabetes mellitus after diagnosis of gestational diabetes. CMAJ. 2008;179(3):229.
- ↑ Bays HE, Bazata DD, Clark NG, et al. Prevalence of self reported diagnosis of diabetes mellitus and associated risk factors in a national survey in the US population: SHIELD (Study to Help Improve Early evaluation and management of risk factors Lead¬ing to Diabetes). BMC Public Health. 2007;7:277.
- ↑ Shai I, Jiang R, Manson JE, Stampfer MJ, Willett WC, Colditz GA, Hu FB.Ethnicity, obesity, and risk of type 2 diabetes in women: a 20-year follow-up study. Diabetes Care. 2006;29(7):1585
- ↑ Leif Groop and ValeriyaLyssenko. Genes and type 2 diabetes mellitus. CURRENT DIABETES REPORTS .Volume 8, Number 3 (2008), 192-197.
- ↑ Thanabalasingham G, Owen KR. Diagnosis and management of maturity onset diabetes of the young (MODY). BMJ 2011; 343:d6044
- ↑ Yamagata K, Furuta H, Oda N, Kaisaki PJ, Menzel S, Cox NJ, Fajans SS, Signorini S, Stoffel M, Bell GI.Mutations in the hepato-cyte nuclear factor-4alpha gene in maturity-onset diabetes of the young (MODY1). Nature. 1996;384(6608):458
- ↑ Velho G, BlancheH, Vaxillaire M, Bellanne-Chantelot C, Pardini VC, Timsit J, Passa P, Deschamps I, Robert JJ, Weber IT, Ma-rotta D, Pilkis SJ, Lipkind GM, Bell GI, Froguel P.Identifi cation of 14 new glucokinase mutations and description of the clinical profile of 42 MODY-2 families. Diabetologia. 1997;40(2):217.
- ↑ Stride A, Ellard S, Clark P, Shakespeare L, Salzmann M, Shepherd M, Hattersley AT. Beta-cell dysfunction, insulin sensitivity, and glycosuria precede diabetes in hepatocyte nuclear factor-1alpha mutation carriers. Diabetes Care. 2005;28(7):1751
- ↑ Hart AW, Baeza N, Apelqvist A, Edlund H . Attenuation of FGF signalling in mouse beta-cells leads to diabetes. Nature. 2000;408(6814):864.
- ↑ Hani EH, Stoffers DA, Chevre JC, Durand E, Stanojevic V, Dina C, Habener JF, Froguel P. Defective mutations in the insulin promoter factor-1 (IPF-1) gene in late-onset type 2 diabetes mellitus. J Clin Invest. 1999;104(9):R41.
- ↑ Bellanne-Chantelot C, Chauveau D, Gautier JF, Dubois-Laforgue D, Clauin S, Beaufils S, Wilhelm JM, Boitard C, Noel LH, Velho G, Timsit J. Ann Intern Med. 2004;140(7):510.
- ↑ Kristinsson SY, Thorolfsdottir ET, Talseth B, Steingrimsson E, Thorsson AV, Helgason T, Hreidarsson AB, Arngrimsson R. MODY in Iceland is associated with mutations in HNF-1alpha and a novel mutation in NeuroD1. Diabetologia. 2001;44(11):2098
- ↑ Kahn CR, Flier JS, Bar RS, Archer JA, Gorden P, Martin MM, Roth J. The syndromes of insulin resistance and acanthosisnigri-cans. Insulin-receptor disorders in man. N Engl J Med. 1976;294(14):739.
- ↑ Musso C, Cochran E, Moran SA, Skarulis MC, Oral EA, Taylor S, Gorden P.Clinical course of genetic diseases of the insulin receptor (type A and Rabson-Mendenhall syndromes): a 30-year prospective. Medicine (Baltimore). 2004;83(4):209.
- ↑ Ezzat S, Forster MJ, Berchtold P, Redelmeier DA, Boerlin V, Harris AG Acromegaly. Clinical and biochemical features in 500 patients. Medicine (Baltimore). 1994;73(5):233.
- ↑ Wermers RA, Fatourechi V, Wynne AG, Kvols LK, Lloyd RV The glucagonoma syndrome. Clinical and pathologic feature in 21 patients. Medicine (Baltimore). 1996;75(2):53.
- ↑ Stenstrom G, Sjostrom L, Smith U Diabetes mellitus in phaeochromocytoma. Fasting blood Glucose levels before and after surgery in 60 patients with phaeochromocytoma.. Acta Endocrinol (Copenh). 1984;106(4):511.
- ↑ Luna B, Feinglos MN. Drug-induced hyperglycemia. JAMA. 2001;286(16):1945
- ↑ Autoantibodies to GABA-ergic neurons and pancreatic beta cells in stiff-man syndrome. Solimena M, Folli F, Aparisi R, Pozza G, De Camilli P. N Engl J Med. 1990;322(22):1555
- ↑ Taylor SI. Lilly Lecture: molecular mechanisms of insulin resistance. Lessons from patients with mutations in the insulin-receptor gene. Diabetes. 1992;41(11):1473.
- ↑ Cabrera-Rode E, Perich P, Diaz-Horta O, Tiberti C, Molina G, Arranz C, Martin JM, Licea M, De Leiva AD, Puig-Domingo M, Dimario U.: Slowly progressing type 1 diabetes: persistence of islet cell autoantibodies is related to glibenclamide treatment. Autoimmunity 2002; 35: 469-474
המידע שבדף זה נכתב על ידי ד"ר מריאלה גלאנט, DMC - Diabetes Medical Center, תל אביב. ד"ר עופרי מוסנזון, היחידה לסוכרת, האגף הפנימי, ביה"ח האוניברסיטאי הדסה עין כרם, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק