הבדלים בין גרסאות בדף "עין יבשה - Dry eye"
| שורה 14: | שורה 14: | ||
}} | }} | ||
{{הרחבה|עין יבשה}} | {{הרחבה|עין יבשה}} | ||
| − | + | [[עין יבשה]] היא מחלה מולטיפקטוריאלית של הדמעות ושל פני שטח העין. שכבת הדמעות מגנה על פני שטח העין ומזינה אותם. פגיעה בתהליך הדינמי, הכולל יצירת דמעות והיעלמותן באמצעות אידוי, ספיגה וניקוז, מביאה לשינוי בהרכב הדמעות וגורמת לירידה ביציבות דוק הדמעות ולהיפר-אוסמולליות שלהן. העלייה באוסמולליות נחשבת לגורם מוביל לעין יבשה, לנזק לפני שטח העין ולתסמינים הנלווים. תלונות כגון תחושת גוף זר בעיניים, [[צריבה בעין|צריבה]], [[עין אדומה|אודם]], [[טשטוש ראייה|טשטוש בראייה]], [[רגישות לאור]] (Photophobia) ו[[דמעת]], הן הסיבה השנייה בשכיחותה לפנייה לרופא עיניים. | |
| + | |||
| + | במאמר זה נדון בדינמיקה של הדמעות, בפתופיזיולוגיה ובאבחון של עין יבשה ובטיפולים העומדים לרשותנו. | ||
==אפידימיולוגיה וגורמי סיכון== | ==אפידימיולוגיה וגורמי סיכון== | ||
| − | במחקרים אפידמיולוגים נמצא ששיעור הסובלים מעין יבשה הוא 33 | + | במחקרים אפידמיולוגים נמצא ששיעור הסובלים מעין יבשה הוא 14-33%{{כ}}{{הערה|שם=הערה1| The definition and classification of dry eye disease: Report of the definition and classification subcommittee of the international dry eye workshop (2007). Ocul Surf 2007; 5: 75–92.}}. עין יבשה גורמת לפגיעה באיכות החיים של הסובלים מהתופעה, למתח פסיכולוגי ולירידה של 11-35% בפרודוקטיביות ובפעילויות היומיומיות, כתלות בחומרת היובש{{הערה|שם=הערה2|Patel VD, Watanabe JH, Strauss JA, Dubey AT. Work productivity loss in patients with dry eye disease: an online survey. Curr Med Res Opin. 2011;27:1041-1048}}. בדרגת חומרה גבוהה של עין יבשה, המטופלים מדווחים על ירידה באיכות החיים, באותה רמה של הסובלים מ[[תעוקת חזה יציבה]] (Angina pectoris) ושל המטופלים ב[[דיאליזה]]. עלות המחלה נאמדת בכ-55 מיליארד דולר בשנה בארצות הברית. |
| − | בין גורמי הסיכון לעין יבשה ניתן למנות: גיל מבוגר, מגדר | + | בין גורמי הסיכון לעין יבשה ניתן למנות: גיל מבוגר, מגדר (בנשים שכיח יותר), [[שינויים הורמונליים]], מחלות סיסטמיות כמו [[סוכרת]] ו[[פרקינסון]], שימוש בעדשות מגע, נטילת תרופות סיסטמיות כגון [[אנטי היסטמינים]] (Antihistamines), [[אנטי כולינרגיים]], (Anticholinergics) [[אסטרוגן]] (Estrogen),{{כ}} [[t:Isotretinoin|Isotretinoin]]{{כ}}, [[חוסמי ספיגה מחדש של סרוטונין]] (Selective Serotonin Reuptake Inhibitors{{כ}}, SSRIs){{כ}}, [[t:Amiodarone|Amiodarone]] ו[[חומצה ניקוטינית]] (Nicotinic acid). טיפות עיניים המכילות חומרים משמרים, [[ניתוחי עיניים]] - בייחוד [[ניתוחי רפרקציה]], סביבה יבשה ועבודה ממושכת מול מחשב. |
== הדינמיקה של דוק הדמעות ותפקידיו== | == הדינמיקה של דוק הדמעות ותפקידיו== | ||
גרסה מ־15:56, 10 ביולי 2015
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| עין יבשה | ||
|---|---|---|
| Dry eye disease | ||
| ICD-10 | Chapter H 19.3 | |
| ICD-9 | 370.33 | |
| MeSH | D007638 | |
| יוצר הערך | ד"ר ישי פאליק ופרופ' אירית בכר | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – עין יבשה
עין יבשה היא מחלה מולטיפקטוריאלית של הדמעות ושל פני שטח העין. שכבת הדמעות מגנה על פני שטח העין ומזינה אותם. פגיעה בתהליך הדינמי, הכולל יצירת דמעות והיעלמותן באמצעות אידוי, ספיגה וניקוז, מביאה לשינוי בהרכב הדמעות וגורמת לירידה ביציבות דוק הדמעות ולהיפר-אוסמולליות שלהן. העלייה באוסמולליות נחשבת לגורם מוביל לעין יבשה, לנזק לפני שטח העין ולתסמינים הנלווים. תלונות כגון תחושת גוף זר בעיניים, צריבה, אודם, טשטוש בראייה, רגישות לאור (Photophobia) ודמעת, הן הסיבה השנייה בשכיחותה לפנייה לרופא עיניים.
במאמר זה נדון בדינמיקה של הדמעות, בפתופיזיולוגיה ובאבחון של עין יבשה ובטיפולים העומדים לרשותנו.
אפידימיולוגיה וגורמי סיכון
במחקרים אפידמיולוגים נמצא ששיעור הסובלים מעין יבשה הוא 14-33%[1]. עין יבשה גורמת לפגיעה באיכות החיים של הסובלים מהתופעה, למתח פסיכולוגי ולירידה של 11-35% בפרודוקטיביות ובפעילויות היומיומיות, כתלות בחומרת היובש[2]. בדרגת חומרה גבוהה של עין יבשה, המטופלים מדווחים על ירידה באיכות החיים, באותה רמה של הסובלים מתעוקת חזה יציבה (Angina pectoris) ושל המטופלים בדיאליזה. עלות המחלה נאמדת בכ-55 מיליארד דולר בשנה בארצות הברית.
בין גורמי הסיכון לעין יבשה ניתן למנות: גיל מבוגר, מגדר (בנשים שכיח יותר), שינויים הורמונליים, מחלות סיסטמיות כמו סוכרת ופרקינסון, שימוש בעדשות מגע, נטילת תרופות סיסטמיות כגון אנטי היסטמינים (Antihistamines), אנטי כולינרגיים, (Anticholinergics) אסטרוגן (Estrogen), Isotretinoin, חוסמי ספיגה מחדש של סרוטונין (Selective Serotonin Reuptake Inhibitors, SSRIs), Amiodarone וחומצה ניקוטינית (Nicotinic acid). טיפות עיניים המכילות חומרים משמרים, ניתוחי עיניים - בייחוד ניתוחי רפרקציה, סביבה יבשה ועבודה ממושכת מול מחשב.
הדינמיקה של דוק הדמעות ותפקידיו
המודל הנוכחי של מבנה דוק הדמעות הוא דו שכבתי וכולל שכבת ג'ל בעובי 11-3 מיקרון המכיל רכוזים יורדים של מוקוזה, ונמשך מהאפיתל אל השכבה השומנית החיצונית [3].
המוקוזה בג'ל מיוצרת על ידי תאי הגביע ואפיתל הלחמית והקרנית. בין מרכיביה מלחים, UREA, אנזימים, גלוקוז, לויקוציטים, אימונוגלובולינים ומוצין טרנסממברנלי היוצר שכבה הידרופילית שמגנה מלכלוך ומפתוגנים ומייצבת את דוק הדמעות. הנוזל בג'ל מיוצר בבלוטת הדמעות הראשית ובבלוטות המשניות ע"ש קראוס ווולפרינג ובקרונקל. בין מרכיביו: מים, אלקטרוליטים, ויטמינים, חלבונים, גורמי גדילה, הורמונים, ציטוקינים, נוגדנים ומרכיבים אנטי בקטריאלים אחרים כמו ליזוזומים, לקטופרין, ליפוקלין ודפנסין. שכבה מסככת זו מזינה את פני שטח העין, מספקת חמצן, חלבונים ומלחים לקרנית האוסקולרית וחיונית לשמירה על בריאות העין ולשלמות האפיתל. שכבת הג'ל מפחיתה את כוחות הגזירה בין העין והעפעפיים במצמוץ ובתנועת העין ומאפשרת הסטה של פתוגנים ולכלוך מפני שטח העין [4].
הציפוי השומני החיצוני של דוק הדמעות מיוצר ברובו בבלוטות המיבומיאן עם תרומה קטנה לבלוטות ע"ש מול וזייס ותיתכן תרומה מסוימת גם לבלוטות הדמעות ולאפיתל. פוספוליפידים וספינגוליפידים יוצרים שכבה מקוטבת דקה שחיצונית לה שכבה שומנית עבה יותר ומורכבת משומנים לא מקוטבים כמו טריגליצרידים ואסתרים של שעווה וסטרולים.
בנוסף לתפקידו במניעת אידוי של המרכיב המימי בדמעות, יוצר הציפוי השומני החיצוני גם משטח אופטי חלק, מפחית חדירות של פתוגנים ואבק ומפחית חדירות של שומני עור לדוק הדמעות העלולים לגרום לירידה ביציבותו. כמו כן הוא מוריד את מתח הפנים של השכבה המימית ומאפשר את ציפויה על ידי השכבה השומנית ובכך נמנעת זליגה של הדמעות על העור [5].
היצירה הרפלקסיבית והבסיסית של הדמעות מתווכת על ידי מערכת העצבים הסנסורית והמוטורית, באמצעות גירוי קצות העצבים בקרנית ובלחמית, וכן על ידי הורמונים וציטוקינים. פגיעה בכל אחד מהמרכיבים הללו תוביל לשינוי בהרכב הדמעות [6].
אידוי של הדמעות תלוי במרכיב השומני של הדמעות ומושפע מהסביבה. אידוי דמעות מואץ מקטין את יציבות דוק הדמעות ומעלה את האוסמולריות
ניקוז הדמעות דרך הפונקטומים ודרכי הדמעות מאפשר פינוי של פסולת תאית, רעלים, תאי דלקת ושאר חומרי פסולת מפני שטח העין. המצמוץ מניע את הדמעות לכיוון הפונקטומים ויוצר לחץ שלילי בתוך שק הדמעות המסייע לניקוז הדמעות עם פתיחת העין.
ספיגת הדמעות מתרחשת ברובה באפיתל של דרכי הדמעות עם תרומה קלה לספיגה בקרנית ובלחמית.
מעבר אוסמוטי של נוזלים דרך הקרנית והלחמית תורם 10% לאספקת הדמעות הכללית בעין שאינה יבשה אולם יכול להגיע אף ל50%- בעין יבשה.
פתופיזיולוגיה של עין יבשה וגורמי סיכון
ליצירת דוק דמעות תקין דרושה פעולה סינרגיסטית בין הבלוטות המפרישות את מרכיבי הדמעות העפעפיים לשטח פני העין. פגיעה בכל אחד ממרכיבים אלה עלולה לגרום לעין יבשה.
קיימת חלוקה לשתי קבוצות עיקריות של עין יבשה: 1. הפרשה מופחתת של הדמעות. 2. אידוי מוגבר של הדמעות (לעתים הבעיה משולבת). בשתי הקבוצות אוסמולריות הדמעות עולה וכתוצאה מכך נגרמת דלקת של פני שטח העין המובילה לסימפטומים ולסימנים - באופן ישיר על ידי הפעלת העצבים הסנסוריים, ובאופן עקיף על ידי המתווכים הדלקתיים והיפרסנסטיביות של המערכת הסנסורית.
הפרשה מופחתת של הדמעות נובעת מפגיעה בתפקוד בלוטות הדמעות או כתוצאה מהרס שלהן. קבוצה זו מחולקת לשתי תת קבוצות.
- פגיעה בבלוטת הדמעות כתוצאה מסינדרום שיוגרן - מחלה אוטואימונית סיסטמית הגורמת להסננה דלקתית של הבלוטה ולמוות תאי.
- פגיעה שאינה נובעת מסינדרום שיוגרן המיוחסת לרוב לחסימה של הבלוטה עקב שינויים תלויי גיל, אולם יכולות להיות סיבות נוספות כגון טרכומה, פמפיגואיד, כוויות, הסננת הבלוטה מאתיולוגיות שונות, סוכרת והרכבת עדשות מגע.
אידוי מוגבר של הדמעות נגרם לרוב מירידה בתפקוד בלוטות המיבומיאן האחראיות על הפרשת המרכיב השומני של הדמעות, אולם יכול ליהגרם גם עקב הרכבת עדשות מגע, שימוש בטיפות עיניים עם חומרים משמרים כמו Benzalkonium chloride–וBAK עקב אפקט דטרגנטי, שינויים מבניים בעפעפיים וירידה בתכיפות המצמוץ. ירידה בציפוי השומני של הדמעות מעלה עד פי ארבעה את קצב האידוי [7]. לסביבה השפעה ניכרת על אידוי הדמעות ותלויה בטמפרטורת האוויר, בתנועתו ובאחוז הלחות בו.
קצב שחלוף (Turnover) הדמעות במטופלים עם הפרשה מופחתת של הדמעות הוא מחצית הקצב במטופלים שבהם אידוי הדמעות מוגבר.
אוסמולליות ואוסמולריות של דוק הדמעות
אוסמולליות מוגדרת כסך החלקיקים המומסים בקילוגרם תמיסה בלי קשר לצורתם, לגודלם או למטענם. אוסמולריות מוגדרת כמספר האוסמולים בליטר ועל כן תלויה בטמפרטורה. אוסמולריות הדמעות נמוכה במעט מהאוסמולליות והפרש זה נחשב לזניח קלינית. על כן, במאמרים רבים משתמשים במושג "אוסמולריות" שהפך למטבע הלשון הנהוגה (אנו השתמשנו בשני המושגים כדי לשמור על נאמנות למקור).
אוסמולליות של דוק הדמעות מהווה מדד למאזן בין ייצור הדמעות לניקוזן, ספיגתן והאידוי שלהן. אוסמולליות הדמעות נקבעת בעיקר על ידי האלקטרוליטים בשכבת הג'ל, עם תרומה מועטה לחלבונים ולסוכרים. האלקטרוליטים שומרים על שלמות האפיתל ומקנים תכונות של בופר ל-pH של הדמעות[8].
הערך הממוצע של אוסמולליות בעיניים בריאות הוא 302immol/kg. האוסמולליות של הדמעות אינה אחידה בנקודות שונות על פני העין ובין מניסקוס הדמעות התחתון ל-cul-de-sac. האוסמולליות יורדת אחרי עצימת עפעפיים ממושכת ושינה. נצפתה גם מגמת עלייה באוסמולליות במהלך היום. אין הבדל משמעותי באוסמולריות בין גברים לנשים. לגיל השפעה על האוסמולליות, ייתכן שבעקבות השינויים בקצב הפרשת הדמעות ואידויין [9].
אוסמולליות בעין יבשה
ב-WORKSHOP של עין יבשה ב-2007 צורפה היפראוסמולריות של הדמעות כאחד מהגורמים העיקריים להתפתחות עין יבשה [1]. היפראוסמולריות של הדמעות יכולה להקדים את הסימנים הקליניים האובייקטיביים. העדר קורלציה חד משמעית בין הסימפטומים לסימנים קליניים אובייקטיביים מביאה לעתים לאבחון עין יבשה על פי הסימפטומים גם בהעדר סימנים אובייקטיביים.
טווחי נורמה לאוסמולליות הדמעות: עין נורמלית עד 312, יובש קל בטווחים שבין 312 ל-323 ועין יבשה מעל mmol/kgו323. במטה-אנליזה נמצא ערך סף של mmol/kg 316 עם רגישות של 89% באבחון עין יבשה [10]. יש להדגיש שמחקרים שונים מודדים אוסמולליות במכשירים שונים המבוססים על עקרונות מדידה שונים ומכאן גם ההבדל בתוצאות המדווחות.
אידוי הדמעות גורם להידקקות של דוק הדמעות בנקודות שונות יותר מאשר אחרות על פני שטח העין ומביא בכך לעלייה נקודתית באוסמולריות הרבה מעבר לזו הנמדדת במניסקוס הדמעות. הידקקות של דוק הדמעות לכדי שליש מעוביו הרגיל מעלה את האוסמולריות פי שלושה מ-300ל-900 mmol/kg.
היפראוסמולליות מפעילה תהליכים דלקתיים המובילים לפגיעה בתאי שטח הפנים של העין. נמצאה ירידה במספר תאי הגביע, ירידה במספר הקישורים הבין תאיים ופגיעה בממברנות התאים, ונוצר מעגל קסמים הגורם להחמרת הסימפטומים ולפגיעה נוספת בפני שטח העין.
הערכה אופתלמולוגית
בין הכלים העומדים לרשותו של רופא העיניים על מנת לאמוד את חומרת המחלה ניתן למנות: הערכה של היקף ותבנית הגודש בלחמית, הערכה של מנח העפעפיים והפונקטומים והערכה של תפקוד בלוטות המיבומיאן, צביעת פני שטח העין על ידי פלורסצאין/ ליזמין גרין/ רוז בנגל, שבירות הדמעות (TBUT), מבחן שירמר, תחושת קרנית ושאלונים כגון Ocular surface disease index. אולם, עדיין אין קונצנזוס אחיד לגבי הקריטריונים לאבחון עין יבשה.
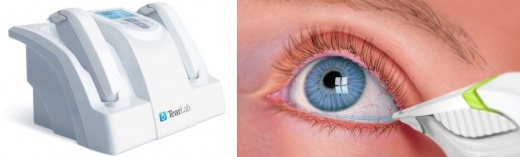
מדידת האוסמולליות שהוצעה כ-gold standard לאבחון עין יבשה אינה מבוצעת באופן שגרתי בקליניקה למרות הפוטנציאל הגלום בה. ב-AAO PPP - דפוסי ההתנהגות המועדפים של איגוד רופאי העיניים האמריקאי - מצוין כי לצורך דירוג החומרה של עין יבשה, מדידת אוסמולריות רגישה יותר מאשר צביעת הקרנית והלחמית, שבירות הדמעות (TBUT) שירמר וניקוד מחלת בלוטות המיבומיאן. המכשיר של TearLab צוין שם כמכשיר זמין מסחרית - Lab-on-a-chip - הזקוק לנפח דמעות זעום למדידה 50nL בלבד. זמינותה של טכנולוגית מדידה חדשה עשויה להעלות את השימוש בכלי חשוב זה על ידי הרופאים.
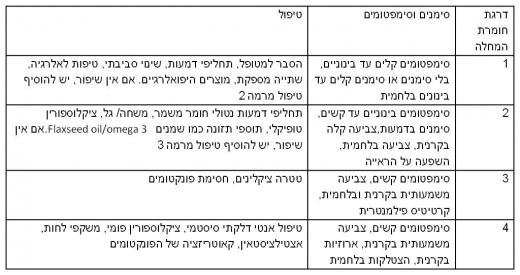
טיפולים
טיפול בגישה הוליסטית של המחלה מורכב מטיפולים תרופתיים ומטיפולים שאינם תרופתיים ומתקדם עם חומרת המחלה. חשוב לשאול את המטופל לגבי גורמי הסיכון לעין יבשה, כגון תרופות וגורמים סביבתיים ולטפל בהם.
- בין האמצעים הלא תרופתיים ניתן למנות
שינויים סביבתיים המורידים את האידוי ובכך מורידים את האוסמולריות כגון הפסקת עישון, הורדת הטמפרטורה בסביבת העבודה והמגורים, שימוש במכשיר אדים, הקטנת חשיפה למיזוג אוויר ולרוח והימנעות ממייבשי שיער. בזמן עבודה ממושכת מול מחשב או קריאה מאומצת, יש למצמץ באופן יזום ומדי פעם לעצום את העיניים למשך מספר שניות. במצבים קשים ניתן להרכיב משקפיים מיוחדים המגבירים את הלחות בסביבת העין.
הפחתת ניקוז הדמעות לצורך הגדלת נפחן באמצעות סגירת הפונקטומים על ידי פלאגים או אלקטרוקואגולציה נשמרת גם היא למצבים הקשים יותר. חשוב להדגיש כי פעולה זאת נעשית לאחר טיפול אנטיאינפלמטורי שמפחית את המדיאטורים הדלקתיים בדמעות.
הרכבת עדשות מגע סקלרליות - במקרים קשים נבחרים ובשילוב תחליפי דמעות נטולות חומר משמר.
שתייה מרובה - בשנת 2012 נמצא כי אוסמולריות הדם בסובלים מעין יבשה עם היפראוסמולריות של דמעות, בשילוב עם TBUT קצר, גבוהה יותר מאשר בקבוצת הביקורת. החוקרים טוענים שממצא זה מצביעה על הידרציה סבאופטימלית וכי רמת ההידרציה מהווה מרכיב חשוב בעין יבשה [11].
שמירה על הגיינת העפעפיים וקומפרסים חמים עשויים לשפר את הפרשת השכבה השומנית ולהאט אידוי.
טיפול תרופתי
טיפות ווזוקונסטריקטיביות - כיוון שעיניים יבשות מלוות באודם, מטופלים רבים משתמשים בטיפות המכווצות את כלי הדם. בשימוש כרוני נוצרת תלות בטיפות לשמירה על עין לבנה ושקטה ובהמשך עלולה להופיע תופעת ריבאונד של הרחבת כלי הדם שאף הופכים לשבירים יותר. על כן, שימוש כרוני בטיפות אלו אינו מומלץ.
ציקלוספורין טופיקלי 0.05% (רסטזיס) - מונע שפעול תאי T בבלוטת הדמעות ועל פני שטח העין ומפחית את התהליך הדלקתי. לטיפול יש פרופיל בטיחות טוב לטווח ארוך. הוא משפר את הסימפטומים ואת הסימנים, מעלה את נפח הדמעות המופרשות וכן את צפיפות תאי הגביע בלחמית. כמו כן נצפתה ירידה באוסמולריות ברוב המטופלים שהשתמשו בו [12]. משך הזמן עד להשגת שיפור משמעותי עשוי לארוך אף שישה שבועות ויותר. השימוש ברסטזיס נכנס בשנת 2014 לסל הבריאות בחולי שיוגרן ו-GVHD.
דוקסילין סיסטמי ואזיתרומיצין טופיקלי - עשויים להועיל במקרים של מחלת בלוטות המיבומיאן.
סטרואידים טופיקליים - במינון נמוך לזמן קצוב עשויים להביא תועלת על ידי הפחתת המרכיב הדלקתי, אולם יש להשתמש בהם בזהירות רבה בשל פרופיל תופעות הלוואי שלהם.
טיפות של סרום אוטולוגי - עשויות להביא תועלת במקרים נבחרים אולם ההכנה שלהן אינה פשוטה, הן לצוות והן למטופל.
תרופות המגבירות את הפרשת הדמעות - פילוקרפין סיסטמי שיפר סימפטומים של עין יבשה בחולי שיוגרן אולם במחיר גבוה של תופעות לוואי. תרופות טופיקליות נמצאות בפיתוח.
תוספי תזונה ואנטי אוקסידנטים - יש מחקרים קטנים יחסית שהראו השפעה מיטיבה בנטילת (EFAs) essential fatty acids - flaxseed oil & omega-3 fatty acids על הסימפטומים של עין יבשה [13]. בחלקה מיוחסת תופעה זו להשפעה מיטיבה על שכבת השומן עצמה וגם לתכונות אנטי דלקתיות של אומגה 3 (כשהיחס הדרוש בתוספת המזון בינה לאומגה 6 הפרואינפלמטורי אינו ברור עדיין). גם נטילת אנטי אוקסידנטים נמצאה במחקרים קטנים כיעילה מפלצבו בשיפור הסימפטומים של עין יבשה.
ויטמין A טופיקלי - עשוי לשפר סימפטומים של עין יבשה גם במטופלים בלי חסר ידוע של ויטמין A.
תחליפי דמעות
תחליפי דמעות משמשים כקו ראשון בטיפול בעין יבשה. במחקר על עין יבשה שנמשך בשנים 2008-2006 נמצא שכשני שלישים מהמשתתפים השתמשו בתחליפי דמעות בתחילת המחקר. נמצאה עלייה בחוסר שביעות הרצון מהטיפות מ-4% בתחילתו ל-10% בסופו. הסיבות העיקריות לכך הן הזמן הקצר של ההקלה בסמפטומים אחרי כל טפטוף, השימוש התכוף והתקדמות המחלה למרות השימוש בתחליפי הדמעות. החיפוש אחרי הנוסחה האופטימלית, זו שתעניק הקלה ממושכת יותר לאחר כל טפטוף, עדיין נמשך. נוסחה שכזו נגזרת מהבנת תכונות תחליפי הדמעות (ראו בהמשך) והתאמתם לצורכי המטופל.
מרכיב פעיל: המרכיב העיקרי בתחליפי דמעות הוא הידרוג'ל פולימרי המסוגל לספוח מים.
צמיגות: הפולימרים מעלים את צמיגות הטיפות, אם כי בפועל הרושם שאין עדיפות מיוחדת לסוג אחד על משנהו. ח.היאלורונית שהינה גלוקוזאמינוגליקן טבעי בצמיגות בינונית עשויה לתרום לריפוי פני שטח העין הפגועים בעין יבשה. ככל שהצמיגות עולה, עולה משך השהייה בעין ונוחות השימוש, אולם הצמיגות הגבוהה מורידה זמנית את חדות הראייה. צמיגות גבוהה עלולה גם לגרום להצטברות משקעים על העפעפיים והריסים, על כן כלל אצבע הוא להשתמש בטיפות פחות צמיגות ביום ובמשחות וג'לים בעלי צמיגות גבוהה לפני השינה.
קיום חומרים משמרים או העדרם: מטרתם של החומרים המשמרים היא להאריך את זמן המדף של הטיפות ולמנוע את הצורך בשמירת הטיפות בקירור לאחר פתיחת הבקבוק. זמן השימוש מהפתיחה מוגדר כחודש ימים בהעדר מגע של פיית הבקבוק עם האצבעות או הריסים ועל כן יש להנחות את המטופלים לא לבוא במגע עם פיית הבקבוק. שימוש ממושך של 6-4 פעמים ויותר ביום בטיפות המכילות חומר משמר ותיק, כמו BAK, עלול לפגוע באפיתל הקרנית ולגרום לסימפטומים של עין יבשה. יחסית ל-BAK, חומרים משמרים חדשים כמו sodium chlorite המתפרק ליונים של כלור ומים במגע עם העין, sodium perborate המתפרק לחמצן ומים וגם ה polyquaternium-1, עשויים להיות פחות טוקסיים באופן ניכר.
תחליפי דמעות נטולי חומר משמר עלולים להזדהם במהירות, בעיקר ללא קירור, ועל כן מגיעים לרוב בבקבוקונים קטנים שצריך להשליך לאחר מספר שעות מהפתיחה גם כשניתן לפקוק אותם. יש לזכור את עלותם הגבוהה יחסית לטיפות עם חומר משמר, בייחוד במטופלים שלא נזקקים לשימוש תכוף בטיפות. יוצאי דופן הם תחליפי דמעות בבקבוק עם מערכת COMOD המאפשרת שימוש של עד שלושה חודשים מיום פתיחת הבקבוק למרות העדר חומרים משמרים. יחד עם זאת, חשוב לשים לב שלמטופל אין הגבלה קשה בתנועות הידיים והאצבעות, למשל חולים עם דלקת פרקים מתקדמת, שעלולים להתקשות בתפעול בקבוקון בעל מערכת הפעלה שונה זו.
אוסמולריות: תחליפי דמעות מכילים מומסים שונים בריכוזים שונים ועל כן נבדלים באוסמולריות. היפראוסמולריות מזיקה לאפיתל פני שטח העין ותחליפי דמעות היפואוסמולריים יכולים לשפר את הסימנים והסימפטומים.
pH: טווח pH הדמעות הוא בין 6.7 ל-7.7 באוכלוסיה הרגילה ודומה באוכלוסיית בעלי עין יבשה . ה-pH מושפע, בין השא,ר מהשומן המופרש על ידי בלוטות המיבומיאן ורווית ה-CO2 בדמעות. ההבדל בין pH תחליף הדמעות ל-pH שבעין גורם לצריבה המפחיתה את היענות המטופל. כדאי לשים לב שלעתים אצל אותו המטופל ייתכנו שינויים ב-pH גם במהלך היממה ולכן כדאי להמליץ למטופל לנסות תחליפי דמעות שונים (אפילו במהלך אותו יום) עד אשר ימצא את הסוג הפחות צורב בתהליך של ניסוי וטעייה.
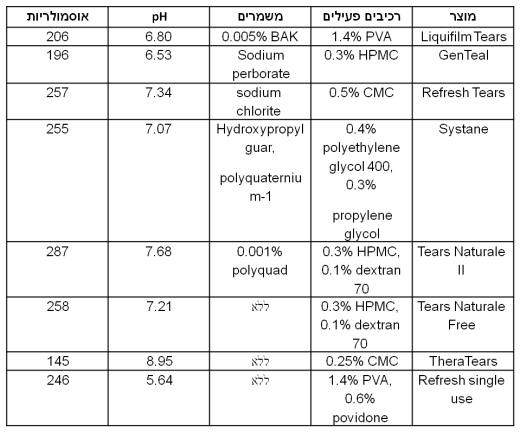
בטבלה הבאה רוכזו תכונותיהם של מספר תחליפי דמעות המצויים בישראל ומסודרים לפי סוג המשמר, מהוותיק, דרך משמרים חדשים יותר וכלה בנטולי חומר משמר
מנגנוני פעולה של תחליפי דמעות
בין המנגנונים בהם תחליפי הדמעות גורמים להטבה במצב העין ניתן למנות: העלאת נפח הדמעות וייצובן, שמירה על משטח חלק של השכבה הרפרקטיבית, הורדת האוסמולריות באמצעות טיפות היפואוסמולריות כמו HYPOTEARS,וThera-Tears וריכוזים נמוכים 0.4%-0.1% של חומצה היאלורונית כמו הילוקומוד והפחתת החיכוך בין העפעפיים לפני שטח העין.
יש תחליפי דמעות המכילים הידרוג'ל ובוראט שבמגע עם הדמעות, הן עוברות cross linking ויוצרות מטריקס צמיג עם משך שהייה ארוך יותר בעין, כמו Systane ultra המאריכות את ה-TBUT. טיפות איזואוסמוטיות כמו האופטיב מכילות מרכיבים CMC 0.5% + glycerin 0.9%.
ה-CMC – carboxymethylcellulose - נחשב ל- OSMOPROTECTIVE בזכות העלאת האוסמולריות התוך תאית בלי לפגוע בחלבונים בתא. כך פוחתת יציאת הנוזלים מהתאים המכסים את פני שטח העין ופוחתת הפגיעה בהם.
מנגנון פעולה נוסף הוא העצמה או החלפה של השכבה הפגועה, למשל תחליפי דמעות המכילות אמולסיה שומנית כמו REFRESH ENDURA או תרסיסים ליפוזומליים שמפחיתים אידוי על ידי שיפור השכבה השומנית.
סיכום
עין יבשה מהווה לעתים אתגר אבחנתי וטיפולי, בעיקר כשאין גורם אטיולוגי בר טיפול.
חשוב לאמץ דרך טיפול הוליסטית הכוללת טיפול תרופתי/ כירורגי, כמו גם בגורמי הסיכון לעין יבשה כגון תרופות ומרכיבים סביבתיים.
אבחון המרכיב החסר בדמעות (בשכבה השומנית או במרכיב המימי של שכבת הג'ל או פגיעה משולבת) עשוי לעזור בהתאמת טיפול ולשפר את השכבה/ות הפגועה/ות.
יש להעריך את חומרת היובש ומספר האפליקציות ביום. נתון זה מאפשר לנו לשקול שימוש בתחליפי דמעות צמיגיים יותר עם משך שהייה ארוך יותר בעין, וכן את את סוג החומרים המשמרים או העדרם בתחליף הדמעות המוצע.
כיוון שאותן טיפות יכולות לתת תוצאות שונות במטופלים שונים, מומלץ "לתפור" לכל מטופל את הטיפות שמעניקות לו את ההטבה המקסימלית ולהסביר שלעתים אין מנוס מניסוי וטעייה.
דגלים אדומים
ביבליוגרפיה
- ↑ 1.0 1.1 The definition and classification of dry eye disease: Report of the definition and classification subcommittee of the international dry eye workshop (2007). Ocul Surf 2007; 5: 75–92.
- ↑ Patel VD, Watanabe JH, Strauss JA, Dubey AT. Work productivity loss in patients with dry eye disease: an online survey. Curr Med Res Opin. 2011;27:1041-1048
- ↑ Dilly PN. Structure and function of the tear film. Adv Exp Med Biol 1994; 350: 239–247.
- ↑ Ohashi Y, Dogru M, Tsubota K. Laboratory findings in tear fluid analysis. Clin Chim Acta 2006; 369: 17–28.
- ↑ Nagyova B, Tiffany JM. Components responsible for the surface tension of human tears. Curr Eye Res 1999; 19: 4–11.
- ↑ Stern ME, Beuerman RW, Fox RI, Gao J, Mircheff AK, Pflugfelder SC. The pathology of dry eye: The interaction between the ocular surface and lacrimal glands. Cornea 1998; 17: 584–589.
- ↑ Craig J, Tomlinson A. Importance of the lipid layer in human tear film stability and evaporation. Optom Vis Sci 1997; 74: 8–13.
- ↑ Bachman WG, Wilson G. Essential ions for the maintenance of the corneal epithelial surface. Invest Ophthalmol Vis Sci 1985; 26: 1484–1488.
- ↑ Mathers WD, Lane JA, Zimmermann MB. Tear film changes associated with normal aging. Cornea 1996; 15: 229–334.
- ↑ Tomlinson A, Khanal S, Ramaesh K, Diaper C, McFadyen A. Tear film osmolarity: Determination of a referent for dry eye diagnostic. Invest Ophthalmol Vis Sci 2006; 47: 4309–4315.
- ↑ Neil P. Walsh Et Al. Is whole body hydration an important consideration in dry eye? Invest.Ophthalmol. Vis. Sci. September 4, 2012 IOVS-12-10175
- ↑ Sullivan BD et al. Clinical utility of objective tests for dry eye disease: variability over time and implications for clinical trials and disease management. Cornea. 2012 Sep;31(9):1000-8
- ↑ Wojtowicz JC, Butovich I, Uchiyama E, et al. Pilot, prospective, randomized, double masked placebo-controlled clinical trial of an omega-3 supplement for dry eye. Cornea. 2011;30:308-314.
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר ישי פאליק - שירות קרנית, המרכז הרפואי רבין, קמפוס בילינסון, פתח תקוה ופרופ' אירית בכר - מנהלת שירות קרנית, המרכז הרפואי רבין, קמפוס בילינסון, פתח תקוה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק