הבדלים בין גרסאות בדף "עין יבשה - Dry eye"
מ |
|||
| שורה 26: | שורה 26: | ||
==אטיולוגיה== | ==אטיולוגיה== | ||
| − | ישנם מספר גורמי סיכון מוכרים להתפתחות עין יבשה. אלה כוללים: הזדקנות | + | ישנם מספר גורמי סיכון מוכרים להתפתחות עין יבשה. אלה כוללים <ref>The report of the International Dry Eye WorkShop (2007) committee. Ocul Surf 2007:5</ref>: |
| + | * הזדקנות | ||
| + | * מגדר נשי | ||
| + | * שינויים הורמונאליים | ||
| + | * מחלה אוטואימונית מערכתית (כגון [[תסמונת שיוגרן]] ([[Sjögren's syndrome]])) | ||
| + | * ירידה בתחושה בקרנית | ||
| + | * ניתוחי תשבורת | ||
| + | * הפרעות במצמוץ | ||
| + | * תרופות | ||
| + | * זיהומים נגיפיים כמו [[CMV]]{{כ}} (Cytomegalovirus) ו[[הפטיטיס C|דלקת כבד נגיפית - C]] | ||
| + | * [[סוכרת]] | ||
| + | * חסר ב[[ויטמין A]] | ||
| + | * אלרגיה לחמיתית | ||
| + | * שימוש בעדשות מגע | ||
| + | |||
המסלול הסופי המשותף לכל גורמי הסיכון עובר דרך שני מנגנונים: היפר-אוסמולריות וחוסר יציבות הדמעות. | המסלול הסופי המשותף לכל גורמי הסיכון עובר דרך שני מנגנונים: היפר-אוסמולריות וחוסר יציבות הדמעות. | ||
| − | היפר-אוסמולריות הדמעות נחשב למנגנון המרכזי היוצר דלקת בשטח פני העין. ככל שאידוי הדמעות רב יותר, האוסמולריות של הדמעות תהיה גבוהה יותר. התוצאה היא שרשרת תהליכים ביוכימיים המביאה ליצירת ציטוקינים וחומרי דלקת אחרים, להפעלת תאי דלקת וליצירת נזק לתאי האפיתל ולתאי הגביע (Goblet cells). הגירוי גורם להפעלה של יצירת דמעות, ככל שהיכולת קיימת, והגדלת קצב העפעוף. נזק יכול להיגרם לבלוטות הדמעות בשל הגירוי המתמשך, עד כדי "התשה" שלהן. | + | היפר-אוסמולריות הדמעות נחשב למנגנון המרכזי היוצר דלקת בשטח פני העין. ככל שאידוי הדמעות רב יותר, האוסמולריות של הדמעות תהיה גבוהה יותר. התוצאה היא שרשרת תהליכים ביוכימיים המביאה ליצירת ציטוקינים וחומרי דלקת אחרים, להפעלת תאי דלקת וליצירת נזק לתאי האפיתל ולתאי הגביע (Goblet cells). הגירוי גורם להפעלה של יצירת דמעות, ככל שהיכולת קיימת, והגדלת קצב העפעוף. נזק יכול להיגרם לבלוטות הדמעות בשל הגירוי המתמשך, עד כדי "התשה" שלהן. |
| − | לעתים, חוסר יציבות הדמעות הוא המנגנון ליובש, ללא קשר להיפר-אוסמולריות קודמת של הדמעות. כאשר זמן השבירה של מעטה הדמעות(Tear Film Break up Time{{כ}}-TFBUT) קצר מהזמן שבין העפעופים, הרי שמשטח העין חשוף בצורה קבועה. חשיפה מתמשכת זו גורמת לטשטוש ראייה ולנזק לתאים בשטח פני העין. בתגובה, החולה מעלה את קצב המצמוץ על מנת לחדש את משטח הדמעות הדרוש לחדות ראייה טובה, דבר המאפשר לו לקרוא את לוח המספרים בבדיקה, אך מקשה על החיים היום-יומיים. | + | |
| + | לעתים, חוסר יציבות הדמעות הוא המנגנון ליובש, ללא קשר להיפר-אוסמולריות קודמת של הדמעות. כאשר זמן השבירה של מעטה הדמעות (Tear Film Break up Time{{כ}}-TFBUT) קצר מהזמן שבין העפעופים, הרי שמשטח העין חשוף בצורה קבועה. חשיפה מתמשכת זו גורמת לטשטוש ראייה ולנזק לתאים בשטח פני העין. בתגובה, החולה מעלה את קצב המצמוץ על מנת לחדש את משטח הדמעות הדרוש לחדות ראייה טובה, דבר המאפשר לו לקרוא את לוח המספרים בבדיקה, אך מקשה על החיים היום-יומיים. | ||
==קליניקה== | ==קליניקה== | ||
| שורה 40: | שורה 55: | ||
==טיפול== | ==טיפול== | ||
| − | בשנת 2007 פורסם דו"ח מקיף של ה-DEWS הכולל הגדרה חדשה לעין יבשה, ארגון מחדש של המאפיינים (קלסיפיקציה) | + | בשנת 2007 פורסם דו"ח מקיף של ה-DEWS הכולל הגדרה חדשה לעין יבשה, ארגון מחדש של המאפיינים (קלסיפיקציה) והמלצות על טיפול בעין יבשה<ref>The report of the International Dry Eye WorkShop (2007) committee. Ocul Surf 2007:5 </ref>. בסכמת הטיפול ישנם מספר דגשים, ביניהם: שימוש בתחליפי דמעות היפוטונים וללא חומר משמר, טיפולים נוגדי דלקת ושימוש בנסיוב (סרום) כטיפות עיניים. |
| − | חלוקת מחלת העין היבשה על פי המנגנון מאפשרת הבנה טובה יותר של הקליניקה בחולה הבודד, אך לשם הכנת תוכנית טיפולית יש חשיבות גדולה לחומרת המחלה. | + | חלוקת מחלת העין היבשה על פי המנגנון מאפשרת הבנה טובה יותר של הקליניקה בחולה הבודד, אך לשם הכנת תוכנית טיפולית יש חשיבות גדולה לחומרת המחלה. ה-DEWS אפיינו את חומרת המחלה על בסיס מסקנות של חבר-דיון בשיטת דלפי (Delphi panel report) מ-2006, שחילק את מחלת העין היבשה לארבע קבוצות על פי חומרת התסמינים והסימנים (טבלה 1). |
| + | על סמך חלוקה זו נקבעו ההמלצות לטיפול (טבלה 1). | ||
[[קובץ:Dryeye.jpg|center|700px|טבלה 1]] | [[קובץ:Dryeye.jpg|center|700px|טבלה 1]] | ||
| + | |||
כיום אין עדיין טיפול בגורמים העומדים בבסיס מחלת העין היבשה, והטיפול העיקרי הוא להקלת התסמינים. טיפול זה משתפר עם פיתוח תחליפי דמעות חדשים. ההבנה שתהליכים דלקתיים עומדים בבסיס העין היבשה עקב נזק לבלוטות הדמע ולשטח פני העין מובילה לאסטרטגיה חדשה של שינוי התגובה החיסונית (Immunomodulation) ושמירה על איזון הורמונאלי בסביבת בלוטות הדמע ושטח פני העין. | כיום אין עדיין טיפול בגורמים העומדים בבסיס מחלת העין היבשה, והטיפול העיקרי הוא להקלת התסמינים. טיפול זה משתפר עם פיתוח תחליפי דמעות חדשים. ההבנה שתהליכים דלקתיים עומדים בבסיס העין היבשה עקב נזק לבלוטות הדמע ולשטח פני העין מובילה לאסטרטגיה חדשה של שינוי התגובה החיסונית (Immunomodulation) ושמירה על איזון הורמונאלי בסביבת בלוטות הדמע ושטח פני העין. | ||
| שורה 53: | שורה 70: | ||
הטיפול הנפוץ ביותר ליובש הוא הזלפה מקומית של תחליפי דמעות. למרות שטיפול זה הוא רק טיפול מרגיע, השימוש בדמעות מלאכותיות לעיניים יבשות יעיל במקרים של יובש קל להקלת תחושת היובש והגרגירים. | הטיפול הנפוץ ביותר ליובש הוא הזלפה מקומית של תחליפי דמעות. למרות שטיפול זה הוא רק טיפול מרגיע, השימוש בדמעות מלאכותיות לעיניים יבשות יעיל במקרים של יובש קל להקלת תחושת היובש והגרגירים. | ||
| − | הדמעות הטבעיות עשירות מאוד בתכולתן ומכילות מרכיב שומני, מרכיב נוזלי ושכבת מוצין (Mucin layer) | + | הדמעות הטבעיות עשירות מאוד בתכולתן ומכילות מרכיב שומני, מרכיב נוזלי ושכבת מוצין (Mucin layer): |
| − | המרכיב השומני כולל | + | * המרכיב השומני כולל כולסטרול, חומצות שומן, וטריגליצרידים. |
| + | * המרכיב הנוזלי מכיל מים, ליזוזים (Lysozyme), לקטופרין (Lactoferrin), אימונוגלובולינים (Immunoglobulins), ציטוקינים (Cytokines), אלבומין, חומצת חלב (Lactic acid), גלוקוז, ועוד. | ||
| + | * שכבת המוצין מכילה מוצין, חומצה היאלורונית (Hyaluronic acid)ומרכיבים נוספים. | ||
| − | לעומת זאת, תחליפי הדמעות השונים דלים מאוד בהרכבם ומכילים בעיקר חומרים משמרים, מייצבים, מלחים, סוכרים וחוצץ (buffer). בתכשירים אלה נעשה שימוש בפולימרים (Polymers) המחקים את הגליקופרוטאינים על פני התא השומרים על הלחות. | + | לעומת זאת, תחליפי הדמעות השונים דלים מאוד בהרכבם ומכילים בעיקר חומרים משמרים, מייצבים, מלחים, סוכרים וחוצץ (buffer). בתכשירים אלה נעשה שימוש בפולימרים (Polymers) המחקים את הגליקופרוטאינים (Glycoproteins) על פני התא השומרים על הלחות. |
תחליפי הדמעות מופעים בצורת נוזל, תקריש (ג'ל) או משחה. | תחליפי הדמעות מופעים בצורת נוזל, תקריש (ג'ל) או משחה. | ||
| − | ההבדל העיקרי בין התכשירים השונים הוא בצמיגות, בהרכב ובחומר השימור. הצמיגות מאפיינת את הצפיפות היחסית של התכשיר, המשקפת את משך הזמן שהחומר נמצא על שטח פני העין. חומרים המוספים לתחליפי הדמעות על מנת | + | ההבדל העיקרי בין התכשירים השונים הוא בצמיגות, בהרכב ובחומר השימור. הצמיגות מאפיינת את הצפיפות היחסית של התכשיר, המשקפת את משך הזמן שהחומר נמצא על שטח פני העין. חומרים המוספים לתחליפי הדמעות על מנת להעלות את צמיגותם כוללים: # קרבוקסימתילצלולוז (Carboxymethylcellulose), שהוא למעשה התרופות [[Theratears]] ו-[[Refresh]]{{כ}}(Carboxymethylcellulose) |
| + | # הידרוקסימתילצלולוז (Hydroxymethylcellulose), המצוי בתרופות [[Tears naturale]] {{כ}}(Artificial tears)) ו- [[Genteal]] {{כ}}(Hydroxymethylcellulose) | ||
| + | # פוליויניל אלכוהול (Polyvinyl alcohol), המצוי בתרופה [[Hypotears]] {{כ}}(Artificial tears) (היפוטירס; דמעות מלאכותיות), הידרוקסי-פרופיל-גואר (Hydroxyprophyl-guar), המצוי בתרופה [[systane]] {{כ}} (Artificial tears) (סיסטיין; דמעות מלאכותיות), קרבומר (carbomer), המצוי בתרופה [[Refresh endura]] {{כ}}(artificial tears) (ריפרש אנדורה; דמעות מלאכותיות), דקסטרן (Dextran), ג'לטין (Gelatin), גליצרין (Glycerin), הידרוקסיפרופיל מתילצלולוז (Hydroxypropyl methylcellulose), מתיל-צלולוז (Methylcellulose), פולוקסאמר (Poloxamer), פוליסורבאט (Polysorbate), פרופילן גליקול (Propylene glycol) ופוליוינילפירולידון (Polyvinylpyrrolidone). | ||
התכשירים עם הצמיגות הנמוכה משמשים בדרך כלל במקרים קלים של יובש מאחר שהם מטשטשים פחות את הראייה. ככל שהיובש מחריף, יש צורך בתכשיר צמיג יותר על מנת להקל על התסמינים, אך אלה מטשטשים את הראייה. | התכשירים עם הצמיגות הנמוכה משמשים בדרך כלל במקרים קלים של יובש מאחר שהם מטשטשים פחות את הראייה. ככל שהיובש מחריף, יש צורך בתכשיר צמיג יותר על מנת להקל על התסמינים, אך אלה מטשטשים את הראייה. | ||
גרסה מ־09:59, 23 בפברואר 2012
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| עין יבשה | ||
|---|---|---|
| ' | ||
| יוצר הערך | ד"ר דויד צדוק 
|
|
עין יבשה היא מחלה מרובת פקטורים של הדמעות ושטח פני העין, שתוצאותיה תלונות על אי נוחות, הפרעות בראייה וחוסר יציבות בשכבת הדמעות עם נזק אפשרי לשטח פני העין. עין יבשה מלווה באוסמולריות מוגברת של הדמעות ובדלקת של שטח פני העין. הגדרה זו למחלה גובשה לאור ההתקדמות בהבנת מבנה הדמעות, שטח פני העין, מנגנון העצבוב והרקמות המעורבות בהפרשת הדמעות, ופורסמה בדו"ח של ה-DEWS (International Dry Eye Workshop) ב-2007.
אפידמיולוגיה
שכיחות התסמונת נעה בין 14% ל-33% בכלל האוכלוסייה, על פי מחקרים שונים ועל סמך הגדרות שונות ליובש[1], [2], [3], [4].
תסמינים הקשורים ליובש העין הם בין הגורמים המובילים לפניות חולים לרופאי העיניים[5].
אטיולוגיה
ישנם מספר גורמי סיכון מוכרים להתפתחות עין יבשה. אלה כוללים [6]:
- הזדקנות
- מגדר נשי
- שינויים הורמונאליים
- מחלה אוטואימונית מערכתית (כגון תסמונת שיוגרן (Sjögren's syndrome))
- ירידה בתחושה בקרנית
- ניתוחי תשבורת
- הפרעות במצמוץ
- תרופות
- זיהומים נגיפיים כמו CMV (Cytomegalovirus) ודלקת כבד נגיפית - C
- סוכרת
- חסר בויטמין A
- אלרגיה לחמיתית
- שימוש בעדשות מגע
המסלול הסופי המשותף לכל גורמי הסיכון עובר דרך שני מנגנונים: היפר-אוסמולריות וחוסר יציבות הדמעות.
היפר-אוסמולריות הדמעות נחשב למנגנון המרכזי היוצר דלקת בשטח פני העין. ככל שאידוי הדמעות רב יותר, האוסמולריות של הדמעות תהיה גבוהה יותר. התוצאה היא שרשרת תהליכים ביוכימיים המביאה ליצירת ציטוקינים וחומרי דלקת אחרים, להפעלת תאי דלקת וליצירת נזק לתאי האפיתל ולתאי הגביע (Goblet cells). הגירוי גורם להפעלה של יצירת דמעות, ככל שהיכולת קיימת, והגדלת קצב העפעוף. נזק יכול להיגרם לבלוטות הדמעות בשל הגירוי המתמשך, עד כדי "התשה" שלהן.
לעתים, חוסר יציבות הדמעות הוא המנגנון ליובש, ללא קשר להיפר-אוסמולריות קודמת של הדמעות. כאשר זמן השבירה של מעטה הדמעות (Tear Film Break up Time-TFBUT) קצר מהזמן שבין העפעופים, הרי שמשטח העין חשוף בצורה קבועה. חשיפה מתמשכת זו גורמת לטשטוש ראייה ולנזק לתאים בשטח פני העין. בתגובה, החולה מעלה את קצב המצמוץ על מנת לחדש את משטח הדמעות הדרוש לחדות ראייה טובה, דבר המאפשר לו לקרוא את לוח המספרים בבדיקה, אך מקשה על החיים היום-יומיים.
קליניקה
אבחנה
טיפול
בשנת 2007 פורסם דו"ח מקיף של ה-DEWS הכולל הגדרה חדשה לעין יבשה, ארגון מחדש של המאפיינים (קלסיפיקציה) והמלצות על טיפול בעין יבשה[7]. בסכמת הטיפול ישנם מספר דגשים, ביניהם: שימוש בתחליפי דמעות היפוטונים וללא חומר משמר, טיפולים נוגדי דלקת ושימוש בנסיוב (סרום) כטיפות עיניים.
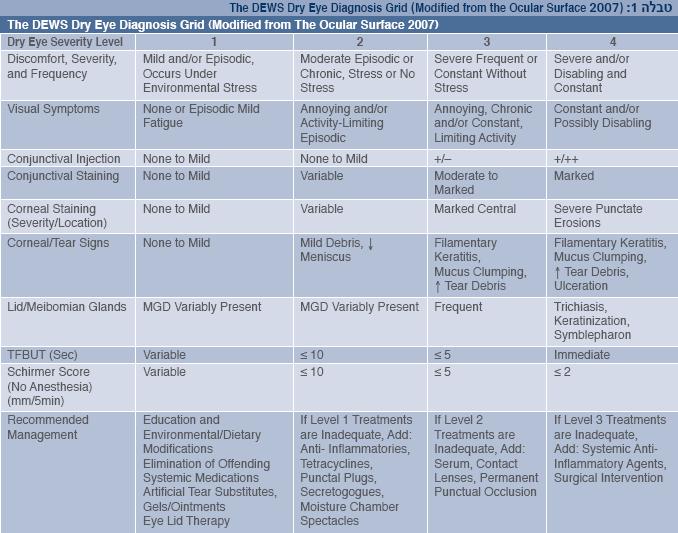
חלוקת מחלת העין היבשה על פי המנגנון מאפשרת הבנה טובה יותר של הקליניקה בחולה הבודד, אך לשם הכנת תוכנית טיפולית יש חשיבות גדולה לחומרת המחלה. ה-DEWS אפיינו את חומרת המחלה על בסיס מסקנות של חבר-דיון בשיטת דלפי (Delphi panel report) מ-2006, שחילק את מחלת העין היבשה לארבע קבוצות על פי חומרת התסמינים והסימנים (טבלה 1). על סמך חלוקה זו נקבעו ההמלצות לטיפול (טבלה 1).
כיום אין עדיין טיפול בגורמים העומדים בבסיס מחלת העין היבשה, והטיפול העיקרי הוא להקלת התסמינים. טיפול זה משתפר עם פיתוח תחליפי דמעות חדשים. ההבנה שתהליכים דלקתיים עומדים בבסיס העין היבשה עקב נזק לבלוטות הדמע ולשטח פני העין מובילה לאסטרטגיה חדשה של שינוי התגובה החיסונית (Immunomodulation) ושמירה על איזון הורמונאלי בסביבת בלוטות הדמע ושטח פני העין.
תחליפי דמעות
הטיפול הנפוץ ביותר ליובש הוא הזלפה מקומית של תחליפי דמעות. למרות שטיפול זה הוא רק טיפול מרגיע, השימוש בדמעות מלאכותיות לעיניים יבשות יעיל במקרים של יובש קל להקלת תחושת היובש והגרגירים.
הדמעות הטבעיות עשירות מאוד בתכולתן ומכילות מרכיב שומני, מרכיב נוזלי ושכבת מוצין (Mucin layer):
- המרכיב השומני כולל כולסטרול, חומצות שומן, וטריגליצרידים.
- המרכיב הנוזלי מכיל מים, ליזוזים (Lysozyme), לקטופרין (Lactoferrin), אימונוגלובולינים (Immunoglobulins), ציטוקינים (Cytokines), אלבומין, חומצת חלב (Lactic acid), גלוקוז, ועוד.
- שכבת המוצין מכילה מוצין, חומצה היאלורונית (Hyaluronic acid)ומרכיבים נוספים.
לעומת זאת, תחליפי הדמעות השונים דלים מאוד בהרכבם ומכילים בעיקר חומרים משמרים, מייצבים, מלחים, סוכרים וחוצץ (buffer). בתכשירים אלה נעשה שימוש בפולימרים (Polymers) המחקים את הגליקופרוטאינים (Glycoproteins) על פני התא השומרים על הלחות.
תחליפי הדמעות מופעים בצורת נוזל, תקריש (ג'ל) או משחה.
ההבדל העיקרי בין התכשירים השונים הוא בצמיגות, בהרכב ובחומר השימור. הצמיגות מאפיינת את הצפיפות היחסית של התכשיר, המשקפת את משך הזמן שהחומר נמצא על שטח פני העין. חומרים המוספים לתחליפי הדמעות על מנת להעלות את צמיגותם כוללים: # קרבוקסימתילצלולוז (Carboxymethylcellulose), שהוא למעשה התרופות Theratears ו-Refresh(Carboxymethylcellulose)
- הידרוקסימתילצלולוז (Hydroxymethylcellulose), המצוי בתרופות Tears naturale (Artificial tears)) ו- Genteal (Hydroxymethylcellulose)
- פוליויניל אלכוהול (Polyvinyl alcohol), המצוי בתרופה Hypotears (Artificial tears) (היפוטירס; דמעות מלאכותיות), הידרוקסי-פרופיל-גואר (Hydroxyprophyl-guar), המצוי בתרופה systane (Artificial tears) (סיסטיין; דמעות מלאכותיות), קרבומר (carbomer), המצוי בתרופה Refresh endura (artificial tears) (ריפרש אנדורה; דמעות מלאכותיות), דקסטרן (Dextran), ג'לטין (Gelatin), גליצרין (Glycerin), הידרוקסיפרופיל מתילצלולוז (Hydroxypropyl methylcellulose), מתיל-צלולוז (Methylcellulose), פולוקסאמר (Poloxamer), פוליסורבאט (Polysorbate), פרופילן גליקול (Propylene glycol) ופוליוינילפירולידון (Polyvinylpyrrolidone).
התכשירים עם הצמיגות הנמוכה משמשים בדרך כלל במקרים קלים של יובש מאחר שהם מטשטשים פחות את הראייה. ככל שהיובש מחריף, יש צורך בתכשיר צמיג יותר על מנת להקל על התסמינים, אך אלה מטשטשים את הראייה.
על מנת לנטרל את מנגנון ההיפר-אוסמולריות, יש להשתמש בתחליפי דמעות היפוטונים כדוגמת Theratears (Carboxymethylcellulose) (טרהטירס; קרבוקסימתילצלולוז), Hypotears (Artificial tears) (היפוטירס; דמעות מלאכותיות), או Cationorm (cationic preparation) (קטיונורם; תכשיר קטיוני).
למרות החשיבות הרבה של פגיעה בשכבת הריר (Mucus layer) בעיניים יבשות, יש מעט מאוד תכשירים המטפלים בשכבה זו של הדמעות. בחלק מהחולים עם עיניים יבשות הריר צמיג מאוד ויוצר מעין חוטים על פני העין, הגורמים לכאבים. במצבים אלה ניתן להשתמש בתכשירי mucomyst 10% (Acetylcystein) (מוקומיסט 10%; אצטילציסטאין). לתכשירים אלה אורך חיים קצר (60 יום), ויש לשומרם בקירור.
מרכיב החלב (Lipid layer) מופיע בעיקר כמשחות. המשחות הללו מקלות על החולים במשך הלילה ובבוקר עם פקיחת העיניים. חלב בטיפות עיניים נמצא בתכשיר ה-Cationorm (cationic preparation) (קטיונורם; תכשיר קטיוני), שהוא למעשה תחליב (אמולסיה) של שמן בנוזל היפוטוני.
אחד החסרונות הבולטים של תכשירי הדמעות המלאכותיות הוא השימוש בחומר משמר ובחומרים מייצבים. חומרים אלה מייצבים את התמיסה, מונעים זיהום וצמיחת חיידקים ובכך מאריכים את חיי המדף של התכשירים. חומרי השימור הנפוצים הם תרכובות אמוניה כמו: פוליקואד (Polyquad), בנזאלקוניום כלוריד (Benzalkonium Chloride), בנזודודציניום ברומיד צטרינמיד (Benzododecinium Bromide Cetrimide), אלכוהול מסוג כלורובוטאנול (Chlorobutanol) וחומרים אחרים: ביגואנידים (Biguanides), חומצה בורית (Boric Acid), אשלגן-סורבאט (Potassium Sorbate), חומצה סורבית (Sorbic Acid) וכלורהקסידין (Chlorhexidine). החומר תימרוסאל (Thimerosal), שהיה נפוץ בעבר, אינו בשימוש עקב רעילותו לרקמות והתגובה האלרגית שהוא מעורר.
למרות הריכוז הנמוך של חומרים משמרים אלה בדמעות המלאכותיות, שימוש ממושך בהם, על שטח פני עין הפגוע ממילא עקב יובש, עלול להחמיר את מחלת שטח פני העין. מצב זה חמור יותר בחסר דמעות, מאחר שאין מה שידלל את החומר והוא נמצא זמן רב יותר במגע עם התאים. על כן, לחולים הנדרשים להזליף תחליפי דמעות מספר רב של פעמים במשך היום, מומלץ להשתמש בתחליפי דמעות ללא חומר משמר.
הבנזאלקוניום כלוריד רעיל במיוחד לשטח פני העין עקב יכולתו להמיס שומנים בדפנות התא.
תוסף אחר בתכשירי דמעות מלאכותיות הוא החוצץ (Buffer) שתפקידו לשמור על חומציות הדמעות הטבעית (pH 7.4) עד כמה שניתן. זה חשוב מאחר שידוע שתאי האפיתל בשטח פני העין מתפקדים רק בטווח צר מאוד של חומציות. בעבר הודגם שהזלפת טיפות עיניים גורמת לעליית החומציות ואחר כך לירידת החומציות למצב בסיסי עד לאיזון לאחר כ-2 דקות.
החוצץ הטבעי בדמעות הוא המימן הפחמתי (ביקרבונט; bicarbonate) על כן הוא וחומרים אחרים [ציטראט (Citrate), חומצות זרחה (Phosphates), חומצה אצטית (Acetate), חומצה בורית (Borate), סודיום הידרוקסיד (Sodium Hydroxid)] מוספים לתחליפי הדמעות על מנת לעשותם מעט בסיסיים, כך שיהיו נוחים יותר לעין בהשוואה לתמיסות החומציות או הניטרליות.
טיפולים נוגדי דלקת
הבנת הפתופיזיולוגיה של היובש בעין, ובעיקר ההכרה שהמנגנון העיקרי ליובש הוא התהליך הדלקתי בשטח פני העין ובבלוטות הדמע, הביא למסקנה שיש צורך כבר בשלב מוקדם בטיפול נוגד דלקת במחלת העין היבשה. טיפולים נוגדי דלקת כוללים שימוש ב-Dexamycin (Dexamethasone) (דקמיצין; דקסמתאזון), Deximune (Ciclosporin) (דקסימון; ציקלוספורין), אומגה 3, Doxylin (Doxycycline) (דוקסילין; דוקסיציקלין) ולאחרונה טיפות Asasite (azithromycin) (אזזיט; אזיטרומיצין), שעדיין לא משווקים בארץ.
טיפול בסטרואידים ללא חומר משמר הוא טיפול יעיל להפחתת הדלקת ושיפור מצב שטח פני העין בחולים עם עין יבשה. לרוע המזל, לטיפול מקומי ממושך בסטרואידים תופעות לוואי כירוד וברקית (גלאוקומה) המונעים שימוש ממושך בתרופה זו. סטרואידים במתן מקומי מאפשרים את הכיסוי המקיף ביותר לטיפול בסימנים ותסמינים של העין היבשה על ידי חסימת מספר שלבים עיקריים בתהליך הדלקתי. בעוד שהציקלוספורין עובד רק על תאי ה-T, הסטרואידים עובדים במספר נקודות מפתח בתהליך הדלקתי כגון עיכוב תאי T, ייצוב קרום התא, ועיכוב פוספוליפאז A2. תאי T פולשים לבלוטות הדמע וגורמים למוות של תאים ולירידה ביכולת לייצר דמעות. עיכוב של הפעלת תאי T שומרת על יכולת יצור הדמעות. ייצוב קרום התא מפחית שחרור פוספוליפידים ולכן לפוספוליפאז A2 יש פחות מצע (סובסטרט) לייצר חומצה ארכידונית ושאר מתווכים דלקתיים.
ציקלוספורין הוא חומר מדכא-חיסון המשפיע על תאי T ומדכא פעילות דלקתית. במחקרים שונים הוכח שטיפול מקומי ב-Restasis (Ciclosporin A 0.05%) (רסטזיס; ציקלוספורין A) בחולים עם יובש השפיע לטובה על התסמינים והסימנים בכ-70%-60% מהחולים. במחקרים אחרים הודגמה ירידה בתאי הדלקת ובסמנים דלקתיים ועלייה במספר תאי הגביע. לא דווחו תופעות לוואי גופניות וכן לא ניתן לזהות את החומר בדם. לתרופה זו שתי בעיות עיקריות: צריבה וזמן תגובה ארוך. התרופה משפיעה על תאי T, שלהם זמן מחצית חיים של 110 ימים, לכן צפוי שהתרופה תשפיע רק לאחר כשלושה חודשים של הזלפה. על מנת להעלות את היענות החולים לטיפול ב-Restasis ניתן לשלבם עם טיפול מקומי בסטרואידים. הסטרואידים יגרמו לתחושת הקלה כמעט מיידית, בעוד השפעת ה-Restasis תבוא לידי ביטוי בהמשך. Protopic (Tacrolimus) (פרוטופיק; טקרולימוס) היא תרופה נוגדת דלקת נוספת שנחקרה ליובש. ל-Protopic מנגנון פעולה דומה לזה של הציקלוספורין ויעילה ממנה עשרות מונים, אך עקב אזהרת ה-FDA (Food and Drug Administration) מפני תופעות הלוואי, הופסקו המחקרים בתרופה זו.
לטטראציקלינים, וביניהם ה-Doxilin, יש פעילות אנטי חיידקית, נוגדת דלקת ומעכבת צמיחת כלי דם. חומרים אלה הם מעכבי קולגנאז, פוספוליפאז, חלק מהמתאלופרוטאינזות של החומר (MMP-Matrix metalloproteinases), מעכב יצור אינטרלאוקין (Interleukin). כמו כן, הם מעכבים ייצור של גורמי נמק בגידול (Tumor necrosis factors-TNF). הטיפול בטטראציקלינים בכלל וב-Doxilin בפרט יעיל לאחר שימוש ממושך.
יש לזכור שטיפול אנטיביוטי פומי לזמן ממושך משנה את הרכב חיידקי המעיים. בנוסף, שימוש בטטראציקלינים עלול להיות מלווה בכאבי בטן, עליית לחץ תוך גולגלתי ותסמונת סטיבן-ג'ונסון. על מנת להפחית בתופעות הלוואי של ה-Doxilin ניתן לטפל במינון נמוך של 50-25 מ"ג ליום.
Asisate הינו אזיטרומיצין בטיפות שנרשם בארה"ב לטיפול בדלקת לחמית חיידקית. לתרופה זו, כמו לטטראציקלינים ושאר המאקרולידים, פעילות נוגדת דלקת, אך עדיין אין עבודות מבוקרות המדגימות את יעילות התרופה לטיפול ביובש.
הרפואה האלטרנטיבית הציעה גישה נוספת להפחתת הדלקת הקשורה לעין יבשה. שתי חומצות השומן ההכרחיות החשובות ביותר הן אומגה 6 (Linolenic Acid) ואומגה 3 (Gamma-Linolenic Acid). חומצת השומן אומגה 6 המצויה בחלב, גלידה, פיצה, בשר בקר וחמאה היא מעודדת דלקת. חומצת השומן אומגה 3 המצויה בזרעי פשתן ודגים נוגדת דלקת ומשפרת את הפרשות בלוטת המייבומיאן (Meibomian gland).
חומצת השומן אומגה 3 הופכת בגוף לחומר Ecosapentanoic Acid. חומר זה משפיע במספר דרכים: המטבוליטים שלו הם חומרים נוגדי דלקת, מעכב ייצור חומצה ארכידונית, מעכב הפיכת חומצה ארכידונית לחומרים מעודדי דלקת, דוחף את מטבוליזם חומצות האומגה 6 לפרוסטגלדינים נוגדי דלקת. אין מחקרים מבוקרים המדגימים את יעילות הטיפול בחומצות שומן אומגה 3.
לאנדרוגנים תפקיד חשוב במנגנון ייצור הדמעות וכנוגדי דלקת בשטח פני העין. במחקרים שונים הועלתה הסברה שחסר אנדרוגנים בנשים עם יובש בעיניים תורם להפרעה בתפקוד בלוטות המייבומיאן, אי יציבות משטח הדמעות ואידוי מוגבר של הדמעות. שימוש בטסטוסטרון כטיפות עיניים נמצא בניסויים קליניים.
מאחר שאין תרופה נוגדת דלקת אחת יעילה בכל המקרים, נראה שבעתיד הטיפול נוגד הדלקת בעיניים יבשות עשוי לכלול שילוב של שימוש לזמן קצר בסטרואידים ושימוש לזמן ממושך בתרופות מדכאות חיסון, טיפול הורמונלי ותוספי תזונה.
סרום עצמי (אוטולוגי)
שימוש בסרום לטיפול בעין יבשה הוצע כבר לפני שנים רבות ע"י קבוצת חוקרים מיפן. ההרכב הביוכימי של הסרום דומה לזה של הדמעות, אינו מכיל חומר משמר ואינו אנטיגני. המנגנון שבו הסרום משפיע על העין היבשה לא ידוע. ייתכן שהחלבונים, נוגדנים, פיברונקטין, ויטמין A וגורמי הצמיחה המצויים בסרום ברמות גבוהות מרפאים את שטח פני העין ומגנים עליו. יש להיזהר מפני זיהום הסרום, שאינו מכיל חומרי שימור. את הסרום ניתן להזליף ללא דילול או לדללו בתחליפי דמעות.
ויטמין A
ויטמין A נמצא בדמעות והוכח כחסר בעיניים יבשות. יעילות הטיפול המקומי בוויטמין A עדיין לא הוכחה. חסר של הוויטמין בדמעות גורם להתקרנות (קרטיניזציה) והתרבות תאי האפיתל עם התמעטות תאי הגביע. הטיפול בוויטמין A עשוי לסייע לתופעות אלה.
מוצר מדף שעשוי להחליף את הסרום הוא האלבומין, אך כאן יש בעיה של תוצר דם שמכינים מדמם של תורמים, המסכן בהעברת מחלות.
גירוי תרופתי ליצירת דמעות
Salagen (Pilocarpine) (סלאג'ן; פילוקרפין) במתן פומי (5 מ"ג 4 פעמים ביום) גורמת להפרשת דמעות מוגברת ומשפרת את התסמינים של יובש בעיניים ובפה בחולים בתסמונת שיוגרן. תופעות הלוואי העיקריות של תרופה זו הן הזעה מרובה, הטלת שתן תכופה, שלשולים וסומק. Salagen אסורה לחולים עם זווית צרה עקב הסיכון לברקית חדה סגורת זווית. יש להזהיר את המטופלים מפני טשטוש ראייה עקב כיווץ האישון, בעיקר בתנאי תאורה חלשה. תרופה כולינרגית (Cholinergic) אחרת להגברת הפרשת דמעות היא ה-Evoxac (Cevimeline) (אבוקסק; צבימלין). לתרופה זו זיקה גבוהה יותר לקולטנים המוסקרינים בבלוטות הדמע בהשוואה ל-Salagen, לכן יעילותה גבוהה יותר עם פחות תופעות לוואי. תרופה זו פותחה במכון הביולוגי בנס ציונה.
עדשות מגע
עדשות מגע סקלריות (scleral lenses) יכולות לשמש לטיפול ביובש בעצם היותן מאגר של נוזל המונח מעל הקרנית.
פרוגנוזה
דגלים אדומים
ביבליוגרפיה
- ↑ Schein OD, Munoz B, Tielsch JM, et al. Prevalence of dry eye among the elderly. Am J Ophthalmol 1997;124:723–728
- ↑ Schaumberg DA, Sullivan DA, Buring JE, et al. Prevalence of dry eye syndrome among US women. Am J Ophthalmol 2003;136:318–326
- ↑ Lin PY, Tsai SY, Cheng CY, et al. Prevalence of dry eye among an elderly Chinese population in Taiwan: The Shihpai Eye Study. Ophthalmology 2003;110:1096–1101
- ↑ Brewitt H, Sistani F. Dry eye disease: the scale of the problem. Surv 1;45:S199–S202
- ↑ Lemp MA. Epidemiology and classification of dry eye. Adv Exp Med Biol 1998;438:791–803
- ↑ The report of the International Dry Eye WorkShop (2007) committee. Ocul Surf 2007:5
- ↑ The report of the International Dry Eye WorkShop (2007) committee. Ocul Surf 2007:5
- Behrens A, Doyle JJ, Stern L, et al. Dysfunctional tear syndrome: A Delphi approach to treatment recommendations. Cornea 2006;25:900–907
קישורים חיצוניים
- העין היבשה, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר דויד צדוק, מחלקת עיניים, מרכז רפואי אסף הרופא, צריפין


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק