הבדלים בין גרסאות בדף "פגיעה במקלעת הברכיאלית בילודים - Obstetrical brachial plexus injuries"
מ (←קליניקה) |
|||
| שורה 69: | שורה 69: | ||
[[תסמונת הורנר]] (Horner syndrome) (תמונה 4) עשויה להתלוות למצב זה, ובה נפגעים גם שורשי העצבים C8-T1. מיקומה האנטומי של הפגיעה יהיה בדרך כלל פרה-גנגליוני (Preganglionic) עם [[צניחת עפעף]] ([[Ptosis]]) בצד הגפה המשותקת, [[התכווצות של אישון העין]] ([[Miosis]]), [[שקיעה של העין בארובה]] ([[Enophthalmus]]), ו[[היעדר זיעה]] ([[Anhidrosis]]) בצד הפגוע. כל זאת גם על רקע פגיעה במערכת העצבים הסימפתטית (Sympathetic nervous system). במצב של שיתוק קיצוני כזה, בדרך כלל גם עצב הסרעפת (Phrenic nerve) פגוע, עם [[שיתוק של שריר הסרעפת]]. ניתן לאבחן שיתוק כזה על ידי [[צילום חזה]]. | [[תסמונת הורנר]] (Horner syndrome) (תמונה 4) עשויה להתלוות למצב זה, ובה נפגעים גם שורשי העצבים C8-T1. מיקומה האנטומי של הפגיעה יהיה בדרך כלל פרה-גנגליוני (Preganglionic) עם [[צניחת עפעף]] ([[Ptosis]]) בצד הגפה המשותקת, [[התכווצות של אישון העין]] ([[Miosis]]), [[שקיעה של העין בארובה]] ([[Enophthalmus]]), ו[[היעדר זיעה]] ([[Anhidrosis]]) בצד הפגוע. כל זאת גם על רקע פגיעה במערכת העצבים הסימפתטית (Sympathetic nervous system). במצב של שיתוק קיצוני כזה, בדרך כלל גם עצב הסרעפת (Phrenic nerve) פגוע, עם [[שיתוק של שריר הסרעפת]]. ניתן לאבחן שיתוק כזה על ידי [[צילום חזה]]. | ||
| − | קיימים מספר סיווגים קליניים לשיתוק | + | ===סיווגים קליניים=== |
| + | |||
| + | קיימים מספר סיווגים קליניים לשיתוק: | ||
| + | ====מודיפיקציה (Modification) של הסיווג הקליני ע"ש Mallet==== | ||
| + | המודיפיקציה של הסיווג הקליני על שם Mallet (תמונה 6) בודקת כללית את תנועת הגפה במרחב{{הערה|שם=הערה1| Waters PM. Obstetrical Brachial Plexus Injuries: Evaluation and Management. J Am Acad Orthop Surg 1997;5:205-214}}. בשיטה זו חמש קטגוריות משניות, ודרגת החומרה נקבעת מ-0 (פעילות שרירית מלאה) עד 5 (היעדר תנועה – קונטרקטורה של השרירים). | ||
[[קובץ:Brachialkids17.JPG|500px|center|]] | [[קובץ:Brachialkids17.JPG|500px|center|]] | ||
| − | + | '''חמש הקטגוריות של הסיווג הקליני ע"ש Mallet''': | |
| − | # | + | # מידת הפישוק (Abduction) של הכתף |
| − | # הסיבוב החיצוני | + | # הסיבוב החיצוני (External rotation) |
# היכולת להגיע עם כף היד לצוואר | # היכולת להגיע עם כף היד לצוואר | ||
# היכולת להגיע עם כף היד לפה | # היכולת להגיע עם כף היד לפה | ||
| − | # היכולת להגיע עם כף היד | + | # היכולת להגיע עם כף היד לעצם העצה (Sacrum) |
החיסרון של הסיווג הזה הוא בכך שהוא בודק קבוצות שרירים ולא כל שריר לחוד, וכן הוא אינו מתייחס לכל מפרק בנפרד. הוא טוב בעיקר לבדיקת תנועת הכתף (הערכת המצב שבו קיימת פגיעה גבוהה של המקלעת), והוא פחות טוב לבדיקת תנועת המרפק, שורש כף היד או האצבעות. | החיסרון של הסיווג הזה הוא בכך שהוא בודק קבוצות שרירים ולא כל שריר לחוד, וכן הוא אינו מתייחס לכל מפרק בנפרד. הוא טוב בעיקר לבדיקת תנועת הכתף (הערכת המצב שבו קיימת פגיעה גבוהה של המקלעת), והוא פחות טוב לבדיקת תנועת המרפק, שורש כף היד או האצבעות. | ||
| − | + | ====סולם התנועה הפעילה (Active movement scale)==== | |
| + | |||
| + | סולם התנועה הפעילה (טבלה 1) הוצע לאחרונה בבית החולים לילדים בטורונטו, קנדה. בסיווג זה נבדקת פעולת השרירים נגד כוח הכבידה ובלעדיו. הוא נוח לשימוש בתינוקות שעדיין אינם משתפים פעולה עם הבודק, ולהערכת תפקוד הגפה לקראת האפשרות הניתוחית. הוא מוגבל כאשר קיימת הגבלה קשה מאוד בתנועת הכתף בעיקר על רקע כוויצה קבועה של שרירי הכתף{{הערה|שם=הערה3}}. | ||
[[קובץ:Brachialkids18.JPG|500px|center|]] | [[קובץ:Brachialkids18.JPG|500px|center|]] | ||
| − | סיווג | + | ====סיווג Narakas==== |
| − | + | ||
| − | * פגיעה של שורשי המקלעת C5-C6 | + | Narakas, מחלוצי הניתוחים בשיטת הכירורגיה הזעירה, תיאר את סיווג זה בשנת 1987. |
| − | * פגיעת שורשי המקלעת C5-C6-C7 | + | |
| + | בסיווג של Narakas ארבע קבוצות: | ||
| + | |||
| + | * פגיעה של שורשי המקלעת C5-C6, בדרך כלל ב-46% מהמקרים. הפרוגנוזה להחלמה טובה. | ||
| + | * פגיעת שורשי המקלעת C5-C6-C7, ב-29% מהמקרים. | ||
* שיתוק מלא | * שיתוק מלא | ||
| − | * שיתוק מלא מלווה בתסמונת | + | * שיתוק מלא מלווה בתסמונת הורנר. קבוצה בעלת הפרוגנוזה הגרועה ביותר להחלמה. |
== אבחנה == | == אבחנה == | ||
גרסה מ־16:35, 10 במרץ 2012
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| פגיעה במקלעת הברכיאלית בילודים | ||
|---|---|---|
| Obstetrical brachial plexus injuries | ||
| יוצר הערך | ד"ר נועם בור
|
|
פגיעה במקלעת הברכיאלית בילודים נגרמת לאחר לידה טראומתית. השם "שיתוק מיילדותי" (Obstetric paralysis), כמצב לאחר חבלה, נקבע עוד בשנת 1867 על ידי דושן דה בולון (Duchenne de Boulogne).
בפגיעה זו, הגפה העליונה של היילוד משותקת באופן חלקי או מלא, בעיקר בשעות הראשונות שלאחר הלידה.
אפידמיולוגיה
שכיחות התופעה 0.13 עד 3.6 מקרים לכל 1,000 לידות.
למרות ההתקדמות שחלה בשנים האחרונות בתחום המיילדות, שכיחות השיתוק דווקא עולה, בעיקר בשל לידת תינוקות בעלי משקל גבוה.
אטיולוגיה
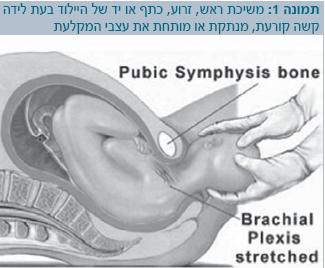
הפגיעה במקלעת הברכיאלית מוגדרת כפגיעת משיכה (Traction injury). בלידות קשות, משיכת הראש, הזרוע, הכתף או היד של היילוד בעת הלידה קורעת, מנתקת או מותחת את עצבי המקלעת (תמונה 1). ככל שהמשיכה חזקה יותר, כך ייפגעו יותר עצבים - תחילה אלו הגבוהים יותר במקלעת, ובהדרגה כל השאר. לעתים נלווה לשיתוק שבר של עצם הבריח או שבר של עצם הזרוע.
גורמי סיכון לפגיעה במקלעת הברכיאלית:
- סוכרת של האם
- עלייה ניכרת במשקל האם בזמן ההיריון (יותר מ-20 ק"ג)
- שיתוק דומה בילדים הקודמים
- משקל גבוה של הילוד
- מצג עכוז (Breech position) ברחם
- לידות מרובות עוברים
- תהליך לידה ממושך וקשה
- לידת מלקחיים
- עשוי להתרחש גם בלידה שמבוצעת בניתוח קיסרי
- מצוקה עוברית בעת הלידה (בכ-44% מהמקרים): זאת כתוצאה מהיפוטוניה (Hypotonia) של שרירי הכתף ופגיעה בהגנתם על המקלעת, בעיקר בעת משיכה שלה.
קליניקה
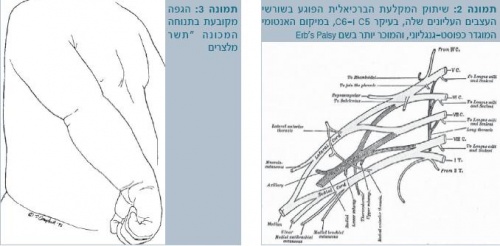
הסוג הנפוץ יותר של שיתוק המקלעת הברכיאלית פוגע בשורשי העצבים העליונים שלה, בעיקר C5 ו-C6, במיקום אנטומי המוגדר כפוסט-גנגליוני (Postganglionic), והמוכר יותר בשם השיתוק על שם ארב (Erb's palsy) (תמונה 2). במקרה זה ייפגעו השרירים הבאים המעוצבבים על ידי השורשים הנ"ל:
- שרירי השרוולית המסובבת (Rotator cuff): השריר הרום-קוצי (Supraspinatus muscle), השריר המך-קוצי (Infraspinatus muscle)והשריר העגול הגדול (Teres major).
- שריר הדלתא (Deltoid muscle)
- שריר הזרוע הדו-ראשי (Biceps brachii muscle)
- שריר הזרוע (Brachialis muscle)
- השריר הגבן (Supinator muscle)
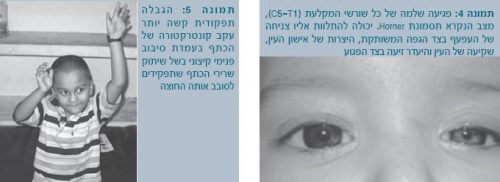
קלינית, הגפה מקובעת בתנוחה המכונה "תשר מלצרים" ("Waiter's tip"): הכתף במנח של סיבוב פנימי (Internal rotation), המרפק בתנוחת פשיטה (Extension), האמה מסובבת כלפי מטה (Pronation), ושורש כף היד בעמדת כפיפה (Flexion)(תמונה 3).
בטווח הרחוק, ההגבלה התפקודית הקשה יותר נוצרת עקב כוויצה (Contracture) של הכתף בעמדת סיבוב פנימי קיצוני, זאת בשל שיתוק שרירי הכתף שתפקידם לסובב אותה החוצה, כמו השריר המך-קוצי או שרירי הדלתא, נגד פעילות טובה של המסובבים הפנימיים כמו השריר התת-שכמי (Subscapularis muscle) (תמונה 5).
כוויצה כזאת גורמת עיוות של מפרק הכתף, התפתחות לקויה של החלל הגומתי (Glenoid fossa) ופריקה אחורית של המפרק, בה ראש עצם הזרוע (Humerus) נע אחורה, ויוצא מתוך המפרק.
נדיר יותר מצב בו קיימת פגיעה שלמה של כל שורשי המקלעת (C5-T1), במצב זה גפת התינוק משותקת לחלוטין.
תסמונת הורנר (Horner syndrome) (תמונה 4) עשויה להתלוות למצב זה, ובה נפגעים גם שורשי העצבים C8-T1. מיקומה האנטומי של הפגיעה יהיה בדרך כלל פרה-גנגליוני (Preganglionic) עם צניחת עפעף (Ptosis) בצד הגפה המשותקת, התכווצות של אישון העין (Miosis), שקיעה של העין בארובה (Enophthalmus), והיעדר זיעה (Anhidrosis) בצד הפגוע. כל זאת גם על רקע פגיעה במערכת העצבים הסימפתטית (Sympathetic nervous system). במצב של שיתוק קיצוני כזה, בדרך כלל גם עצב הסרעפת (Phrenic nerve) פגוע, עם שיתוק של שריר הסרעפת. ניתן לאבחן שיתוק כזה על ידי צילום חזה.
סיווגים קליניים
קיימים מספר סיווגים קליניים לשיתוק:
מודיפיקציה (Modification) של הסיווג הקליני ע"ש Mallet
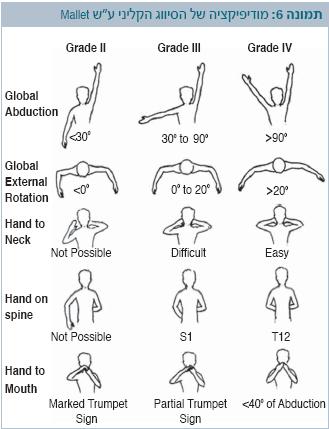
המודיפיקציה של הסיווג הקליני על שם Mallet (תמונה 6) בודקת כללית את תנועת הגפה במרחב[1]. בשיטה זו חמש קטגוריות משניות, ודרגת החומרה נקבעת מ-0 (פעילות שרירית מלאה) עד 5 (היעדר תנועה – קונטרקטורה של השרירים).
חמש הקטגוריות של הסיווג הקליני ע"ש Mallet:
- מידת הפישוק (Abduction) של הכתף
- הסיבוב החיצוני (External rotation)
- היכולת להגיע עם כף היד לצוואר
- היכולת להגיע עם כף היד לפה
- היכולת להגיע עם כף היד לעצם העצה (Sacrum)
החיסרון של הסיווג הזה הוא בכך שהוא בודק קבוצות שרירים ולא כל שריר לחוד, וכן הוא אינו מתייחס לכל מפרק בנפרד. הוא טוב בעיקר לבדיקת תנועת הכתף (הערכת המצב שבו קיימת פגיעה גבוהה של המקלעת), והוא פחות טוב לבדיקת תנועת המרפק, שורש כף היד או האצבעות.
סולם התנועה הפעילה (Active movement scale)
סולם התנועה הפעילה (טבלה 1) הוצע לאחרונה בבית החולים לילדים בטורונטו, קנדה. בסיווג זה נבדקת פעולת השרירים נגד כוח הכבידה ובלעדיו. הוא נוח לשימוש בתינוקות שעדיין אינם משתפים פעולה עם הבודק, ולהערכת תפקוד הגפה לקראת האפשרות הניתוחית. הוא מוגבל כאשר קיימת הגבלה קשה מאוד בתנועת הכתף בעיקר על רקע כוויצה קבועה של שרירי הכתף[2].
סיווג Narakas
Narakas, מחלוצי הניתוחים בשיטת הכירורגיה הזעירה, תיאר את סיווג זה בשנת 1987.
בסיווג של Narakas ארבע קבוצות:
- פגיעה של שורשי המקלעת C5-C6, בדרך כלל ב-46% מהמקרים. הפרוגנוזה להחלמה טובה.
- פגיעת שורשי המקלעת C5-C6-C7, ב-29% מהמקרים.
- שיתוק מלא
- שיתוק מלא מלווה בתסמונת הורנר. קבוצה בעלת הפרוגנוזה הגרועה ביותר להחלמה.
אבחנה
האבחנה נעשית על סמך הבדיקה הקלינית: בדיקת הולכה חשמלית של העצבים (EMG) בתינוקות אינה אמינה על פי רוב, ולכן הבדיקה הפיזיקלית המדוקדקת של התינוק נשארת כמעט האופציה היחידה.
הערכה קלינית של התינוק אינה קלה בדרך כלל. הרופא הפחות מנוסה חושש מבדיקת תינוקות כל כך קטנים, ומתקשה להעריך היטב את כיווני התנועה של הכתף. יש לגרות את התינוק להפעיל אקטיבית את הגפה. למשל, למשוך את תשומת לבו לעבר חפצים שמניעים לפניו (סוכרייה על מקל, שקשוק מפתחות, וכדומה) ובכך לגרום לו להניע את הגפה לעברם. מובן שזה מעשי בגילאים היותר גדולים ובתינוקות שכבר משתפים פעולה עם הסובבים אותם. גירוי הרפלקסים של התינוק גורם להם להניע את הגפה כמו רפלקס Moro, או שה-Asymmetric Neck Reflex, וכו'.
את התינוק יש לבדוק כאשר הוא שוכב על הגב ועל הבטן. יש לשים לב במיוחד לתנועות ספונטניות של הגפה העליונה. יש למשש את שרירי הגפה, לחוש את טונוס השרירים, ולשים לב להתכווצות ספונטנית שלהם.
אמצעי דימות
אמצעים אלה נועדו בעיקר לבדוק את מבנה מפרק הכתף בתינוקות או הילדים הפגועים. צילום רנטגן רגיל הוא החשוב ביותר, מבוצע מיד בסמוך ללידה כדי לשלול שבר של עצם הזרוע או הבריח. ניתן להיעזר בבדיקת העל-קול (אולטרה-סאונד), בצילום הכתף עם חומר ניגוד בתוכו (ארטרוגרפיה) או על ידי בדיקת התהודה המגנטית (MRI). נכון להיום MRI עדיפה מעצם היותה לא פולשנית ובעלת איכות דימות טובה של המפרק.
באבחנה המבדלת יש לשלול מספר פתולוגיות העשויות לגרום לשיתוק מדומה (Pseudo-Paralysis) של הגפה:
- פגיעה או שבר בחוליות הצוואר
- שבר של עצם הבריח או הזרוע
- זיהום חיידקי חריף של פרק הכתף (Septic Arthritis)
- דלקת חריפה (אוסטאומיאליטיס) של עצם הזרוע.
טיפול
הטיפול השמרני
הטיפול הראשוני בשיתוק המקלעת הברכיאלית הוא פיזיותרפיה וריפוי בעיסוק. מתחילים את הטיפולים הללו כשבועיים לאחר הלידה, השלב שבו חולף הכאב החריף. מטרת הטיפול הפיזיותרפי הוא בעיקר לשמר את טווחי התנועה הפסיביים של הכתף, בתקווה שבמקביל גם תשתקם פעילות השרירים.
הטיפול הניתוחי
אם במעקב הקליני אחר התינוק לא מזהים התאוששות של פעילות השרירים, הפתרון המומלץ הוא תיקון העצבים הפגועים בניתוח. זה עשוי לקרות בכ-10% מהמקרים. הניתוח הוא האופציה הטיפולית המועדפת עם סיכויים טובים לשיפור בתפקוד הגפה בעתיד, אף שקביעה זאת אינה החלטית, ויש השוללים גם אותה. אם מחליטים על פעולה ניתוחית, יש לבצע אותה לפני גיל שנה וחצי. תוצאות הניתוחים לאחר גיל זה טובות פחות [1]. חילוקי דעות רבים קיימים ביחס להתוויה לניתוח.
- הדילמות בפני האורתופד המנתח
- האם הניתוח ישפר בטווח הקרוב והרחוק את תפקוד הגפה?
- מה יהיה עיתוי הניתוח?
מדובר בניתוחים מורכבים המבוצעים רק במרכזים רפואיים המתמחים בתחום הכירורגיה הזעירה (Microsurgery). מובן שאלו מבוצעים רק במקרי השיתוק הקשים ביותר. תוצאות הניתוחים אף פעם אינן מלאות, והגפה אינה חוזרת לתפקוד מלא. במאמר שפורסם בשנת 2004 [3] דיווחו המחברים על שיפור משמעותי בתפקוד כף היד והאצבעות ב-75% מ-73 מהתינוקות שנותחו, במעקב של שמונה שנים. המשקל הממוצע של התינוקות עם שיתוק מלא של המקלעת היה 4,400 גר'. רוב התינוקות נותחו בגילים שבין שלושה חודשים לארבעה חודשים.
מגוון הניתוחים עד גיל שנה הוא גדול, תלוי בגובה ובסוג של הפגיעה של העצבים, החל בתפירת העצבים המנותקים, וכלה בהשתלת עצבים שנלקחים מאזור אחר של הגוף (למשל, העצב הסוראלי שנלקח מהשוק) או העברה של עצבים סמוכים מחוץ למקלעת לאזור הפגיעה (למשל, העצבים האינטרקוסטליים). פירוט של כל הניתוחים בשיטת הכירורגיה הזעירה הוא מעבר למטרת הסקירה הנוכחית.
מספר סוגי ניתוחים קיימים לגיל המבוגר יותר, שמטרתם לשחזר עד כמה שניתן את תנועת הכתף, המרפק או שרש כף היד דרך העברת שרירים בריאים מאזור אחד של הזרוע, הכתף, האמה או שורש כף היד לאזורים אחרים. כעיקרון, מנצלים שרירים שפעילותם בתפקוד הגפה יחסית חשובה פחות, בעזרתם ניתן להקנות לה פונקציות תפקודיות חשובות יותר.
ניתוח בשיטת הכירורגיה הזעירה יכול להועיל במקרים הקשים ביותר, אולם אין על כך הסכמה מוחלטת בקרב קהילת האורתופדים בעולם. קיימים ניתוחים משחזרים לגיל המאוחר העשויים לשפר את תפקוד הגפה הפגועה.
פרוגנוזה
רוב התינוקות עם פגיעה במקלעת הברכיאלית שמראים סימני התאוששות בתפקוד שרירי הגפה עד גיל חודשיים, בדרך כלל יתפקדו היטב בהמשך. מצד שני, אם לא מזהים התאוששות בתפקוד הגפה עד גיל שלושה חודשים, הפרוגנוזה להחלמה מלאה או אפילו חלקית היא גרועה יותר, בעיקר מפרק הכתף יהיה מוגבל בתפקודו. ככל שמתאחר השיקום הספונטני של הגפה, ובמיוחד מעבר לגיל חצי שנה, כך פוחתים סיכויי הגפה לתפקד טוב בעתיד. כמובן כאשר הפגיעה במקלעת היא מלאה ומלווה בתסמונת Horner, הפרוגנוזה היא הגרועה ביותר.
מקובל לחשוב שכ-80% עד 90% מהתינוקות עם שיתוק המקלעת הברכיאלית יחלימו ממנו בטווח הרחוק [2]. אולם, באחוז גבוה מהמקרים אין מדובר בהחלמה נוירולוגית מלאה אף על פי שתפקוד הגפה בטווח הארוך עשוי להיות כמעט ללא שום מגבלות. בחלק מהילדים תהיה הגבלה פסיבית ואקטיבית בתנועת הכתף, או שינויים רנטגניים במבנה מפרק הכתף.
מיקומה האנטומי המדויק של הפגיעה יקבע את הפרוגנוזה להחלמה, בעיקר אם מדובר בפגיעה שהיא פרה-גנגליונית או פוסט-גנגליונית. הגנגליונים ממוקמים בקרבת חוט השדרה (Spinal Cord), ומכילים את העצבים התחושתיים. העצבים המוטוריים נמצאים בחוט השדרה עצמו, בחומר האפור של הקרניים הקדמיות. כאשר הפגיעה בשורשי העצבים מתרחשת לפני הגנגליונים, אלו ניתקים מחוט השדרה, ותוצאת פגיעה זאת ברוב המקרים קשה, וסיכויי התאוששות השרירים המעוצבבים על ידי שורשים אלו, קלושים יותר.
ברוב המקרים הפגיעה היא בעצבים הגבוהים של המקלעת, ונדיר יותר שכל העצבים פגועים.
ייתכנו שני מצבים קיצוניים מהפגיעה במקלעת:
- שיתוק זמני עם החלמה נוירולוגית כמעט מלאה המתבטאת בפעילות טובה (נגד כוח הכבידה) של שרירי הבייספס והדלטואיד. החלמה כזאת בדרך כלל צפויה בתינוקות שבהם מזהים התאוששות מהירה של השרירים הפגועים עד גיל חודשיים או שלושה. חשיבות רבה מייחסים לפעילות שריר הבייספס או למכופפי המרפק, אבל חשוב מאוד גם לתעד את חזרת פעילות השרירים המיישרים של שורש כף היד, מישרי האצבעות והאגודל והאבדוקטורים של הכתף. בתינוקות שבהם לא מזהים התאוששות של השרירים עד גיל כזה או לפחות עד גיל שלושה חודשים, הפרוגנוזה גרועה יותר.
- פגיעה קשה מאוד עם שיתוק קבוע מוחלט של הגפה, שבהם הגפה חסרת תפקוד לחלוטין.
מומלץ טיפול שמרני בקבוצה הראשונה וטיפול ניתוחי בשנייה. ככל שמתארכת תקופת ההחלמה של השרירים, סיכויי ההחלמה שלהם בטווח הרחוק קלושים יותר.
ביבליוגרפיה
- Sankar WN, et al. Orthopedic Conditions in the Newborn. J Am Acad Orthop Surg 2009;17:112-122
קישורים חיצוניים
- שיתוק המקלעת הברכיאלית בתינוקות, מדיקל מדיה
המידע שבדף זה נכתב על ידי ד"ר נועם בור, מנהל היחידה לאורתופדיית ילדים, מרכז רפואי העמק, עפולה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק