הבדלים בין גרסאות בדף "פגיעות קור - Hypothermia"
| (16 גרסאות ביניים של 3 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
{{מחלה | {{מחלה | ||
| − | |תמונה= | + | |תמונה=Hand frostbite.jpg |
|כיתוב תמונה= | |כיתוב תמונה= | ||
|שם עברי=פגיעות קור | |שם עברי=פגיעות קור | ||
| שורה 12: | שורה 12: | ||
|אחראי הערך= | |אחראי הערך= | ||
}} | }} | ||
| + | == רקע == | ||
| + | פגיעות קור הן פגיעות בעלות סיכון גבוה לתחלואה ולתמותה, ולמרות העובדה שישראל היא מדינה חמה, הן לא פגיעות נדירות{{הערה|שם=הערה1|Bonneh DY, Shvartzman P. Hypothermia in the elderly in the Negev. Harefuah 1994;127(12):509-511,576}}. היפותרמיה (Hypothermia) המאובחנת והמטופלת מוקדם יכולה לשנות דרמטית את הפרוגנוזה של החולה, מאחר שחוסר מודעות והיכרות עם מצב רפואי מסכן חיים זה יכול להביא לטיפול תת-מיטבי ואף למוות{{הערה|שם=הערה2|Petrone P, Kuncir EJ, Asensio JA. Surgical management and strategies in the treatment of hypothermia and cold injury. Emerg Med Clin North Am 2003;21(4):1165-1178}}{{הערה|שם=הערה3|Jurkovich GJ. Environmental cold-induced injury. Surg Clin North Am 2007;87(1):247-267,viii}}. עם זאת, טיפול נכון ובזמן מאפשר להקטין משמעותית את התחלואה ואף את התמותה{{הערה|שם=הערה4| Dembert ML. Medical problems from cold exposure. Am Fam Physician 1982;25(1):99-106}}{{כ}}{{הערה|שם=הערה5|Reamy BV. Frostbite: review and current concepts. J Am Board Fam Pract 1998;11(1):34-40}}. לכן חובה עלינו להכיר פגיעות אלו ולדעת מהו הטיפול המיטבי בהן. | ||
| − | + | == תיאור מקרה == | |
| + | מטופלת בת 92, הובאה למחלקה לרפואה דחופה על ידי בני משפחתה בתלונה על “ירידה כללית במצבה“ בשלושת הימים האחרונים. תוארו [[חולשה]] קיצונית, [[ירידה בתפקוד]] וסירוב לאכול ולשתות. המטופלת גם התלוננה על [[כאבי בטן]] מפושטים ועל [[הזעה]]. לא היו שינויים ביציאות ולא היו תלונות ממערכת השתן. לא נמדד חום בבית. | ||
| − | + | ברקע: [[יתר לחץ דם]], [[מחלת לב איסכמית]] (Ischemic heart disaese), [[סוכרת סוג 2]], [[דיסליפידמיה|Dyslipidemia]]. מטופלת בתרופות בהתאם. | |
| − | |||
| − | ברקע: [[יתר לחץ דם]], [[מחלת לב איסכמית]], [[סוכרת סוג 2]], [[דיסליפידמיה]]. מטופלת בתרופות בהתאם. | ||
| − | בבדיקה במיון | + | בבדיקה במיון: בהכרה מלאה, משתפת פעולה. אינה רועדת. |
| − | בהכרה מלאה, משתפת פעולה. אינה רועדת | ||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | לחץ דם: 105/55, דופק: 55 לדקה, חום גוף 32.5 מעלות צלזיוס{{כ}} (PR, {{כ}}Per Rectum), קצב נשימות 25 לדקה, סוכר בדם של 150. ראש וצוואר: ללא אסימטריה (Assymetry), ללא גודש ורידי צוואר. סימני צחיחות קלים. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | בית חזה: כניסת אוויר דו-צדית ללא חרחורים או צפצופים, קולות לב סדירים. לא נשמעו אוושות או קולות נוספים. | |
| − | + | בטן: לא תפוחה, ניע ירוד, תנגודת קלה בבדיקה, ללא רגישות ממוקדת במישוש, ללא גושים או הגדלת כבד וטחול. | |
| − | |||
| − | קלה | ||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | גפיים: ללא סימני פקקת או דלקת עורית. נמושו דפקים מוחלשים. כוח גס ירוד סימטרי. | |
| + | |||
| + | בדיקות עזר | ||
| + | [[ספירת דם]]: [[Leukocytosis]] של 21,500 עם סטייה שמאלה, אנמיה נורמוציטית (Normocytic anemia) עם [[Hemoglobin]] של 11.5, [[כימיה בדם]]: [[קריאטינין|Creatinine]] של 1.0 [GFR{{כ}} (Glomerular Filtration Rate) של 28.3], [[אשלגן]] 5.5, {{כ}}CPK 1,500{{כ}} (Creatine phosphokinase). | ||
| − | + | גזים בדם עורקי: pH של 7.2, CO2 של 55, HCO3 של 15: [[חמצת נשימתית]] חריפה, לא מפוצה, מעורבת ב[[חמצת מטבולית]] (Metabolic acidosis). | |
| − | |||
| − | |||
| − | |||
| − | + | הוכנס צנתר שתן: ללא שארית גדולה, סטיק שתן תקין. | |
| − | + | צילום חזה: תקין. | |
| − | + | אקג (Electrocardiography, ECG): סינוס בקצב של 55 לדקה, ציר QRS תקין. ללא חסמי הולכה. ללא שינויים איסכמיים. לא ניכרו גלי אוסבורן (J). | |
| − | + | החולה אובחנה כסובלת מקיום [[SIRS]]{{כ}} (Systemic Inflammatory Response Syndrome), והוחל חימום באמצעות Bair Hugger ובאמצעות נוזלים מחוממים, על פי פרוטוקול של חימום אקטיבי חיצוני ופנימי. ניתן [[T:Calcium Gluconate|Calcium Gluconate]] כטיפול מגן מפני [[Hyperkalemia]]. | |
| − | [[ | + | בהערכה חוזרת לאחר העלאת הטמפרטורה ל-36.5 מעלות צלזיוס{{כ}} החלה המטופלת להתלונן על כאבי בטן. בבדיקה גופנית הופיעה כעת רגישות במישוש באזור בטן ימנית עליונה וסימן על שם Murphy חיובי. בוצע [[US]]{{כ}} (Ultrasound) שהדגים [[אבנים בכיס המרה]], עיבוי קיר כיס המרה ונוזל סביבו, סימן מרפי סונוגרפי (Sonographic) חיובי - תמונה המתאימה ל[[Cholecystitis acute|דלקת חריפה בכיס מרה]]. נוכח התמונה שלעיל אושפזה החולה בשל אבחנה של דלקת חריפה בכיס מרה, היא טופלה ב[[אנטיביוטיקה]] (Antiobiotics), חל שיפור במצבה והיא שוחררה בהמשך לביתה. |
| + | ==מנגנוני היווצרות המחלה== | ||
| + | לגוף האנושי יכולת מזערית להסתגל לקור. השרידות באזורים קרים היא בעיקר הודות לשכבות הבידוד החיצוני שאנו מניחים עלינו (קרי, ביגוד מתאים){{הערה|שם=הערה6|Su CW, Lohman R, Gottlieb LJ, Frostbite of the upper extremity. Hand Clin, 2000;16(2):235-247}}. חשיפה לקור יכולה להביא למגוון פגיעות המתרחשות עקב חוסר יכולתו של הגוף להסתגל לטמפרטורות קיצון. פגיעות אלו נחלקות לפגיעות סיסטמיות (Systemic) (קרי, היפותרמיה), פגיעות ממוקמות (קרי, פגיעה באיבר מסוים, דוגמת גפיים) ושילוב של שתיהן. | ||
| − | + | היפותרמיה מוגדרת כחום גוף מתחת ל-35ºC{{כ}}{{הערה|שם=הערה4}}. כדי לאבחן טמפרטורת ליבה נמוכה מסף 35ºC יש להשתמש במדחום מיוחד{{הערה|שם=הערה7|Moran DS, Mendel L, Methods for core temperature measurements. Harefuah 2001;140(11):1078-1083, 1116}}. היפותרמיה מחולקת לשלוש דרגות על פי הטמפרטורה הנמדדת: | |
| + | *קלה: 35-32 מעלות צלזיוס | ||
| + | *בינונית: 32-28 מעלות צלזיוס | ||
| + | *קשה: מתחת ל-28 מעלות צלזיוס | ||
| − | = | + | ישנם חמישה מנגנוני איבוד חום מהגוף לסביבה{{הערה|שם=הערה8| Long WB, 3rd, et al. Cold injuries. J Long Term Eff Med Implants 2005;15(1):67-78}}: |
| + | #הקרנה (Radiation): פליטה בעיקר מהראש ומאזורים חשופים. זהו מנגנון איבוד החום המהיר ביותר, והאחראי לעד 50 אחוזים מאיבוד החום | ||
| + | #הולכה (Conduction): העברת חום במגע ישיר. זהו מנגנון איבוד החום המרכזי בטביעה, שכן הולכת החום למים גדולה פי 30 מזו של אוויר | ||
| + | #הסעה (Convection): העברת חום אל גז או אל נוזל החולפים על פני הגוף. איבוד החום עומד ביחס ישר למהירות הזרימה (מנגנון חשוב זה משמש אותנו בעיקר לשם קירור חולים בעת מכות חום) | ||
| + | #אידוי (Evaporation): איבוד חום דרך אידוי מים מפני השטח | ||
| + | #נשימה (Respiration): איבוד חום דרך טיפות מים מדרכי הנשימה | ||
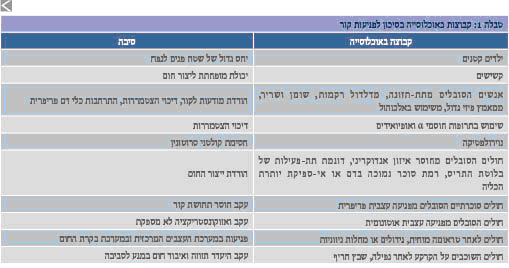
| − | + | חלק מהאוכלוסייה חשוף במיוחד לפגיעות קור{{הערה|שם=הערה5}}{{הערה|שם=הערה3}}, דבר המודגם בטבלה 1 | |
| − | + | ==קליניקה== | |
| + | להיפותרמיה ביטויים בכל מערכות הגוף. פגיעות קור באות לידי ביטוי בשלושה אופנים שונים{{הערה|שם=הערה9|Wittmers LE, Jr. Pathophysiology of cold exposure. Minn Med 2001;84(11):30-36}}, ואלו הם: | ||
| + | * תסמינים הנובעים מעירור מנגנוני ויסות החום המרכזיים | ||
| + | * תסמינים הנובעים מפגיעה תאית ורקמתית באזור החשוף | ||
| + | * תסמינים הנובעים ממעורבות מערכות אחרות בגוף | ||
| − | == | + | === עירור מנגנוני ויסות החום המרכזיים === |
| + | ה[[היפותלמוס]] (Hypothalamus) הוא השולט על שימור החום. הקלט התחושתי מגיע למרכז זה מקולטני חום הנמצאים בעור. עירור מרכז ויסות החום בעקבות טמפרטורה נמוכה גורם לתגובה סימפתטית (Sympathetic) המתבטאת בכיווץ כלי דם פריפריים (Peripheral) וכלי דם של מערכת העיכול, בעליית לחץ הדם, בדופק מהיר, בשיתוק המעי ובאטוניה (Atony) של שלפוחית השתן. | ||
| − | + | מעבר לכך יש פגיעה תאית ורקמתית באזור החשוף{{הערה|שם=הערה10|Zook N, et al. Microcirculatory studies of frostbite injury. Ann Plast Surg 1998;40(3):246-253;discussion 225-254}}. קור פוגע ברקמות דרך פגיעה בוסקולריזציה (Vascularization) ודרך פגיעה ישירה בתאים. הנזק התאי נגרם כתוצאה מקריסטליזציה של מים, משינויים בחלבונים ומשינויים בממברנה של התא. קריסטליזצית (Crystallization) מים מחוץ לתא גורמת לשאיבת מים ממנו ולמפל ריכוזי מלחים. כמו כן, כיווץ כלי דם, פגיעות באנדותל (Endothelium) וטרומבואמבוליזם (Thromboembolism) גורמים להפחתה בפרפוזיה (Perfusion) לרקמות ולאיסכמיה. עם זאת, קור מדכא פעילות אנזימי (Enzymes) קרישה ועלול להביא לדימומים. הפשרה עלולה לגרום ל[[בצקת]], לנקרוזיס (Necrosis) ולגנגרנה (Gangrene), ולכן הטיפול אינו מסתכם בחימום מסיבי. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | לקור גם השפעות על מערכות אחרות, למשל: הצטברות הנוזלים ברקמות פגועות מביאה בפועל לתת-נפח (היפוולמיה, Hypovolemia). אף שקור גורם לירידת הGFR- עלולה להתרחש תופעה של עלייה בכמות השתן (מה שמכונה Cold Diuresis) בשל פגיעה בתפקוד האבובית המרוחקת, הגורמת לספיגה מופחתת של [[נתרן]] ומים ולירידת ריכוז ADH{{כ}} (AntiDiuretic Hormone) ו-[[Glycosuria]]. כמו כן עלולה להופיע חמצת מעורבת: נשימתית ומטבולית. | |
| − | + | כלל המצבים הללו עלול להוביל לירידה בדופק ובתפוקת הלב (דוגמה לתרשים אקג אופייני ניתן לראות בתרשים 1, ולירידת נפח הדם, עד ל[[הלם]]. הלם יכול להתפתח גם בעת חימום החולה בשל בריחת מלחים, חלבונים ונוזלים מכלי הדם. הבצקת והאיסכמיה עלולים לגרום לקישיון שרירים עד למצב של [[Rhabdomyolysis]]. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | [[קובץ:היפותרמיה.PNG|מרכז|650px]] | |
| − | |||
| − | |||
| − | |||
| − | + | [[קובץ:אקגהיפותרמיה.PNG|מרכז|400px]] | |
| − | == | + | ==הממצאים המעבדתיים האופייניים להיפותרמיה== |
| + | פגיעה בתפקודי כליות על רקע של Rhabdomyolysis או של [[ATN|Acute Tubular Necrosis]]. שינויים מהירים ברמות המלחים בדם, בייחוד בריכוז האשלגן המושפע ממאזן החומצה-בסיס. מאזן זה משתנה בזמן החימום. הפרעות קרישה בשל ירידה בתפקודי האנזימים. עם חימום הדם עד 37 מעלות צלזיוס יחזרו תפקודי הקרישה לנורמה. | ||
| − | + | בחולים היפותרמיים הספירה הלבנה אינה אמינה. לכן, בקבוצות סיכון (דוגמת יילודים, קשישים ומדוכאי מערכת החיסון) מומלץ לתת אנטיביוטיקה אמפירית (Empirical). | |
| − | + | ==קווים מנחים כלליים לטיפול בכל נפגעי ההיפותרמיה== | |
| − | + | # טיפול בחולה בדומה לטיפול הנעשה בהחייאה לבבית רגילה, אך בדגשים הייחודיים לפגיעות קור | |
| + | # מניעת איבוד חום נוסף לסביבה (לדוגמה, בקורבן טביעה יש להסיר ממנו את הבגדים הרטובים) | ||
| + | # חימום על פי חומרת ההיפותרמיה | ||
| + | # טיפול בגורם הפיך להיפותרמיה | ||
| + | # טיפול מקביל בגורמים נוספים התורמים לקליניקה (זיהום, הרעלות, טראומה וכיוצא בזה) | ||
| + | # יש לזכור כי בחולים הסובלים מפגיעות קור, לא ניתן לקבוע מוות עד שהחולה לא הגיע לטמפרטורת גוף תקינה{{הערה|שם=הערה11|Kanzenbach TL, Dexter WW. Cold injuries. Protecting your patients from the dangers of hypothermia and frostbite. Postgrad Med 1999;105(1):72-78}} {{ש}}{{ש}}בספרות ידועים מקרים שבהם לאחר חימום מתאים החולה שרד, ומקרים אלו אף תועדו בישראל{{הערה|שם=הערה12|Knobel B, Mikhlin A. Severe accidental hypothermia in an elderly woman. Harefuah 2001;140(11):1014-1017,1119}} | ||
| − | + | ==חימום נחלק לשני סוגים{{הערה|שם=הערה13|Rav-Acha M, Heled Y, Moran D. Pre-hospital rewarming methods for hypothermia casualties. Harefuah 2003;142(11):780-785, 804}}== | |
| + | *חימום סביל: כיסוי באמצעות שמיכות. הטמפרטורה עולה באמצעות הצטמררות בקצב של חצי מעלה עד שתי מעלות צלזיוס לשעה | ||
| + | *חימום פעיל: | ||
| + | *# חיצוני: מערכות חימום חיצוניות. חימום בקצב של 0.8 המעלה עד מעלה צלזיוס לשעה | ||
| + | *# פנימי: | ||
| + | *## נוזלים מחוממים, חמצן מחומם. חימום בקצב של 1–2 מעלות צלזיוס לשעה | ||
| + | *## שטיפות [פריטונאליות (Peritoneal), דרך טורקוסטומיה (Thoracostomy) או לדרכי עיכול עליונות]. חימום בקצב של 1–4 מעלות צלזיוס לשעה | ||
| + | *## דם מחומם [כמנות, בעזרת [[המודיאליזה]] (Hemodialisys) ובמכונת לב-ריאה]. חימום בקצב של 1–5 מעלות צלזיוס לכל 5 דקות | ||
| − | = | + | עם זאת, החימום גורם להרחבת כלי דם ולהגעת דם מהפריפריה וכתוצאה מכך ניתן לראות{{הערה|שם=הערה10}}: |
| + | * Afterdrop: ירידה נוספת בטמפרטורת הליבה בעקבות הזרמת דם קר מהפריפריה | ||
| + | * Rewarming Acidosis: פיזור מחמצנים ורדיקלים (Radical) חופשיים שהיו כלואים בפריפריה | ||
| + | * Rewarming Shock: הרחבת כלי הדם בפריפריה גורמת לנפח אפקטיבי (Effective) נמוך בכלי הדם, עד למצב של הלם | ||
| − | + | לפיכך יש לנטר את טמפרטורת הליבה בעקביות. מחקרים מראים{{הערה|שם=הערה14| Buisson P, et al. Assessment of the efficiency of warming devices during neonatal surgery. Eur J Appl Physiol 2004;92(6):694-697}}{{הערה|שם=הערה15| Leung KK, Lai A, Wu A. A randomized controlled trial of the electric heating pad vs. forced-air warming for preventing hypothermia during laparotomy. Anaesthesia 2007;62(6):605-608}} שהדרך הבטוחה ביותר למנוע את סיבוכי החימום היא להשתמש במכשיר Bair Hugger. | |
| − | + | ==הטיפול בהיפותרמיה על פי עקרונות ACLS{{כ}} (Advanced Cardiac Life Support) {{כ}}{{הערה|שם=הערה16|Part 10.4: Hypothermia. Circulation 2005;112:IV-136-IV-138}}== | |
| + | ===היפותרמיה בחולה ללא דופק=== | ||
| + | * כשדרגת ההיפותרמיה בינונית: התחלת עיסויים והנשמות, ניסיונות דפיברילציה (Defibrillation) (כשהמקצב מתאים), פתיחת וריד, מתן תרופות במרווחים גדולים פי שניים מהרגיל, חימום פנימי פעיל | ||
| + | * כשדרגת ההיפותרמיה קשה: התחלת עיסויים והנשמות, ניסיון דפיברילציה בודד (כשהמקצב מתאים), המתנה במתן תרופות עד עליית הטמפרטורה מעל ל-30 מעלות צלזיוס, חימום פנימי פעיל | ||
| − | + | ככלל, לחולה בהיפותרמיה שהגיע עד למצב של [[דום לב]] על רקע של [[הפרעות קצב]], יש פרוגנוזה (Prognosis) טובה יותר מחולה שהגיע למצב זה על רקע של [[היפוקסיה]] (Hypoxia). | |
| − | + | ===שינויים בהחייאה הנוגעים להיפותרמיה=== | |
| − | + | עקרון קדימות הטיפול נשאר זהה. בדיקות נשימה ודופק מתבצעות למשך 30–45 שניות. אם הפרעת הקצב היא [[VF]]/[[VT]]{{כ}} (Ventricular Fibrillation/Ventricular Tachycardia) (קרי, הפרעה שניתן לטפל בה בעזרת דפיברילציה), יש לתת מכה לא מסונכרנת אחת. יש להמשיך עם ניסיונות דפיברילציה נוספים רק בטמפרטורת ליבה של יותר מ-30 מעלות צלזיוס. | |
| − | + | ניתן להיעזר בהזרמת חמצן מחומם ולח דרך הטובוס (Tubus). יש לזכור כי מרבית התרופות פועלות ביעילות פחותה בסביבה קרה, ועלולות להצטבר לרמה רעילה בשל מטבוליזם ירוד. לכן, אין לתת תרופות בהחייאה בטמפרטורת ליבה של פחות מ-30 מעלות צלזיוס. בטמפרטורה גבוהה מזו יש לתת את אותן תרופות המקובלות במתארי ACLS, אך במרווחי זמן גדולים יותר. | |
| − | |||
| − | == | + | ==טיפולים אמפיריים בהיפותרמיה== |
| + | אם בדיקת רמות סוכר בדם לא זמינה, יש לנסות ולטפל באמצעות [[t:גלוקוז - Glucose|Glucose]] באופן אמפירי. ההיגיון העומד מאחורי טיפול זה הוא שרוב הלוקים בהיפותרמיה מכלים את מאגר הגליקוגן שלהם, כך שהם לא מסוגלים לרעוד ולהפיק חום. נוסף לכך, היפותרמיה מסווה סימני [[היפוגליקמיה|Hypoglycemia]]. | ||
| − | + | ניתן לטפל אמפירית גם באמצעות [[ויטמין - Vitamin - B1|Thiamin]], כשלא ברור אם בבסיס ההיפותרמיה עומדת [[הרעלת אלכוהול]]. | |
| − | |||
| − | + | ==ביבליוגרפיה== | |
| − | + | <blockquote> | |
| − | + | {{הערות שוליים|יישור=שמאל}} | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | < | ||
</blockquote> | </blockquote> | ||
| + | |||
==קישורים חיצוניים== | ==קישורים חיצוניים== | ||
| − | + | {{שש}} | |
| − | * [http://www.medicalmedia.co.il/publications/ArticleDetails.aspx?artid=3456&sheetid=226 | + | * [http://www.medicalmedia.co.il/publications/ArticleDetails.aspx?artid=3456&sheetid=226 התמודדות עם פגיעות קור - תיאור מקרה והמסקנות הנובעות ממנו], מדיקל מדיה |
| − | + | {{שש}} | |
{{ייחוס|ד"ר אלון בר-אל|ד"ר אורי נץ וד"ר צבי פרי}} | {{ייחוס|ד"ר אלון בר-אל|ד"ר אורי נץ וד"ר צבי פרי}} | ||
| − | + | {{שש}} | |
<center>'''פורסם בכתב העת לרפואת המשפחה, אוקטובר 2010, גיליון מס' 158, מדיקל מדיה'''</center> | <center>'''פורסם בכתב העת לרפואת המשפחה, אוקטובר 2010, גיליון מס' 158, מדיקל מדיה'''</center> | ||
| − | |||
[[קטגוריה:גריאטריה]] | [[קטגוריה:גריאטריה]] | ||
| שורה 159: | שורה 144: | ||
[[קטגוריה:פנימית]] | [[קטגוריה:פנימית]] | ||
[[קטגוריה:רפואה דחופה]] | [[קטגוריה:רפואה דחופה]] | ||
| − | [[קטגוריה:מדיקל מדיה | + | [[קטגוריה:מדיקל מדיה]] |
גרסה אחרונה מ־02:01, 1 באוקטובר 2020
| פגיעות קור | ||
|---|---|---|
| Hypothermia | ||

| ||
| ICD-10 | Chapter T 68. | |
| ICD-9 | 991.6 | |
| MeSH | D007035 | |
| יוצר הערך | ד"ר אלון בר-אל בשיתוף ד"ר אורי נץ וד"ר צבי פרי
|
|
רקע
פגיעות קור הן פגיעות בעלות סיכון גבוה לתחלואה ולתמותה, ולמרות העובדה שישראל היא מדינה חמה, הן לא פגיעות נדירות[1]. היפותרמיה (Hypothermia) המאובחנת והמטופלת מוקדם יכולה לשנות דרמטית את הפרוגנוזה של החולה, מאחר שחוסר מודעות והיכרות עם מצב רפואי מסכן חיים זה יכול להביא לטיפול תת-מיטבי ואף למוות[2][3]. עם זאת, טיפול נכון ובזמן מאפשר להקטין משמעותית את התחלואה ואף את התמותה[4][5]. לכן חובה עלינו להכיר פגיעות אלו ולדעת מהו הטיפול המיטבי בהן.
תיאור מקרה
מטופלת בת 92, הובאה למחלקה לרפואה דחופה על ידי בני משפחתה בתלונה על “ירידה כללית במצבה“ בשלושת הימים האחרונים. תוארו חולשה קיצונית, ירידה בתפקוד וסירוב לאכול ולשתות. המטופלת גם התלוננה על כאבי בטן מפושטים ועל הזעה. לא היו שינויים ביציאות ולא היו תלונות ממערכת השתן. לא נמדד חום בבית.
ברקע: יתר לחץ דם, מחלת לב איסכמית (Ischemic heart disaese), סוכרת סוג 2, Dyslipidemia. מטופלת בתרופות בהתאם.
בבדיקה במיון: בהכרה מלאה, משתפת פעולה. אינה רועדת.
לחץ דם: 105/55, דופק: 55 לדקה, חום גוף 32.5 מעלות צלזיוס (PR, Per Rectum), קצב נשימות 25 לדקה, סוכר בדם של 150. ראש וצוואר: ללא אסימטריה (Assymetry), ללא גודש ורידי צוואר. סימני צחיחות קלים.
בית חזה: כניסת אוויר דו-צדית ללא חרחורים או צפצופים, קולות לב סדירים. לא נשמעו אוושות או קולות נוספים.
בטן: לא תפוחה, ניע ירוד, תנגודת קלה בבדיקה, ללא רגישות ממוקדת במישוש, ללא גושים או הגדלת כבד וטחול.
גפיים: ללא סימני פקקת או דלקת עורית. נמושו דפקים מוחלשים. כוח גס ירוד סימטרי.
בדיקות עזר ספירת דם: Leukocytosis של 21,500 עם סטייה שמאלה, אנמיה נורמוציטית (Normocytic anemia) עם Hemoglobin של 11.5, כימיה בדם: Creatinine של 1.0 [GFR (Glomerular Filtration Rate) של 28.3], אשלגן 5.5, CPK 1,500 (Creatine phosphokinase).
גזים בדם עורקי: pH של 7.2, CO2 של 55, HCO3 של 15: חמצת נשימתית חריפה, לא מפוצה, מעורבת בחמצת מטבולית (Metabolic acidosis).
הוכנס צנתר שתן: ללא שארית גדולה, סטיק שתן תקין.
צילום חזה: תקין.
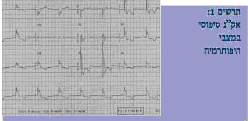
אקג (Electrocardiography, ECG): סינוס בקצב של 55 לדקה, ציר QRS תקין. ללא חסמי הולכה. ללא שינויים איסכמיים. לא ניכרו גלי אוסבורן (J).
החולה אובחנה כסובלת מקיום SIRS (Systemic Inflammatory Response Syndrome), והוחל חימום באמצעות Bair Hugger ובאמצעות נוזלים מחוממים, על פי פרוטוקול של חימום אקטיבי חיצוני ופנימי. ניתן Calcium Gluconate כטיפול מגן מפני Hyperkalemia.
בהערכה חוזרת לאחר העלאת הטמפרטורה ל-36.5 מעלות צלזיוס החלה המטופלת להתלונן על כאבי בטן. בבדיקה גופנית הופיעה כעת רגישות במישוש באזור בטן ימנית עליונה וסימן על שם Murphy חיובי. בוצע US (Ultrasound) שהדגים אבנים בכיס המרה, עיבוי קיר כיס המרה ונוזל סביבו, סימן מרפי סונוגרפי (Sonographic) חיובי - תמונה המתאימה לדלקת חריפה בכיס מרה. נוכח התמונה שלעיל אושפזה החולה בשל אבחנה של דלקת חריפה בכיס מרה, היא טופלה באנטיביוטיקה (Antiobiotics), חל שיפור במצבה והיא שוחררה בהמשך לביתה.
מנגנוני היווצרות המחלה
לגוף האנושי יכולת מזערית להסתגל לקור. השרידות באזורים קרים היא בעיקר הודות לשכבות הבידוד החיצוני שאנו מניחים עלינו (קרי, ביגוד מתאים)[6]. חשיפה לקור יכולה להביא למגוון פגיעות המתרחשות עקב חוסר יכולתו של הגוף להסתגל לטמפרטורות קיצון. פגיעות אלו נחלקות לפגיעות סיסטמיות (Systemic) (קרי, היפותרמיה), פגיעות ממוקמות (קרי, פגיעה באיבר מסוים, דוגמת גפיים) ושילוב של שתיהן.
היפותרמיה מוגדרת כחום גוף מתחת ל-35ºC[4]. כדי לאבחן טמפרטורת ליבה נמוכה מסף 35ºC יש להשתמש במדחום מיוחד[7]. היפותרמיה מחולקת לשלוש דרגות על פי הטמפרטורה הנמדדת:
- קלה: 35-32 מעלות צלזיוס
- בינונית: 32-28 מעלות צלזיוס
- קשה: מתחת ל-28 מעלות צלזיוס
ישנם חמישה מנגנוני איבוד חום מהגוף לסביבה[8]:
- הקרנה (Radiation): פליטה בעיקר מהראש ומאזורים חשופים. זהו מנגנון איבוד החום המהיר ביותר, והאחראי לעד 50 אחוזים מאיבוד החום
- הולכה (Conduction): העברת חום במגע ישיר. זהו מנגנון איבוד החום המרכזי בטביעה, שכן הולכת החום למים גדולה פי 30 מזו של אוויר
- הסעה (Convection): העברת חום אל גז או אל נוזל החולפים על פני הגוף. איבוד החום עומד ביחס ישר למהירות הזרימה (מנגנון חשוב זה משמש אותנו בעיקר לשם קירור חולים בעת מכות חום)
- אידוי (Evaporation): איבוד חום דרך אידוי מים מפני השטח
- נשימה (Respiration): איבוד חום דרך טיפות מים מדרכי הנשימה
חלק מהאוכלוסייה חשוף במיוחד לפגיעות קור[5][3], דבר המודגם בטבלה 1
קליניקה
להיפותרמיה ביטויים בכל מערכות הגוף. פגיעות קור באות לידי ביטוי בשלושה אופנים שונים[9], ואלו הם:
- תסמינים הנובעים מעירור מנגנוני ויסות החום המרכזיים
- תסמינים הנובעים מפגיעה תאית ורקמתית באזור החשוף
- תסמינים הנובעים ממעורבות מערכות אחרות בגוף
עירור מנגנוני ויסות החום המרכזיים
ההיפותלמוס (Hypothalamus) הוא השולט על שימור החום. הקלט התחושתי מגיע למרכז זה מקולטני חום הנמצאים בעור. עירור מרכז ויסות החום בעקבות טמפרטורה נמוכה גורם לתגובה סימפתטית (Sympathetic) המתבטאת בכיווץ כלי דם פריפריים (Peripheral) וכלי דם של מערכת העיכול, בעליית לחץ הדם, בדופק מהיר, בשיתוק המעי ובאטוניה (Atony) של שלפוחית השתן.
מעבר לכך יש פגיעה תאית ורקמתית באזור החשוף[10]. קור פוגע ברקמות דרך פגיעה בוסקולריזציה (Vascularization) ודרך פגיעה ישירה בתאים. הנזק התאי נגרם כתוצאה מקריסטליזציה של מים, משינויים בחלבונים ומשינויים בממברנה של התא. קריסטליזצית (Crystallization) מים מחוץ לתא גורמת לשאיבת מים ממנו ולמפל ריכוזי מלחים. כמו כן, כיווץ כלי דם, פגיעות באנדותל (Endothelium) וטרומבואמבוליזם (Thromboembolism) גורמים להפחתה בפרפוזיה (Perfusion) לרקמות ולאיסכמיה. עם זאת, קור מדכא פעילות אנזימי (Enzymes) קרישה ועלול להביא לדימומים. הפשרה עלולה לגרום לבצקת, לנקרוזיס (Necrosis) ולגנגרנה (Gangrene), ולכן הטיפול אינו מסתכם בחימום מסיבי.
לקור גם השפעות על מערכות אחרות, למשל: הצטברות הנוזלים ברקמות פגועות מביאה בפועל לתת-נפח (היפוולמיה, Hypovolemia). אף שקור גורם לירידת הGFR- עלולה להתרחש תופעה של עלייה בכמות השתן (מה שמכונה Cold Diuresis) בשל פגיעה בתפקוד האבובית המרוחקת, הגורמת לספיגה מופחתת של נתרן ומים ולירידת ריכוז ADH (AntiDiuretic Hormone) ו-Glycosuria. כמו כן עלולה להופיע חמצת מעורבת: נשימתית ומטבולית.
כלל המצבים הללו עלול להוביל לירידה בדופק ובתפוקת הלב (דוגמה לתרשים אקג אופייני ניתן לראות בתרשים 1, ולירידת נפח הדם, עד להלם. הלם יכול להתפתח גם בעת חימום החולה בשל בריחת מלחים, חלבונים ונוזלים מכלי הדם. הבצקת והאיסכמיה עלולים לגרום לקישיון שרירים עד למצב של Rhabdomyolysis.
הממצאים המעבדתיים האופייניים להיפותרמיה
פגיעה בתפקודי כליות על רקע של Rhabdomyolysis או של Acute Tubular Necrosis. שינויים מהירים ברמות המלחים בדם, בייחוד בריכוז האשלגן המושפע ממאזן החומצה-בסיס. מאזן זה משתנה בזמן החימום. הפרעות קרישה בשל ירידה בתפקודי האנזימים. עם חימום הדם עד 37 מעלות צלזיוס יחזרו תפקודי הקרישה לנורמה.
בחולים היפותרמיים הספירה הלבנה אינה אמינה. לכן, בקבוצות סיכון (דוגמת יילודים, קשישים ומדוכאי מערכת החיסון) מומלץ לתת אנטיביוטיקה אמפירית (Empirical).
קווים מנחים כלליים לטיפול בכל נפגעי ההיפותרמיה
- טיפול בחולה בדומה לטיפול הנעשה בהחייאה לבבית רגילה, אך בדגשים הייחודיים לפגיעות קור
- מניעת איבוד חום נוסף לסביבה (לדוגמה, בקורבן טביעה יש להסיר ממנו את הבגדים הרטובים)
- חימום על פי חומרת ההיפותרמיה
- טיפול בגורם הפיך להיפותרמיה
- טיפול מקביל בגורמים נוספים התורמים לקליניקה (זיהום, הרעלות, טראומה וכיוצא בזה)
- יש לזכור כי בחולים הסובלים מפגיעות קור, לא ניתן לקבוע מוות עד שהחולה לא הגיע לטמפרטורת גוף תקינה[11]
בספרות ידועים מקרים שבהם לאחר חימום מתאים החולה שרד, ומקרים אלו אף תועדו בישראל[12]
חימום נחלק לשני סוגים[13]
- חימום סביל: כיסוי באמצעות שמיכות. הטמפרטורה עולה באמצעות הצטמררות בקצב של חצי מעלה עד שתי מעלות צלזיוס לשעה
- חימום פעיל:
- חיצוני: מערכות חימום חיצוניות. חימום בקצב של 0.8 המעלה עד מעלה צלזיוס לשעה
- פנימי:
- נוזלים מחוממים, חמצן מחומם. חימום בקצב של 1–2 מעלות צלזיוס לשעה
- שטיפות [פריטונאליות (Peritoneal), דרך טורקוסטומיה (Thoracostomy) או לדרכי עיכול עליונות]. חימום בקצב של 1–4 מעלות צלזיוס לשעה
- דם מחומם [כמנות, בעזרת המודיאליזה (Hemodialisys) ובמכונת לב-ריאה]. חימום בקצב של 1–5 מעלות צלזיוס לכל 5 דקות
עם זאת, החימום גורם להרחבת כלי דם ולהגעת דם מהפריפריה וכתוצאה מכך ניתן לראות[10]:
- Afterdrop: ירידה נוספת בטמפרטורת הליבה בעקבות הזרמת דם קר מהפריפריה
- Rewarming Acidosis: פיזור מחמצנים ורדיקלים (Radical) חופשיים שהיו כלואים בפריפריה
- Rewarming Shock: הרחבת כלי הדם בפריפריה גורמת לנפח אפקטיבי (Effective) נמוך בכלי הדם, עד למצב של הלם
לפיכך יש לנטר את טמפרטורת הליבה בעקביות. מחקרים מראים[14][15] שהדרך הבטוחה ביותר למנוע את סיבוכי החימום היא להשתמש במכשיר Bair Hugger.
הטיפול בהיפותרמיה על פי עקרונות ACLS (Advanced Cardiac Life Support) [16]
היפותרמיה בחולה ללא דופק
- כשדרגת ההיפותרמיה בינונית: התחלת עיסויים והנשמות, ניסיונות דפיברילציה (Defibrillation) (כשהמקצב מתאים), פתיחת וריד, מתן תרופות במרווחים גדולים פי שניים מהרגיל, חימום פנימי פעיל
- כשדרגת ההיפותרמיה קשה: התחלת עיסויים והנשמות, ניסיון דפיברילציה בודד (כשהמקצב מתאים), המתנה במתן תרופות עד עליית הטמפרטורה מעל ל-30 מעלות צלזיוס, חימום פנימי פעיל
ככלל, לחולה בהיפותרמיה שהגיע עד למצב של דום לב על רקע של הפרעות קצב, יש פרוגנוזה (Prognosis) טובה יותר מחולה שהגיע למצב זה על רקע של היפוקסיה (Hypoxia).
שינויים בהחייאה הנוגעים להיפותרמיה
עקרון קדימות הטיפול נשאר זהה. בדיקות נשימה ודופק מתבצעות למשך 30–45 שניות. אם הפרעת הקצב היא VF/VT (Ventricular Fibrillation/Ventricular Tachycardia) (קרי, הפרעה שניתן לטפל בה בעזרת דפיברילציה), יש לתת מכה לא מסונכרנת אחת. יש להמשיך עם ניסיונות דפיברילציה נוספים רק בטמפרטורת ליבה של יותר מ-30 מעלות צלזיוס.
ניתן להיעזר בהזרמת חמצן מחומם ולח דרך הטובוס (Tubus). יש לזכור כי מרבית התרופות פועלות ביעילות פחותה בסביבה קרה, ועלולות להצטבר לרמה רעילה בשל מטבוליזם ירוד. לכן, אין לתת תרופות בהחייאה בטמפרטורת ליבה של פחות מ-30 מעלות צלזיוס. בטמפרטורה גבוהה מזו יש לתת את אותן תרופות המקובלות במתארי ACLS, אך במרווחי זמן גדולים יותר.
טיפולים אמפיריים בהיפותרמיה
אם בדיקת רמות סוכר בדם לא זמינה, יש לנסות ולטפל באמצעות Glucose באופן אמפירי. ההיגיון העומד מאחורי טיפול זה הוא שרוב הלוקים בהיפותרמיה מכלים את מאגר הגליקוגן שלהם, כך שהם לא מסוגלים לרעוד ולהפיק חום. נוסף לכך, היפותרמיה מסווה סימני Hypoglycemia.
ניתן לטפל אמפירית גם באמצעות Thiamin, כשלא ברור אם בבסיס ההיפותרמיה עומדת הרעלת אלכוהול.
ביבליוגרפיה
- ↑ Bonneh DY, Shvartzman P. Hypothermia in the elderly in the Negev. Harefuah 1994;127(12):509-511,576
- ↑ Petrone P, Kuncir EJ, Asensio JA. Surgical management and strategies in the treatment of hypothermia and cold injury. Emerg Med Clin North Am 2003;21(4):1165-1178
- ↑ 3.0 3.1 Jurkovich GJ. Environmental cold-induced injury. Surg Clin North Am 2007;87(1):247-267,viii
- ↑ 4.0 4.1 Dembert ML. Medical problems from cold exposure. Am Fam Physician 1982;25(1):99-106
- ↑ 5.0 5.1 Reamy BV. Frostbite: review and current concepts. J Am Board Fam Pract 1998;11(1):34-40
- ↑ Su CW, Lohman R, Gottlieb LJ, Frostbite of the upper extremity. Hand Clin, 2000;16(2):235-247
- ↑ Moran DS, Mendel L, Methods for core temperature measurements. Harefuah 2001;140(11):1078-1083, 1116
- ↑ Long WB, 3rd, et al. Cold injuries. J Long Term Eff Med Implants 2005;15(1):67-78
- ↑ Wittmers LE, Jr. Pathophysiology of cold exposure. Minn Med 2001;84(11):30-36
- ↑ 10.0 10.1 Zook N, et al. Microcirculatory studies of frostbite injury. Ann Plast Surg 1998;40(3):246-253;discussion 225-254
- ↑ Kanzenbach TL, Dexter WW. Cold injuries. Protecting your patients from the dangers of hypothermia and frostbite. Postgrad Med 1999;105(1):72-78
- ↑ Knobel B, Mikhlin A. Severe accidental hypothermia in an elderly woman. Harefuah 2001;140(11):1014-1017,1119
- ↑ Rav-Acha M, Heled Y, Moran D. Pre-hospital rewarming methods for hypothermia casualties. Harefuah 2003;142(11):780-785, 804
- ↑ Buisson P, et al. Assessment of the efficiency of warming devices during neonatal surgery. Eur J Appl Physiol 2004;92(6):694-697
- ↑ Leung KK, Lai A, Wu A. A randomized controlled trial of the electric heating pad vs. forced-air warming for preventing hypothermia during laparotomy. Anaesthesia 2007;62(6):605-608
- ↑ Part 10.4: Hypothermia. Circulation 2005;112:IV-136-IV-138
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר אלון בר-אלוד"ר אורי נץ וד"ר צבי פרי


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק