פעילות גופנית במסגרת מניעה ראשונית ושניונית של סוכרת - Physical activity for primary and secondary prevention of diabetes
פעילות גופנית במסגרת מניעה ראשונית ושניונית של מחלות לב וכלי דם
מאת האיגוד הקרדיולוגי בישראל והחברה לרפואת ספורט בישראל
| פעילות גופנית במסגרת מניעה ראשונית ושניונית של מחלות לב וכלי דם | ||
|---|---|---|

| ||
| שם הפרק | פעילות גופנית במסגרת מניעה ראשונית ושניונית של סוכרת - Physical activity for primary and secondary prevention of diabetes | |
| מאת | האיגוד הקרדיולוגי בישראל והחברה לרפואת ספורט בישראל | |
| מוציא לאור | ההסתדרות הרפואית בישראל, המועצה המדעית, האגף לאבטחת איכות | |
| מועד הוצאה | 2012 | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – פעילות גופנית וסוכרת
מחלת הסוכרת מהווה נטל עולמי, בעיקר עקב עליה בהמצאות ובהארעות סוכרת מסוג 2. סוכרת מסוג 2 מהווה גורם עיקרי לתמותה מוקדמת ולתחלואת לב וכלי-דם, עיוורון, אי ספיקת כליות, פגיעה עיצבית וקטיעות גפיים תחתונות [1]. שכיחות המחלה עולה בילדים ובמתבגרים, במקביל לעליה באורח חיים יושבני ולעליה בהשמנה. על אף העובדה שפעילות גופנית סדירה יכולה למנוע או לדחות את מחלת הסוכרת ואת סיבוכיה, מרבית החולים בסוכרת מסוג 2 אינם פעילים גופנית.
הגדרת סוכרת מסוג 2
האגודה האמריקאית לסוכרת ממליצה על שימוש בכל אחד מארבעת הקריטריונים (Criteria) הבאים לאבחנת סוכרת:
- המוגלובין מסוכרר (Hemoglobin A1c, HbA1c) בערך של 6.5 אחוזים או יותר
- גלוקוז בפלזמה (Plasma Glucose) בצום בערך של 126 מיליגרם(מ"ג)/דציליטר(ד"ל) או יותר
- גלוקוז בפלזמה לאחר שעתיים מהעמסת 75 גרם סוכר בערך של 200 מ"ג/ד"ל או יותר,
ו/או - תסמינים אופייניים של היפרגליקמיה (Hyperglycemia) [פוליאוריה (Polyuria), פולידיפסיה (Polydipsia), ואיבוד משקל בלתי מוסבר] או משבר היפרגליקמי הכולל מדידה אקראית של גלוקוז בפלזמה בערך של 200 מ"ג/ד"ל או יותר
בהעדר היפרגליקמיה יש לאשר את שלושת הקריטריונים הראשונים במדידה חוזרת [2].
הגדרת טרום סוכרת
המצב המקדים סוכרת מוגדר, על ידי האגודה האמריקאית לסוכרת, כאחד מהמצבים הבאים: המוגלובין מסוכרר בערכים 6.4-5.7 אחוזים, סוכר בפלזמה בצום בערכים 125-100 מ"ג/ד"ל, סוכר בפלזמה לאחר העמסת סוכר בערכים 199-140 מ"ג/ד"ל [2].
סוגי סוכרת
שני הסוגים העיקריים של סוכרת הם סוג 1 וסוג 2. בסוכרת מסוג 1, האחראית ל-10-5 אחוזים מהמקרים, גורם המחלה הוא העדר מוחלט בהפרשת אינסולין (Insulin) כתוצאה מהרס אוטואימוני (Autoimmune) של התאים המייצרים אינסולין בלבלב. סוכרת מסוג 2, האחראית ל-95-90 אחוזים מהמקרים, נגרמת משילוב של תנגודת השרירים לאינסולין והפרשה לא תקינה שלו על ידי הלבלב. מצבים פחות שכיחים של סוכרת כוללים סוכרת הריונית, הקשורה בסיכוי של 60-40 אחוזים לפתח סוכרת סוג 2 תוך 10-5 שנים [1]. פגם גנטי (Genetic) בפעילות אינסולין, מחלות לבלב, ניתוח, זיהומים, ותרופות או חומרים כימיים מסויימים, מהווים גורמים אפשריים נוספים להופעת סוכרת [1][2].
יעדי הטיפול בסוכרת
היעד המרכזי בטיפול בסוכרת הוא שמירה על ערכי גלוקוז מיטביים, ועל ערכים תקינים של שומני הדם ולחץ הדם, במטרה למנוע או לדחות את הסיבוכים המאוחרים של המחלה[3]. חולים רבים בסוכרת סוג 2 יכולים להגיע ליעדים אלו באמצעות שמירה על תזונה מוקפדת ומזינה ופעילות גופנית, ירידה במשקל עודף, שמירה על הרגלי טיפול עצמי, ונטילת תרופות פומיות, אולם יש חולים שלמרות כל אלו יאלצו להשתמש באינסולין [1]. שמירה על דיאטה ופעילות גופנית הן הציר המרכזי במניעת סוכרת סוג 2, מאחר והן מסייעות בטיפול בהפרעות המטבוליות (Metabolic) בערכי הגלוקוז, השומנים בדם ולחץ הדם, ומובילות לשמירה על משקל גוף תקין. גם הטיפול התרופתי בסוכרת אינו מהווה תחליף למרכיבים ההתנהגותיים של הטיפול והמניעה והוא מתלווה לשמירה על הדיאטה ולפעילות הגופנית השגרתית המתחייבת לשם טיפול מוצלח במחלה ומניעתה.
פעילות גופנית וסוכרת
מנגנונים
פעילות גופנית אירובית (Aerobic) ממושכת מעלה את תצרוכת הגלוקוז בתאי שריר פעילים. הדבר מסתייע על ידי ייצור גלוקוז בכבד והשענות על פחמימות כמקור אנרגיה, במיוחד ככל שעצימות הפעילות גוברת. בזמן מנוחה תלויה תצרוכת הגלוקוז של שריר השלד בפעילות האינסולין, והיא פגומה במחלת הסוכרת. לעומת זאת, בעת פעילות גופנית מעודדים השרירים המתכווצים כניסה של גלוקוז ממחזור הדם במנגנון שונה שאינו נפגע עקב התנגודת לאינסולין והסוכרת.
כניסת הגלוקוז לתאי השריר נעשית באמצעות חלבון ה-GLUT4, שמשופעל באמצעות אינסולין או באמצעות כיווץ השריר, שני מנגנונים שנשארים פעילים שעות לאחר הפעילות הגופנית. בסוכרת סוג 2 מנגנון שפעול חלבון ה- GLUT4 דרך האינסולין פגוע, אך לא המנגנון שתלוי בהתכווצות השריר[4]. פעילות גופנית אירובית ופעילות של תנגודת, שתיהן מעלות את כמות ה-GLUT4 ואת כניסת הגלוקוז לתאי השריר, גם בנוכחות סוכרת סוג 2. בזמן פעילות גופנית מתונה, באנשים שאינם סובלים מסוכרת, חלה עליה בתצרוכת הגלוקוז ההיקפית יחד עם עליה מקבילה בייצור גלוקוז בכבד, ורמות הגלוקוז נשמרות יציבות במחזור הדם. בחולי סוכרת סוג 2 ייצור הגלוקוז בכבד אינו משיג את קצב צריכתו על ידי השריר וערכי הגלוקוז במחזור הדם בדרך כלל יורדים [5]. אולם, בדרך כלל יורדות רמות האינסולין בפלזמה ולפיכך, הסיכון להיפוגליקמיה (Hypoglycemia) כתוצאה מפעילות גופנית הוא נמוך מאוד בחולי סוכרת סוג 2, אפילו בפעילות גופנית ממושכת, כל עוד החולים אינם נוטלים אינסולין או תרופות המעודדות הפרשת אינסולין [6]. מרבית התועלת המושגת במניעת סוכרת סוג 2 ובטיפול בחולים באמצעות פעילות גופנית, היא תוצאה של השיפור המיידי והכרוני בפעילות האינסולין. הירידה בערכי גלוקוז בפלזמה קשורה בקשר הפוך של מנה-תגובה למשך, לעצימות ולרמת האימון הגופני. בתגובה לאימון גופני יש עליה בקליטת גלוקוז לייצור גליקוגן (Glycogen) בשריר ועליה בחמצון שומן ואגירת חומצות שומן בשריר.
משך הפעילות
בפעילות גופנית חד פעמית, יש קשר בין משך הפעילות, עצימות הפעילות, ומה שאוכלים בעקבותיה, לבין מידת ההשפעה על פעילות האינסולין. פעילות האינסולין והסבילות לגלוקוז יהיו מוגברות למשך 24 עד 72 שעות לאחר ארוע חד פעמי של פעילות גופנית [7]. ההשפעה של הפעילות הגופנית המתונה זהה בין אם היא מבוצעת בפעם אחת או נצברת במספר מקטעים המסתכמים לאותו משך של פעילות [8]. במהלך פעילות גופנית קצרה אך אינטנסיבית מתרחשת עליה משמעותית בכטכולאמינים (Catecholamines), שמביאה לייצור מוגבר של גלוקוז. הדבר עלול להביא להיפרגליקמיה, שעשויה להמשך בין שעה לשעתיים, מאחר ורמות הכטכולאמינים אינן יורדות בחזרה לנורמה מייד עם הפסקת הפעילות הגופנית [9]. ככל שמשך האימון עולה, או ככל שעצימותו עולה, מתרחשת עליה חדה יותר בפעילות האינסולין לזמן רב יותר[10]. עיקר ההשפעה היא על פעילות האינסולין הפריפרי (Peripheral) ולא על פעילות האינסולין בכבד.
פעילות אירובית
פעילות זו משנה את היכולת הפנימית של השריר לקלוט גלוקוז על ידי הגברת פעילות האינסולין בשריר [11].
פעילות של תנגודת
אין מידע על ההשפעה החדה של פעילות תנגודת חד פעמית על רמות הגלוקוז או פעולת האינסולין בחולי סוכרת סוג 2, אולם באנשים עם טרום סוכרת וערכי סוכר בצום של 125-100 מ"ג/ד"ל נצפית ירידה בערכי הגלוקוז בפלזמה למשך 24 שעות אחרי אימון תנגודת[12]. השפעה זו רבה יותר ככל שנפח האימון (מספר החזרות על כל תרגיל) ועצימותו רבים יותר.
פעילות משולבת של תנגודת ופעילות אירובית
נראה כי שילוב סוגי פעילות מועיל יותר לשמירה על רמות גלוקוז תקינות במחזור הדם מאשר התמקדות בסוג מסוים של פעילות גופנית. במחקר התערבות אקראי מבוקר בקרב חולי סוכרת סוג 2 נמצא כי רק השילוב של אימון אירובי ואימון תנגודת (Resistance training) שיפרו את ערכי HbA1c לעומת חולים בקבוצת הביקורת, שלא היו פעילים גופנית, השפעה זו לא נמצאה בחולים שהשתייכו להתערבות של אימון אירובי או אימון תנגודת בנפרד [13].
פעילות גופנית מובנית לעומת המלצה כללית לפעילות גופנית
מטא אנליזה (Meta-analysis) שסיכמה מחקרי התערבות אקראיים מבוקרים בעלי משך של 12 שבועות לפחות, מצאה כי פעילות גופנית במסגרת אימונים מובנים, הכוללים פעילות אירובית, פעילות תנגודת, או שילוב של שניהם, קשורה בירידה משמעותית בערכי HbA1c בחולי סוכרת סוג 2 [14] . נמצא כי פעילות גופנית מובנית שמשכה לפחות 150 דקות בשבוע, קשורה בירידה רבה יותר בערכי HbA1c בהשוואה לפעילות מצטברת של פחות מ- 150 דקות בשבוע (20 דקות ביום). בנוסף, נמצאה עדיפות לפעילות מובנית לעומת פעילות לא מובנית שכן, נמצא שהמלצה לפעילות גופנית, שלא לוותה במסגרת מובנית לביצוע הפעילות, קשורה בירידה בערכי HbA1c רק במידה ולוותה בייעוץ תזונתי.
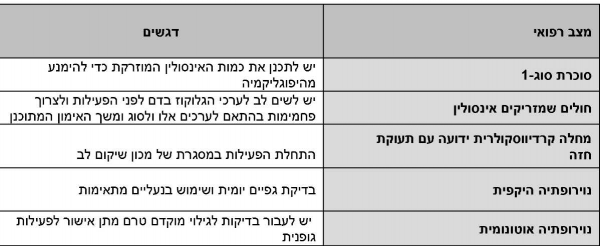
פעילות גופנית לחולי סוכרת עם סיבוכים מאוחרים
מחלה קרדיווסקולרית (Cardiovascular) ידועה אינה מהווה התווית נגד מוחלטת לפעילות גופנית בחולי סוכרת. חולים הסובלים מתעוקת חזה ומוגדרים בעלי סיכון בינוני עד גבוה יתחילו בפעילות גופנית בהשגחה במסגרת תוכנית לשיקום לב. חולים בעלי נוירופתיה היקפית (Peripheral neuropathy), שאינם סובלים מכיבים פעילים יכולים לעסוק בפעילות נושאת משקל מתונה. חשוב לבדוק מידי יום את הגפיים התחתונות ולהיות ערים להופעת כיבים, וחשוב לבצע את הפעילות תוך שימוש בנעליים מתאימות ושמירה על הגיינה מתאימה. הליכה מתונה אינה מעלה את הסיכון לכיבים בגפיים התחתונות בחולים הסובלים מנוירופתיה היקפית.
חולים הסובלים מנוירופתיה אוטונומית (Autonomic) צריכים לעבור בדיקות לגילוי מוקדם הכוללות מבחן מאמץ ולקבל אישור רופא לפני התחלת פעילות. מרשם הפעילות הגופנית עבורם יותאם לדופק המרבי ולרזרבת הדופק המירבי (HRR, Heart Rate Reserve). חולים הסובלים מרטינופתיה פרוליפרטיבית (Proliferative retinopathy) בלתי נשלטת צריכים להמנע מפעילות המעלה את הלחץ התוך עיני או כזו שעלולה לסכן בדימום תוך רשתי, כגון פעילות של הרמת משקולות.
חולים הסובלים מנפרופתיה (Nephropathy) ומיקרואלבומינוריה (Microalbuminuria) יכולים להנות משיפור באיכות החיים בעקבות פעילות גופנית ושיפור בתפקוד הגופני, וניתן לבצע פעילות גופנית אפילו תוך כדי דיאליזה (Dialysis). אין צורך בהגבלת הפעילות הגופנית בחולים הסובלים ממיקרואלבומינוריה.
בטיחות הפעילות הגופנית בחולי סוכרת
היפרגליקמיה: פעילות גופנית עלולה להחמיר מצב של היפרגליקמיה בחולי סוכרת סוג 1 בגלל חוסר באינסולין, במקרים של טיפול לא מספיק או החמצת טיפול, אולם מצב זה הוא נדיר ביותר בחולי סוכרת סוג 2. לפיכך, חולי סוכרת סוג 2 יכולים להתאמן בכל עת, בתנאי שהם חשים בטוב ואינם במצב של חמצת (Acidosis). חשוב לשמור על הידרציה (Hydration) טובה במידה ונעשית פעילות מאומצת כשערכי הגלוקוז עולים מעבר ל-300 מ"ג/ד"ל. במידה והפעילות נעשית לאחר ארוחה במצב של היפרגליקמיה, סביר שפעילות אירובית תגרום לירידה בערכי הגלוקוז בגלל העלייה ברמות האינסולין האנדוגני (Endogenous) [15].
היפוגליקמיה: בעוד שהיפרגליקמיה אינה מסכנת את החולה באופן המיידי, היפוגליקמיה היא מצב מסוכן ממנו יש להימנע. בחולי סוכרת המאוזנים בעזרת דיאטה ופעילות גופנית בלבד הסיכון לפתח היפוגליקמיה בזמן פעילות גופנית הוא נמוך ביותר ואין צורך בנקיטת אמצעים מיוחדים לשמירה על ערכי הגלוקוז [16]. פעילויות ממושכות יותר ובעלות עצימות נמוכה יותר נוטות להוריד את ערכי הגלוקוז, אולם לא לערכים של היפוגליקמיה [10]. בחולים המטופלים באינסולין או בתרופות מעודדות הפרשת אינסולין (מקבוצת ה-Meglitinides וה-Sulfonylureas) עלולה הפעילות הגופנית להקשות על הטיפול התרופתי. במידה וערכי הגלוקוז נמוכים מ-100 מ"ג/ד"ל ממליץ איגוד הסוכרת האמריקאי לחולים המטופלים באינסולין או בתרופות מעודדות הפרשת אינסולין על אכילת פחמימות לפני ביצוע פעילות גופנית כלשהי [17]. בחולים המאוזנים באמצעות דיאטה בלבד או תרופות פומיות אחרות אין צורך באכילת פחמימות במידה ומתוכננת פעילות של פחות משעה. בחולים המטופלים באינסולין מומלצת אכילה של עד 15 גרם פחמימות לפני פעילות גופנית (שווה ערך לפרוסת לחם), במידה וערכי הגלוקוז בדם נמוכים מ-100 מ"ג/ד"ל. יש להתאים את הכמות המדויקת לכמות האינסולין המוזרקת, למשך ולעצימות האימון המתוכננת, ולניטור האישי של הגלוקוז בדם. פעילות עצימה ולמשך קצר מצריכה אכילת פחמימות במידה מעטה יותר, אם בכלל. היפוגליקמיה מאוחרת יותר יכולה להוות בעיה, כאשר כתוצאה מהפעילות הגופנית חל דלדול במאגרי הגליקוגן בשריר ובכבד, מצב שעלול להתרחש בפעילות עצימה עם חזרות רבות או תנגודת גבוהה. במקרים כאלו, בחולים המטופלים באינסולין או בתרופות מעודדות הפרשת אינסולין, יש לצרוך 30-5 גרם פחמימות (שווה ערך לכפית סוכר/דבש, ועד שתי פרוסות לחם, כוס אורז/פסטה או שני פירות) במהלך ועד 30 דקות מהפעילות, בכדי לאפשר אגירה מחודשת של גליקוגן בשריר והתאוששות [18].
קיימות המלצות תזונתיות מחמירות המתייחסות לערכי הגלוקוז הנמדד לפני תחילת הפעילות הגופנית באתלטים הסובלים מסוכרת ומזריקים אינסולין[19] אולם המלצות אלו הן אינן בתחום עיסוקו של נייר העמדה הנוכחי. בקצרה:
פעילות אירובית קצרה (שחיה/הליכה/ריצה של פחות 1500 מטרים) ו/או אימון עם משקולות במשקל נמוך ו/או פעילות בעומס נמוך הנמשכת פחות מ-30 דקות:
- רמות גלוקוז בדם לפני מאמץ של פחות מ-100 מ"ג אחוז: תוספת של כ-15 גרם פחמימות
- רמות גלוקוז בדם לפני המאמץ יותר מ-100 מ"ג אחוז: אינה בהכרח דורשת תוספת פחמימות
פעילות בעומס בינוני, הנמשכת מעל 30 דקות:
- רמות גלוקוז בדם לפני מאמץ פחות מ-100 מ"ג אחוז: תוספת של כ- 30-45 גרי פחמימות בארוחה הקודמת לפעילות
- רמות גלוקוז בדם לפני המאמץ: 180-100 מ"ג אחוז: דרושה תוספת של כ- 15 גרם פחמימות
- רמות גלוקוז בדם לפני המאמץ: 250-180 מ"ג אחוז: אינה דורשת תוספת לפני פעילות אלא אם הפעילות נמשכת מעל לשעה
פעילות עצימה:
- ניתן להוסיף מייד לפני הפעילות : כ- 15 גרם פחמימה עם ערך גליקמי גבוה (כגון : פרוסת לחם לבן, דגני בוקר, בייגלה)
- פעילויות עצימות מצריכות לפעמים גם תוספת פחמימות בארוחה שלפני האימון, מחושב לפי כ- 15 גרם פחמימות עבור כל 20 דקות פעילות מתוכננת
ההמלצות לפעילות גופנית לחולי סוכרת סוג 2
חולי סוכרת סוג 2 פחות פעילים גופנית לעומת כלל האוכלוסייה. זאת על אף העובדה שהפעילות הגופנית מומלצת עבורם באופן מיוחד והיא בטוחה ומהווה חלק בלתי נפרד מהטיפול והמניעה של מחלת הסוכרת. על פי ההמלצות של האיגוד האמריקאי לסוכרת והקולגי האמריקאי לרפואת ספורט, שילוב של פעילות אירובית ופעילות של תנגודת, הניתנות במסגרת של אימון, יבטיחו את מירב התועלת, וסוגים יותר מתונים של פעילות גופנית, דוגמת יוגה (Yoga), הראו תוצאות לכאן ולכאן. מומלץ לחולי סוכרת סוג 2 להעלות את כמות הפעילות היומית הכללית שלהם. ניתן לכלול גם תרגילי גמישות, שיכולים לשפר את היציבות במיוחד בקשישים ובחולי סוכרת הסובלים מנוירופתיה, אולם הם אינם מהווים תחליף לפעילות הגופנית המומלצת [18].
פעילות אירובית מומלצת
פעילות אירובית מומלצת בתדירות של לפחות 3 פעמים בשבוע, בהפסקה שלא תעלה על יומיים בין פעם לפעם, בכדי לשמר את השיפור החולף בפעילות האינסולין [7].
תדירות הפעילות המומלצת, בדומה להמלצות הנהוגות כיום למבוגרים בכלל היא לחמישה אימונים שבועיים של פעילות מתונה [20].
| מצב רפואי | אופי הפעילות | תדירות (פעמים בשבוע) | משך (דקות בשבוע) | עצימות כאחוז מעתודת קצב הלב (HRR) | עצימות מאמץ נתפסת לפי סולם Borg (RPE) | דגשים |
|---|---|---|---|---|---|---|
| סוכרת סוג 2 | אימון אירובי | 5-3 | 150 | 60-40 | 14-11 | מומלץ לשלב גם תרגילי גמישות |
| אימון התנגדות | 3-2 | 10-8 חזרות | 80-50 1RM |
16-13 |
* HRR=Heart Rate Reserve, RM=Repetition Maximum, RPE=Rating of Perceived Exertion
עצימות הפעילות האירובית המומלצת היא של פעילות בינונית לפחות, המקבילה ל-60-40 אחוזים מהיכולת האירובית המרבית [18]. עבור מרבית חולי סוכרת סוג 2, הליכה מהירה מהווה סוג כזה של פעילות. ניתן להפיק תועלת נוספת מאימון יותר מאומץ של מעל 60 אחוזים מהיכולת האירובית המרבית. במטא אנליזה נמצא כי עצימות הפעילות מנבאת את השיפור בערכי גלוקוז הדם יותר מאשר נפח הפעילות הנמדד במשכה [21]. משמעות הדבר היא, כי חולי סוכרת שהם כבר פעילים בעצימות בינונית ישקלו הגברת העצימות בכדי להשיג תועלת רבה יותר באיזון גלוקוז הדם.
משך הפעילות המומלצת לחולי סוכרת סוג 2 היא לפחות 150 דקות בשבוע של פעילות בעצימות בינונית או גבוהה יותר [18], (ראו טבלה מספר 2 : טבלת עצימויות וסוגי פעילות גופנית במצבים רפואיים שונים). ניתן לצבור את משך הפעילות האירובית במקטעים של 10 דקות לפחות ולפזרן על פני השבוע כולו. פעילות גופנית אירובית ממושכת יותר, העולה על 150 דקות שבועיות, צפויה להביא לתועלת בריאותית רבה יותר. במידה וחולה הסוכרת מצוי בכושר גופני טוב הוא יכול להתאמן בעצימות גבוהה יותר למשך קצר יותר ולהגיע לאותה תועלת בריאותית, אולם המציאות היא שמרבית חולי הסוכרת לא יוכלו להגביר את העצימות מעבר לבינונית.
קצב התקדמות תוכנית הפעילות הגופנית המומלצת היא הדרגתית, בכדי להבטיח הימנעות מפציעות והענות טובה לתוכנית .
פעילות של תנגודת
פעילות של תנגודת מומלצת בתדירות שלא תרד מפעמיים בשבוע בימים לא עוקבים, ועדיף שלוש פעמים בשבוע, וזאת במקביל עם הפעילות האירובית.
עצימות הפעילות המומלצת היא בינונית, כלומר 50 אחוזים מהערך של 1RM, או עצימות גבוהה (80-75 אחוזים מ-1RM) לשם תועלת מרבית בחיזוק השרירים ובפעילות האינסולין [16],[22].
משך הפעילות המומלצת צריך לכלול לפחות 15-10 תרגילים הכוללים קבוצות שרירים גדולות בפלג בגוף העליון, התחתון ובגו, כאשר כל תרגיל כולל 15-10 חזרות עם הגעה להתעייפות בתחילת תוכנית האימונים, והתקדמות למשקלים כבדים יותר או תנגודת רבה יותר, שיאפשרו 10-8 חזרות. מומלץ לבצע לפחות מקבץ אחד של תרגילים עד הגעה לכמעט עייפות, אולם שלושה עד ארבעה מקבצים הם עדיפים לשם שיפור מיטבי של הכוח [18].
סוג הפעילות המומלצת יכולה לכלול מכשירי תנגודת או משקולות חופשיות, כאשר יתכן ויידרשו תנגודת או משקלים גבוהים יותר כדי לשפר את פעילות האינסולין ואת ערכי הגלוקוז.
קצב התקדמות תוכנית הפעילות הגופנית, כדי להימנע מפציעות חשוב שיהיה איטי ומותאם ליכולת. מותר לעלות במשקלים או בתנגודת רק לאחר שהושג היעד של מספר החזרות בכל מקבץ תרגילים. לאחר מכן ניתן להעלות את מספר המקבצים, ולבסוף, להעלות את תדירות האימונים. מטרה ריאלית (Realistic) יכולה להיות תוכנית אימון של 6 חודשים, כשהיעד הוא להגיע לשלושה אימונים שבועיים הכוללים 10-8 תרגילים עם שלושה מקבצים של 10-8 חזרות בעצימות של 80-75 אחוזים מ-RM1[23].
לסיכום
פעילות גופנית היא בעלת תפקיד מרכזי במניעה ובטיפול בתנגודת לאינסולין, טרום סוכרת, סוכרת סוג 2 (וסוכרת הריונית) וסיבוכיה. התוויית תוכנית פעילות גופנית או כל דרך להגברת מידת הפעילות הגופנית בשגרת היום היא בעלת חשיבות רבה בהשגת בריאות מרבית בחולי סוכרת מסוג 2. שני סוגי הפעילות, האירובית וזו של תנגודת, משפרים את פעילות האינסולין באופן חד, ומסייעים בשמירה על ערכי גלוקוז תקינים, ועל ערכי שומני הדם ולחץ הדם. בכדי ליהנות מהשפעות אלו יש לאמץ אורח חיים פעיל ולכלול אימון שגרתי של פעילות מסוגים מגוונים. הפעילות היא בטוחה עבור רוב החולים, כל עוד שננקטים אמצעי זהירות מתאימים.
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 1.3 U.S. Department of Health and Human Services Centers for Disease Control and Prevention. National Diabetes Fact Sheet: General Information and National Estimates on Diabetes in the United States, 2007 Atlanta (GA): U.S. Department of Health and Human Services Centers for Disease Control and Prevention; 2008.
- ↑ 2.0 2.1 2.2 American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care 2010;33(1 Suppl.):S62-9.
- ↑ American Diabetes Association. Standards of medical care in diabetes 2010. Diabetes Care 2010;33(Suppl. 1):S11-S61.
- ↑ Goodyear LJ, Kahn BB. Exercise, glucose transport, and insulin sensitivity. Annu Rev Med 1998;49:235-61.
- ↑ Minuk HL, Vranic M, Hanna AK, Albisser AM, Zinman B. Glucoregulatory and metabolic response to exercise in obese non-insulin-dependent diabetes. Am J Physiol 1981;240:E458-E464.
- ↑ Koivisto V, Defronzo R. Exercise in the treatment of type II diabetes. Acta Endocrinol (Copenh) 1984;262(Suppl.):107-16.
- ↑ 7.0 7.1 Boule' NG, Weisnagel SJ, Lakka TA, et al. Effects of exercise training on glucose homeostasis: the HERITAGE family study. Diabetes Care 2005;28(1):108-14.
- ↑ Baynard T, Franklin RM, Goulopoulou S, Carhart R Jr, Kanaley JA. Effect of a single vs multiple bouts of exercise on glucose control in women with type 2 diabetes. Metabolism 2005;54(8):989-94.
- ↑ Marliss EB, Vranic M. Intense exercise has unique effects on both insulin release and its roles in glucoregulation: implications for diabetes. Diabetes 2002;51(Suppl. 1):S271-S283.
- ↑ 10.0 10.1 Houmard JA, Tanner CJ, Slentz CA, Duscha BD, McCartney JS, Kraus WE. Effect of the volume and intensity of exercise training on insulin sensitivity. J Appl Physiol 2004;96(1):101-6.
- ↑ Cuff DJ, Meneilly GS, Martin A, Ignaszewski A, Tildesley HD, Frochlich JJ. Effective exercise modality to reduce insulin resistance in women with type 2 diabetes. Diabetes Care 2003;26(11):2977-82.
- ↑ Black LE, Swan PD, Alvar BA. Effects of intensity and volume on insulin sensitivity during acute bouts of resistance training. J Strength Cond Res 2010;24(4):1109-16.
- ↑ Church TS, Blair SN, Cocreham S, et al. Effects of aerobic and resistance training on hemoglobin A1c levels in patients with type 2 diabetes: a randomized controlled trial. JAMA. 2010 Nov 24;304(20):2253-62. Erratum in: JAMA. 2011 Mar 2;305(9):892.
- ↑ Umpierre D, Ribeiro PA, Kramer CK, et al. Physical activity advice only or structured exercise training and association with HbA1c levels in type 2 diabetes: a systematic review and meta-analysis. JAMA. 2011 May 4;305(17):1790-9. Review.
- ↑ Poirier P, Mawhinney S, Grondin L, et al. Prior meal enhances the plasma glucose lowering effect of exercise in type 2 diabetes. Med Sci Sports Exerc. 2001 Aug;33(8):1259-64.
- ↑ 16.0 16.1 Sigal RJ, Kenny GP, Wasserman DH, Castaneda-Sceppa C, White RD. Physical activity/exercise and type 2 diabetes: a consensus statement from the American Diabetes Association. Diabetes Care. 2006 Jun;29(6):1433-8.
- ↑ American Diabetes Association. Physical activity/exercise and diabetes. Diabetes Care. 2004 Jan;27 Suppl 1:S58-62
- ↑ 18.0 18.1 18.2 18.3 18.4 Colberg SR, Sigal RJ, Fernhall B, et al. American College of Sports Medicine; American Diabetes Association. Exercise and type 2 diabetes: the American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes Care. 2010 Dec;33(12):e147-67.
- ↑ Burke L., Deakin V., Clinical sports nutrition .McGraw-Hill Book Company Australia Pty limited. 2nd ed. 2002 :Special needs: the athlete with diabetes Lyn Brown and Dennis Wilson pp .640-655.
- ↑ Physical Activity Guidelines Advisory Committee Report, 2008. Washington (DC); U.S. Department of Health and Human Services; 2008. P 683.
- ↑ Boule NG, Kenny GP, Haddad E, Wells GA, Sigal RJ. Meta-analysis of the effect of structured exercise training on cardiorespiratory fitness in Type 2 diabetes mellitus. Diabetologia. 2003 Aug;46(8):1071-81. Epub 2003 Jul 10.
- ↑ Albright A, Franz M, Hornsby G, et al. American College of Sports Medicine position stand. Exercise and type 2 diabetes. Med Sci Sports Exerc. 2000 Jul;32(7):1345-60.
- ↑ Dunstan DW, Daly RM, Owen N, et al. High-intensity resistance training improves glycemic control in older patients with type 2 diabetes. Diabetes Care. 2002 Oct;25(10):1729-36.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק