הבדלים בין גרסאות בדף "פרוטוקול שימוש במשאבת שיכוך כאבים בשליטת המטופלים ביחידה הפליאטיבית - Protocol for using a patient controlled analgesia pump in the palliative unit"
(דף חדש: {{ערך בבדיקה}} {{מחלה |תמונה= |כיתוב תמונה= |שם עברי=פרוטוקול שימוש במשאבת שיכוך כאבים בשליטת המטופלים בי...) |
|||
| שורה 82: | שורה 82: | ||
[[קטגוריה:כאב]] | [[קטגוריה:כאב]] | ||
[[קטגוריה:רפואה פליאטיבית]] | [[קטגוריה:רפואה פליאטיבית]] | ||
| − | [[קטגוריה:מדיקל מדיה | + | [[קטגוריה:מדיקל מדיה]] |
גרסה מ־12:54, 20 באוקטובר 2012
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| פרוטוקול שימוש במשאבת שיכוך כאבים בשליטת המטופלים ביחידה הפליאטיבית | ||
|---|---|---|
| Protocol for using a patient controlled analgesia pump in the palliative unit | ||
| יוצר הערך | ד"ר שרגית גרינברג פרופ' פסח שורצמן
|
|
מטרת הפרוטוקול
הגדרת מצבים שבהם תופעל משאבה הנמצאת ברשות יחידה ומתן הנחיות לשימוש בה.
רקע
היחידה הפליאטיבית הוקמה לשם טיפול בחולים סופניים בביתם, בחיק משפחתם תוך דגש על איכות חייהם, איזון סימפטומים ותמיכה בחולים ובבני משפחתם. דרך בחירה למתן תרופות לצורך איזון סימפטומים היא דרך הפה או העור, אך לעתים יש צורך במתן טיפול פרנטרלי בשל הסימפטומים או בשל מצב המטופל. משאבת PCA היא הדרך הבטוחה ביותר למתן טיפול פרנטרלי.
משאבת PCA מאפשרת לחולה להיות שותף פעיל בטיפול בכאב, על ידי מתן מנות תרופה נוספות לפי הצורך. המשאבה קטנה וקלה ומאפשרת ניידות לחולה.
המשאבה ניתנת לתכנות בצורה קלה ופשוטה על ידי הצוות המטפל, ומאפשרת שינויים מיידיים בתוכנית הטיפול בהתאם לשינויים הדינמיים במצבו של החולה.
מבחינת ניהול סיכונים, המכשיר ניתן לנעילה, ועל כן בני המשפחה אינם יכולים לבצע שינויים בתוכנית הקבועה.
למכשיר זיכרון פנימי המאפשר לצוות מידע על מספר הפעמים שהחולה דרש מנות הצלה, מידע שנותן אומדן של רמות הכאב והאיזון התרופתי, ומאפשר התאמת תוכנית המשכית.
אוכלוסיית יעד
- חולה שנזקק לטיפול תרופתי לאיזון סמפטומים (כגון: כאב, הקאות, דליריום, דיספנאה), אך אינו מסוגל לבלוע בשל: מצב ירוד, הקאות,חסימה מכנית במערכת העיכול, הפרעות בבליעה, הפרעה במצב ההכרה (חוסר הכרה, אי שקט, בלבול).
- חולה הסובל מכאבים או קוצר נשמה, ואינו מאוזן עם התוכנית שהוא מקבל, ונזקק למנות הצלה של מורפין פרנטרלי כדי להשיג תגובה מהירה.
מתי
- כאשר מתן תרופות בדרך פרנטרלית דחוף, ואינו מאפשר המתנה לקבלת משאבה ותרופות מהחברה המספקת זאת באופן מוסדר.
- כאשר נדרשת טיטרציה מהירה של תרופה מבלי שניתן לתכנן תוכנית קבועה ל-24-12 שעות.
למה
לאפשר מתן של תרופות בבית החולה באופן מבוקר ומיידי עד קבלת משאבת PCA עם תרופות בהכנת רוקח, כפי שיוזמן וייקבע על ידי רופא היחידה.
שיטה
יורכב עירוי תת-עורי. לעתים נדירות יורכב עירוי תוך-ורידי בהתאם להחלטת רופא היחידה.
תרופות יוכנסו לשקית העירוי בהתאם למינונים הנדרשים.
אחרי ייצוב החולה תוזמן משאבה ועירוי עם הכנת רוקח מראש.
הרכבת עירוי דרך משאבת PCA ייעשה בבית החולה, הכנת השקית עם התרופות תיעשה בבית החולה על יד אחות או רופא היחידה.
הרכבת המשאבה תיעשה על ידי אחות או רופא שעברו הכשרה לשימוש במשאבה.
יש לתכנת במשאבה את קצב העירוי הקבוע, ערך מנת ההצלה, תדירות המתן, אפשרות נעילה.
מה
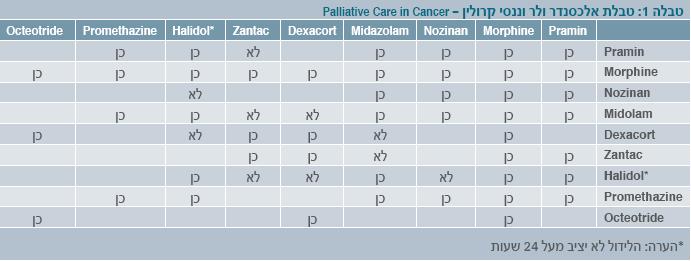
תרופות שניתן לשלב, טבלה אלכסנדר ולר וננסי קרולין –Palliative Care In Cancer (טבלה 1).
מתן מורפין
עירוי של מורפין PCA יינתן נוסף על הטיפול הקיים, או שתבוצע המרה, וכל הטיפול יינתן דרך משאבה. חישוב מתן מורפין ייעשה בהתאם להוראות הרופא, לפי מינון תרופות אופיואידיות שמקבל החולה באופן קבוע, עם שימוש בטבלאות ההמרה המקובלות.
מידזולם יינתן בהתאם להוראות הרופא.
קישורים חיצוניים
- פרוטוקול שימוש במשאבת PCA ביחידה הפליאטיבית, מדיקל מדיה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק