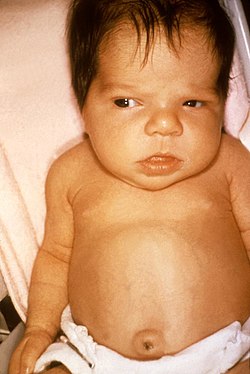
צהבת הילוד - Neonatal jaundice
| צהבת הילוד | ||
|---|---|---|
| Neonatal Jaundice | ||
| ||
| שמות נוספים | Newborn Jaundice | |
| ICD-10 | Chapter P 58. Chapter P 59. | |
| ICD-9 | 773
774 |
|
| MeSH | D007567 | |
| יוצר הערך | ||
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – צהבת הילוד
צהבת בילוד יכולה להיות תהליך פיזיולוגי (Physiological) או פתולוגי (Pathological). היפרבילירובינמיה (Hyperbilirubinemia) פתולוגית נחלקת לשניים על פי סוג הבילירובין (Bilirubin) המוגבר; ישיר (מצומד, Direct, conjugated) או בלתי ישיר (בלתי מצומד, Indirect, unconjugated). האטיולוגיות (Etilogies) לשני המצבים הללו שונות. הסכנה העיקרית במצב של צהבת בלתי ישירה היא פגיעה נוירולוגית כתוצאה מחדירת הבילירובין לרקמת המח, תהליך הקרוי Kernicterus. חשוב להכיר את הבירור הנדרש במקרים של היפרבילירובינמיה, את הרמות המגבירות את הסיכון לסיבוכים נוירולוגיים ואת הטיפול בצהבת ישירה או בלתי ישירה בהתאם לגורם הספציפי.
אפידמיולוגיה
ערכי בילירובין מעל 20 מיליגרם(מ"ג)/דציליטר(דצ"ל) נמדדים סביב שני אחוזים מהילודים, בעוד ערכים מעל 25 מ"ג/דצ"ל נמדדים סביב 0.15 אחוזים מהילודים, וערכים מעל 30 מ"ג/דצ"ל נמדדים במאית האחוז מהילודים.
מתחילת שנות האלפיים התברר ש-Kernicterus היא מחלה נדירה ביותר בילודים בריאים. גם כאשר ערכי הבילירובין מעל 30 מ"ג/דצ"ל הסיכון גבוה יותר בילודים הסובלים מזיהום או חמצת (Acidosis), פגים מתחת לשבוע 35, וילודים עם אנמיה המוליטית (Hamolytic anemia). בילודים שאינם סובלים מתמס דם (Hemolysis), אין מתאם משמעותי בין רמת הבילירובין לאנצפלופתיה (Encephalopathy). עם זאת, מקורם של מרבית הנתונים על Kernicterus משנים בהן הגורם העיקרי לצהבת היה חסר התאמת Rh (Rhesus blood type). מאז, כמעט ולא בוצעו עבודות אקראיות בנושא, ולכן גם ערכי הסף לפוטותרפיה (Phototherapy) אינם מבוססים על עבודות עדכניות.
אטיולוגיה
היפרבילירובינמיה בילודים מעל שבוע 35 מוגדרת כרמת בילירובין בדם מעל אחוזון 95. רמת בילירובין מעל 30-25 מ"ג/דצ"ל מעלה את הסיכון לסיבוכים נוירולוגים [חדירת מחסום הדם-מח (Blood-brain-barrier) ואנצפלופתיה].
Kernicterus - פגיעה מוחית בילוד הנגרמת מחדירת בילירובין בלתי מצומד דרך מחסום הדם-מח. חדירת הבילירובין למח גורמת לפגיעה בלתי-הפיכה בגרעיני התאים, ובעיקר בגרעיני הבסיס. Kernicterus הוא המונח המשמש לתיאור הסיבוכים הכרוניים של התופעה. Kernicterus יכול להתפתח גם כשניתן טיפול מתאים.
צהבת פיזיולוגית
צהבת בלתי ישירה קלה המופיעה במרבית הילודים. צהבת פיזיולוגית מתחילה בדרך כלל ביום השני לחיים עם ערכי בילירובין סביב 9-7 מ"ג/דצ"ל, מגיעה לשיא בימים 5-3 לחיים, וחולפת 2-1 שבועות לאחר הלידה. הגורמים לה:
- עלייה בייצור בילירובין – לילודים יש יותר תאי דם אדומים, ולתאים אלו יש אורך חיים קצר יותר לעומת מבוגרים
- ירידה בפינוי בילירובין – בעיקר עקב חסר באנזים (Uridin Glucuronoslate Transferase, UGT), המגיע לרמות תקינות רק סביב גיל 14 שבועות
- עלייה בספיגה האנטרו-הפטית (Entero-Hepatic)
היפרבילירובינמיה נובעת מפעילות יתר של אחד המנגנונים שתוארו לעיל, או מסיבות פתולוגיות.
הגורמים להיפרבילירובינמיה
- עלייה בייצור בילירובין:
- המוליזה אוטואימונית (Autoimmune Hemolysis) – חסר התאמת ABO. מצב בו סוג הדם של האם הוא O וסוג הדם של הילוד הוא A או B, או מצב של חסר התאמת Rh בו האם שלילית והילוד חיובי. כל אם עם Rh שלילי מקבלת אנטי-D (Anti-d immunoglobulins) בשבוע 28 להיריון, ושוב לאחר הלידה במידה ונמצא שלתינוק Rh חיובי
- מחלות מולדות בקרום תאי הדם האדומים – ספרוציטוזיס (Spherocytosis), אליפטוציטוזיס (Elliptocytosis)
- הפרעות אנזימטיות – חסר G6PD (Glucose 6 phosphate dehydrogenase), חסר PK(Pyruvate Kinase), פורפיריה אריתרופויטית מולדת (Congenital Erythropoietic Porphyria)
- אלח דם (Sepsis)
- המוליזה עקב פוליציטמיה (Polycythemia) או המטומה (Hematoma)
- ירידה בפינוי בילירובין – הפרעות מולדות באנזים UGT:
- תסמונת קריגלר-נג'ר (Crigler-Najjar) מסוג 1: זוהי הצורה החמורה ביותר של המחלה, המועברת בתורשה אוטוזומלית רצסיבית (autosomal recessive) . מתאפיינת בהיעדר מוחלט של פעילות האנזים UGT והופעת צהבת חמורה בימים הראשונים לחיים. הטיפול בפוטותרפיה לכל החיים עד להשתלת כבד
- תסמונת קריגלר-נג'ר מסוג 2: צורה נוספת המועברת בתורשה אוטוזומלית רצסיבית, או במקרים נדירים בצורה אוטוזומלית דומיננטית (autosomal dominant) . אותו אנזים פגוע, אך בצורה פחותה לעומת הסוג השני. המחלה מגיבה לטיפול בפנובארביטאל (Phenobarbital, Phenobarbitone)
- תסמונת ג'ילברט (Gilbert): מוטציה בגן ל-UGT המובילה לייצור מופחת של האנזים. הומוזיגוטים סובלים מצהבת חמורה יותר לעומת הטרוזיגוטים
- תת פעילות מולדת של בלוטת התריס
- עלייה במחזור האנטרו-הפטי:
- צהבת הנקה: הנקה בלתי מספקת (בשל טכניקה לקויה, גודש, פטמות סדוקות, עייפות או מציצה לא יעילה) המובילה לירידה במשקל ביום 3-5 לחיים. יכולה להתלוות בהיפוולמיה, היפונתרמיה וצהבת.
- צהבת חלב-אם: מופיעה מאוחר יותר, עם שיא תוך שבועיים לאחר הלידה, ונסוגה תוך 3-12 שבועות. אטיולוגיה אפשרית היא ריכוז גבוה של בטא-גלוקורונידאז בחלב האם, המפר את הצימוד של בילירובין במעי ומקל על ספיגתו מחדש.
- הפרעה בתנועתיות המעיים: ileus או חסימת מעיים אנטומית מגבירים את המחזור האנטרו-הפטי. הצהבת במקרים של חסימת מעי דק חמורה יותר מזו של חסימת מעי גס.
- גלקטוזמיה(Galactosemia) : חסר חלקי או מלא של אנזימי הפירוק של גלקטוז. לרוב גורמת לצהבת ישירה.
- זיהומים המועברים מהאם לילוד: TORCHES – טוקסופלזמה, אדמת, CMV, הרפס, עגבת.
גורמי הסיכון העיקריים להתפתחות היפרבילירובינמיה חמורה בילוד (מעל גיל היריון של 35 שבועות)
- צהבת שנצפתה לראשונה ביממה הראשונה לחיים
- רמת בילירובין מעל אחוזון 95 לאותו גיל (בשעות)
- חסר התאמת ABO עם מבחן קומבס חיובי
- מחלה המוליטית ידועה (למשל חסר G6PD)
- שבוע לידה 35-36
- היסטוריה של אחים שטופלו בפוטותרפיה
- צפלוהמטומה (Cephalohematoma) או חבלה משמעותית
- ירידה משמעותית במשקל בימים הראשונים לחיים (במיוחד בילודים הניזונים מהנקה בלבד)
- מוצא מזרח אסיה
צהבת ישירה
מוגדרת בתור בילירובין ישיר מעל 1 מ"ג/דצ"ל כאשר הבילירובין הכולל מתחת ל-5 מ"ג/דצ"ל, או בילירובין ישיר הגבוה מ20 אחוז מסך הבילירובין הכולל כאשר ערכו מעל 5 מ"ג/דצ"ל. צהבת ישירה מכוונת לעימדון מרה (Cholestasis) כגורם להיפרבילירובינמיה.
גלקטוזמיה
חסר מוחלט או מלא של אנזימי הפירוק של הגלקטוז, לרוב מתבטא בצהבת ישירה. המחלה מאובחנת על ידי בדיקת סקר המבוצעת בלידה. הצורה הקלאסית של המחלה נובעת מחסר באנזים גלקטוז-1-פוספט-אורידיל-טרנספראז. צורות נוספות של המחלה מתבטאות בחסר גלקטוקינאז או UDP-גלקטוז אפימראז.
הקליניקה של המחלה כוללת חולשה ועייפות, הקאות, שלשולים, צהבת ופיגור בגדילה. הסיבוכים האפשריים כוללים הגדלת כבד וטחול, שחמת, אי ספיקת כליות כרונית, קטרקט, נזק נוירולוגי (קשיי דיבור, למידה, שיגשון (ataxia) ,קושי באמדן מרחק (Dysmetria) ועוד), ירידה במסת העצם, וכשל שחלתי בבנות.
הטיפול במחלה כולל הימנעות מצריכה של לקטוז וגלקטוז בדיאטה. היות וחלב אם מכיל לקטוז, ההנקה אסורה.
קליניקה
ההתבטאות הקלינית נובעת משקיעת הבילירובין בעור ובמח. פגיעה נוירולוגית יכולה להופיע כאשר רמות הבילירובין הן מעל 25 מיליגרם/דציליטר. פגיעה שכזו מתבטאת באנצפלופתיה חריפה, שיכולה להיות הפיכה או לגרום Kernicterus, המהווה פגיעה כרונית וקבועה.
הקליניקה עשויה להוות רמז לאטיולוגיה של הצהבת: סימני התייבשות וירידה במשקל, הגדלת טחול וכבד, גודל המרפס, נוכחות של בקע טבורי, צבע הצואה – מכוונים לאטיולוגיות השונות האפשריות.
אבחנה
דגשים באנמנזה
- מין הילוד
- שבוע הלידה, משקל הלידה
- מהלך ההיריון והלידה (האם בוצעה לידה מכשירנית? האם היו זיהומים במהלך ההיריון?), המהלך לאחר הלידה ומועד התחלת הצהבת
- האם מדובר בהיריון ראשון?
- האם מדובר בעובר יחיד?
- היסטוריה של ילד קודם שטופל בפוטותרפיה או פיתח צהבת
- מוצא (בשאלה של G6PD), הפרעות אנזימטיות
- גיל האם
- סוג דם האם, סטטוס Rh
- תזונת הילוד
– האם יונק? האם ניזון מהנקה בלבד? האם סובל מהקאות או פליטות מרובות?
- הידוק (clamping) מאוחר של חבל הטבור
דגשים בבדיקה הגופנית
-מצב כללי
- ילוד אפטי (רמז לספסיס)
- סימני התייבשות (טורגור, מרפס, ריריות)
- פיזור הצהבת (בילדים כהים יותר קל להעריך צהבת בכפות הידיים והרגליים. לחץ קל יכול לחשוף את הגוון הצהוב ביתר קלות)
- הגדלת טחול וכבד
- שטף דם באזור הראש
- מרפס (רחב מרמז על תת פעילות של בלוטת התריס)
- בקע טבורי (מרמז על תת פעילות של בלוטת התריס)
- צבע הצואה (לבן מרמז על צהבת ישירה וקיום חסימה בדרכי המרה)
הערכה
עקב השכיחות הגבוהה של התופעה וההשלכות של הסיבוכים הנוירולוגיים, יש לבצע בדיקת סקר לילודים בסיכון. כמו כן, יש לבדוק רמת בילירובין לכל ילוד עם צהבת ביממה הראשונה לחיים, ולכל ילוד עם צהבת מתחת לטבור המוגברת מהמצופה לגיל. בפועל, בודקים רמת בילירובין בכל הילודים לפני השחרור על מנת לאתר את אלו המצויים בסיכון להיפרבילירובינמיה חמורה. לחלופין, ניתן לעשות בדיקה סלקטיבית רק לילודים שיש להם גורמי סיכון.
את רמות הבילירובין ניתן לבדוק בדם ורידי או טרנס-דרמלית (TcB, Trans cutaneous Blood). חשוב לדעת שהבדיקה הטרנס-דרמלית עושה תת-הערכה ברמות הגבוהות, ולכן כאשר רמת הבילירובין גבוהה מאחוזון 75 בבדיקה טרנס-דרמלית, יש לחזור על הבדיקה בדם ורידי.
בתינוקות המופנים מקופות החולים, חשוב לוודא שבדיקת הבילירובין שנלקחה היא מדם נימי (Capillary). חשוב לזכור שהמכשירים השונים מכוילים באופן שונה, והערכים הנמדדים בקופת החולים בדרך כלל גבוהים במספר מיליגרם/דציליטר לעומת הערכים הנמדדים במעבדת בית החולים. לעומת זאת, יש להתחשב בבקשת הרופא בקהילה לבצע בירור גם אם האינדיקציות אינן חד משמעיות.
- במקרים הבאים מומלץ לבצע בירור מלא לאטיולוגיה של הצהבת
- ילוד שנשלח על ידי רופא בקהילה
- רמת בילירובין בלתי ישיר מעל 12 מיליגרם/דציליטר
- רמת בילירובין שעולה יותר מ-5 מיליגרם/דציליטר ביממה
- צהבת המופיעה לאחר גיל שלושה שבועות
- צהבת הנמשכת יותר מ-10-14 יום
- צהבת בעלת מרכיב ישיר פתולוגי
- ממצא מחשיד באנמנזה או בבדיקה הגופנית
- בירור מלא לצהבת צריך לכלול
- סוג דם, סטטוס Rh ובדיקת coombs ישירה של הילוד והאם
- ספירת דם ומשטח דם
- ספירת רטיקולוציטים
- רמת G6PD במידה וקיים חשד קליני (על פי מוצא ההורים ורמות בילירובין מעל 18 מיליגרם/דציליטר)
- רמת בילירובין כללי וישיר (מצומד)
- אנזימי כבד
- תפקודי בלוטת התריס
- במידה ויש חשד לחסימה במערכת העיכול העליונה, יש לבצע צילום בטן סקירה ואולטרה-סאונד לאזור השוער, ולהתייעץ עם כירורג ילדים
- כאשר מודגמת עלייה ברמת הבילירובין הישיר, יש לשלול ספסיס באמצעות בדיקת שתן כללית ותרבית, ולשלול זיהומי TORCH (שהשכיח ביניהם הוא CMV).
טבלה: הערכה מעבדתית של היפרבילירובינמיה בילוד
| אינדיקציה | הבדיקות שיש לבצע |
|---|---|
| צהבת ביממה הראשונה לחיים | רמת בילירובין בדם או טרנס-דרמלית |
| צהבת המוגברת מהמצופה לגיל | רמת בילירובין בדם או טרנס-דרמלית |
| טיפול בפוטותרפיה, או עלייה מהירה ברמות בילירובין | ספירת דם, משטח דם, רמת בילירובין ישיר. יש לשקול גם ספירת רטיקולוציטים (Reticulocytes), רמת G6PD ורמות end-tidal CO. יש לחזור על בדיקת הבילירובין מדי 4-24 שעות. |
| רמת בילירובין המתקרבת לרמת הסף להחלפת דם, או שאינה מגיבה לטיפול בפוטותרפיה | ספירת רטיקולוציטים, רמת G6PD, אלבומין ורמות תפקודי ריאה ((end-tidal CO. |
| רמה גבוהה של בילירובין ישיר | תרבית שתן, בדיקת שתן. יש לשקול הערכה לספסיס. |
| צהבת ממושכת (למעלה מ-3 שבועות) או תינוק חולה | רמות בילירובין כללי וישיר, בירור תוצאות בדיקת הסקר לתפקוד בלוטת התריס ולגלקטוזמיה. |
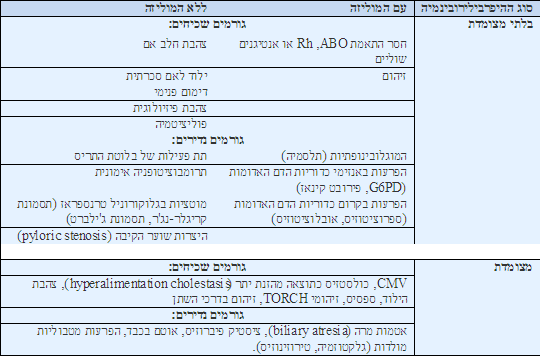
אבחנה מבדלת להיפרבילירובינמיה בילוד
טיפול
אינדיקציות לאשפוז
- יש לאשפז כל ילוד עם צהבת לביצוע בירור מלא זיהומי, מטבולי, ושל דרכי המרה. ניתן לאשפז ילוד בן פחות משבוע בפגיה, בתיאום עם כונן הפגיה.
- יש לאשפז כל ילוד שנראה חולה או עם סימני התייבשות.
- יש לאשפז כל ילוד הממלא אחר האינדיקציות של ה-AAP (American Academy of Pediatrics) לפוטותרפיה.
ככלל, יש להתייחס לערכים הבאים בילוד בריא ללא גורמי סיכון:
- 15 מיליגרם/דציליטר ביממה השנייה לחיים
- 18 מיליגרם/דציליטר ביממה השלישית לחיים
- 20 מיליגרם/דציליטר מהיממה הרביעית לחיים ואילך
טיפול בצהבת בלתי-ישירה
יש לאתר את הילודים המצויים בסיכון גבוה להיפרבילירובינמיה חמורה באמצעות המחשבונים והטבלאות הקיימים בבית החולים. לאחר מכן יש לשקול טיפול בפוטותרפיה.
פוטותרפיה: הטיפול היעיל ביותר להורדת רמות הבילירובין. הטיפול גורם לשינוי במבנה הבילירובין הבלתי ישיר לצורה מסיסה במים, על מנת לעקוף את הפירוק בכבד. יש לטפל בפוטותרפיה עד רמת בילירובין של 13 מיליגרם/דציליטר בתינוק במועד, או מיליגרם/דציליטר בפג.
תופעות לוואי: התייבשות, שלשולים, שיזוף, פגיעה ברשתית, פגיעה באינטראקציה עם האם, bronze baby (יצירת חומר רעיל כאשר הטיפול ניתן במקרים של צהבת ישירה).
נוגדן תוך ורידי (IVIG, Intra-venous Immunoglobulins): בחולים עם צהבת על רקע המוליזה אוטואימונית שאינם מגיבים לטיפול בפוטותפרפיה אינטנסיבית, טיפול ב-IVIG יכול למנוע צורך בהחלפת דם.
החלפת דם: האמצעי הטוב ביותר להורדת בילירובין. כרוכה בסיבוכים חמורים ושיעור תמותה משמעותי. מומלצת בחולים עם תסמינים נוירולוגיים או בחולים שלא הגיבו לפוטותרפיה אינטנסיבית, על מנת להוריד את רמות הבילירובין.
במצבים של צהבת הנקה, יש להמליץ על המשך הנקה תכופה. הפסקת הנקה קצרה למשך 1-2 ימים מומלצת אך ורק במידה ורמות הבילירובין מעל 20 מיליגרם/דציליטר. אין להמליץ על תוספת נוזלים או דקסטרוז. במידה וחיוני להורים להוריד את רמות הבילירובין לצורך ברית מילה בתינוק יונק, יש להסביר להורים כי הפסקה בהנקה למספר האכלות בלבד צפויה להוריד את רמות הבילירובין בצורה משמעותית.
פרוגנוזה
כאשר החולים מאובחנים ומטופלים בזמן, הפרוגנוזה מצוינת, ורמת הסיכון לסיבוכים נוירולוגיים והתפתחותיים מינימלית.
לפני השחרור, יש לקבוע מועד לביקורת בהתאם לגיל בשחרור וגורמי הסיכון (לרוב 3-5 ימים לאחר השחרור). כמו כן, חשוב לתת להורים מידע כתוב והסבר מילולי לגבי המשך המעקב. בבדיקת המעקב יש לבדוק גובה ומשקל, להעריך את המצב התזונתי ואת דרגת הצהבת, ולשאול לגבי יציאות. בדיקת בילירובין חוזרת תבוצע לפי הערכה קלינית. כמו כן, יש לעודד הנקה למרות הקשר בין הנקה לצהבת.
המלצות למניעה של היפרבילירובינמיה בילוד
- עידוד להנקה
- יצירת פרוטוקולים לזיהוי והערכה של היפרבילירובינמיה בתינוקייה
- מדידת רמות בילירובין לכל הילודים עם צהבת ביממה הראשונה לחיים
- הכרת חוסר הדיוק שבאמידה ויזואלית של רמות הבילירובין
- התייחסות לרמות בילירובין על פי גיל בשעות
- ניטור צמוד של פגים מתחת לגיל 37 שבועות ושל ילודים הניזונים מהנקה בלבד
- ביצוע הערכת סיכון יסודית לכל הילודים
- מתן אינפורמציה מילולית וכתובה אודות צהבת הילוד
- ביצוע מעקב
- טיפול בפוטותרפיה או החלפת דם במידת הצורך
דגלים אדומים
ביבליוגרפיה
- Behrman RE, Kleigman RM, Jenson HB. Nelson Textbook of Pediatrics: 17th edition. Philadelphia, Pennsylvania: Saunders 2004;592-9
- Fleisher GR, Ludwig S, Henretig FM. Textbook of Pediatric Emergency Medicine: 5th ed. Philadelphia, Pennsylvania: Lippincott Williams & Wilkins 2006;399-414
- Dennery PA, Seidman DS, Stevenson DK. Neonatal hyperbilirubinemia. The New England Journal of Medicine 2001;344(8):581-90
- AAP Subcommittee on Neonatal Hyperbilirubinemia. Neonatal jaundice and kernicterus. Pediatrics 2001;108(3):763-5
- American Academy of Pediatrics Technical Report: An evidence-based review of important issues concerning neonatal hyperbilirubinemia. Pediatrics 2004;114(1):e130-e153
- American Academy of Pediatrics Clinical Practice Guidelines (Subcommittee on Hyperbilirubinemia). Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics 2004;114(1):297-316
- UPTODATE
- AFP
- American Academy of Pediatrics Clinical Practice Guidelines (Subcommittee on Hyperbilirubinemia). Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics 2004;114(1):297-316


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק