הבדלים בין גרסאות בדף "קולונוסקופיה - Colonoscopy"
(←כותרת) |
מ (added Category:גסטרואנטרולוגיה using HotCat) |
||
| שורה 106: | שורה 106: | ||
==בדיקות חלופיות== | ==בדיקות חלופיות== | ||
לעיתים, עקב מצב רפואי אחר, לא ניתן לבצע קולונסקופיה. במקרים אלו ייתכן ויומלץ על בדיקה אחרת דוגמת חוקן בריום - בדיקה הכוללת החדרת צינור קטן לפי הטבעת והעברת בריום דרכו למעי. נוזל זה מצפה את קירות המעי ונראה בצילומי רנטגן. לאחר החדרת החומר נעשה צילום רנטגן של המעי הגס. הבדיקה אורכת כ-30 דקות. אם נראים פגמי מילוי כלשהם, כלומר, קירות המעי אינם נראים חלקים כפי שהם אמורים להראות, ייתכן ומדובר בגידול ויש להמשיך בבירור. | לעיתים, עקב מצב רפואי אחר, לא ניתן לבצע קולונסקופיה. במקרים אלו ייתכן ויומלץ על בדיקה אחרת דוגמת חוקן בריום - בדיקה הכוללת החדרת צינור קטן לפי הטבעת והעברת בריום דרכו למעי. נוזל זה מצפה את קירות המעי ונראה בצילומי רנטגן. לאחר החדרת החומר נעשה צילום רנטגן של המעי הגס. הבדיקה אורכת כ-30 דקות. אם נראים פגמי מילוי כלשהם, כלומר, קירות המעי אינם נראים חלקים כפי שהם אמורים להראות, ייתכן ומדובר בגידול ויש להמשיך בבירור. | ||
| + | |||
| + | [[קטגוריה:גסטרואנטרולוגיה]] | ||
גרסה אחרונה מ־10:16, 23 בספטמבר 2019
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| קולונוסקופיה | ||
|---|---|---|
| Colonoscopy | ||
| ||
| יוצר הערך | ד"ר ליאור גל | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אנדוסקופיה
רקע כללי
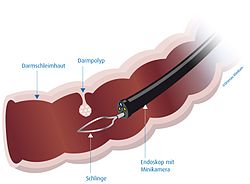
קולונוסקופיה היא בדיקה של קירות המעי הגס.
הבדיקה מתבצעת תחת טשטוש וכוללת העברת צינור דק וגמיש דרך פי הטבעת לרקטום וליתר המעי הגס. הצינור מכיל מקור אור ומצלמה על מנת לאפשר למבצע לראות את המתרחש במעי. לעיתים מתבצעת נטילת דגימת רקמה ('ביופסיה') על מנת לבחון נגעים שונים שנראו במעי.
הסיבה העיקרית לביצוע קולונסקופיה היא לצורך זיהוי של גידול במעי, כאשר נכון להיום, זוהי הדרך היעילה ביותר לאבחון של סרטן המעי הגס. קולונוסקופיה יכולה להעשות גם מטעמים אחרים, לדוגמה לצורך בירור דימום מן המעי, או בחשד למחלה דלקתית במעי.
סרטן מעי הגס
קירות המעי עשויות תאים המתחדשים בקצב מהיר יחסית. התחדשות התאים מצריכה שיעתוק דנ"א של תא קיים והתפלגות לצורך יצירת תא חדש. בתוך תהליך זה תיתכן יצירת מוטציות (טעויות בדנ"א) המשפיעות על קצב גדילת וחלוקת התאים. כאשר התאים גדלים מהר מדי נוצר פוליפ (הידוע גם בשם אדנומה). פוליפים הם גידולים לא ממאירים (שפירים), אך היווצרות מוטציות נוספות בתאי הפוליפים מובילה להתפתחות תאים ממאירים - סרטן. תהליך זה של מעבר מתאים שפירים לממאירים מכונה התמרה סרטנית. גידול ממאיר מוגדר כגידול בעל היכולת להתפשט אל מעבר לאתר הראשוני, לעבר חלקים אחרים בגוף.
סרטן המעי הגס ידוע גם בשם סרטן הקולון, סרטן רקטום או סרטן קולורקטלי – בהתאם למיקומו במעי. זהו הסרטן ה-3 בשכיחותו באוכלוסייה והשני בשכיחות כגורם מוות. בישראל, מתגלים מדי שנה כ-3,200 מקרים חדשים של סרטן המעי הגס.
מועמדים לעבור קולונסקופיה
הבדיקה מומלצת לכל חולה מעל גיל 50, פעם ב-10 שנים.
בנוסף, כל חולה עם בדיקת סקר לא תקינה לסרטן המעי הגס מוזמן לביצוע קולונוסקופיה.
בדיקת סקר לסרטן המעי הגס היא 'בדיקה לדם סמוי בצואה' – בדיקה המאבחנת נוכחות שאריות דם בצואה.
בכ-2 מתוך כל 100 אנשים, תהיה תשובה לא תקינה (בדיקה חיובית) בבדיקת הסקר. אין משמעות הדבר בהכרח, כי לכולם יש סרטן - בדיקה חיובית יכולה להיות תוצאה של גורמים אחרים שאינם קשורים בסרטן דוגמת:
- טחורים – ורידים נפוחים בתוך או סביב אזור פי הטבעת.
- פיסורה אנאלית – קרעים בציפוי הרקטום או על יד פי הטבעת, הנגרמים לעיתים על ידי עצירות.
עם זאת, מאחר שהתוצאה החיובית יכולה להיות גם תוצאה של גידול ממאיר או קדם ממאיר, היא מחייבת המשך בירור.
הכנה
לפני ביצוע קולונסקופיה על הנבדק לבצע 'הכנת מעיים' אשר משמעותה ריקון של המעיים, על מנת לאפשר למבצע הקולונוסקופיה לראות בבירור את קירות המעי.
לצורך הכנה זו הנבדק מקבל רשימה של איסורים תזונתיים ותרופות מרוקונות (משלשלים חזקים). נטילת המרוקנים צריכה להעשות ביום טרם הקולונסקופיה והיא תגרום לשלשול. לאחר נטילת המשלשלים מומלץ להשאר במקום עם שירותים זמינים ולהימנע מטיולים או עבודה.
יש חשיבות לביצוע ההוראות במדויק על מנת לרוקן את המעיים לחלוטין. הכנה לא מיטבית אינה מאפשרת בדיקה משביעת רצון של קירות המעי ותחייב הכנה חוזרת.
רצוי להגיע לבדיקה עם מלווה אשר יוכל להחזיר את הנבדק הביתה, מאחר שהבדיקה כוללת מתן חומרים מטשטשים והנבדק עלול להיות ישנוני לאחריה.
מהלך הפעולה
הנבדק מקבל חומרי הרדמה מטשטשים על מנת לסייע לו להרגע. החומרים המטשטשים לרוב הם בעלי השפעה גם על הזיכרון, כך שהנבדק אינו זוכר בבירור את מהלך הבדיקה. לאחר מתן התרופות הנבדק מתבקש לשכב על צידו. צינו דק וגמיש המכונה 'קולונסקופ' מוכנס דרך פי הטבעת אל תוך הרקטום ומועבר בתוך המעי הגס. בקצה הקולונסקופ ישנה מצלמה קטנה ומקור אור המאפשר לרופא לראות את פנים המעי על מסך טלוויזיה.
בעת ביצוע הקולונוסקופיה אוויר מוחדר למעי על מנת לאפשר לבודק לראות את קירות המעי בבירור. פעולה זו עלולה לגרום לתחושת נפיחות והתכווצויות בבטן. לרוב הבדיקה עורכת בין 30 ל-45 דקות ומרבית הנבדקים עוברים אותה ללא כאב או אי נוחות משמעותיים.
לעיתים נלקחת דגימת רקמה קטנה המכונה 'ביופסיה', במטרה לאבחן פתולוגיות שונות בקיר המעי.
אם התגלו פוליפים בבדיקה, מרביתם יכולים להיות מוסרים במהלכה באמצעות לולאת תיל המועברת דרך צינור הקולונסקופ.
דגימות הרקמה והפוליפים שהוסרו מועברים למעבדת פתולוגיה, לצורך בדיקות שנועדו לזהות קיום של תאים לא תקינים. תאים אלו עלולים להצביע על קיומו של גידול ממאיר.
תוצאות
מיד לאחר הפעולה, הבודק ידווח לנבדק אם התבצעו ביופסיות או הסרה של פוליפים. במקרים אלו, תשובות אמורות להתקבל בתוך 3 שבועות.
ייתכנו 3 סוגים של תוצאות לבדיקת הקולונסקופיה:
- בדיקה תקינה – משמעות הדבר היא כי לא נמצאו פוליפים או גידולים ממאירים במעי במהלך הקולונוסקופיה. מחצית מכלל הנבדקים הם בעלי בדיקות תקינות. אם הבדיקה הייתה תקינה, הרופא יכול לדווח לך על כך, כבר בסיומה.
- מאחר שזוהי בדיקה המבוצעת על ידי אדם, היא תלויית מבצע ותמיד ייתכן כי גידול שהיה במעי לא זוהה על ידי הבודק. מאחר שכך, תוצאה תקינה אינה מבטיחה ב-100 אחוזים כי אין סרטן. בנוסף, העדר ממצאים מחשידים בבדיקה הנוכחית אין משמעותו כי המחלה לא תתפתח בשלב מאוחר יותר בחיים. מסיבות אלו, יש לחזור על הבדיקה כל מספר שנים. קיימות הנחיות לגבי תדירות הבדיקות המומלצת בהתאם לגורמי הסיכון של הנבדק.
- המצאות פוליפ – כאשר פוליפ אחד או יותר נמצא במהלך הבדיקה. במרבית המקרים, הרופא יסיר את הפוליפ במהלך הבדיקה – פעולה המכונה 'פוליפקטומיה', וישלח אותו למעבדה פתולוגית לצורך הערכה. כ-4 מתוך כל 10 אנשים יפתחו פוליפים במעי הגס. הסרה של גידולים שפירים אלו עשויה למנוע סרטן בהמשך
- מציאת גידול ממאיר – ב-1 מתוך כל 10 נבדקים ימצא גידול ממאיר. אם נמצא גידול, הנבדק מופנה להמשך טיפול אונקולוגי (סרטני)
אם אובחן סרטן בשלב מוקדם, שיעורי ההישרדות מגיעים ל-90%.
- אמינות הבדיקה
קולונוסקופיה אינה בדיקה מושלמת, אך שיעורי הדיוק באבחנת גידולים סרטניים במעי הגס עולים על 90%. קיים סיכוי קטן כי הבודק לא יאתר גידול או פוליפ (בכ-5 מתוך כל 100 נבדקים). משמעות הדבר היא כי הגידול או הפוליפ לא נראו עקב הכנה לא מיטבית של המעי או, במקרים נדירים, כאשר הבודק פספס את הממצא. בנוסף קיים סיכוי קטן כי הבודק לא הצליח להעביר את הקולונסקופ לכל אורך המעי הגס (בכ-5 מתוך כל 100 נבדקים), עקב חסימה של המעי או קושי בניוד הקולונסקופ לאורך המעי.
תופעות לוואי וסיבוכים
סיבוכים עלולים להתרחש כתוצאה מקולונסקופיה, אך הם אינם שכיחים. הללו כוללים:
- דימום כבד המצריך בירור או התערבות רפואית - לקיחת ביופסיות או הסרת פוליפים עלולות להוביל לדימום כבד. ההערכה היא כי סיבוך זה מתרחש אחת לכל 150 בדיקות.
- פרפורציה (ניקוב) של המעי – הקולונסקופ עלול לפגוע בקיר המעי וליצור בו חור. סיבוך זה מתרחש באחת ל-1,500 בדיקות. אם אכן התרחשה פרפורציה, זהו סיבוך חמור ביותר, העלול להצריך ניתוח דחוף לתיקון המעי.
- הפרעות נשימה או הפרעות לבביות – הנבדק עלול לפתח תגובה לחומרי ההרדמה, המתבטאת בבעיות נשימה, או בעיות לבביות זמניות. הפרעות חמורות הן נדירות מאחר שהנבדק מנוטר בקפדנות במהלך הפעולה.
- במקרים נדירים ביותר, הבדיקה עלולה להוביל למוות. נתונים עכשוויים מצביעים על שכיחות של מקרה מוות אחד לכל 10,000 בדיקות.
לאחר הבדיקה
לאחר הבדיקה, הבודק יסביר לנבדק על תוצאות הבדיקה וידווח לו אם הוצאה רקמה במהלכה. תוצאות הביופסיות אמורות להתקבל בתוך 3 שבועות. אם הוסרה רקמה, ייתכן דימום קל מפי הטבעת. דימום קל זה הוא תופעה שכיחה והוא יכול להמשך מספר ימים. יש לדווח לרופא המטפל או ליחידה בו בוצעה הקולונוסקופיה, אם קיים דימום כבד או אם הדימום אינו פוסק כעבור מספר ימים, או אם קיימות התכווצויות או כאבי בטן.
יש להיות תחת השגחה של מישהו במשך 12 השעות שלאחר הבדיקה. מומלץ גם כי מלווה ישמע יחד עם הנבדק על תוצאות הבדיקה, מאחר שקרוב לוודאי שהנבדק עדיין יהיה תחת השפעת חומרי ההרדמה.
אין לנהוג או להפעיל מכונות כבדות ואין לשתות אלכוהול לפחות 24 שעות לאחר הבדיקה.
המשך טיפול
מרבית הפוליפים הנמצאים במהלך קולונוסקופיה יכולים להיות מוסרים במהלכה, בפעולה המכונה פוליפקוטמיה.
אם הקולונסקופיה הדגימה ממצא המצריך טיפול נוסף, הנבדק מופנה לייעוץ של מומחה בתחום.
לרוב כולל המשך הבירור בדיקות נוספות על מנת למקם במדויק את הגידול ולזהות את סוג הסרטן (קיימים סוגים שונים של סרטנים במעי, בהתבסס על סוג התאים) ומידת התקדמותו. בירור זה מאפשר לרופא המטפל להעריך מהו הטיפול הטוב ביותר עבור החולה הספציפי. שלושת הטיפולים העיקריים של סרטן המעי הגס הם ניתוח, כימותרפיה והקרנות. לרוב הטיפול כולל שילוב של 2 או יותר סוגי טיפולים, הניתנים במקביל או זה אחר זה.
בדיקה חוזרת
כל חולה מדורג כבעל דרגת סיכון נמוכה, בינונית או גבוהה לסרטן המעי הגס.
דרגת הסיכון מתבססת על גורמים שונים דוגמת גיל, מוצא, משקל, היסטוריה משפחתית של סרטן.
תדירות הבדיקות המומלצת נקבעת בהתאם לקבוצת הסיכון אליה משתייך הנבדק.
בדיקות חלופיות
לעיתים, עקב מצב רפואי אחר, לא ניתן לבצע קולונסקופיה. במקרים אלו ייתכן ויומלץ על בדיקה אחרת דוגמת חוקן בריום - בדיקה הכוללת החדרת צינור קטן לפי הטבעת והעברת בריום דרכו למעי. נוזל זה מצפה את קירות המעי ונראה בצילומי רנטגן. לאחר החדרת החומר נעשה צילום רנטגן של המעי הגס. הבדיקה אורכת כ-30 דקות. אם נראים פגמי מילוי כלשהם, כלומר, קירות המעי אינם נראים חלקים כפי שהם אמורים להראות, ייתכן ומדובר בגידול ויש להמשיך בבירור.


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק