קופפטין - Copeptin
| מדריך בדיקות מעבדה | |
| קופפטין | |
|---|---|
| Copeptin | |
| שמות אחרים | CT-proAVP |
| תחום | מגוון רחב של תרחישים פתולוגיים בתחום הוסקולארי, הממאירות, סוכרת, מחלות ריאה, זיהומים ועוד |
| טווח ערכים תקין | 5-10 פיקומול'/ליטר |
| יוצר הערך | פרופ' בן-עמי סלע |
בסיס פיזיולוגי
ההורמון AVP או arginine vasopressin שידוע גם כ-ADH או הורמון אנטי-דיורטי, הוא אחד ההורמונים החשובים בהמוסטזיס הקרדיו-וסקולארי. אך למרות תפקידו המרכזי בתחלואה קרדיו-וסקולארית, המדידה של רמת AVP והשימוש האבחוני בו לעולם לא הגיעו לכדי ניצול מעשי בקליניקה, זאת בגלל אתגרים לא פשוטים הקשורים לתקופת מחצית החיים הקצרה שלו בפלזמה (16-24 דקות, על פי Baumann ו-Dingman ב-J Clin Invest משנת 1976), בגלל נטייתו להגיב עם טסיות בנסיוב באופן ש-90% מה-AVP בצירקולציה ספוח לטסיות מה שגורם לערכת-חסר כזובה של רמת AVP כפי שפרסמו Preibiszוחב' בשנת 1983 ב-Hypertension, וכן בגלל היותו פפטיד קצר המורכב מ-9 חומצות אמינו, מה שמונע מדידת רמתה בשיטת sandwich immunoassay, כי אם בשיטת immunoassay תחרותית שהיא פחות מדויקת. כמו כן, אי הרחקה מושלמת של טסיות דם מהפלזמה כגון בצנטירפוגציה לא מהירה או ממושכת דייה, עלולה להביא לפלזמה המכילה טסיות וממילא לתוצאות מוגברות-כזובות של AVP. בנוסף, AVP היא מולקולה לא יציבה בפלזמה אפילו באכסון בהקפאה (Robertson וחב' משנת 1983 ב-J Clin Invest).
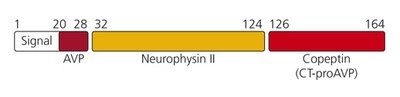
קופפטין, הידוע גם כ-AVP-associated glycopeptide תואר לראשונה על ידי Holwerda בשנת 1972 ב-Eur J Biochem, לאחר בידודו מהאונה האחורית של יותרת המוח של חזירים. זהו גליקופפטיד המכיל 39 חומצות אמינו עם מקטע מרכזי עתיר בלאוצין. AVP וקופפטין שותפים בפפטיד קודמן (precursor), הידוע כ-pre-pro-vasopressin והוא מכיל 164 חומצות אמינו, המכיל signal peptide, וכן AVP, כמו גם neurophysin II וקופפטין, כאשר האחרון מאכלס את הקצה ה-C טרמינאלי של הקודמן, מחומצת אמינו 126 עד 164, ובסך הכול 39 חומצות אמינו. בניגוד ל-AVP, קופפטין היא מולקולה מאוד יציבה בנסיוב או בפלזמה בטמפרטורת החדר, וקל למדידה במעבדה כמו שהדגימו Morgenthaler וחב' ב-Clin Chem בשנת 2006.
אכן, גודלה של מולקולת קו-פפטין המאפשרת מדידה אימונולוגית קלה יותר ותקופת מחצית החיים שלה שאינה קצרה כזו של AVP, גרמה לנטייה להשתמש בקו-פפטין כתחליף מעבדתי ל-AVP או מה שמכנים surrogate אמין. כן האפשרות להשתמש במדידת קו-פפטין במצבים פאתו-פיזיולוגיים בהם מעורב AVP, כגון SIADH , כמו גם אי-ספיקת לב ותסמונת כלילית.
ביו-סינתזה והפרשת קופפטין
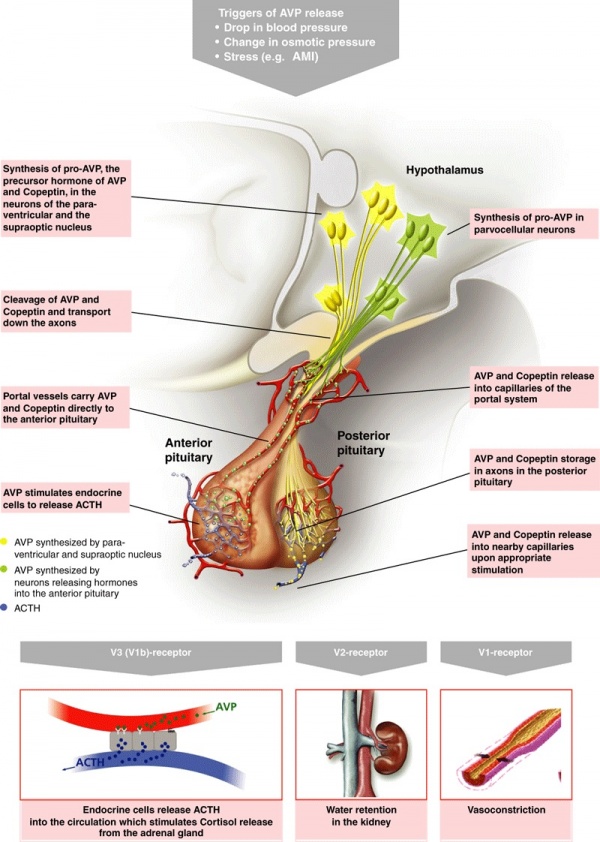
הפפטיד הקודמן של AVP ושל קופפטין, הידוע כ-pre-pro-AVP, מסונתז ומופרש על יד 2 מנגנונים אנדוקריניים שונים, אם כי יש ביניהם כנראה אינטראקציה אנטומית ברמת הנוירון. במנגנון הראשון, נוצר קודמן זה בנוירונים מַגְנוֹצלולריים בגרעינים הסופרה-אופטיים והפארא-ונטריקולריים בהיפותלמוס. בעת הטרנספורט האקסונאלי דרך ה-infundibulum לאונה האחורית של בלוטת יותרת המוח, ה-pre-pro-AVP עובר ביקוע פרוטאוליטי ל-vasopressin, ל-neurophysin II ולקופפטין.
כל אחת מהמולקולות הללו תיאגר אז בגרנולות מפרישות, בחלק האחורי של בלוטת יותרת המוח (posterior pituitary) ותופרש משם בעת גירויים אוסמוטיים או לא-אוסמוטיים דוגמת מצבי עקה או גירויים המודינאמיים. Pro-AVP נתון אז לפעילותם של 4 אנזימים הפועלים ברצף, כדי להגיע לקונפורמציה היציבה והפעילה של AVP, כפי שהראו Acher וחב' בשנת 2002 ב-J Mol Neurosci. במשך התהליך המתואר, קופפטין ו-neurophysin II מסייעים בתהליך ה-folding הנכון של AVP (מחקרם של Repaske משנת 1997 ב-J Clin Endocrinol Metaol.
במנגנון השחרור השני של קופפטין מולקולת הקודמן מסונתזת ועוברת עיבוד בנוירונים הפּרבוֹ-צלולריים, שהם נוירונים קטנים המצויים ב-PVN או ה-paraventricular nucleus בהיפותלמוס. AVP המיוצר במנגנון זה מופרש בהמשך אל תוך ה-eminentia mediana במערכת השערית של ההיפופיזה, ופועל באופן מיידי על תאים אנדוקריניים של האדנו-היפופיזה, מה שמביא להפרשת ACTH וקורטיזול, מציאות של שני מנגנונים לשחרור 2 הורמונים אלה מההיפותלמוס, המגרים את הפרשת ACTH, מדגישה את החשיבות הפיזיולוגית של התגובה האנדוקרינית במצבי עקה.
קופפטין בדם
בתגובה לשינויים באוסמולליות של הנסיוב, הקינטיקה של קופפטין היא ברת השוואה לזו של vasopressin או AVP. לדוגמה, במטופלים עם מפגעי אלקטרוליטים כמו בסוכרת תפלה (diabetes insipidus) עם רמה מאוד נמוכה של vasopressin, נמצאה גם רמה מאוד נמוכה של קופפטין בפלזמה. לעומת זאת, במטופלים הסובלים מתסמונת ההפרשה הלא תואמת של הורמון ADH או SIADH, מוצאים רמות מאוד גבוהות של vasopressin ושל קופפטין.
קופפטין במתנדבים בריאים
כאשר בוצעה מדידת רמת קופפטין ב-359 מתנדבים בריאים, הרמה הממוצעת שנקבעה הייתה 4.2 פיקומול/ליטר כאשר האחוזון ה-97.5th נקבע כ-11.25 פיקומול/ליטר, והאחוזון ה-2.5th נקבע כ-1.7 פיקומול/ליטר. ההבדל בין רמות קופפטין בגברים לעומת נשים נמצא בממוצע כ-5.2 לעומת 3.7 פיקומול/ליטר (0.0001 p<), ורמת קופפטין נמצאה ללא הבדל בין גילאים שונים (Morgenthaler וחב' ב-Clin Chem מ-2006).
נתונים ממדידת קופפטין במתנדבים בריאים, מצביעים על כך שבדומה ל-AVP, רמות אלו נמצאות בפיקוח בתוך תחום נורמאלי מסוים, אך יכולות לעלות ולרדת בהתאם למצבים פיזיולוגיים אינדיבידואליים. רמות קופפטין עולות לסף ערכי הנורמה העליונים בעת צום, ויורדות במהירות לרמות הנורמה התחתונות של מדד זה, לאחר שתיית כמות ניכרת של מים. בניסוי עם 24 מתנדבים בריאים, קופפטין הראה שינויים זהים ברמות רוויה ואוסמולליות שונות כפי שנמצא לגבי AVP: הימנעות משתיית מים הגבירה רמות קופפטין בנסיוב מ- 4.6±1.7 פיקומול לליטר, ל-9.2±5.2 פיקומול לליטר (p<0.0001). עירוי נוסף של תמיסת saline היפרטונית, הגבירה רמת קופפטין מ-4.9±3.0 פיקומול לליטר ל-4.8±19.9 פיקומול לליטר p<0.0001)). והיפוכו של דבר, בעירוי של תמיסה היפוטונית של saline, רמות קופפטין פחתו מ-2.4±6.2 פיקומול לליטר, ל-2.1±2.4 פיקומול לליטר (p<0.01), זאת על פי Szinnai וחב' ב-J Clin Endocrinol Metabol משנת 2007. בולטת התְאימוּת בין תוצאות קביעת רמת קופפטין ו-AVP בדרגות ריוויון במים, מה שמאשר את הנתון שקופפטין מתנהג כמו AVP, ויכול אם כך כסמן מחליף (surrogate marker) של הפרשת AVP.
הקולטנים דרכם מערכת AVP משפיעה
בעוד שהמשמעות הפיזיולוגית של קופפטין עדיין אינה ברורה, ידוע רבות על תפקודו של AVP. כאשר האחרון מופרש לצירקולציה, הוא משפיע במערכות ההיקפיות על ידי התקשרות לקולטנים ספציפיים ברקמות שונות, קולטנים הכרוכים בחלבון G, כפי שסיכם בפירוט בשנת 2000 Birnbaumer ב-Trends Endocrinol Metabol, וכן Holmes וחב' בשנת 2003 ב-Crit Care. שני הקולטנים הדומיננטיים הם V1, המתווך תהליכי כיווץ של העורקיקים, ו-V2, האחראי להשפעה האנטי-דיורטית בכליות. קולטני V1 נמצאים בריכוז גבוה בתאי שריר חלק של דופן כלי דם, ויכולתם לכווץ כלי דם נגרמת כתוצאה מעלייה ברמת הסידן בתאים אלה דרך השראת inositol triphosphate ו-diacylglycerol על ידי חלבוני G. קולטני V1 נמצאים גם כן על מיוציטים בלב.
קולטני V2 ממוקמים בעיקר על פני תאים של אבובויות במערכת המאספת של הכליות, ושם הם מגבירים את הריכוז התוך-תאי של cAMP, שיש לו שתי השפעות על ההמוסטאזיס של מים בגוף: ראשית, הגברת ריכוז cAMP מעודדת סינתזה של mRNA המקודד את החלבון aquaporin 2 הסופג מחדש מים מהשתן; שנית, הוא מגביר את התנועה של בועיות aquaporin 2 לפלזמה האפיקלית של צינוריות האיסוף, מה שמקל על תפקוד חלבון זה בספיגת המים בשתן.
קולטן שלישי של AVP, הידוע כ-V3 או גם כ-V1b, מוגבל לתאים מסוימים של החלק הקדמי של בלוטת יותרת המוח, האדנוהיפופיזה, והוא קשור להפרשה של ACTH. פרט לאינטראקציה עם קולטנים ספציפיים של AVP, הורמון זה נקשר גם לקולטן של oxytocin בזיקה דומה לזו בה נקשר oxytocin עצמו לקולטן שלו, וכן נקשר AVP למספר קולטנים פּוּרינרגים. הקולטנים ל-oxytocin ממוקמים על האנדותל הוסקולארי שם הם מתווכים בתהליכים של הרחבת כלי-דם המושרים על ידי NO. הקישור של AVP לקולטנים אלה יכול להשרות חלק מההשפעות מרחיבות-כלי הדם של AVP כפי שסיכמו Holmes וחב' ב-Crit Care בשנת 2004. הקישור של AVP ל-2 הקולטנים האחרונים מביאים גם לחלק מהשפעות AVP על הלב: שפעול של קולטני oxytocin בלב, מעודד שחרור ANP מפרוזדורי הלב, בעוד שגירוי קבוצה P2 של הקולטנים הפּוּרינרגים של הלב גורמים לכיווץ כלי דם כליליים וליוֹנוֹטרפיה שלילית (Zenteno-Savin וחב' ב-Eur J Pharmacol משנת 2000).
יחס ישר בין הריכוז של קופפטין (פרו-וזופרסין) ושל הפפטיד הנטריורטי NT-proBNP לבין סיכון לתמותה בקרב קשישים שסבלו מתסמינים של אי-ספיקת לב
במחקר קוהורט שנערך בשוודיה על ידי Alehagen וחב' והתפרסם ב-JAMA בחודש מאי 2011, עקבו אחר 470 קשישים בגיל 65-87 שבשנת 1996 סבלו מתסמינים של אי-ספיקת לב. המעקב בן 13 שנה נמשך עד סוף שנת 2009. משך המעקב, התרחשו 226 מקרי מוות, 146 מתוכם מגורמים קרדיו-וסקולאריים. במסגרת המעקב נערכה בדיקה קלינית כללית וכן נערכו בדיקות ECG, ומדידות בדם של רמות קופפטין ו- NT-proBNP בדם. נמצא שריכוז גבוה של קופפטין הוא ביחס ישר לעלייה בסיכון לתמותה. יחס הסיכון בין הרבעון הרביעי לבין הרבעון הראשון היה 2.04 HR לגבי תמותה מגורמים כלשהם, ו- 1.94 לגבי תמותה מגורמים קרדיו-וסקולאריים. ריכוז גבוה של קופפטין וריכוז גבוה של הפפטיד הנטריורטי- NT-proBNP הם ביחס ישר לסיכון לתמותה, הן כגורמים נפרדים והן כגורמים משולבים. בקרב קשישים שריכוז קופפטין בדמם הוא ברבעון הרביעי, יחס הסיכון לתמותה בין הרבעון הרביעי לבין הרבעון הראשון מבחינת ריכוז NT-proBNP נמצא 1.63=HR. בקרב קשישים שהריכוז של NT-proBN בדמם הוא ברבעון הרביעי, יחס הסיכון לתמותה בין הרבעון הרביעי לבין הרבעון הראשון מבחינת ריכוז קופפטין נמצא 3.17=HR.
בקרב קשישים בהם נמצא שילוב של ריכוז גבוה של קופפטין וריכוז גבוה של NT-proBNP היה יחס הסיכון גבוה מזה של קשישים שאצלם היה ריכוז גבוה של קופפטין בלבד או ריכוז גבוה של NT-proBNP בלבד. יחס הסיכון בין קשישים שהיו ברבעון הרביעי הן מבחינת ריכוז קופפטין והן מבחינת ריכוז NT-proBNP, לבין קשישים שהיו ברבעון הראשון מבחינת הריכוז של שני הפפטידים הללו, נמצא 4.68=HR.
במאמר שהתפרסם ב-Clin Chem ב-2006 על ידי Morgenthaler וחב', נמדדו רמות קופפטין בדגימות נסיוב או פלזמה (נפח של 50 מיקרוליטר), בבני-אדם בריאים ובמטפלים עם אלח-דם במצב קריטי. במדידה נעשתה תוך שימוש ב-2 נוגדנים רב-שבטיים כנגד קופפטין בשיטת sandwich immuno-luminometry, בה התוצאות מתקבלות תוך 3 שעות. סף הרגישות האנליטית של שיטה זו הוא 1.7 פיקומול לליטר, והמבדק נמצא לינארי במיהול נוזל הגוף הנבדק. היציבות של קופפטין המוגדרת כאיבוד של פחות מ-20% של הפפטיד, נשמרת למשך 7 ימים בטמפרטורת החדר, או למשך 14 יום בקירור ב-4 מעלות הן בדגימות נסיוב או בדגימות פלזמה (EDTA, הפארין או ציטראט). לעומת רמת קופפטין ממוצעת של 4.2 פיקומול לליטר שנמצאה בנבדקים בריאים, רמת הפפטיד עלתה משמעותית ב-60 נבדקים במצב קריטי כתוצאה מאלח-דם, שם הרמה החציונית הייתה 79.5 פיקומול לליטר (עם טווח ריכוזים בין 10.6 ל-228.0 פיקומול לליטר). המתאם בין תוצאת בדיקת קופפטין לבין בדיקת AVP ב-110 דגימות היה r=0.78 עם מובהקות סטטיסטית של p<0.0001).
קופפטין במטופלים עם מחלה קריטית ביחידות לטיפול נמרץ
נתונים ממחקר פרוספקטיבי שנערך על ידי Jochberger וחב' במטופלים במצבים קריטיים (J Clin Endocrinl Metabol משנת 2006), הראו שרמת קופפטין הממוצעת בפלזמה 24 שעות לאחר האשפוז ביחידה לטיפול נמרץ, בדמם של 25 לוקים באלח דם (52±30 פיקומול לליטר), בדמם של 36 מאובחנים עם -SIRS או תסמונת התגובה הדלקתית הסיסטמית (89±88 פיקומול לליטר), בדמם של 96 מאושפזים לאחר ניתוח לב (820±10 פיקומול לליטר), רמות שנמצאו גבוהות משמעותית מרמות קופפטין שנמדדו בדמם של 70 מתנדבים בריאים (6±3 פיקומול לליטר). יתרה מכך, אותם חוקרים מצאו שרמות קופפטין חזרו לתחום התקין, לאחר שיפור משמעותי בתפקוד הקרדיו-וסקולארי. במטופלים עם הלם ספטי, רמות קופפטין בפלזמה היו משמעותית גבוהות יותר מאשר בביקורת של בני-אדם בריאים. Struck וחב' במחקרם משנת 2006 שהתפרסם ב-Peptides, קבעו שבתרחיש של הלם ספטי רמות קופפטין היו בעלי ערך חציוני של 375 פיקומול לליטר (טווח ריכוזים שבין 59-1,572 פיקומול לליטר), בעוד שנבדקים בריאים במחקר זה היו עם ערך חציוני של 0.88 פיקומול לליטר (טווח ערכים של 0.3-18 פיקומול לליטר, p<0.0001).
במחקר מפורט יותר בהשתתפות 101 מאושפזים עם אלח-דם חמור, ערכי קופפטין עלו ביחס ישר לחומרת המצב הקליני. Morgenthaler וחב' במאמר משנת 2007 בכתב העת Shock, קבעו שבעוד רמת קופפטין ממוצעת בבני-אדם בריאים הייתה 4.1 פיקומול לליטר, רמה זו הייתה גבוהה משמעותי באלה עם אלח-דם (50.0 פיקומול לליטר), באלה עם אלח-דם חמור (73.6 פיקומול לליטר) או בהלם ספטי (171.5 פיקומול לליטר). בקבלה לאשפוז עם אלח-דם, רמות קופפטין בפלזמה היו גבוהות בלא-שורדים (171.5 פיקומול לליטר) מאשר בשורדים (86.8 פיקוגרם לליטר). בתרחיש זה רמות קופפטין היו המנבא המשמעותי הבלתי תלוי היחיד של תוצאי התרחיש (outcome), במודל הרגרסיה הלוגיסטית שמאפשר לתאר את הסתברות לתמותה תוך התייחסות בו זמנית למספר משתנים.
ההשפעה של ריכוזי קופפטין במצב הלם הנגרם משטף דם ניסויי שהושרה במספר קטן של קופי בבון. לאחר השראה של הלם כתוצאה משטף-דם יזום, רמת קופפטין עלתה באופן חד מערך חציוני של 7.5 פיקומול לליטר (טווח ריכוזים של 2.7-13.0 פיקומול לליטר), לערך של 269 פיקומול לליטר (טווח ריכוזים של 241-456 פיקומול לליטר). רמות קופפטין צנחו כשעה לאחר הזילוח מחדש (reperfusion), והמשיכה לדעוך עד שהגיעה לרמת ריכוזים של 24 פיקומול לליטר בסיום הניסוי. גם כאן קופפטין התנהג באופן דומה ל-AVP.
קופפטין במצבי אי-ספיקת לב או אוטם שריר לב
כיוון שרמות מוגברות בפלזמה של AVP כרוכות בפרוגנוזה גרועה במטופלים עם אי-ספיקת לב כרונית, מדידת קופפטין עשויה באופן פוטנציאלי לשפר את ההערכה הפרוגנוסטית של מטופלים אלה. בשני מחקרים של Stoiser וחב' ב-Eur J Clin Invest משנת 2006, ושל Gegenhuber וחב' ב-J Card Fail משנת 2007, נמצא שמטופלים עם אי-ספיקת לב כרונית, ורמות מוגברות של קו-פפטין, היו בעלי פרוגנוזה גרועה יותר לטווח ארוך, בהשוואה למטופלים עם ערכי קופפטין נמוכים. במחקרו של Stoiser נמצא גם שמדידה משולבת של קופפטין ושל NT-proBNP, עשויה לשפר את כושר הניבוי לגבי התוצאות הקליניות של מצבם. במחקר זה נלמדו 268 מטופלים עם אי-ספיקת לב מתקדמת באופן פרוספקטיבי לאחר שחרורם מאשפוז. המחקר בחן את היכולת של BNP ושל קופפטין לנבא מוות, וכן אשפוז חוזר בגין אי-ספיקת לב, וכן את השילוב של 2 תוצאי קצה אלה.
לאורך תקופת מעקב ממוצעת של 15.8 חודשים (או עד למקסימום של 24 חודשים), נפטרו 83 משתתפים במדגם זה, ואילו 122 ממשתתפי המחקר חוו החמרה באי-ספיקת הלב, באופן ש-145 ממשתתפי המחקר השיגו את תוצא הקצה (endpoint) באשפוז חוזר או התמותה. מנבאים חד-משתנים של מוות היו קופפטין, BNP, גיל ותפקוד כליות לקוי. בניתוח רב-משתנים, קופפטין נמצא קופפטין המנבא הבלתי תלוי המובהק ביותר. באשר לניבוי של אשפוז חוזר בגין אי-ספיקת לב, מנבאים חד-משתנים היו קופפטין, BNP גיל ותפקוד כליות לקוי. בניתוח רב משתנים לאשפוז חוזר, המובהקות של BNP ושל גיל המטופל הייתה גבוהה מזו של קופפטין בניבוי בלתי תלוי של תרחיש זה. מחקרם של Stoiser וחב' היה הראשון שהצביע על קופפטין כמנבא מצוין לגבי תרחישים עתידיים של מטופל עם אי-ספיקת לב.
קופפטין אף עדיף על BNP בניבוי מוות מאי-ספיקת לב, אם כי היוצרות מתהפכים בכל הקשור לניבוי אשפוז חוזר. ממצאים אלה משמעותם שטיפול אנטגוניסטי ל-vasopressin עשוי להיות יעד חדש לשיפור מצבם של אלה עם אי-ספיקת לב. מחקרם של Gegenhuber וחב' השווה את היכולת של מדידת BNP ושל קופפטין לנבא תמותה תוך שנה אחת במטופלים עם אי-ספיקת לב חד ובלתי מיוצבת. במחקר השתתפו 137 מטופלים, כאשר נקודת הקצה במחקר נקבעה כמוות מסיבה כלשהי, ומשתתפי המחקר היו במעקב לאורך שנה אחת. מתוך 137 המגויסים למחקר, 41 נפטרו ואילו 96 שרדו את תקופת המעקב. אנליזת ROC curve הראתה שה-AUC לניבוי תמותה תוך שנה היה מאוד דומה בין BNP (0.716) וקופפטין (0.688).
מחקרם של Khan וחב' משנת 2007 ב-Circulation תחת הכותרת LAMP, נועד לבחון את הערך הפרוגנוסטי של מדידת קופפטין לבד, או בשילוב עם NT-proBNP, ב-980 מטופלים לאחר אירוע AMI מתוכם 718 גברים בגיל ממוצע של 66 שנה. רמת קופפטין בפלזמה הייתה גבוהה ביותר בהגעת חולים אלה לאשפוז, והתייצבה לאחר 3-5 ימים. קופפטין נמצא מוגבר ב-101 חולים שנפטרו במהלך אשפוז זה או ב-49 חולים שעברו אשפוז חוזר עם אי-ספיקת לב, וזאת בהשוואה לחולים ששרדו, (ערכים חציוניים של 18.5 פיקומול לליטר, לעומת 6.5 פיקומול לליטר, בהתאמה, p<0.0005). משתתפי הניסוי נמצאו במעקב בממוצע 342 יום. באנליזה של רגרסיה לוגיסטית, קופפטין ו-NT-proBNP, נמצאו מנבאים בלתי-תלויים משמעותיים של מוות או של אי-ספיקת לב עד חודשיים מאירוע האוטם. במטופלים עם רמת NT-proBNP מעל הרמה הממוצעת של 900 פיקומול לליטר, רמת קופפטין מעל לרמה הממוצעת של 7 פיקומול לליטר הייתה כרוכה עם פרוגנוזה גרועה יותר (p<0.0005). המודל הלוגיסטי עם 2 המדדים הללו הפיק AUC גדול יותר (0.84), מאשר כל אחד משני המדדים לבד שנקבע כ-0.75 לגבי קופפטין, ו-0.76 לגבי NT-proBNP.
(תרשים מתחתיו מתחיל המקרא במלים הישרדות של חולים עם אי-ספיקת לב)
ממצא של Khan הביא לבחינת הפוטנציאל של קופפטין באבחון של AMI. התפקיד של קופפטין נבדק בהתנהלות עם 487 מטופלים עם כאבים בחזה המגיעים לחדר טיפול נמרץ. Reichlin ו-Müller קבעו את רמת קופפטין באותם 17% מהמטופלים במדגם זה בהם נקבע בפסקנות שעברו AMI, ונמצא שרמות אלה עלו בפרק הזמן שבין 0-4 שעות לאחר תחילת התסמינים, באותו פרק זמן שמדד הזהב של Troponin T עדיין אינו ניתן לגילוי ברוב אלה העוברים אוטם שריר לב בחלון הזמן המוזכר. במשך השעות הבאות, רמות קופפטין החלו דועכות במקביל לעלייה ברמת טרופונין T. שתי הקינטיקות השונות הללו בהתבטאות קופפטין וטרופונין T, נותנות ערך מוסף אבחוני של 2 המדדים הללו לאבחון MI. ה-AUC של טרופונין לבדו בדגימת הדם הראשונה שנלקחה בחדר המיון היה 0.86, ועלה ל-0.97 על ידי הוספת מדידת רמת קופפטין באותה דגימת דם.
(תרשים מתחתיו מופיע המקרא המתחיל בעקומות ROC...)
על פי גישה זו תוצאת טרופונין שלילית ותוצאת קופפטין שלילית (מתחת ל-14 פיקומול לליטר) בבדיקת הדם הראשונה בחדר מיון, מאפשרת לשלול אפשרות של AMI עם ערך ניבוי שלילי שבין 95-100%. תוצאות אלה תומכות בגישה שמערכת ה-AVP משופעלת לאחר אוטם שריר לב. השיקול למדוד את שני מדדים אלה, עשוי לשפר את ההערכה הפרוגנוסטית, ולאפשר לדרג את המטופלים לקבוצות סיכון נמוך, ממוצע או גבוה. הערכה פרוגנוסטית משופרת זו לאחר אירוע לב, חיונית בעיקר בהחלטה על סוג הטיפול התרופתי בהמשך הטיפול בחולה. בהתבסס על מחקרים אלה, צורף קופפטין לרשימת הסמנים הלבביים לאי-ספיקת לב המקובלים על ידי ה-National Academy of Clinical Biochemistry/, שפורסמה על ידי Khan וחב' שהופיעה בשנת 2007 ב-Circulation.
(2 תרשימים ברצף המראים קשר בין רמות קופפטין מתחת ומעל ריכוז של 14 פיקומול' לליטר והסיכון להיתכנות AMI, ותרשים על הקשר בין רמות קופפטין ו-STEMI, וכן NSTEMI)
מדידה משולבת חד-פעמית של רמת טרופונין-T וקופפטין בה מתקבלת תוצאה שלילית שוללת אפשרות של תסמונת כלילית חדה (ACS)
בכינוס של החברה הקרדיולוגית האירופית שנערך באמסטרדם בספטמבר 2013 הוצגו על ידי Martin Möckel מברלין, תוצאות ניסוי BIC-8, שהתפרסמו לאחר מכן ב-Eur Heatt J ב-2104. בעלי המחקר הודרכו על ידי הצורך לשלול אפשרות של AMI באלה המגיעים ליחידות טיפול נמרץ-לב עם כאבי חזה מתוכם רק כ-10% מתבררים בדיעבד ככאלה עם התקף לב של ממש. הצורך להקל על צפיפות היתר ביחידות אלה הוא אם כך חיוני ביותר, בפרט לנוכח העובדה שבדיעבד מסתבר שרוב מכריע של מקרים אלה, אינו מצדיק בדיעבד את המאמץ הרפואי שהושקע בטיפול בהם.
הסוגיה שניצבה בבסיס מחקר זה הייתה האם בהשוואה להליך המקובל של ביצוע סדרתי של מספר בדיקות טרופונין במאושפזים עם סיכון נמוך עד ממוצע ללקות בתסמונת כלילית חדה, שחרור מוקדם מאשפוז על בסיס תוצאה שלילית של בדיקה חד פעמית של טרופונין וקופפטין בהגעה ליחידת כאבי החזה במחלקה לטיפול נמרץ, הוא בטיחותי בשלילה של AMI. האסטרטגיה של מדידה בו-זמנית של טרופונין וקופפטין לשלילת AMI נבחנה במספר גדול של מחקרים רטרוספקטיביים-תצפיתיים. המחקר הנוכחי הוא המחקר האקראי-מבוקר הראשון, להערכת הבטיחות של גישה זו.
המחקר היה רב לאומי ורב-מוסדי אקראי ומבוקר. קופפטין נמדד (בערכה של Thermo Scientific Brahms) מאותה דגימת דם ראשונה הנלקחת לצורך מדידת טרופונין. אם מדידת קופפטין במקביל למדידה בודדת של טרופונין-T, מתקבלת שלילית הנבדק משוחרר לביתו, כאשר כל אלה ששוחררו לביתם אמורים לבדיקה חוזרת תוך 3 ימים, והערכה נוספת מתבצעת לאחר 30 יום, לבדוק את הפרופורציה של אירועים קרדיו-וסקולאריים משמעותיים (MACE או major adverse cardiac events שכוללים מוות, אוטם שריר לב, אשפוז חוזר כתוצאה מ-ACS, התערבות חודרנית להרחבת כלי דם כליליים, ניתוח מעקפים, או אי-סדירות מסכנת חיים בקצב הלב).
מבין 902 המשתתפים במחקר זה, לאחר קבלת תוצאה שלילית ראשונית בבדיקת טרופונין-T, נבחרה באקראי קבוצה של 451 מטופלים שהמשיכה בטיפול הסטנדרטי כולל בדיקות טרופונין-T סדרתיות, ואילו קבוצה שנייה אף היא עם 451 מטופלים, עברה מדידה של רמת קופפטין. אם רמה זו נמצאה נמוכה מ-10 פיקומול לליטר, הנבדק שוחרר לביתו. מתברר שבהערכת MACE לאחר 30 יום נמצא מספר כולל של 46 מטופלים עם MACE, עם אחוז זהה של מקרים בשתי הקבוצות: MACR נמצא ב-5.17% מבין המטופלים בקבוצה שהמשיכה בטיפול הסטנדרטי, ו-5.19% בקבוצת הקופפטין דהיינו אלה ששוחררו לביתם, מייד עם קבלת התוצאה השלילית במדידת מדד זה.
במחקר BIC-8 שוחררו בדיעבד לביתם 66% מבין אלה בקבוצת הקופפטין, לעומת 12% המטופלים בקבוצת הטיפול הסטנדרטי (p<0.001). דרגת ההחמצה של מקרים בהם שוחררו מטופלים לביתם טרם-עת, על סמך מדידה חד פעמית של טרופונין וקופפטין לא עלתה במחקר המצוטט על 0.6% (2 מטופלים): אחד מהשניים נזקק לצנתור והשתלת תומכן 24 יום לאתר שחרורו לביתו, ואילו השני עבר ניתוח מעקפים ביום ה-12 לשחרורו מהאשפוז.
על פי Möckel, ההיגיון בשימוש בקופפטין למטרה האמורה, מבוסס על כך ש-AVP, ההורמון המשתחרר לדם באופן סטויכיומטרי ביחד עם קופפטין, הוא סמן אמין לעקה המודינאמית חדה, ואמנם רמת AVP בדם עולה מייד לאחר התקף-לב. על פי חוקר זה מחקרים רטרוספקטיביים-תצפיתיים לקו-פפטין יש ערך ניבוי שלילי של 99%, לשלילת התקף-לב. אין ספק שמדד קופפטין יכול להיכנס לשגרה הקלינית, רק כאשר ניסויים קליניים כגון זה יכללו מדגם גדול בהרבה של נבדקים, וזו גם הסיבה לכך שבשנת 2014 הוא מאושר לשימוש באירופה, אך לא בארה"ב.
קופפטין במצבי הלם קרדיו-וסקולארי
רמות גבוהות של קופפטין בפלזמה של מטופלים עם הלם קרדיו-וסקולארי ידועות היטב, ואפילו נשקל מתן של AVP אקסוגני כטיפול במצבי דום-לב או בתרחישים שונים של הלם קרדיו-וסקולארי (Wenzel וחב' ב-N Eng J Med משנת 2004). כפי שכבר הוזכר, ההשפעה של גרימת הלם על ידי שטף דם בקופי בבון גרמה לרמות קופפטין מוגברות בחדות מערכים ממוצעים של 7.5 לערכים של 225 פיקומול לליטר, תוך שעתיים, והגיעו לשיא של 269 פיקומול לליטר לאחר 3 שעות של דימום. כבר כשעה לאחר הזילוח מחדש, ירדו רמות קופפטין ל-123 פיקומול לליטר, והמשיכו לדעוך עד שהגיעו לרמה של 24 פיקומול לליטר בסוף הניסוי. ריכוזים גבוהים של vasopressin בשעת תרחיש של הלם קרדיוגני תוארו לעתים קרובות. הודגם שהקינטיקה של של קופפטין דומה לזו של vasopressin בהקשר זה.
קופפטין באירוע שבץ מוחי
פרט לקשר של קופפטין למחלת לב, פפטיד זה משחק תפקיד שימושי בתחומי מפגעים קרדיו-וסקולאריים אחרים. katan וחב' הראו ב-2009 ב-Ann Neurol שרמות קופפטין מוגברות במטופלים עם שבץ איסכמי. במאמר זה התייחסו בעליו לשלושה נושאים קליניים חשובים.
ראשית, קופפטין היה כרוך עם דרגת החומרה של האירוע המוחי, על פי מדרג NIHSS. נמצא שרמות ממוצעות של קופפטין, הכפילו את עצמן מ-8.6 פיקומול לליטר בנפגעי שבץ בדרוג NIHSS של 0-6 נקודות, ל-15.8 פיקומול לליטר באלה עם דרוג שבץ של 7-15 נקודות, ושוב הכפילו את עצמן ל-30.1 פיקומול לליטר באלה עם שבץ בדרגה של מעל 15 נקודות ב-NIHSS. במטופלים עם נתוני MRI, נמצא שרמות קופפטין היו מקבילות לגודל הנגע המוחי שנגרם על ידי אירוע השבץ.
שנית, רמת קופפטין יכלה לנבא את רמת התפקוד של נפגעי שבץ, כאשר באלה עם רמת תפקוד טובה רמת קופפטין הממוצעת הייתה 8.2 פיקומול לליטר, בעוד שבשורדי שבץ שנותרו עם מגבלה גופנית ונכות, רמת קופפטין באשפוזם ביחידת השבץ, הייתה בממוצע 19.4 פיקומול לליטר.
שלישית, רמת קופפטין יכלה לתת הערכה פרוגנוסטית של תמותה במהלך 90 יום לאחר האירוע. באלה עם רמה ממוצעת של 35.6 פיקומול לליטר התרחש מוות תוך 90 יום, ואילו באלה ששרדו אירוע מוחי רמת הקופפטין בהגעה לאשפוז הייתה 9.5 פיקומול לליטר. מבין אלה עם אירוע מוחי שרמת קופפטין שלהם נמצאה בשלישון העליון (מעל 17.8 פיקומול לליטר) 25% נפטרו במהלך 90 יום מהאירוע; לעומתם, אלה עם רמת קופפטין שהיו בתחום 2 השלישונים התחתונים, רק 5% נפטרו בפרק זמן זה. המידע הפרוגנסטי נמצא בלתי תלוי לאחר התאמה של מגוון גורמי סיכון.
קופפטין במצבי זיהום בדרכי הנשימה התחתונות (LRTI)
כיוון ש-AVP וקופפטין נמצאים מוגברים במצבי אלח-דם לא כל שכן במצבי הלם ספטי, וידוע שזיהום בדרכי הנשימה התחתונות עלול להוות קודמן של אלח-דם, נחקרו השינויים ברמות קופפטין, ונבחן ההיבט הפרוגנוסטי של מדד זה בהערכת חומרת אלח הדם, ותוצאותיו במאובחנים עם ממצא זה. המחקר שהתפרסם על ידי Müller וחב' ב-Eur J Clin Invest משנת 2007, מדד בפלזמה רמות קופפטין ב-545 מטופלים עם LRTI וב-50 מתנדבים בריאים, בשיטה של chemiluminescent sandwich immunoassay.
בין 545 הנבדקים, 373 סבלו מ-CAP או community-acquired pneumonia, כאשר 60 מהנבדקים סבלו מסיבוכים של COPD, ב-59 מהנבדקים אובחנה ברונכיטיס חדה, ועוד 13 נבדקים עם סיבוכי אסתמה, כאשר 40 נבדקים נוספים עם סיבוכים איזוטריים של מחלות ריאה. רמות קופפטין היו גבוהות משמעותית באלה עם LRTI (בהם רמת קופפטין 25.3 פיקומול לליטר) לעומת ביקורת של נבדקים בריאים (5.0 פיקומול לליטר). הרמות הגבוהות ביותר של קופפטין, נמדדו באלה עם CAP (עם רמת קופפטין ממוצעת של 30.5 פיקומול לליטר), והיה מתאם טוב בין רמות קופפטין לבין חומרת CAP שנקבעה על פי Pneumonia Severity Index. בין החולים שלא שרדו, רמות קופפטין בקבלה לאשפוז היו גבוהות משמעותית מרמות מדד זה באלה ששרדו (70.0 פיקומול לליטר לעומת 24.3 פיקומול לליטר, p<0.001). ה-AUC להישרדות תוך שימוש בקופפטין נקבע כ-0.75, שהיה גבוה משמעותית בהשוואה ל-CRP עם AUC של 0.61, או בהשוואה לספירת לויקוציטים עם AUC של 0.59. רמת ה- AUC במדידת קופפטין נמצאה אף גבוהה מזו של המדד המקובל procalcitonin עם AUC של 0.68, אם כי להבדל זה לא הייתה משמעות סטטיסטית (p=0.21).
תוצאות דומות התקבלו ממחקר רב-מוסדי שנערך בגרמניה על ידי Krüger וחב' והתפרסם בשנת 2007 ב-Intensive Care Med. במחקר השתתפו 589 מטופלים עם CAP, כאשר באלה מתוכם שנפטרו במהלך מעקב של 28 יום, הרמה החציונית של קופפטין הייתה גבוהה משמעותית מזו שנמצאה במטופלים ששרדו (44.2 בהשוואה ל-12.4 פיקומול לליטר, p<0.0001). מחקר נוסף של Masia וחב' שהתפרסם ב-2007 ב-Clin Chem, נועד אף הוא לבחון את הפוטנציאל של קופפטין לשמש מדד להערכת החומרה של CAP. רמות קופפטין נמדדו ב-173 מטופלים, ונמצא מתאם חיובי בין חומרת דלקת הריאות במדרג PSI, לבין רמת קופפטין. בעוד שרמת קופפטין בשורדי CAP נקבע כ-8.1 פיקומול לליטר, רמתו באלה שלא שרדו את התרחיש נקבעה כ-24.9 פיקומול לליטר.
ממצאים אלה מראים שרמות קופפטין בפלזמה תואמות את החומרה הקלינית של פנאומוניה, שנקבעו במדרגי PSI ו-CURB65. לכן יש לשקול שימוש במדד זה להערכת סיכון של מטופלים עם LRTI, בעיקר עם CAP.
קופפטין ו-COPD
בשנת 2007 התפרסם ב-Chest מחקרם של Stolz וחב' שבחנו רמות קופפטין כפרמטר פרוגנוסטי פוטנציאלי ב-167 מטופלים שהגיעו ליחידת טיפול נמרץ עם החמרה חדה בתרחיש של COPD, שחייבה את אשפוזם. כל המשתתפים במחקר זה עברו הערכה בעת אשפוזם שכללה בדיקות מעבדה כמו גם הערכת תפקוד הריאות, כאשר הערכה זו חזרה לאחר 14 יום, ולאחר 6 חודשים. רמות מוגברות של קופפטין עם ההגעה לאשפוז, היו כרוכות באופן משמעותי עם תקופת אשפוז ממושכת יותר, ועם כשל קליני בטווח הארוך. קופפטין נתן הערכה פרוגנוסטית מהימנה לגבי כשל קליני בטווח הארוך, באופן שהיה בלתי תלוי בגיל, מצוקות קליניות נוספות, היפוקסמיה, ופגיעה בתפקוד הריאות באנליזה רבת משתנים. הצלחה קלינית טיפולית בטווח הארוך, נמצאה רק ב-44% מהמטופלים בהם רמות קופפטין נמצאו גבוהות מ-40 פיקומול לליטר, בהשוואה ל-82% עם הצלחה טיפולית בטווח הארוך, בהם רמות קופפטין בהגעה לאשפוז היו נמוכות מ-40 פיקומול לליטר (p<0.0001). נראה שקופפטין עשוי לשמש מדד פרוגנוסטי ראוי להערכה ארוכת טווח של סיכויו של מטופל עם תרחיש חד של COPD.
קופפטין והסיכון של סוכרת
מחקרים ב-4 העשורים הקודמים בבני-אדם וחיות מעבדה, רמזו לתפקיד מובנה של מערכת AVP בהמוסטאזיס של גלוקוזה, בעמידות לאינסולין, ובסוכרת. במטופלים עם סוכרת לא מאוזנת, רמת AVP בפלזמה עולה באופן בולט כפי שהדגימו Zerbe וחב' כבר בשנת 1979 ב-Diabetes, ואילו Spruce וחב' הראו בשנת 1985 ב-Clin Endocrinol שעירוי של AVP הביא לעלייה בולטת ברמת הסוכר בדם. בשנת 2007 פרסמו Aoyagi וחב' ב-Endocrinology, שעכברים החסרים את הקולטן V1aR של AVP, הם בעלי עמידות משובשת לגלוקוזה, תנגודת לאינסולין, ורמות AVP מוגברות, ואילו Fujuwara פרסמו באותה שנה ב-J Physiol שעכברים החסרים את הקולטן V1bR הם בעלי פנוטיפ מנוגד בכך שיש להם ערכים מופחתים של גלוקוזה בצום, ורגישות מוגברת לאינסולין. בנוסף, פעילות AVP דרך הקולטן V1aR נקשרה לגליקוגנוליזה בכבד על ידי Keppens ו-de Wulf במאמרם ב-Biochim Biophys Acta משנת 1979, ואילו פעילות הורמון זה דרך הקולטןV1bR , נקשרה להפרשת אינסולין וגלוקגון על ידי Abu-Basha וחב' בעבודתם עם חולדות שהופיעה בשנת 2002 ב-Metabolism.
ממצאים אלה מרמזים לתרחיש בו לפיו איתות פגום או חסר דרך הקולטן V1aR גורם לרמות מוגברות של AVP, אשר מגיב עם הקולטן V1bR, מגרה אותו, מה שתורם לתנגודת לאינסולין ולהתפתחות סוכרת. אכן, לאחר נתונים שהצטברו מניסויים בחיות מעבדה, הדגימו Saleem וחב' בשנת 2009 ב-J Clin Endocrinol Metabol, קשר בון ההורמון vasopressin או AVP ותנגודת לאינסולין כמו גם לקשר בין רמות AVP והתסמונת המטבולית.
בשנת 2010 התפרסם מחקרם של Enhörning וחב' ב-Circulation, בו בחנו את הקשר בין רמות קופפטין והסיכון לסוכרת. המחקר הרב-מוסדי ורב-לאומי, קבע רמות קופפטין בבסיס המחקר ולאורך 12.6 שנות המעקב אחר 4,742 שוודים בגיל ממוצע של 58 שנה, ש-66% מתוכם היו נשים. בניתוח רוחבי (cross sectional), רמות מוגברות של קופפטין נמצאו כרוכות בהיתכנות של סוכרת (p=0.04), או של תנגודת לאינסולין (p<0.001). במהלך שנות המעקב 174 ממשתתפי המחקר לקו בסוכרת (4%), והסיכון ללקות במחלה לאחר התאמה עם גורמי סיכון נוספים עלה מ- OR=1.0 באלה ברביעון הנמוך ביותר מבחינת רמות קופפטין, לערכי OR של 1.37 באלה ברביעון השני, 1.79 באלה ברביעון השלישי, או OR=2.09 בין משתתפי המחקר שרמת קופפטין בדמם נמצאה ברביעון העליון.
קופפטין ותפקוד כליות
בריכוזים תקינים, התפקיד של AVP הוא בוויסות האוסמולליות של הפלזמה, על ידי אלימינציה של מים "חופשיים" 'דרך הכליות. כמו AVP, גם רמת קופפטין מווּסתת בתוך תחום ריכוזים מסוים, אך היא עוברת תנודות בתחום זה בהתאם למצבים פיזיולוגיים פרטניים. הפרעות פיזיולוגיות שכיחות במחלות קרדיו-וסקולאריות או במחלות כליה, וביניהן השכיחה ביותר היפונתרמיה רמות קופפטין בפלזמה עשויות להיות בעלות ערך באבחון תרחישי היפונתרמיה, שניתן למצוא במספר ניכר של מאושפזים בבתי חולים (עד 15% מכלל המאושפזים)לעתים עם פרוגנוזה גרועה, על פי Hoorn וחב' במאמר משנת 2005 ב-Quarter J Med. במטופלים עם SIADH קביעת רמת קופפטין במקביל למדידת רמת נתרן בשתן יכולה לסייע באבחנה מבדלת של היפונתרמיה כפי שהדגימו Fenske וחב' בשנת 2009 ב-J Clin Endocrinol Metabol.
יתרה מכך, במצבים רבים בחולים מאושפזים, כמו לאחר ניתוחים, ההפרשה של AVP היא לא-אוסמוטית, אלא מתרחשת בגלל כאב, דאגנות, בחילות או צריכת תכשירים פרמקולוגיים. לעתים שכיחות, מטופל המאושפז עם תמיסות היפוטוניות בלי שנקבעת קודם לכן רמת AVP, מה שעלול לגרום אצלם להיפונתרמיה, תרחיש די שכיח ברפואה פדיאטרית (Hoorn וחב' משנת 2004 ב-Pediatrics). זמינות של המבדק לקופפטין, עשויה לתת מידע נוסף בכל הקשור לטיפול בעירויי נוזלים במצבים שלאחר ניתוחים.
במחלות כליה, מצב של אלבומינוריה הוא מנבא חשוב של מחלה קרדיו-וסקולארית מתקדמת ושל כשל כלייתי. מתן אגוניסט של AVP לחולדות ולבני-אדם, השרה אלבומינוריה (Bardoux וחב' ב-Nephrol Dial Transplant משנת 2003), והפחתת רמת AVP על ידי שתיית מים, או על ידי מתן אנטגוניסט לקולטן V2 של AVP הביאו להפחתת הפרוטאינוריה בחולדות עם כשל כלייתי. עדיין לא ברור האם הממצאים הללו נובעים מהשפעה ישירה של AVP על הפרשת אלבומין, או כתוצאה מהשפעה עקיפה של AVP על נפח הדם ועל לחצי הדם.
במחקר העדכני PREVEND או Prevention of Renal and Vascular End-Stage Disease שהתפרסם ב-2010 ב-Kidney Int, בו נבחן פלח אוכלוסייה גדול, שכלל מבוגרים עם תפקוד כלייתי תקין או משובש, דיווחו Meijer וחב' על קשר בין רמת קופפטין ומיקרואלבומינוריה, מה שמרמז להשפעה ישירה של AVP על הפרשת אלבטומין בשתן. מיקרואלבומינוריה, המבטאת הפרשת אלבומין של לפחות 30 מיליגרם ל-24 שעות) הייתה שכיחה לפחות פי-2 יותר בנבדקים עם רמות קופפטין בפלזמה שמעל 10.5 פיקומול לליטר בהשוואה לנבדקים עם רמת קופפטין הנמוכה מ-5.3 פיקומול לליטר. קשר זה היה בלתי תלוי בגיל או במערפלים פוטנציאליים אחרים, וכמו שמדגיש Cirillo במאמר ב-Kidney Int משנת 2010, יש סיכוי טוב שקופפטין יוכנס כמדד חדש להערכה של מחלת כליות.
קבוצת המחקר של Meijer וחב' בחנה בנוסף, את התפקיד של שינויים ברמות קופפטין במקביל לשינויים בתפקוד הכלייתי במדגם של 548 מושתלי כליה. מהדיווח בשנת 2009 ב-Transplantation משתמע, שבעוד שערכים נמוכים ותקינים של קופפטין תאמו תהליכים פיזיולוגיים תקינים מבחינת האוסמולליות בפלזמה, וריכוז נתרן בשתן, רמות מוגברות של קופפטין התרחשו במקביל לדעיכה מואצת בתפקוד הכליה המושתלת, עם ירידה ב-GFR, וזאת במעקב ממוצע של 3.6 שנים. על פי Dunser וחב' במאמר משנת 2009 ב-Transplantation , קופפטין עשוי לשמש סמן טוב לזיהוי מטופלים עם כליה מושתלת שעשויים להפיק תועלת מטיפול באנטגוניסטים לקולטן V2.
ראו גם


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק