דלקת עור אטופית, אטופיק דרמטיטיס – Atopic dermatitis
| דלקת עור אטופית | ||
|---|---|---|
| Atopic dermatitis | ||
| ||
| ICD-10 | Chapter L 20. | |
| ICD-9 | 691.8 | |
| MeSH | D003876 | |
| יוצר הערך | פרופ' זאב תאודור הנדזל, ד"ר מונה ינקוביץ-כידון, ד"ר רון יניב |
|
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אלרגיה
"אטופיה" פירושה תגובה חריגה ביונית עתיקה. דלקת עור אטופית הינה מחלת עור דלקתית המתבטאת בהתקפי אקזמה, גרד ויובש בעור. המחלה נפוצה בעיקר בגיל הילדות אך קיימת גם אצל מבוגרים. האטיולוגיה הינה רב מנגנונית בעלת רקע אלרגי באחוז גבוה של החולים, ומהלך המחלה מתאפיין בהחמרות והטבות לסירוגין. דלקת עור אטופית דורשת טיפול משולב מורכב ארוך טווח. המחלה יכולה להוות את השלב ראשון במצעד האטופי, כלומר להתפתח לגנחת הסימפונות (אסטמה) ולנזלת אלרגית בהמשך החיים.
אפידמיולוגיה
דלקת עור אטופית היא מחלת עור נפוצה, בעיקר בילדות. שכיחותה של המחלה עלתה במידה ניכרת במדינות המפותחות בשני העשורים האחרונים ומתבטאת אצל מעל ל-15% מכלל הילדים והנוער בגילאי בית הספר. לאחרונה שכיחות המחלה נמצאת במגמת עליה גם במדינות המתפתחות. סימני המחלה מופעים לרוב לפני גיל 5 שנים ובמרבית המקרים חלה נסיגה עצמונית בעשור השני של החיים. בחלק מהם המחלה חוזרת בעשור השלישי או הרביעי, אך בצורה קלינית אחרת.
מעל ל-50% מהחולים מראים רגישות אלרגית מסוג IgE לאלרגנים סביבתיים או למזון. לרוב מהלך מחלתם קשה יותר מאשר אצל חולים ללא רגישות אלרגית.
אצל 40% מהחולים מופיעה גנחת הסימפונות ו/או נזלת אלרגית לאחר גיל 20, בעיקר בקרב חולים עם נסיגה של המחלה העורית.
אטיולוגיה
המחלה מורכבת ממספר מנגנונים פתוגנים המעצימים זה את זה. במרכז נמצאים ליקויים בשלמות ובתפקוד עילית העור (אפידרמיס) הגורמים לכשל ב"תפקיד המחסום" (Barrier defect), כלומר השכבה החיצונית של העור מאבדת את אטימותה ועל ידי כך מאבדת מים ומאפשרת חדירה של אלרגנים וטוקסינים של חיידקים . לליקוי זה תאחיזה חזקה למוטציות שונות בגן הפילגרין (FLG) שהינו בעל תפקיד מפתח בקידוד חלבון האחראי לשלמותה של המעטפת הקרנית (Stratum Corneum) של עילית העור. יש לציין כי רק אצל חלק מחולי דלקת עור אטופית נמצאו מוטציות אלו וכמו כן נמצאו נשאים בריאים של אותן מוטציות. קיימים גנים פתוגנים נוספים, כגון S100/ASS, המאפשר לציטוקינים, חלבונים מסיסים הפועלים כמו הורמונים בתוך המערכת החיסונית, המופרשים על ידי תאים מסוג Th2 (Thymus-derived lymphocytes type2) הפעילים בתהליך האלרגי, לעכב את גן הפילגרין. המפתח לתהליכים אלו נמצא בחלבוני החיבור בצמתים ההדוקים (Tight junctions) שבין תאי עילית העור. לנשאי גן ה-FLG גם סיכון מוגבר לחלות בגנחת הסימפונות, מכיוון שגן זה משפיע על שלמות החיבור שבין תאי אפיתל הרירית בדרכי הנשימה ובדרכי העיכול. כמו כן יש חסר בליפידים מסוג צרמידים (Ceramides) המגביר את יובש העור ונטייתו להיסדק. בנוסף לכך קיים ליקוי אפידרמלי בייצור חלבונים אנטי מיקרוביאלים ממשפחת הדפנסין (Defensins) והקתליצידין (Cathelicidins) כגון LL-37. זו הסיבה העיקרית לריבוי זיהומי העור הסטפילוקוקלים אצל החולים. קיים גם סיכון מוגבר לזיהום הנגעים ע"י נגיפי הרפס , מצב הנקרא אקזמה הרפטיקום (Eczema herpeticum), עקב ליקוי בתגובה לציטוקין אינטרפרון גאמא. בעורם של החולים נמצאה כמות מוגברת של הציטוקין אינטרלויקין 31 (IL-31) האחראי כנראה למעגלי הגרד ההתקפי (Itch and scratch cycle). האינטרלויקינים הינם משפחה של ציטוקינים המעבירים מסרים בין הלויקוציטים. כמו-כן מופרשים נוירופפטידים המגבירים את רגישותם של סיבי העצב התחושתיים בעור.
לליקויים במערכת החיסונית תפקיד נכבד בפתוגנזה של המחלה עקב הפרשת יתר של ציטוקינים המופרשים על ידי תאי Th2 מסוג אינטרלויקינים 4 ו-13 (IL-4, IL-13) המעודדים תגובה אלרגית מסוג IgE לחלבונים זרים החודרים דרך העור הפגוע. כמו כן נמצא ריבוי תאי Th17, המפרישים את הציטוקין מעודד הדלקת IL-17. בנוסף לכך, חדירתו לעור של טוקסין חיידק הסטפילוקוקוס SEB גורם לשפעול בלתי ספציפי של הלימפוציטים מסוג T על ידי מנגנון הסופר אנטיגן. כל המנגנונים הללו אחראים לתהליך דלקתי כרוני שהוא זיהומי בחלקו ולהגברת הנזק ע"י הגרד.
קליניקה
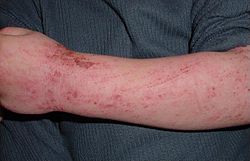
לדלקת עור אטופית מהלך התקפי. בתחילתו של כל התקף מופיע גרד קשה הנמשך גם בלילות. גרד הוא סימן היכר של המחלה, ולעתים קרובת מקדים את התפרחת, מכאן הכינוי לדלקת עור אטופית: "הגרד שפורח", לעומת "תפרחת שמגרדת". סיפור המחלה מתאפיין בתלונה על גרד, שהוא התסמין המאפיין של המחלה. לעתים קרובות הגרד בלתי נשלט, ונוצר מעגל קסמים של גרד-גירוד. גרד זה מופיע על רקע של עור יבש ומקושקש המזכיר איכטיוזיס, אך בדרגה יותר קלה. החולים מגרדים לעיתים עד זוב דם. בכך נגרם נזק מיכני חוזר לעור המעורר תגובה אקזמטוטית ההולכת ומחמירה.
אצל תינוקות הסמן הראשון יכול להיות סבוריאה על הקרקפת המתפשטת לפנים ומלווה באודם וקשקשת. בהמשך אצל רוב הילדים המיקום האופיני של הנגעים הנו בקפלי העור, כלומר בצוואר, בקדמת המרפקים ומאחורי הברכיים. הם נוטים להזדהם בנקל על ידי סטפילוקוקים המצויים תמיד על פני העור והנגעים המזוהמים הופכים צורבים ומפרישים. אצל מבוגרים הפיזור יכול להיות בכל מקום בגוף והנגעים נוטים להיות יותר נקודתיים. עם הפיכתה של המחלה לכרונית חלים בעור שינויים דיסטרופיים. אזורי הנגעים נהיים מעובים, מחוספסים והיפרקרטוטים. חלק מהחולים סובלים גם מנזלת אלרגית ו/או גנחת הסימפונות, במקביל לתופעות העוריות.
אבחנה
האבחנה של דלקת עור אטופית היא קלינית מעיקרה ומבוססת על זיהוי של המחלה הכרונית-חוזרת (Chronic-Relapsing), גרד טורדני ועיקש והמורפולוגיה האופיינית והתלויה בגיל של נגעי העור. למחלה נטייה משפחתית, וגרד הוא סימן היכר למחלה.
לשם אבחון המחלה ניתן להיעזר בקריטריונים שכוללים: גרד, יובש של העור (Xerosis), אקזמה, מהלך כרוני או חוזר ונשנה. הקריטריונים המקובלים של Hanifin & Rajka עברו מספר שינויים והתאמות לצורך השימוש באוכלוסיית הילדים. לביסוס האבחנה יש צורך בשני קריטריונים עיקריים ושניים משניים לפחות.
- קריטריונים עיקריים
- דלקת עור כרונית עם גרד ניכר
- מיקום אופייני של נגעים
- עור תקין באזורי החתלה וכן בפנים סביב הפה והאף
- סיפור משפחתי של דלקת עור אטופית
- קריטריונים משניים
- יובש עור (Xerosis) / קשקשת (Ichtyosis) / היפרלינאריות של כפות הידיים
- חריצים פרה-אאוריקולריים
- קשקשת כרונית בעור הקרקפת
- הדגשה פרה-פוליקולרית
הערכת החומרה
הערכת החומרה מתבססת על הערכה של השטח הנגוע, חומרת הדלקת, נוכחות של סיבוכים כמו זיהומים משניים ושינויים כרוניים בעור. לצורכי מחקר ותקנון פותחו שיטות ניקוד המאפשרות מעקב אחר ההשפעות של הטיפולים השונים כמו למשל ה-SCORAD (SCORing Atopic Dermatitis). במקביל לחלוקה המקובלת היום בסיווג חומרת המחלה בגנחת הסימפונות ובנזלת אלרגית, גם חומרת דלקת עור אטופית נחלקת לקלה, בינונית וקשה. הערכת החומרה היא בעיקרה תפקודית ונשאלת השאלה אם ישנה הפרעה לתפקוד היומיומי של הילד ומהי חומרת הפרעה זו.
טיפול
למחלה אין טיפול ספציפי יחיד, אלא טיפולים רבים ומגוונים שמטרתם תחזוקה של העור וכן מניעת התקפים וטיפול בהתקפים חריפים.
הטיפול מכוון כלפי מנגנוני המחלה המוכרים לנו ולכן כולל מספר מרכיבים. חלקם נועדו להיות טיפול מונע קבוע וחלקם משמשים רק כטיפול בנגעים הפעילים בזמן התפרצות חריפה של המחלה. סוגי הטיפולים:
- מריחה יומיומית של קרם לחות על כל הגוף בערב אחרי הרחיצה, כגון Aqua cream ,Aquasum או Vaseline intensive care. על אזורי גוף יבשים ומחוספסים במיוחד ניתן למרוח Dermacol או Calmurid (קלמוריד). תכשירים פעילים יותר, אשר עלותם גבוהה יחסית, הנם Aderma ו- Atopiclair (אטופיקלייר). ב-Atopiclair משמש גם כטיפול בנגעים פעילים ברמה נמוכה והוא יכול להוות טיפול מונע לטווח ארוך.
- לרחיצה אין להשתמש בסבונים הרגילים החריפים. לתינוקות מומלץ להשתמש בסבון Hermal balneum F. ילדים ומבוגרים יכולים להשתמש בסבון לחות מוצק או נוזלי כגון דאב או ד"ר פישר. לאחר הרחיצה יש להשתמש במגבת רכה ולנגב ללא שפשוף של העור.
- במקרה של התלקחות עם הופעת מוקדי אקזמה פעילים עם גרד רב נחוץ טיפול במרכיב הדלקתי המקומי. התכשירים היעילים ביותר הינם משחות סטרואידיות, מכיוון שאלו מדכאים בצורה לא ספציפית את התאים המשתתפים בתהליך הדלקתי. שימוש ממושך או חוזר בתכשירים אלו יכול לגרום לשינויים דיסטרופיים בלתי הפיכים בעור. מריחה חוזרת על שטחי עור גדולים יכולה לגרום לעיכוב בגדילה עקב ספיגה למחזור הדם. בשל הסיבות האלו יש להגביל את משך הטיפול במשחות סטרואידיות עד כשבוע ומוטב לבחור בתכשירים בעלי עוצמה נמוכה/בינונית כגון Elocom (אלוקום) בצורת משחה לגוף וקרם לפנים למריחה פעם ביום בערב.
- בשנים האחרונות פותחה משפחה של מעכבי קלצינאורין כגון Elidel (Pimecrolimus) (אלידל ; פימקרולימוס) ו-Protopic (Tacrolimus) (פרוטופיק ; טאקרולימוס) שאינם סטרואידים ופועלים ישירות לדיכוי פעילות היתר של תאי T המשופעלים בדרמיס. יש למרוח אותם ישירות על הנגעים פעמיים ביום במשך שבועיים לכל היותר. השימוש בתכשירים אלה אסור עבור ילדים מתחת לגיל שנתיים עקב סיכון מזערי להתפתחות לימפומה בשל דיכוי אפשרי של המערכת החיסונית הסיסטימית בשימוש ממושך המסוכן במיוחד בילדים קטנים. תכשירים אלו מהווים תחליף טוב לסטרואידים. חלק מהחולים מתלוננים בתחילת הטיפול על תחושת צריבה מקומית קלה החולפת תוך מספר ימים.
- הגרד מהווה בעיה מרכזית בדלקת עור אטופית. החולים מתגרדים גם בשינה וגורמים לנזק מכאני לעור המגביר את הסיכון לזיהום משני ולחדירת אלרגנים. אין תרופה ספציפית לבעיה זו אולם לתרופות האנטיהיסטמיניות החדשות מדור שני יש פעילות נוגדת דלקת ונוגדת גרד . התכשירים המועדפים מבחינה זו הינם Aerinaze (Aerius) (ארינאז ; אריוס), Telfast (טלפסט) ו-Mizollen (מיזולן). ניתן להעלות את מינונם לפעמיים ביום בשעת הצורך. ההתוויה להשתמש בהם גוברת אצל חולים עם רמה גבוהה של IgE.
לתינוקות ניתן לתת Fenistil (פניסטיל) בטיפות במינון של טיפה לקילוגרם פעמיים ביום. אפשר גם למרוח Fenistil בצורת ג'ל על אזורי גרד טורדני. לעיתים אפשר לשלב בטיפול גם תכשירים אנטיהיסטמינים מהדור הישן כגון Phenergan (Promethazine) (פנרגן ; פרומתזין), או Histazine (היסטזין). - אצל למעלה מ-50% מהחולים קיים ריגוש אלרגי מסוג IgE, בעיקר לקרדיות האבק (Mites) או למזונות שונים. המזונות האלרגניים ביותר הינם חלב פרה, ביצים, שומשום, דגים ופירות שונים. אצל חולים רבים נמצא IgE כללי גבוה כביטוי לנטייה האטופית העוברת לעתים קרובות בתורשה. בשל כך חשוב לבצע אצל כל החולים בירור אלרגי על ידי תבחיני עור או בדיקת IgE ספציפי לאלרגנים השונים באמצעות תבחין RAST. לרוב הבדיקה האחרונה עדיפה עקב הרגישות הרבה של עור החולים לכל דקירה. יש להשתדל להרחיק אלרגנים מחולים בעלי רגישויות אלרגיות מוכחות במידת האפשר. נחוץ טיפול סביבתי המקטין את החשיפה לאבק ויש לבחון על גבי העטיפה של מזונות ארוזים את תכולתם. אצל חלק מהחולים יש שילוב של דלקת עור אטופית עם נזלת אלרגית ו/או גנחת הסימפונות על רקע רגישות לאלרגנים נשימתיים שונים. מקובל לטפל במחלות אלו על ידי אימונותרפיה חיסונית, אולם עד כה אין הוכחה ברורה לתועלת בטיפול זה במקרי דלקת עור אטופית. יש לציין שאין הוכחה לכך שדיאטה דלת אלרגנים אצל אמהות בהריונן או בזמן ההנקה מונעת ריגוש אלרגי או הופעת דלקת עור אטופית אצל הצאצאים.
- לאחרונה מובאות עדויות לחשיבותה של רמה מספקת של ויטמין D לפעילות תקינה של המערכת החיסונית בכלל ולזרוע המווסתת תהליכים דלקתיים בפרט. בשל כך רצוי למדוד את רמת הויטמין D בנסיוב ולהוסיפו בכל מקרה של רמה נמוכה. הדבר כנראה נכון גם אצל אנשים בריאים.
- טיפול לא שגרתי נוסף הנמצא בויכוח כולל פרוביוטיקה ופרהביוטיקה. לחיידקים פרוביוטיים השפעה מיטיבה על ויסות המערכת החיסונית. קיימות עדויות ברמת הוכחה נמוכה שחלק מהחולים נהנים מטיפול זה. לילדים קיים תכשיר Probiotic kid. אין לתת תכשירים אלו לחולים המקבלים טיפול מדכא מערכת חיסונית או בעלי חסר חיסוני מולד אך אצל האחרים אין תופעות לוואי של ממש ולכן הפרוביוטיקה יכולה להוות תוספת לטיפול המקובל.
תופעות לוואי
הטיפול בסטרואידים, שהוא בעל יעילות גבוהה, כרוך בבעיות העלולות להתעורר עקב הצורך בטיפול מתמשך, וטיפול מתמשך יכול לגרום לתופעות לוואי, כגון: Striae ,Atrophy ו-Telangiectasia שמגבילים את משך הטיפול. תופעות לוואי אלו גרמו לחלק מההורים להימנע לחלוטין משימוש בסטרואידים, תופעה שזכתה לכינוי Steroid Phobia.
טיפולים מקומיים כוללים סטרואידים טופיקליים ומעכבי קלצינוירין. מעכבי קלצינוירין, אלידל ופרוטופיק, היו הבטחה לטיפול חדשני, ללא תופעות הלוואי של הסטרואידים, אך התעוררו חששות בטיפול בהם עקב הוספת אזהרת FDA על תופעות לוואי חדשות, אם כי נדירות, הקשורות לדיכוי חיסוני ואף להופעת ממאירויות. למרות הודעות מרגיעות (כולל של החברה הישראלית לדרמטולוגיה פדיאטרית) עדיין יש הנרתעים מטיפול בהם.
חידושים בטיפול
הטיפולים במחלה כוללים טיפול מקומי וטיפולים מערכתיים, כאשר הטיפולים המערכתיים שמורים למקרים קשים. הטיפולים המקומיים כוללים טיפולים שאינם תרופות, וניתן לקבל אותם ללא מרשם רופא (OTC). הטיפול הסטנדרטי מבוסס עדיין על תכשירים סטרואידליים וטיפולים מקומיים תרופתיים לא סטרואידליים, בעיקר מקבוצת מעכבי קלצינוירין (Calcineurin Inhibitors).
לאחרונה, נכנסו לשימוש תכשירים מקומיים לא תרופתיים, כגון: טריקסרה ואטופיקלייר, שפותחו במיוחד לטיפול בדלקת עור אטופית. תכשירים אלו נבדקו במחקרים קליניים, הן ליעילות והן לבטיחות, והם כיום מרכיב חשוב בטיפול הראשוני בדלקת עור אטופית.
חידושים בטיפולים מקומיים בדלקת עור אטופית ובעיקר בטיפולים מקומיים לא תרופתיים (OTC) שיצאו לארץ לאחרונה כוללים את התכשירים הבאים:
טיפולים מקומיים לא תרופתיים
רחצה עם שמן אמבט
רחצה באמבט עם תכשירים, כגון: בלניאום הרמאל, אמול (ד"ר פישר), בייבי- אויל (ד"ר עור) וכיו"ב. אמבט עם שמן אמבט במים פושרים, רצוי פעמיים ביום, מסייעת להידרציה של העור היבש ומפחיתה גרד. הרחצה מסייעת לניקוי העור מאלרגנים ואיריטנטים, ועצם הטבילה באמבט יש בה אלמנט מרגיע. יש לנגב בטפיחות עדינות ולמרוח קרם לחות מיד לאחר הרחצה.
אמבט למניעת זיהום: בעור האטופי יש קולוניזציה מוגברת של חיידקים ובמיוחד סטפילוקוקוס זהוב. יש השערה שהוא גורם מעורר למחלה בפעולתו כ-Super Antigen, ואכן זיהום יכול לגרום להתלקחות המחלה. עקב העלייה בעמידות החיידק לטיפולים אנטיביוטיים שונים והופעת זני MRSA אף בקהילה בשכיחות עולה ומדאיגה, יש רופאים הנוהגים לאחרונה להמליץ על טבילה באמבט עם אקונומיקה מדוללת (Bleach Bath).
מקובל להוסיף חצי כוס לאמבט מים מלא, שלוש פעמים בשבוע (דומה למי בריכה עם כלורינציה). תופעות לוואי אפשריות הן הלבנה של עור ושיער, אך גירוי עור נפוץ פחות מהצפוי. יש כבר מספר פרסומים בנידון (וגם מניסיוני, הטיפול יעיל במקרים המתאימים) [1].
לחות טיפולית
יובש של העור (Xerosis) הוא מרכיב בסיסי בדרמטיטיס אטופית, וחשוב ביותר הטיפול בו.
לאחרונה, עומדים לרשותנו מספר תכשירים חדשים שפותחו במיוחד לדלקת עור אטופית במעבדות המחקר של חברות הדרמוקוסמטיקה. אלו תכשירים לא תרופתיים (OTC) וטיפול מתמשך בהם אינו כרוך בתופעות הלוואי או החששות שקיימים בטיפול בסטרואידים או במעכבי קלציניורל. חלק מתכשירים אלו אף קיבלו התוויה של FDA לטיפול באטופיק דרמטיטיס:
- אדרמה אקסומגה (סדרת אוון של פייר פברה, צרפת)
תכשיר על בסיס שיבולת שועל, הידועה משכבר בתכונותיה המרגיעות על העור.
מכיל שילוב של מיצוי שיבולת שועל מזן Rhealba עם חומר פעיל וטבעי עשיר במרכיבים המרככים את העור ומגנים עליו: אומגה 6, חומצה גמא-לינואלית החסרה אצל חולי אטופיק דרמטיטיס, ויטמין B3 ועמילן המונע איבוד מים, מרכך את העור ומרגיע גירויים. מיועד לטיפול בעור מגורה, מפחית יובש, משחזר את שכבת ההגנה של העור, ומתאים לחולי אטופיק דרמטיטיס. מתאים לתינוקות מגיל אפס. אינו מכיל סטרואידים.
- טריקסרה (סדרת אוון של פייר פברה, צרפת)
תכשיר שפותח במיוחד לענות על שלוש בעיות בעור האטופי: שיקום המחסום העורי הפגום, הפחתה בדלקת ומניעת גרד.
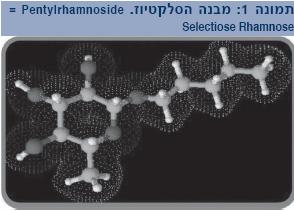
טריקסרה מכיל את החומר Selectiose. מחקרים על מערכת החיסון בעור גילו שמספר סוכרים, כגון: רמנוז (Rhamnose), מדכאים דלקת ע"י עיכוב ציטוקינים פרו-אינפלמטוריים מקרטינוציטים. ברם, הזמינות הביולוגית שלהם נמוכה, וזאת בין השאר עקב המבנה ההידרופילי שלהם. ה-Selectiose הוא פיתוח אמפיפילי (Amphiphilic) של הסוכר Rhamnose ההידרופילי, ולכן בעל זמינות ביולוגית גבוהה שכן הוא בעל כושר ספיגה טוב יותר לעור (תמונה 1).
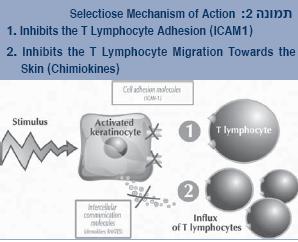
מולקולות אמפיפיליות הן מולקולות גדולות למדי, שחלק אחד שלהן מסיס במים (הידרופילי), ואילו חלק אחר של אותה מולקולה מסיס בשומן (ליפופילי), ולכן יש להן חדירות וזמינות גבוהה יותר לעומת הסוכר ההידרופילי. התכשיר תורם לעיכוב היצמדות של לימפוציטים מסוג T ומעכב את הנדידה שלהם לעור. בכך הוא מווסת את התגובה הדלקתית ומעלה את הסף לתגובתיות עורית (תמונה 2).
נוסף על כך, הוא מכיל שלושה חומרים שהם אפידרמומימטיים (כלומר: מבנה ביוטכנולוגי שמחקה את מבנה האפידרמיס) לליפידים בעור:
- חומצות שומן חיוניות (לינולאיק וגמא לינולאיק)
- סראמידים
- סטרולים צמחיים
שלושת החומרים מסייעים להקלת הדלקת ובמיוחד לשחזור המחסום העורי (Cutaneous Barrier) שנפגע באטופיק דרמטיטיס. התכשיר, בדומה לכל סדרת אוון (Avène), מבוסס על מים טרמליים ממעיינות המרפא בעיירה אוון שבצרפת, שלהם מיוחסות תכונות מרפא, כגון: הקלה על אדמומית וגרד.
נוסף על כך, מכיל טריקסרה את הגליצין (Glycine) שהוא אנטיפרוריטי ו-Glycocol שמעכב דה-גרנולציה של תאי פיטום (Mast Cells).
מומלץ להשתמש בטריקסרה לפחות פעמיים ביום. להימנע משימוש על נגעי עור מפרישים.
טריקסרה מוריד את חומרת המחלה ע"פ דירוג SCORAD. בעת שימוש בו כטיפול משלים להם, הוא מפחית את השימוש בסטרואידים (Steroid Sparing), בעת התקפים ומשמש כטיפול תחזוקה בין ההתקפים. במחקר קליני שנערך ע"י Barbaud [2] נמצא שיפור של 71% בשאלון איכות חיים DLQI.
- אטופיקלייר (סינקלייר, רפא)
קרם ותחליב רפואיים המיועדים לטיפול בדלקת עור אטופית קלה עד בינונית. בדלקת עור אטופית בינונית עד קשה הוא מומלץ בשילוב סטרואידים ו/או מעכבי קלצינוירין.
הוא מכיל שילוב של חומרים טבעיים: חומצה היאלורונית, חמאת אגוז שיאה, שמן זרעי ענבים ו-Glycyrrhetinic Acid, המופקת משורש צמח השוש (ליקריש).
אטופיקלייר מטפל בתסמיני המחלה (גרד, אדמומיות, תחושת בעירה וכאב), משחזר ומחדש את חומצות השומן החיוניות לעור, ומחזיר לעור את תפקודו כקו ההגנה הראשוני של הגוף,
מפחית את מספר ההתלקחויות ואת חומרתן וכן את מינון הסטרואידים והצורך בהם [3].
חומר זה הוא בעל הוכחות קליניות בתינוקות, בילדים, במתבגרים ובמבוגרים ויש לו אף התוויה של FDA לטיפול בדלקת עור אטופית. הוא מאושר ללא הגבלת גיל או משך שימוש.
פרוגנוזה
דלקת עור אטופית מופיעה לרוב בילדות, ומשתפרת עם הזמן בדרך כלל. במרבית הילדים המחלה קלה באופן יחסי והימנעות מחשיפה לגורמים מחמירים, בנוסף להיגיינת עור טובה והחזר לחות קפדני, מספיקים לצורך הטיפול ארוך הטווח. כ-60% מהחולים מחלימים באופן מלא עד או לקראת גיל ההתבגרות. גם ללא החלמה מלאה, יש לצפות לשיפור קליני משמעותי בחלוף השנים. ככל שחומרת המחלה קלה יותר הסיכויים להחלמה גדולים יותר. גם לאחר החלמה, הסיכון לפתח מחלות אטופיה אחרות כגון גנחת הסימפונות או נזלת אלרגית גבוה.
דגלים אדומים
ביבליוגרפיה
- Bieber T et al, Atopic Dermatitis. New Engl J Med 2008, 358:1483-94.
- Lam J and Friedlander SF, Atopic Dermatitis: A review of recent advances in the field. Pediatr Health 2008, 2:733-47.
- Boguniewicz M et al, Recent insights into atopic dermatitis and implications for management of infectious complications. J Aller Clin Immunol 2010, 125:4-13.
- Stokowski LA, Food allergy in dermatology: The patient with atopic dermatitis. Medscape Allergy & Clin Immunol 2011.
- Ricci G et al, Does improvement in management of atopic dermatitis influence the appearance of respiratory allergic diseases? Clin Molec Allergy 2010, 8:8.
- Miyake Y et al, Brestfeeding and atopic eczema in Japanese infants: The Osaka maternal and child heath study. Pediatr Aller Immunol 2009, 20: 234-41.
- Gruber C et al, Reduced occurrence of early atopic dermatitis because of immunoactive prebiotics among low-atopy children. J Aller Clin Immunol 2010, 126:791-97.
- Broccardo C et al, Comparative proteomic profiling of patients with atopic dermatitis based on history of eczema herpeticum and staphylococcal aureus colonization. J Aller Clin Immunol 2011, 127:186-93.
- Leung DL et al, Human atopic dermatitis complicated by eczema herpeticum associated with abnormalities in IFN response. J Aller Clin Immunol 2011, 127:965-73.
- Bousquet J, Van Cauwenberge P, Khaltaev N. Allergic rhinitis and its impact on asthma. J Allergy Clin Immunol2001;108(5 Suppl):S147-S334
- Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma. 2007 Ref Type: Report
- Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol Suppl (Stockh) 1980;92:44–47
- Williams HC, Jburney PG, Hay RJ, et al. The UK Working Party's Diagnostic Criteria for Atopic Dermatitis. British Association of Dermatologists. British Journal of Dermatology 1994;131:3:383-396
- Eichenfield LF, Hanifin JM, Luger TA, et al. The Consensus Conference on Pediatric Atopic Dermatitis: Consensus Conference on Pediatric Atopic Dermatitis. J Am Acad Dermatol 2003;49:1088–1095
- van Der Meer JB, Glazenburg EJ, Mulder PG, et al. The management of moderate to severe atopic dermatitis in adults with topical fluticasone propionate.The Netherlands Adult Atopic Dermatitis Study Group. Br J Dermatol 1999;140:1114–1121
- Hanifin JT, Gupta AK, Rajagopalan R. Intermittent dosing of fluticasone propionate cream for reducing the risk of relapse in atopic dermatitis patients. Br J Dermatol 2002;147:528–537
- Faergemann J, Christensen O, Sjövall P, et al, An open study of efficacy and safety of long-term treatment with mometasone furoate fatty cream in the treatment of adult patients with atopic dermatitis. J Eur Acad Dermatol Venereol 2000;14(5):393-396
- Ho VC, Gupta A, Kaufmann R, et al. Safety and efficacy of nonsteroid pimecrolimus cream 1% in the treatment of atopic dermatitis in infants. J Pediatr 2003;143:23-30
- Remitz A, Reitamo S. Long-term safety of tacrolimus ointment in atopic dermatitis. Expert Opin Drug Saf 2009;8(4):501-506
הערות שוליים
- ↑ Huang JT, Abrams M, Tlougan B, et al. Treatment of Staphylococcus aureus Colonization in Atopic Dermatitis Decreases Disease Severity. Pediatrics 2009;123(5):808-814
- ↑ Barbaud A, et al. Interest in Emollient Containing Pentyl Rhamnoside in the Management of Xerosis and Atopic Skin. Cosmetic Dermatology 2008;21(12):647-646
- ↑ Eichenfield LF, Zeichner JA, Boguniewicz M, et al. MAS063DP is effective monotherapy for mild to moderate atopic dermatitis in infants and children: a multicenter, randomized, vehicle-controlled study. J Pediatr 2008;152(6):854-859
קישורים חיצונים
המידע שבדף זה נכתב על ידי פרופ' זאב תאודור הנדזל וד"ר מונה ינקוביץ-כידוןופרק חידושים בטיפול ע"י ד"ר רון יניב - רופא נלווה בכיר, המרכז הרפואי ע"ש ח' שיבא, תל השומר; מכבי שירותי בריאות, קופת חולים מאוחדת


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק