דלקת לבלב חדה - היבטים כירורגיים - Acute pancreatitis - surgical aspects
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הלבלב | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – דלקת לבלב
פתופיזיולוגיה
דלקת הלבלב קשורה במספר רב של גורמים המשמשים כהדק בהתפרצותה. הגורמים האטיולוגיים השכיחים הם:
- דלקת לבלב ראשונית שסיבתה לא ידועה - 15%.
- דלקת לבלב משנית:
- דלקת לבלב מרתית (בישראל - 60%, באירופה - 10%- 20%)
- דלקת לבלב אלכוהולית (בארה"ב ואירופה 70%-60%)
- היפרליפידמיה.
- היפרקלצמיה.
- חוסר בחלבונים.
- תגובה לתרופות:
- סטרואידים
- תיאזידים
- אסטרוגנים
- טטרציקלינים
- Azathioprine (Imuran)
- Methyldopa (Aldomin)
- אחרים
- דלקת לבלב משפחתית.
- דלקת לבלב חבלתית.
- Pancreatic divisum.
- דלקת לבלב נגיפית (למשל בחזרת - Mumps).
- לייפת (פיברוזיס) של הפפילה על-שם Vater.
- חסימת התריסריון.
- כיב פפטי החודר ללבלב.
- דלקת צפק (פריטוניטיס).
- Choledochal cyst.
- דלקת רב-עורקית קשריתית (Polyarteritis nodosa, PAN).
- דלקת לבלב לאחר ניתוח.
- גורמים אחרים.
בישראל הסיבה העיקרית לדלקת הלבלב היא המרתית.
הגורם להתלקחות התהליך הדלקתי אינו ברור במדויק. בחיות מעבדה אפשר לגרום לדלקת לבלב על-ידי סגירת צינור הלבלב וגירוי הפרשה הורמונלית חיצונית (Exocrine) להפרשת הלבלב. כמו-כן ידוע שאפשר לגרום לתהליך דלקתי על-ידי גרימת איסכמיה ללבלב.
בחולי דלקת הלבלב נמצאה סטטיסטית שכיחות יתר של מסלול משותף בין צינור הלבלב לצינור המרה המשותף בפפילה, הגורם לחדירת מרה לתוך צינור הלבלב ולשפעול של האנזימים הלבלביים בתוך הלבלב. שפעול זה גורם להרס של רקמת הלבלב, וכך נגרמת דלקת הלבלב.
גם החדרת חיידקים לצינור הלבלב גורמת להופעת דלקת לבלב עקב הרס של רקמת הלבלב. דלקת כלי דם (Vasculitis) בלבלב גורמת לאיסכמיה מקומית, הגורמת להרס תאים ולשחרור של אנזימים לבלביים לרקמה שמסביב. התוצאה היא הרס של הלבלב.
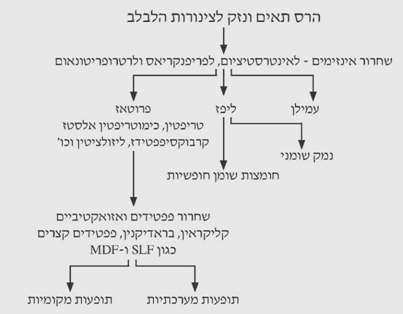
כל אלה גורמים לשתי תוצאות: הרס תאי לבלב והרס של צינורות הלבלב, ועקב כך שחרור אנזימים לאינטרסטיציום, מסביב ללבלב (Peripancreas) ולאחורי הצפק (Retroperitoneum). שחרור האנזימים גורם לתופעות מקומיות ומערכתיות (תרשים 1.9).
במשך שנים רבות סברו חוקרים שהטריפסין ואנזימים אחרים המפרקים חלבונים הם האחראים העיקריים לנזק המתרחש בלבלב בזמן התקף חריף. אך בשנים האחרונות נמצאו עדויות מעבדתיות שפוספוליפאז A, ליפאז ואלסטאז הם בעלי חשיבות רבה בפתופיזיולוגיה של המחלה. בנוכחות כמויות קטנות של מלחי מרה, תוקף הפוספוליפאז את הפוספוליפידים (לציטין), ואלה נקשרים לקרום התאים ויוצרים חומרים הממיסים את דופן התאים. הליזולציטין, הנוצר מפעילות של הפוספוליפאז A על מלחי המרה, עלול לגרום לנמק של הלבלב.
הטריפסין חשוב במקרים אלה, מכיוון שהוא גורם לאקטיבציה של הפוספוליפאז A. האלסטאז עלול לעכל את דופן כלי הדם ולגרום לדמם חריף.
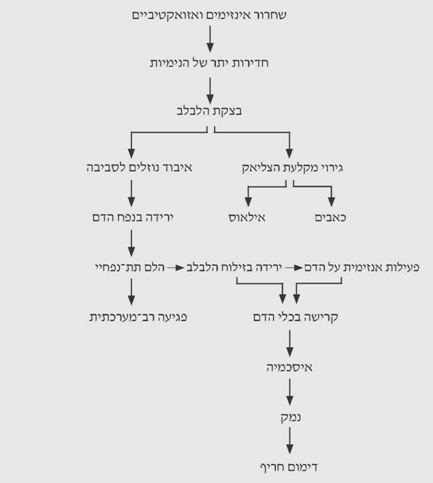
הנזק המקומי בלבלב גורם לשחרור פפטידים ואזואקטיביים, הגורמים לחדירות יתר של הנימיות בו. עקב כך, נוצרת בצקת בלבלב. בצקת זו, יחד עם הפעילות האנזימתית, גורמת לגירוי של מקלעת הצליאק, ועקב כך לכאבים ולחסימת מעי אדינמית. הבצקת גורמת לבריחת נוזלים סביב הלבלב, לעתים בכמות גדולה ביותר, המגיעה ל-6-5 ליטרים בתוך שעות, או ל-30%-20% מנפח הדם. הירידה בנפח הדם והעלייה בצמיגותו גורמים לעווית של המערכת הספלנכנית ולהלם תת-נפחי. עווית המערכת הספלנכנית מלווה בצבירת דם בכבד עד ל-40% יותר מהכמות המצויה בו, וגורמת לירידה בזרימת הדם השערית ולעלייה בזרימה הלימפתית. ההלם התת-נפחי גורם לפגיעה רב-מערכתית מצד אחד, ולפגיעה נוספת בלבלב מצד שני. הירידה בזילוח (פרפוזיה) הלבלב והפעילות האנזימתית במערכת הדם גורמות לקרישה בכלי הדם בלבלב, לאיסכמיה מקומית, לנזק ללבלב ולכלי הדם הגדולים. הדמם המסיבי הנגרם בעקבות זאת עלול להביא לידי מוות (תרשים 2.9).
הפגיעה הרב-מערכתית כוללת: פגיעה במערכת קרישת הדם - קרישה תוך-כלית מפושטת (DIC). ה-DIC היא לרוב מעבדתית. נדיר למצוא DIC קלינית. ה-DIC נובעת משפעול מערכת הקרישה על-ידי האנזימים הלבלביים, וכן משימוש בגורמי קרישה עקב קרישת הדם סביב הלבלב הניזוק.
המערכת הלבבית נפגעת עקב יצירת פפטיד קצר, שהוא בעל השפעה טוקסית על שריר הלב ונקרא לכן ה- MDF (Myocardial depressing factor). נזק זה גורם בחולים אלה הפרעות קצב וכישלון לב עד הלם לבבי (קרדיוגני), המצטרף להלם התת-נפחי.
בכבד נמצא עימדון (סטזיס) של דם בכמות הגדולה ב-40% מנפח הדם הרגיל שבו, ולכן תהיה ירידה בניקוז הדם מהלבלב ותוחמר הבצקת סביבו. כמו-כן תהיה ירידה ביצירת ה-ATP בכבד של עד כ-40%, המתבטאת בירידה בציטוכרום A ו-13 ובירידה בקצב הפוספורילציה החמצונית. ייתכנו שינויים בתפקודי הכבד, המאופיינים בעלייה באנזימים בדם ובצהבת הפיכה.
כליות - דלקת הלבלב חושפת את הכליות לנזקים עקב תת-נפח, הגורם לכישלון קדם-כלייתי (Prerenal) הכרוך במיעוט שתן, ובלא טיפול מסתיים בנמק חריף של האבוביות (Acute tubular necrosis - ATN). נוסף על כך יש פפטידים סגוליים בעלי השפעה מכווצת כלי דם על הכליה, הגורמים לירידה ב- GFR ולאי-ספיקה כלייתית.
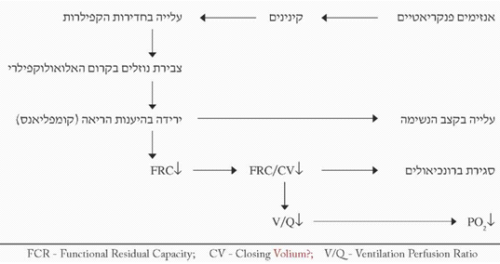
ריאות - היפוקסמיה מתפתחת בכ-40% מהחולים בדלקת הלבלב, 20% יפתחו תסמונת המצוקה הנשימתית של המבוגר (ARDS) וב-20% יימצא תפליט פלאורלי המאופיין ברמות דיאסטאז גבוהות. ההיפוקסמיה מקורה בדלף המתפתח בריאות. הדלף נובע מפעילות אנזימי הלבלב על הקינינים ושפעולם. אלה גורמים לעלייה בחדירות הנימיות (Capillaries) ולצבירת נוזלים בקרום בין הנאדיות והנימיות (Alveolocapillary membrane). כשכמות הנוזל בקרום גוברת על יכולתה של המערכת הלימפתית לסלקו, מצטבר הנוזל בקרום וגורם לכמה שינויים בתפקוד הריאות. ירידה בהיענות הריאה (Compliance), גורמת לעלייה בעבודת הנשימה, לירידה ב-FRC (Functional residual capacity) ולעלייה ב-CV (Closing volume), הגורמות לסגירת הברונכיאולים ולחוסר אוורור חלק מהריאה. חוסר אוורור זה משנה את היחס החשוב שבין הזילוח לאוורור, וכך בחלק מהדם הגזים אינם משוחלפים ולכן לחץ החמצן (PO2) בדם העורקי יורד, ומתפתחת היפוקסיה.
צבירת הנוזלים החודרים לתוך הנאדיות (Alveoli) גורמת לשטיפה של החומר פעיל השטח (Surfactant) מעל פני האלוואולי, לעליית מתח הפנים בהם, ולפיכך לתמט של הנאדיות הקטנות ולחוסר אוורור שלהם. אלה יגרמו החמרה ביחס האוורור לזרימה - V/Q, הגברת הדלף והיפוקסיה. הפגיעה ביצירת הסורפקטנט עלולה להיות גם ישירה על-ידי פגיעה מטבולית, כגון בהרעלת חמצן (תרשים 3.9).
הבצקת בתאי האנדותל, ירידת הנפח הריאתי עקב הירידה בהיענות הריאתית ומיקרו-תסחיפים, כל אלה גורמים לעלייה בתנגודת כלי הדם, ולכן להפרעות בזילוח או ליתר דיוק בחלוקת הדם בין האלוואולי השונים, וכך האלוואולי המקבל את מרבית האוויר לא יהיה בהכרח גם זה המקבל את מרבית הדם. התוצאה היא החמרה בדלף ועלייה בלחץ של העורק הריאתי, המכריחה את הלב הימני להתכווץ חזק יותר, כנגד התנגדות גבוהה יותר. אולם הוא מתקשה לעמוד במשימה עקב הפרשת הפפטיד המדכא את פעולת שריר הלב (MDF) וכך גורם לכישלון הלב הימני. העלייה בעבודת הנשימה, הנגרמת עקב הסיבות שנמנו, מלווה בהיפוקסיה וגורמת לחמצת מטבולית.
השפעת דלקת הלבלב על המוח: דלקת הלבלב גורמת פסיכוזה טוקסית ואנצפלופתיה פנקריאטית. הליפאזות והפרוטאזות עלולות לגרום להרס השומן ברקמת המיאלין של העצבים ולנזק בהם.
הנזק ללבלב גורם להופעת סוכרת, הקשה לטיפול בשלב החריף. כמו-כן ניתן למצוא עלייה ברמות הגלוקגון, הקורטיזול וחומצות השומן החופשיות בנסיוב וירידה ברמת הכולסטרול.
התמונה הקלינית
זו נחלקת לארבע צורות:
- דלקת לבלב חדה (Acute pancreatitis): התקף חד-פעמי או התקף ראשון.
- דלקת לבלב חדה חוזרת (Recurrent acute pancreatitis): התקפים חוזרים, אבל בין ההתקפים אין כל עדות לנזק ללבלב.
- דלקת לבלב חוזרת מתמדת (Chronic relapsing pancreatitis): לחולה נזק פונקציונלי המתמיד בין ההתקפים הקליניים של דלקת הלבלב.
- דלקת לבלב מתמדת (Chronic pancreatitis): הנזק ללבלב והתסמינים הקליניים ממשיכים כל הזמן בלא הקלה.
התסמינים האופייניים הם:
- כאבי בטן ממושכים באזור רום הבטן (אפיגסטריום) ומרכז הבטן, הקורנים לגב ולכתף.
- בחילות והקאות רפלקטוריות בכ-80% מהחולים.
- חום.
- תפיחות הבטן וחסימת מעי אדינמית.
- תת-נפח - כ-60% מהחולים יגיעו לטיפול במצב זה.
- עדות לאי-ספיקה כלייתית בדרגות שונות - ב-20% מהחולים.
- צהבת - 4%.
- אי ספיקה נשימתית - 4%.
- הקאה דמית (Hematemesis) ושחרה (Melena) - 4%.
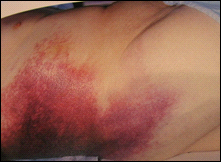
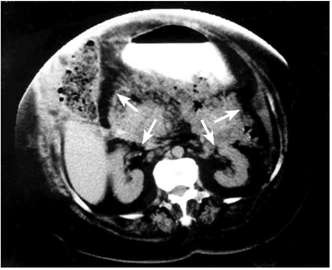
בבדיקה תימצא רגישות ניכרת בבטן, אולם בלא התאמה לעוצמת הכאב עליו מספר החולה, לרוב בלא גירוי צפקי. במקצת החולים הלוקים בהתקף חריף ובנמק של הלבלב או בסיבוכים, יימצא גם גירוי צפקי. גוש בבטן עליונה ניתן למצוא ב-20%. שינוי צבע העור (דיסקולוריזציה) סביב הטבור (הסימן על-שם Cullen), או באזור המותניים (הסימן על-שם Grey turner), היא עדות לדימום בחלק האחור-צפקי (תמונה 1.9).
אבחנה
- ממצאי המעבדה:
- רמות עמילאז גבוהות במיוחד ב-12 השעות הראשונות, השבות לתקנן כעבור 4-3 ימים. יש להקפיד ולברר שמקור העמילאז הוא בלבלב על-ידי בדיקת האיזואנזימים שלו. יש להבדיל, לדוגמה, בין דלקת לבלב תגובתית לאבני מרה, לדלקת לבלב אמיתית, על-ידי בדיקת פינוי העמילאז ביחס לפינוי של הקריאטינין לפי הנוסחה: Amy(u)/Amy(s)) x (Cr(s)/Cr(u)) x 100). יחס של יותר מ-5 מצביע בדרך כלל על דלקת לבלב ראשונית. יש חולים שבהם העמילאז נקשר למקרוגלובולין שאינם עוברים הסננה כלייתית, ולכן יש ערכים גבוהים של עמילאז בדם, בלא עמילאז בשתן. גם באי-ספיקה כלייתית תימצא תמונה דומה. רמת הליפאז בסרום עולה מתחילת המאורע ועד מספר ימים לאחר מכן. רמות הליפאז מוגברות יותר בחולים עם דלקת לבלב אלכוהולית ואילו רמות העמילאז גבוהות יותר בחולי דלקת לבלב על רקע של אבני כיס מרה.
- כמו-כן ניתן למצוא בנסיוב:
- במקצת החולים ניתן למצוא גם Methemalbumin מוגבר, במיוחד בדלקת לבלב מדממת (המורגית).
- אם לחולה יש נוזל בחלל הצפק או נוזל צדרי (פלאורלי) שנוקר, יש ליטול מהנוזל דגימה לבדיקת דיאסטאז, מכיוון שבדלקת לבלב ניתן למצוא ערכים מוגברים שלו בנוזלים אלה.
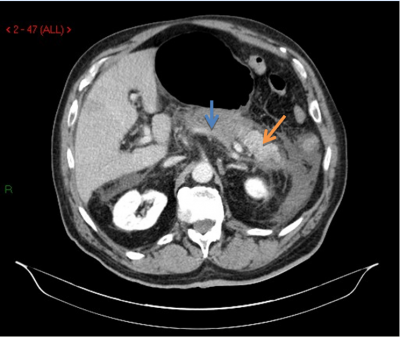
- טומוגרפיה ממוחשבת היא בדיקת הבחירה לאבחון דלקת הלבלב. יש לבצע טומוגרפיה ממוחשבת בחולי דלקת לבלב חריפה שבהם התהליך אינו משתפר במשך יומיים-שלושה, ואם מופיעים סיבוכים או מתקיימים יותר משלושה קריטריונים על-שם Ranson. הממצאים יכולים להיות:
- לבלב תקין;
- לבלב בצקתי (תצלום 1.9);
- גוש דלקתי בלבלב (Pancreatic phlegmon);
- נוזל סביב הלבלב או כיסית מדומה של הלבלב (Pancreatic pseudocyst) או מורסה שהיא צבר נוזלי מזוהם ואוויר בתוכה.
הזילוח של רקמת הלבלב מתבטא בעוצמת ההאדרה לאחר הזרקת חומר ניגוד והתפלגותו בלבלב חשובה. ככל שההאדרה קטנה יותר, כך הנמק בלבלב רב יותר (תצלום 2.9). חולים שבהם נמצא בטומוגרפיה ממוחשבת נמק של יותר מ-50% מהלבלב יפתחו יותר זיהומים מחולים שבהם נמצא נמק קטן יותר, ולכן יזדקקו יותר לניתוחים. יש המבצעים בהנחיית טומוגרפיה ממוחשבת דיקור של הלבלב ושואבים ממנו חומר לתרבית. תרבית חיובית של הנמק מחייבת ניתוח.
טבלה 1.9 מסכמת את השינויים ב-CT האופייניים לדלקת הלבלב.
| שינויים בלבלב: | |
| הגדלת הפרנכימה מפושטת או ממוקדת | |
| בצקת הפרנכימה | |
| נמק | |
| שינויים סביב הלבלב | |
| טשטוש גבולות השומן | |
| עיבוי מישורי החיתוליות (פסציות) | |
| צברים נוזלים | |
| שינויים לא סגוליים | |
| הרחבת מעי | |
| נוזל בפלאורה | |
| בצקת במצע המעי (מזנטריאלית) |
- באולטרה-סאונד אפשר למצוא: הגדלה של הלבלב, נוזל סביבו, אבנים בדרכי המרה או בכיס המרה, התהוות כיסיות מדומות ומורסות.
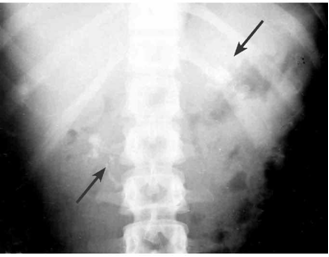
- בצילום בטן סקירה אפשר לראות:
- לולאת השומר (Sentinel loop).
- אוויר בחלק האחור-צפקי.
- התרחבות הכרכשת.
- הסתיידויות באזור הלבלב (תצלום 2.9).
- בבליעת בריום תיראה הרחבה של קשת התריסריון.
- בצילום חזה ניתן לראות נוזל צדרי.
כדי להעריך את חומרת דלקת הלבלב נבדקו משתנים אחדים, כולל ביוכימיים, ונמצא שכ-10 משתנים נמצאים בהתאמה לחומרת המחלה. לארבעה משתנים חשיבות ב-24 השעות הראשונות למחלה:
- גילאי 55 שנה ומעלה.
- סוכר בדם - יותר מ-200 מ"ג/ד"ל.
- תאי דם לבנים (WBC) - יותר מ-16,000.
- LDH - יותר מ-350 יחידות בינלאומיות, או SGOT - יותר מ-250 יחידות בינלאומיות.
המשתנים שחשיבותם היא גם לאחר 48 השעות הראשונות למחלה הם:
- המטוקריט הקטן ב-10%.
- סידן בדם מתחת ל-8 מ"ג %.
- עודף בסיס של (4-) מא"ק/ליטר.
- BUN העולה ב-8 מ"ג %.
- PO2 היורד מתחת ל-60 מ"מ כספית.
- איבוד נוזלים משוער של יותר מ-6 ליטר.
קריטריונים אלה תיאר Ranson, והם נקראים על שמו.
נמצא שהתמותה מהמחלה היא בהתאם למספר הערכים הפתולוגיים המתקיימים בחולה. בחולים שבהם שני קריטריונים - שיעור התמותה אפסי. שיעור התמותה עולה ל-20% כאשר לחולה 4-3 קריטריונים; עד ל-50% אם לחולה 6-5 קריטריונים; ול-90% אם לחולה יותר מ-7 קריטריונים מאלה שהוזכרו.
קיים סיגול (מודיפקציה) של הקריטריונים של רנסון המפריד בין דלקת לבלב על רקע אבני מרה ואלו ללא אבני מרה. בדלקת לבלב שלא מאבני מרה - נשארו אותם משתנים וניקוד, ואילו בדלקת מאבני מרה חלו שינוי - גיל מעל 70, ספירה לבנה מעל 18,000 , וסוכר בדם מעל 220 ב-24 שעות ראשונות. ב-48 שעות השינויים הם - BUN העולה מעל 2 מ"ג %, BE יותר מ-5, ואיבוד נוזלים מוערך ב-4 ליטרים.
Apache II score המשמש להערכת חומרת מחלתם הקלינית של חולים בטיפול נמרץ ותגובתם לטיפול, נמצא מנבא טוב גם בדלקת לבלב קשה.
הערכת חומרת המחלה
McMahon וחבריו ערכו השוואה בין השיטות הקיימות להערכת חומרתה של המחלה:
- הערכה קלינית של הדלקת בעת הקבלה לבית החולים, לאחר 24 שעות ולאחר 48 שעות.
- המדדים לפי Ranson.
- דלקת לבלב מוגדרת קשה, אם נמצאים יותר מ-10 מ"ל נוזל צפקי חופשי או נוזל בצבע קש כהה לאחר שטיפת הצפק. בהתקף קשה יתקיים לפחות אחד מהגורמים הבאים:
- אשפוז למשך יותר מ-14 יום עקב ההתקף.
- הופעת סיבוכים, כמו אי-ספיקת כליות, אי-ספיקת ריאות או מורסה.
- מות החולה.
ממצאיהם היו:
- בעת קבלת החולים, חזו נכון בהערכה קלינית רק 39% מהמקרים הקשים, לעומת 72% בשטיפה צפקית (כל ההתקפים הקלים נחזו נכון קלינית, ורק ב-5% חלה טעות בהערכתם על-ידי שטיפה צפקית).
- לאחר 48 שעות היתה ההערכה הקלינית זהה ליכולת הניבוי של מדדי Ranson - ערכי חיזוי של 38% ו-28%, בהתאמה.
בשנים האחרונות משמש הסורק הממוחשב, בייחוד כשהצילום מבוצע בעזרת חומר ניגוד, אמצעי חשוב להדגמה אובייקטיבית של היקף הנמק באזור הלבלב ולאיתור מוקדם של סיבוכים מקומיים עקב התהליך הדלקתי.
Block וחבריו בדקו את יעילות הסורק הממוחשב, לעומת בדיקת על-שמע (אולטרה-סאונד) וניקוד על-שם Ranson, בחולי דלקת לבלב חדה שנותחו בסופו של דבר:
- בבדיקת סורק ממוחשב זוהו 85% מהחולים בדלקת לבלב חדה, כאשר היקף הנמק זוהה ב-72% מהחולים עם נמק מוקדי ו-67% מאלה עם נמק מפושט.
- באולטרה-סאונד, ב-24% מהמקרים היתה הבדיקה בלתי אבחנתית עקב כמות גדולה של גז במעי (נצפה בשליש מהחולים עם נמק נרחב). בסך הכול זוהו באולטרה-סאונד רק 56% מהמקרים.
- בדירוג לפי Ranson עלה הניקוד עם היקף הנמק, אך היה מגוון קליני משמעותי: מקרב החולים בדלקת אינטרסטיציאלית חדה סווגו 44% כלוקים בדלקת קשה (3 נקודות ומעלה), מאידך, 39% מכלל החולים בדלקת לבלב חדה ו-17% מאלה עם נמק מפושט סווגו כלוקים בדלקת לבלב קלה (עד 2 נקודות). יש לציין, שלא היתה תמותה בחולים עם 2 נקודות ומטה, ואילו באלה עם 3 נקודות ומעלה הגיע שיעור התמותה כדי 11%.
דלקת לבלב נמקית מתפתחת בכ-20% מאלה שאובחנו כלוקים בדלקת לבלב קשה שיש בהם יותר מ-3 קריטריונים של Ranson או יותר מ-5 קריטריונים של Apache II. אין ספק שטומוגרפיה ממוחשבת לאחר הזרקת כמות גדולה של חומר ניגוד לווריד היא האמצעי היעיל ביותר לאבחון מוקדם של הנמק. אזורי לבלב שאינם נצבעים בחומר הניגוד נחשבים נמקיים. ממדי הנמק מוערכים לפי היחס שבין האזור שלא נצבע לבין זה שבו אספקת הדם תקינה. אבחון תהליך נמקי בלבלב מעורר כמה שאלות: האם התהליך מזוהם? האם דרוש ניתוח, ואם כן מתי ואיזה?
הזדהמות התהליך הנמקי בלבלב או בסביבתו, בלא ניקוז, מסתיימת תמיד במות החולה. לכן הזדהמות היא הוריה מוחלטת לניתוח. אבחנה מבדלת בין נמק עקר (סטרילי) לנמק מזוהם אינה אפשרית, ולכן דרושים אמצעי אבחנה נוספים. בועות גז הנראות בטומוגרפיה מעידות על זיהום ונצפות ב-30% מהחולים. אם לא נראו בועות יש לבצע דיקור מחטי מונחה על-ידי טומוגרפיה ממוחשבת, ולשאוב חומר מהנמק למשטח ישיר ולתרבית. נוכחות חיידקים היא עדות לזיהום ובבחינת הוריה לטיפול.
בעבודה פרוספקטיבית בחולים הלוקים בדלקת לבלב חדה שנותחו, מצאו Beger וחבריו חיידקי מעיים בתרבית מחומר נמקי ונוזל מיימת ב-39% מהחולים. שיעור הזיהום היה 24% בתוך 7 ימים מתחילת המחלה, ועלה עד 71% בשבוע השלישי. ניקוד Ranson ושיעור התמותה היו גבוהים יותר בחולים הלוקים בזיהום חיידקי ממוקם (4.5 נקודות ו-38%, לעומת 3.5 נקודות ו-8.7%). דיקור מחטי בהנחיית הסורק הממוחשב של מצבורי נוזל סביב הלבלב הביא לקביעת אבחנה נכונה של קיום זיהום ב-94% מהחולים בלא סיבוך כלשהו.
נמק שאינו מזוהם מעורר לבטים לגבי הטיפול. שכן הנמק עלול אמנם להזדהם, אך לחלופין עשוי להיספג עצמונית, ולכן יש הממליצים בשלב זה לכרות את הנמק, ויש הגורסים שיש להמשיך בטיפול השמרני, כל עוד לא אובחן זיהום בנמק. הגישה הניתוחית לא הצביעה על השפעה חיובית על מהלך המחלה, והיא כרוכה בשיעורי תחלואה ותמותה גבוהים. שביל הזהב בין שתי גישות אלו הוא מעקב שמרני בחולים שבהם תמונה קלינית סוערת "אלחית", מעקב המסתייע בניקורים חוזרים של הלבלב בהנחיית טומוגרפיה ממוחשבת. אם התרביות מהדיקורים הן חיוביות - כלומר הופיע זיהום הנמק - יש לנתח.
בחולים שבהם התהליך הדלקתי דעך בטיפול שמרני ומצבם משתפר, עלולות עדיין להתפתח מורסות בלבלב במוקדים מקומיים של נמק שלא נספגו. מורסות אלה שכיחות יותר בשבוע הרביעי של דלקת הלבלב. האבחנה נעשית על-ידי טומוגרפיה ממוחשבת, ואם יש מורסה, היא מחייבת ניתוח.
בבדיקות התאמה בין רמות חלבון מגיב עם סי (C-reactive protein - CRP) בנסיוב, בהשוואה לרמות פוספוליפאז A2 בנסיוב וניקוד Ranson, נמצא יחס ישר בין היקף העלייה ברמת CRP (כבר ביום השני לאשפוז) לרמת פוספוליפז A2 ולניקוד Ranson גבוהים. כמו-כן נמצא הבדל משמעותי סטטיסטית בין רמות CRP בחולי דלקת לבלב חדה קשה לחולים בדלקת לבלב חדה קלה.
סיבוכים מקומיים של דלקת לבלב
דלקת הלבלב עלולה לגרום כמה סיבוכים מקומיים, מלבד הסיבוכים במערכות האחרות שכבר הוזכרו. כיסית מדומה (פסאודוציסטה) של הלבלב, המתבטאת בהופעת גוש בבטן ההולך וגדל. הפסאודוציסטה עלולה להזדהם ולהיהפך למורסה לבלבית, שהיא סיבוך חמור, הכרוך בשיעורי תמותה גבוהים. מורסה לבלבית מתבטאת בחום גבוה, בצמרמורות, בכאבי בטן ובגוש בטני. התנקבות של הכיסית (ציסטה) לחלל הצפק או לאיברים שכנים גורמת למיימת לבלבית או לנצורים באיברים שכנים, שהם מקור נוסף להזדהמות הכיסית. הכיסית עלולה לגרום נצורים בעור (נצור לבלבי), שלרוב אינם נסגרים. כמו-כן היא עלולה לגרום לחסימת דרכי המרה, לצהבת חסימתית, לחסימת המעי, או לדימומים קשים שיבואו לידי ביטוי בדימומים דרך מערכת העיכול או המוביליה (Hemobilia).
סיבוכים נמקיים או זיהומים של דלקת לבלב חדה אינם שכיחים ומתפתחים רק ב-15%-5% מהחולים. בדיווחים בעבר צוינו שיעורי תמותה של 80%-5%, המעידים שסיבוכים אלה הם קשת רב-גונית של מחלות. הסיווג המקובל כיום לסיבוכי הדלקת החדה הוא:
- נמק הלבלב (Pancreatic necrosis).
- נמק סביב הלבלב (Peripancreatic necrosis).
- נמק לבלבי מזוהם (Infected pancreatic necrosis).
- מורסה בלבלב (Pancreatic abscess).
- כיסית לבלב מדומה מזוהמת (Infected pancreatic pseudocyst).
סיבוכים אלה עלולים להתפתח לאחר התקפי דלקת לבלב חדה מסיבה כלשהי. התבטאותם הקלינית אינה ייחודית וכוללת "אי- החלמה" מההתקף החד וסימנים מערכתיים של אלח-דם, ולפיכך אינה מאפשרת אבחנה ברורה בלא פעולות אבחנתיות נוספות.
מהלך
שלב הדלקת החדה: מאופיין בבצקת ובנפיחות של הלבלב והרקמות שסביבו. ההסתמנות הקלינית נגרמת על-ידי שחרור חומרים מתווכים ואזואקטיביים, המצויים בתפליט החום-כהה המלווה דלקת לבלב קשה. ההתבטאות המערכתית של המחלה תלויה בעוצמת הדלקת ובכמות המתווכים הנכנסים לזרם הדם וגורמים נזק רקמתי באזורים מרוחקים.
שלב הנמק: מתרחש בדרך-כלל בסוף השבוע הראשון ובשבוע השני למחלה. התהליך הנמקי עלול לפגוע בלבלב או בסביבתו והתפשטותו ברקמות מזורזת על-ידי אנזימי לבלב מעכלי חלבונים. חומרת מצב החולה והפרוגנוזה תלויה בכמות הרקמה הנמקית, ובמידת התפשטותה, וגם בשאלה אם מתפתח זיהום משני. בשלב זה עלולות להיווצר כיסיות לבלב חדות.
שלב הזיהום: בשלב זה נמצא זיהום המתפשט ברקמה הנמקית. ההסתברות הגבוהה ביותר למצוא זיהום היא בשבוע השלישי למחלה. מקור הזיהום אינו ברור, אך קרוב לוודאי שמדובר בהיעתקות של חיידקים מהמעי הדק או מהכרכשת. זיהום הרקמה הנמקית גורם להצטברות נוזל מזוהם סביב הלבלב ולהתפשטות הזיהום. ההסתמנות הקלינית בשלב זה תלויה בשילוב המצב הזיהומי עם המשך התהליך הנמקי, הכרוכים בשחרור מתווכים. בחולים בלא זיהום עלולים להתפתח זיזי חום גבוה וריבוי תאי דם לבנים (לויקוציטוזיס), ואילו בחולים שיש בהם זיהום ייתכן שכמעט לא יופיעו סימני אלח.
בחולים שבהם הנמק לא הזדהם ולא נזקקו לניתוח יחולו נסיגה של התהליך בשלב ההבראה וספיגה של הרקמות הנמקיות. זה השלב שבו החולים עלולים לפתח מורסה לבלבית במוקדי נמק גדולים המזדהמים, בעוד שבשאר הלבלב התהליך הדלקתי דועך. מקצת החולים יפתחו בשלב זה כיסיות בלבלב, שחלקן עלול להזדהם.
טיפול
דלקת לבלב היא מחלה שפירה יחסית, החולפת מאליה, במרבית החולים, אם היא מלווה בטיפול תומך:
- החזר מתאים של נוזלים לגוף על רקע איבוד הנוזלים הרב, וצירוף שחרור החומרים הוואזואקטיביים מהלבלב הפגוע. ההחזר חייב להיות מנוטר באמצעי בקרה יעילים, כגון מדידת לחצים בווריד מרכזי או באמצעות צנתר סוואן-גנץ (תלוי במצב החולה), על-ידי תפוקת השתן והמטוקריט
- יש להקפיד על טיפול תומך נשימתי, שכן כ-20% מהלוקים בדלקת לבלב חדה מפתחים אי-ספיקה נשימתית חדה (ARDS)
- יש לעקוב בקפדנות אחר מאזן האלקטרוליטים ואחר מאזן חומצה-בסיס ולתקן בהתאם
- הכאב עלול להיות מרכיב חשוב בתמונה הקלינית של החולה בדלקת הלבלב, ואף לגרום להחמרה במצוקה הנשימתית. יש להביא בחשבון שאופיאטים עלולים לגרום להתכווצות הסוגר על-שם Oddi ולהעלות את הלחץ התוך-מרתי-לבלבי. אחד הפתרונות הוא הרדמה אפידורלית או חסם לעצבים הספלנכניים
- הקלת הכאב מושגת על-ידי:
- שיכוך כאבים או נרקוטיקה, כמו Pethidine
- מתן אינסולין וגלוקוז המקלים על הכאבים העזים שסובלים הלוקים בדלקת לבלב חריפה.
- בחולים בדלקת לבלב קשה יש לטפל בהזנת-על בעקבות הצום הממושך.
- הפסקת תזונה דרך הפה, כדי להקטין את הגירוי להפרשת הלבלב
- יש הממליצים להחדיר זונדה בכל חולה הלוקה בדלקת לבלב, כדי לנקז את הפרשות הקיבה ולהקטין את גירוי הלבלב. ואולם יש עבודות מבוקרות, שלא עלה בידן להוכיח את יעילות הזונדה
- יש הטוענים שמתן TPN מפחית את הפרשת הלבלב, מקל על הדלקת ומשפר את המצב התזונתי של החולה במצב הכרוני
- השימוש בתרופות אנטיכולינרגיות, כמו Atropine, לא הוכח כיעיל
- Cimetidine, שאמור להפחית את הפרשת הקיבה והחומצה, צריך היה, תיאורטית, להקל על התקפי דלקת הלבלב. אולם בעבודות מבוקרות הוכח, שה-Cimetidine אינו פועל כפי שצפינו תיאורטית. עבודה אחת מראה שההיפר-עמילאזמיה מתמשכת יותר בחולים שטופלו ב-Cimetidine. תיאורטית, הטיפול במעכבי טריפסין המשפעלים את הקליקראין ומשחררים ממנו חלבון ואזואקטיבי צריך להפחית מחומרת דלקת הלבלב בחולים אלה. תכשיר כזה הוא Aprotinin (Trasylol). אמנם לא הוכח של-Aprotinin יש השפעה על מהלך דלקת הלבלב, אך השפעתו היא כנראה השפעה מונעת, כשהוא ניתן לפני פרוץ דלקת הלבלב
- הורמונים שונים מעכבים את הפרשת הלבלב, ומבחינה תיאורטית הם בעלי פוטנציאל בטיפול בחולי דלקת הלבלב. הורמונים כמו גלוקגון וקלציטונין נוסו בלא הצלחה מרובה. לעומת זאת, סומטוסטטין (Somatostatin) נוסה בחולי דלקת הלבלב והתוצאות טובות
- בחולים בהלם הוכח שה-Dopamine מונע אי-ספיקה כלייתית
- טיפול מנע אנטיביוטי בחולי דלקת לבלב שנוי במחלוקת. נהוג לתתו בייחוד בחולים בדלקת לבלב קשה או בחולים הלוקים בחום
- דיאליזה צפקית הוכחה כיעילה בחולים קשים והביאה להארכת חיים, להקטנת תמותה ולהקלה בתסמינים הקליניים
שטיפת הצפק: Bradey וחבריו תיארו בסקירת ספרות עולמית ב-1982 הישרדות של 70% מהחולים בדלקת לבלב קשה שבוצעה בהם שטיפה, בהשוואה לתמותה של 80%-70% מהחולים באותה מחלה שלא קיבלו טיפול זה. בעבודתם של Ranson וחבריו לא נמצאו הבדלים בהישרדות הכוללת, אם כי היתה ירידה בולטת בתמותה המוקדמת עקב אי-ספיקת ריאות ולב בקבוצת החולים שבוצעה בהם שטיפה.
Cooper וחבריו בדקו בעבודה רב-מרכזית פרוספקטיבית אקראית את יעילות השטיפה הצפקית בחולי דלקת לבלב קשה, ולא העלו הבדלים בין שתי הקבוצות לגבי משך ההישרדות, שכיחות התפתחותן של כיסיות מדומות, מורסות או סיבוכים אחרים. התמותה בשתי הקבוצות היתה דומה: 28%-27%, והמחברים הסיקו, כי הפרוגנוזה בדלקת לבלב קשה אינה מושפעת מהשטיפה. ייתכן שהסיבה לחוסר הצלחת השטיפה היא, בין השאר, חוסר השפעתה על הרקמה הנמקית, על האזורים המזוהמים או על מצבורי הנוזל האחור-צפקי, המכילים חומרים רעלניים ואזואקטיביים.
טיפול כירורגי
מקצת החולים יזדקקו לטיפול כירורגי בדלקת הלבלב.
- ההוריות לטיפול כירורגי הן
- דלקת דוהרת (פולמיננטית), שלא מגיבה לטיפול בתוך 48 שעות.
- אם יש ספק באבחנה של דלקת לבלב ראשונית, ויש לשלול תהליך חריף בבטן הדורש טיפול כירורגי.
- התקפים חוזרים, שלא מגיבים לטיפול שמרני.
- תרבית חיובית מרקמות הלבלב שנלקחה בהנחיית CT.
- סימני לחץ וחסימה של מערכת העיכול.
- מורסה לבלבית.
- צהבת חסימתית מחמירה.
טיפול ניתוחי: ניקוז מלעורי מתאים רק בחולים שבהם יש הצטברויות נוזליות או מוגלתיות, כגון בחולים בעלי כיסיות לבלביות או מורסות קטנות ממוקמות המתפתחות בשלביה המאוחרים של המחלה.
עקרונית ניתוח נועד לסלק את כל הרקמה הנמקית. הגישה אל אזור הנמק אפשרית דרך חלל הצפק או החלל האחור-צפקי. יש הסבורים, כי אפשר ועדיף לגשת אל הלבלב ישירות דרך החלק האחור-צפקי באמצעות חתך מותני. גישה זו מצמצמת את חשיפת חלל הבטן לזיהומים ואת סיבוכי הפצע. חסרונותיה הם שיעור גבוה יחסית של נצורי הכרכשת עקב חבלה בה, ודימומים אחור-צפקיים. גישה זו מקשה על סיקור וניקוז מדוקדק של כל האזור הנמקי, ואין אפשרות לטפל באמצעותה במצבים נלווים, לכן הגישה המועדפת היא הגישה הקדמית, דרך חתך רוחבי ארוך בצפק. בגישה האחור-צפקית עדיף להשתמש בחולים שבהם התהליכים ממוקמים באזור זנב הלבלב. לניתוח כמה מטרות:
- לסלק את התהליך הנמקי.
- לנקז את התוצרים הרעילים.
- למנוע פגיעה באיברים חיוניים.
- למנוע הצטברות חוזרת של החומר הנמקי.
- הגישות העיקריות לניתוח הן
- הטריה וניקוז נרחב של אזור הלבלב. ניקוזים חוזרים לפי הצורך, הכוללים לעתים שטיפות של מיטת הלבלב דרך צינורות המוחדרים למקום בזמן הניתוח.
- גישה פתוחה תוקפנית, הכוללת סילוק הרקמה הנמקית, אי-סגירת דופן הבטן וניתוחים חוזרים מתוכננים לסילוק החומר הנמקי (ר' הפרק "טיפול בדלקת צפק חדה"). גישה זו כרוכה בתחלואה גבוהה יותר, הכוללת דימומים, נצורי כרכשת וצורך בשחזור קיר הבטן. עם זאת, מדובר בגישה שהפחיתה באורח ניכר את התמותה ממחלה קשה זו.
- גישות הכוללות כריתות לבלב בשלב החד. גישות אלו תוארו בספרות בתוצאות משתנות:
- אחת השיטות המוקדמות היתה כריתה שלמה או תת-שלמה של הלבלב. Alexander וחבריו. בכל החולים שנותחו ועברו כריתת לבלב וקיבלו 6 נקודות לפחות בשיטת ניקוד Ranson; התמותה בהם היתה בשיעור 60%. חילקו את חומרת דלקת הלבלב לפי התצפיות בניתוח. הם הגדירו:
- דרגה 0 - מצבים שבהם יש רק בצקת של הלבלב, ומומלץ על פתיחת קופסית (קפסולה) הלבלב וניקוז אזור הלבלב.
- דרגה 1 - מצבים שבהם יש נמק מקומי או חלקי, ומומלץ על ניקוז אזור הלבלב ועל כריתת הרקמה הנמקית, או כריתה חלקית של הלבלב.
- דרגה 3 - מצבים שבהם הנמק מפושט או יש קרע של צינור הלבלב, ומומלץ לכרות את הלבלב.
- אחת השיטות המוקדמות היתה כריתה שלמה או תת-שלמה של הלבלב. Alexander וחבריו. בכל החולים שנותחו ועברו כריתת לבלב וקיבלו 6 נקודות לפחות בשיטת ניקוד Ranson; התמותה בהם היתה בשיעור 60%. חילקו את חומרת דלקת הלבלב לפי התצפיות בניתוח. הם הגדירו:
יש מחברים הממליצים על כריתה שלמה של הלבלב, כטיפול בלוקים בנמק של יותר מ-75% מהלבלב. התמותה המדווחת בחולים שאותרו בהם 8-7 גורמים פרוגנוסטיים היא בשיעור 50%, לעומת 90% בחולים שאינם מטופלים כירורגית.
- Hollander וחבריו ניתחו חולים בדלקת לבלב נמקית שאירעו בהם החמרה קלינית ואלח-דם. סוג הניתוח נקבע לפי מיקום הנמק (זנב, גוף) וזאת עד כדי ביצוע ניתוח וויפל (Whipple surgery או Pancreaticoduodenectomy) קריבנית. שיעור התמותה בסדרה זו נע בין 30% ל-60%.
- Kivilaakso וחבריו ביצעו כריתת לבלב כמעט-שלמה או תת-שלמה בחולים שבהם נצפתה הידרדרות קלינית. בכל החולים בוצעו גם הפגת לחץ של דרכי המרה בעזרת צינור-T וניקוז של אזור הלבלב. שיעור התמותה היה 36%.
- בתחילת שנות ה-70 הציע Lawson את שיטת הצינור המשולש (Triple tube) או הטריפלאוסטומיה (Tripleostomy), שכללה פיום קיבה (גסטרוסטומיה), פיום כיס מרה (כולציסטוסטומיה) ופיום המעי הריק (ג'ג'ונוסטומיה). מחברים אחרים, שבדקו לאחר מכן את יעילות השיטה, מצאו זיקה לסיבוכים אחר-ניתוחיים רבים, לצורך בניתוח חוזר ב-35% מהחולים ושיעור תמותה של 55%. המחברים ציינו לעומת זאת, כי בחולים שבהם בוצעה גם הטריה מפושטת, פחת שיעור התמותה ל-33%.
בניתוח יש לפתוח את רצועת הקיבה והמעי הגס (הליגמנט הגסטרוקולי - Gastrocolic ligament) ולחשוף את הלבלב. בחולים שבהם אובחנו עד 4 פקטורים פרוגנוסטיים לפי Ranson, די בביצוע ניקוז אזור הלבלב, ובהחדרת נקזים בתוך כך לאזור הראש והזנב. יש הממליצים להוסיף לכך אף שטיפה צפקית, בייחוד אם מספר הגורמים הפרוגנוסטיים גדול מ-6-5.
ניקוז דרכי המרה מומלץ בחולים שנמצאו בהם אבנים בדרכי המרה, צינור מרה משותף (Common bile duct) מורחב או היצרות הסוגר על-שם Oddi. יש הממליצים לנקז את דרכי המרה בכל החולים. שביל הזהב בין שתי גישות אלה הוא צילום דרכי מרה (כולאנגיוגרפיה) תוך-ניתוחית בכל החולים, והחלטה אם לפתוח את צינור המרה המשותף על-פי המצב. יש הממליצים להכניס נקז-T בכל חולה שיש בו אבנים בכיס המרה.
במגוון גישות אלו יש הממליצים על גישה שמרנית בכל החולים. בחולים שבהם 3 גורמים לפחות הוא ממליץ להוסיף גם שטיפה צפקית והזנת-על. בחולים שמצבם קשה במיוחד הוא ממליץ על ניקוז נרחב של אזור הלבלב.
השאלה הקשה היא, מהו העתוי הטוב ביותר להתערבות כירורגית. גם כאן יש מגוון של דעות. יש הטוענים שאין להתערב בשלב מוקדם, ולעומתם טוענים אחרים, שיש להתערב בתוך 48 שעות, אם מצבו של החולה מחמיר. הדעה הרווחת כיום היא שדלקת לבלב מרתית מחייבת התערבות בשלב מוקדם של המחלה או מיד עם חלוף התסמינים הקליניים.
בחולים שנותחו עקב הוריות אחרות ונמצאה דלקת לבלב בזמן הניתוח, יש להשאיר נקזים במיטת הלבלב, ואם יש אבנים בדרכי המרה, לנקז גם את דרכי המרה ולסגור את הבטן. בדרך כלל ניתוח בחולים אלה אינו מעלה את שיעורי התמותה והתחלואה בהם.
תוצאותיהן של הגישות הניתוחיות השונות היו כלהלן:
| תהליך ניתוחי | שיעורי תמותה |
| כריתה + ניקוז חלקי | 12.5% |
| סילוק הנמק + השקה בין הלבלב למעי הריק | 11.4% |
| סילוק הנמק + שטיפת צפק | 28% |
| סילוק הנמק + שטיפה מקומית | 6% |
שיטה זו נועדה בעיקרה לסלק את התוצרים הרעלניים המשתחררים בעקבות התהליך הדלקתי-עיכולי. הדעות חלוקות לגבי היעילות שבשטיפת הצפק כטיפול בלעדי בדלקת הנמקית של הלבלב. הספרות מצביעה שהפרוגנוזה בחולים אלו אינה מושפעת מהשטיפה.
ראו גם
- לנושא הקודם: הטרוטופיה לבלבית - Heterotopic pancreas
- לנושא הבא: כיסית מדומה של הלבלב - Pancreatic pseudocyst
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של כיס המרה ודרכי המרה
- לפרק הבא: כירורגיה של הכבד
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק