לימפומה של הקיבה - היבטים כירורגיים - Gastric lymphoma - surgical aspects
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של הקיבה והתריסריון | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן קיבה
כ-4.5% מכלל גידולי הקיבה הם לימפומה של הקיבה, ו-60% מכלל הסרקומות של הקיבה. לימפומות הקיבה ניתנות לחלוקה לשתי קבוצות:
- לימפומה ראשונית, שמקורה בקיבה בלא עדות למחלה מערכתית
- לימפומה משנית שהיא חלק מהתמונה של מחלה מערכתית
האנטרום הוא המקום השכיח למציאת לימפומות, אם כי השאת יכולה להיות מפושטת ולפגוע בכל הקיבה. הלימפומה יכולה להתפשט לעבר התריסריון או הוושט. השאת היא סוב-מוקוזית, ולכן עלולה להגיע לממדים גדולים לפני שאובחנה. כמחצית מהשאתות מאובחנות כשקוטרן גדול מ-7 ס"מ. השאת יכולה להיות דיפוזית, נודולרית, מולטיפוקלית או שאת יחידה. בעת האבחנה, בחולים רבים בלוטות הלימפה המקומיות כבר נגועות.
החלוקה ההיסטולוגית של רפפורט ללימפומות היא:
- שאת לימפוציטרית שיכולה להיות בעלת התמיינות טובה או גרועה, דיפוזית או מוקדית
- שאת היסטיוציטרית דיפוזית או מקומית
- שאת בלא התמיינות
- שאת מתאים מעורבים
- לימפומה על שם בורקיט - Burkitt's lymphoma
- Mediteranean lymphoma
לפי הסיווג החדש הבינלאומי, החלוקה היא לשאת המכילה תאים גדולים או קטנים, Cleaved או Noncleaved, Nodular או Diffused. מבחינה פרוגנוסטית יש קבוצות בעלות סיכון נמוך, בינוני וגבוה (Low, Intermediate, High) . הפרוגנוזה הטובה ביותר היא בחולים שבהם מאובחנים התאים הקטנים בצורה הנודולרית.
מלבד Grade יש גם להתחשב ב- stage שבו מצויה המחלה. ל- stage השפעה ברורה על הפרוגנוזה. מכיוון שהלימפומה הזו אינה מחלה של בלוטות הלימפה, הסימון שלה הוא (Extranodal=E). נהוג לחלק את המחלה ל-4 דרגות:
- דרגה IE - המחלה ממוקמת בקיבה, בלא בלוטות נגועות
- דרגה IIE - המחלה מצויה בקיבה ובבלוטות הלימפה המקומיות בצד הסרעפת
- דרגה IIIE - הקיבה ובלוטות הלימפה המקומיות והאזוריות נגועות משני צדי הסרעפת, או שהמחלה מלווה בנגיעות של הטחול
- דרגה IVE - המחלה מפושטת ומערכתית.
הפרוגנוזה טובה בדרגות II- I וגרועה בדרגות IV- ו-III.
תסמינים קליניים
התסמינים הקליניים אינם סגוליים, וכוללים כאבי בטן, ירידה במשקל, חוסר תיאבון, בחילה, הקאות ודיספגיה. רוב הנפגעים הם גברים בעשור ה-6-5 לחייהם.
במקצת החולים נמוש בבדיקה גוש בבטן, לעתים רגיש, בלא סימנים לגירוי צפקי, אלא אם כן התרחשה התנקבות חופשית של השאת. במחלה המערכתית אפשר למשש את הכבד, והטחול ובלוטות לימפה מוגדלות.
אבחנה
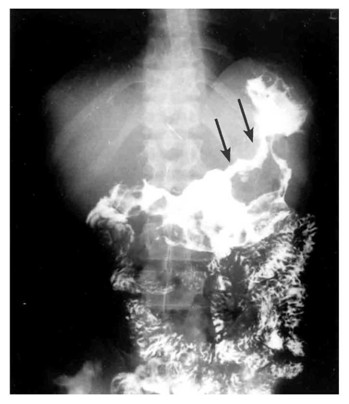
תמונת הדם ותפקודי הקיבה אינם מוסיפים לאבחנה. בבליעת בריום ניתן לראות תמונה הדומה לכיב, או שאת של הקיבה והתעבות של קפלי הרירית (תצלום 29.3).
באנדוסקופיה ייתכן שתיראה פתולוגיה בקיבה, אבל רק לעתים רחוקות אפשר לעמוד על טיבה ההיסטולוגי, מכיוון שהשאת היא סוב-מוקוזלית. גם הציטולוגיה אינה משפרת את שיעור האבחנות שלפני הניתוח. בזמן הניתוח אפשר לבצע משטחים מרקמה שהוצאה, לצבוע אותה ולקבל אבחנה היסטולוגית. בטומוגרפיה ממוחשבת של הבטן ניתן לראות התעבות של דופנות הקיבה, עם קפלים מעובים, התפשטות השאת לאיברים אחרים וכן הגדלה של בלוטות.
טיפול
טיפול כירורגי
מכיוון שקשה להבדיל במאקרו בין אדנוקרצינומה לבין לימפומה, ומכיוון שהטיפול הקרינתי והכימי המשלים מקנה תוצאות טובות יותר בלימפומה מאשר בקרצינומה, יש לנסות בכל מקרה להגיע לאבחנה מדויקת. במקרים שבהם ניכרת רק התעבות הדופן ולא נמוש גוש - יש ליטול ביופסיה מכל עובי שכבת הדופן.
בעבר, הטיפול הכירורגי היה העיקר בלימפומות של הקיבה. המנתחים ניסו לסלק את כל הנגע מהקיבה וביצעו כריתות נרחבות עד כריתה מלאה של הקיבה. ואולם במשך השנים התברר שטיפולים קרינתיים וכימיים הניבו תוצאות דומות, או אף טובות יותר מכריתה כירורגית בלבד, ולפיכך הם הפכו לטיפולי הבחירה, ואילו הכירורגיה הושארה למקרים שהסתבכו, כגון חסימת מוצא הקיבה על-ידי גוש הלימפומה, התנקבויות או מקרים שבהם אין דרך להגיע לאבחנה לפני הניתוח. במקרים אלה מתייחסים לנגע כאדנוקרצינומה של הקיבה ומטפלים בהתאם.
יש להימנע מלבצע כריתה שלמה של הקיבה בחולים הלוקים בלימפומה. אפשר לבצע כריתות ברקמה לא-בריאה ולאחר מכן להקרין את הקיבה ו\או לתת כימותרפיה. ב- PET-CT אפשר להדגים בלוטות חשודות למעורבות בגידול.
אם מנתחים, מבצעים כריתת קיבה חלקית בשוליים בריאים. לרוב ימצא המנתח שגם אזורים שנראו לו בריאים מלכתחילה מכילים למעשה תאי שאת.
במסגרת הטיפול הכירורגי בלימפומה (NHL) אין צורך לבצע כריתה רדיקלית של בלוטות הלימפה. מחקרים הראו שבכריתת האיבר הנגוע ובהקרנות אפשר להשיג אותן התוצאות, כמו בכריתת האיבר ובדיסקציה רדיקלית של בלוטות הלימפה.
במסגרת קביעת Stage של החולה אין כל צורך בכריתת הטחול. אין כל יתרון מבחינת הגישה, הטיפול וההיוותרות בחיים לחולים שבוצעה בהם כריתת טחול.
טיפול כימי וקרינתי
הטיפול המתוכנן תלוי בדרגה ובצורת התאים:
- דרגה I, II - הקרנות וכימותרפיה (CHOP או BACOP) ב-9 מחזורים, כל מחזור נמשך 4-3 שבועות. עם גמר הטיפול מפסיקים את מנת האחזקה. ההתערבות הכירורגית תלויה בגישת המטפלים. כריתה כירורגית נשמרת רק לחולים של סיבוכים.
- דרגות IV ,III - מתן כימותרפיה כפי שצוין. הקרנות בשלב זה ניתנות רק לחולים בעלי גוש גדול בקיבה שיש להקטינו. התערבות כירורגית מומלצת רק בסיבוכים.
פרוגנוזה
ב-50% מהחולים ויותר יימצאו בלוטות נגועות. שיעור ההיוותרות בחיים ל-5 שנים הוא 40% בכל הקבוצה. רוב החולים הלוקים בלימפומה של הקיבה ימותו או יסבלו מגרורות לאחר 10 שנים. הפרוגנוזה הטובה ביותר תהיה של חולים:
- בלא בלוטות לימפה נגועות.
- שטופלו בטיפול קרינתי וכימי.
- ושהסיווג ההיסטולוגי של תאי השאת הוא של תאים קטנים, Noncleaved ונודולרים.
MALT Lymphoma (Mucosal Associate Lymphoid Tissue)
לימפומה מסוג MALT או בשם אחר Extranodal marginal zone B cell lymphoma היא שאת המורכבת מתאי B קטנים, תאים מרגינלים, מונוציטים, לימפוציטים, אימונו בלסטים ותאי פלזמה. התסנין הזה ממוקם בגבול הפוליקל של הרקמה הלימפטית ופולש משם לתוכה.
כ-50% מלימפומות הקיבה הם שאתות מסוג ה-MALT. המחלה בדרך כלל פוגעת באוכלוסיה יחסית מבוגרת ויותר בנשים. חלק מהחולים לקו בעברם במחלה אוטואימונית כמו: מחלת שיוגרן, תירוידיטיס אוטואימונית (השימוטו) או בזיהום עם חיידק ההליקובקטר פילורי.
- טיפול
המחשבה שהאטיולוגיה של המחלה היא זיהומית הביאה לניסיונות טיפול באנטיביוטיקה בחולים עם הוכחה לנוכחות הליקובקטר פילורי בקיבה. התוצאות שהתפרסמו היו טובות. רוב החולים הראו נסיגה של הממצא בקיבה ובמעקב של שנה 70% מהם נשארו ללא גידול בקיבה. לכן, הטיפול המקובל כיום בחולים אלה הוא אנטיביוטי. בחולים שהגיבו בהעלמות השאת יש לעקוב על-ידי גסטרוסקופיות חוזרות לאחר שלושה חודשים וחצי שנה. בחולים שהגיבו חלקית יש לחזור על הטיפול האנטיביוטי לפני שעוברים לכירורגיה. בחולים ללא חיידקי הליקובקטר פילורי או אלה שלא הגיבו באופן מלא לטיפול האנטיביוטי החלופה הטיפולית היא מינון נמוך של קרינה. רוב החולים הללו יגיבו לקרינה בנסיגה מוחלטת של השאת. אלה שלא מגיבים יזדקקו לניתוח של כריתה חלקית או שלמה של הקיבה. טיפולים בכימותרפיה נשמרת למקרים של חזרת המחלה או במחלה נרחבת המערבת את בלוטות הלימפה.
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק