הבדלים בין גרסאות בדף "אבנים בדרכי המרה - Choledocholithiasis"
יאיר שוורץ (שיחה | תרומות) |
יאיר שוורץ (שיחה | תרומות) |
||
| שורה 195: | שורה 195: | ||
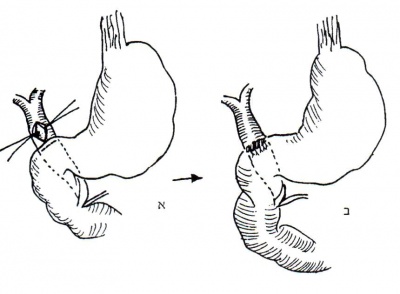
* ספינקטרוטומיה טרנסדואודנלית (Transduodenal spincterotomy) - לאחר פתיחת התריסריון, בחלקו השני, וזיהוי הפפילה, חותכים את הפפילה לאורכה ומוציאים את האבן. חסרונה של שיטה זו נעוץ בשכיחות הגבוהה של היצרות חוזרת כעבור תקופה קצרה יחסית (איור 14.8). | * ספינקטרוטומיה טרנסדואודנלית (Transduodenal spincterotomy) - לאחר פתיחת התריסריון, בחלקו השני, וזיהוי הפפילה, חותכים את הפפילה לאורכה ומוציאים את האבן. חסרונה של שיטה זו נעוץ בשכיחות הגבוהה של היצרות חוזרת כעבור תקופה קצרה יחסית (איור 14.8). | ||
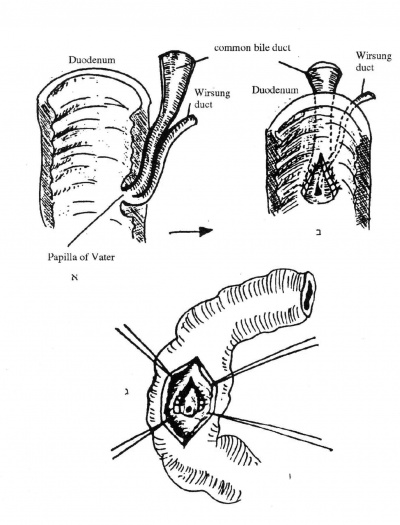
| − | [[קובץ: Choledocholithiasis148.jpg|ממוזער|מרכז|400px|איור 14.8: דואודנוטומיה וספינקטרוטומיה. א - מתאר את האנטומיה של הכפילה במראה צדדי ב - זיהוי הפפילה וחיתוכה. ג - מראה הפפילה בגמר הפעולה.]] | + | [[קובץ: Choledocholithiasis148.jpg|ממוזער|מרכז|400px|איור 14.8: דואודנוטומיה וספינקטרוטומיה. א - מתאר את האנטומיה של הכפילה במראה צדדי. ב - זיהוי הפפילה וחיתוכה. ג - מראה הפפילה בגמר הפעולה.]] |
* ספינקטרופלסטיקה טרנסדואודנלית (Transduodenal spincteroplasty) - הגישה היא כמו בספינקטרוטומיה, אלא שחיתוך הסוגר מתבצע בין שתי קלמות המוחדרות דרך הפפילה, ושולי החתך נתפרים. זו למעשה השקה כולדוכודואודנלית בגובה הפפילה. השקה זו מאפשרת ניקוז משופר של המרה ושליפת אבנים התקועות בפפילה (איור 15.8). | * ספינקטרופלסטיקה טרנסדואודנלית (Transduodenal spincteroplasty) - הגישה היא כמו בספינקטרוטומיה, אלא שחיתוך הסוגר מתבצע בין שתי קלמות המוחדרות דרך הפפילה, ושולי החתך נתפרים. זו למעשה השקה כולדוכודואודנלית בגובה הפפילה. השקה זו מאפשרת ניקוז משופר של המרה ושליפת אבנים התקועות בפפילה (איור 15.8). | ||
גרסה מ־19:08, 27 באוגוסט 2012
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של כיס המרה ודרכי המרה | |
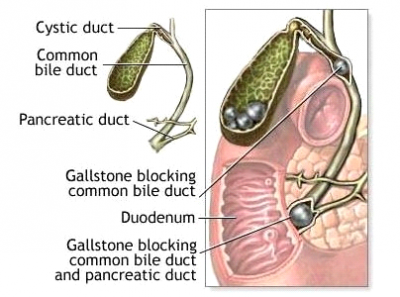
אבנים בדרכי המרה הן בדרך כלל תוצאה של יציאת אבנים מכיס המרה אל דרכי המרה. ל- 10-15% מהחולים שאותרו בהם אבנים בכיס המרה, יש גם אבנים בדרכי המרה (איור 12.8).
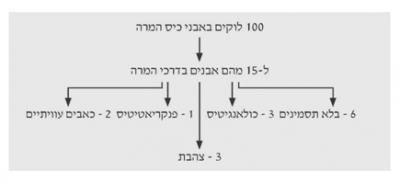
המחלה יכולה להיות אי-תסמינית או להתבטא בצהבת עולה. אם הצהבת מתמשכת, היא עלולה לגרום נזק לכבד, ועד שחמת משנית לחסימה זו. המהלך הטבעי של אבנים בדרכי המרה מתואר בתרשים 2.8.
תסמינים קליניים
בכ- 40% מהלוקים באבנים בדרכי המרה לא יהיו תסמינים הקשורים בדרכי המרה. האבנים מתגלות רק בכולאנגיוגרפיה תוך-ניתוחית.
החולים התסמיניים מתלוננים על כאבי בטן ועל תסמינים אחרים, אשר אינם שונים מאלה המתוארים באבני כיס המרה. הכאבים הם עוויתיים. כאבים קבועים נמצא בחולים שמחלתם מלווה בדלקת הלבלב או בכולנגיטיס. כאבי בטן קבועים המתרכזים ברום הבטן מאפיינים התקפי דלקת לבלב ביליארית הנובעים מנדידת האבן לפפילה.
כ- 20% מהחולים יפתחו צהבת קלינית המלווה בשתן כהה, בצואה בהירה (אכולית) ובגרד. תיתכן צהבת אנטרמיטנטית, ברמה קבועה או מתגברת. חום, צמרמורת וצהבת מאפיינים התקפי כולנגיטיס, השכיחים ב- 20% מהלוקים באבנים בדרכי המרה. הסימנים הקליניים הם רגישות בבטן, שעלולה להיות מלווה בסימני גירוי צפקי, בחולים הלוקים בכולנגיטיס או בדלקת חדה של הלבלב. הכבד בחולים אלה מוגדל ורגיש. אם המחלה מקורה בדלקת כרונית של כיס המרה, בדרך כלל אין אפשרות למשש את כיס המרה. זאת לעומת חולים שסיבת החסימה בהם היא שאת. במקרים אלה אופייני כיס מרה גדול, שאפשר למששו ושאינו רגיש (כיס מרה על-שם קורבזיה).
מעבדה
- בחולים הלוקים בצהבת ניתן למצוא:
- עלייה ברמות הבילירובין הישיר.
- עלייה של הפוספטאזה הבסיסית וערכי גמא-גלוטאמיל טרנספראזה (GGT).
- לעתים, עלייה קלה גם באנזימי הכבד כגון אספרטאט טרנסאמינאזה (SGOT) או אלנין טרנסאמינאזה (SGPT), אבל בדרך כלל ערכים גבוהים של אנזימים אלה מאפיינים דלקות של הכבד. בצהבת חסימתית קיים יחס תקין בין האלבומין לגלובולינים, ואילו בדלקת הכבד הגלובולינים מוגברים.
- ירידה בתפקודי הקרישה, המתבטאת בירידה בזמן פרותרומבין (PT) והזמן תרומבופלסטין חלקי (PTT), ירידה הנובעת מחוסר יצירת פרותרומבין, עקב הירידה בספיגת ויטמין K. ירידה זו בתפקודי הקרישה ניתנת לתיקון על-ידי מתן ויטמין K לווריד.
- רמות כולסטרול גבוהות; היחס בין הכולסטרול-אסטר לכולסטרול החופשי הוא תקין.
- רמות פוספוליפידים מוגברות. לעומת זאת, בפגיעה בכבד רמות הכולסטרול נמוכות; הכולסטרול החופשי מהווה את מרבית הכולסטרול בנסיוב, והפוספוליפידים נמוכים.
- בלוקים בכולנגיטיס ניתן לראות עלייה בספירה הלבנה, מלווה בעלייה באנזימי הכבד ובפוספטאזה הבסיסית.
- בלוקים בדלקת ביליארית של הלבלב תהיה עלייה ברמות העמילאזה (דיאסטזה), אבל היחס בין פינוי הקריאטינין לפינוי העמילאזה יהיה קטן מ- 5. ערכים הגבוהים מ- 5 מצביעים על מחלה ראשונית של הלבלב.
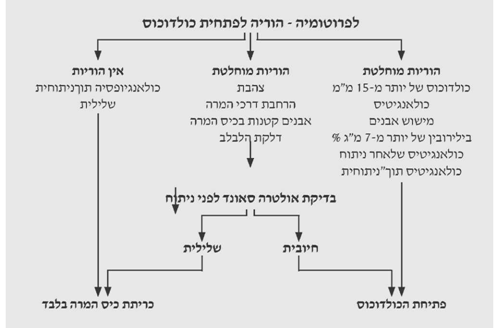
ההדמיה של דרכי המרה כוללת :
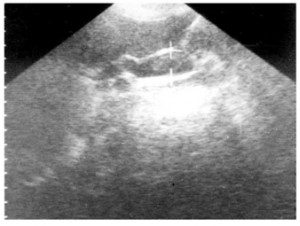
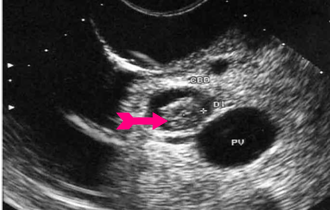
באולטרה-סאונד אפשר להדגים את דרכי המרה החוץ והתוך-כבדיות (תצלום 28.8).
| תצלום 28.8: סונר המראה הרחבה של דרכי המרה התוך כבדיות (מימין) וצינור המרה המשותף (משמאל). | |
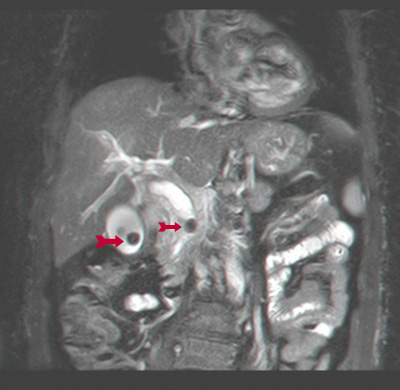
ה- MRCP היא בדיקה אמינה מאוד לגילוי פתולוגיות בדרכי המרה ואבני מרה (תצלום 29.8) והמהלך האנטומי של דרכי המרה.
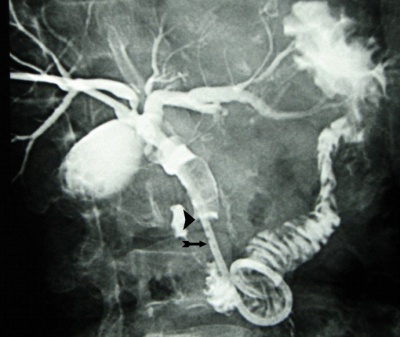
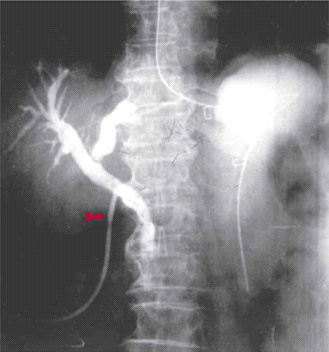
Endoscopic retrograde cholangio pancreatography (ERCP) בשיטה זו מחדירים אנדוסקופ דרך הפה לתריסריון, מזהים את הפפילה על-שם ואטר, ולתוכה מחדירים צנתר שדרכו מזריקים חומר ניגוד לדרכי המרה וללבלב. ההדגמה היא רנטגנית וניתן לראות בה הרחבה של דרכי המרה, אבנים בדרכי המרה (תצלום 30.8) ועוד.
| תצלום 30.8: הדגמת אבנים בדרכי המרה ב- ERCP (חיצים מצביעים על אבנים בדרכי המרה, חץ מקווקו על אבנים בכיס המרה). | |
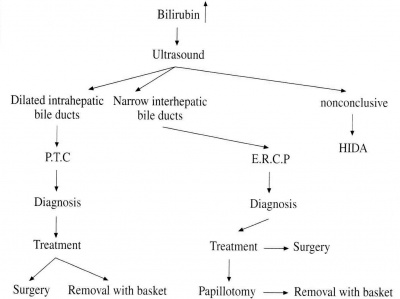
אם דרכי המרה התוך-כבדיות מורחבות, אפשר לבצע PTC או ERCP, כדי להדגים את העץ הביליארי. אם הן אינן מורחבות, מומלץ לבצע ERCP. בשתי בדיקות אלה אפשר להדגים תהליכים חסימתיים בצורה מהימנה ביותר. טכניקות אלה מאפשרות לטפל בחולים לאחר האבחנה.
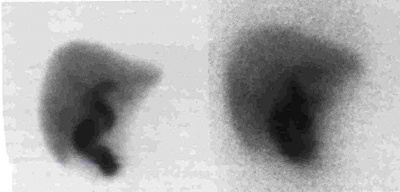
בדיקת עזר אחרת היא מיפוי דרכי המרה על-ידי Hida או Dipa. חומרים מסומנים אלה מופרשים דרך הכבד לדרכי המרה ולמערכת העיכול. בדרך כלל בתוך 15 דקות מההזרקה אפשר להדגים חומר בכבד, בכיס המרה ובמערכת העיכול. בצהבת חסימתית לא תיראה הפרשה למעי, או שתתגלה הפרשה קלושה לאחר יותר מ- 4 שעות מתחילת הבדיקה (תצלום 31.8).
בדיקה חשובה לאבחון אבנים בדרכי מרה היא האולטרה-סאונד האנדוסקופי (EUS) שאמינותה גבוהה מאוד (תצלום 32.8).
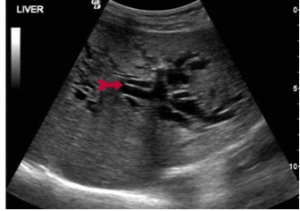
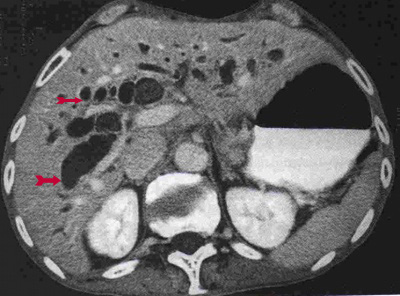
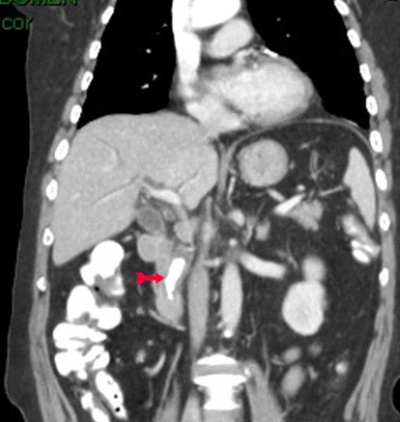
ב- CT המבוצע לחולים אלה במסגרת בירור כאבי בטן אפשר לראות הרחבה של דרכי המרה (תצלום 33.8) וכן אבנים בדרכי המרה (תצלום 34.8 ) למרות שאין זו בדיקת הבחירה לאבנים בדרכי המרה.
הגישה האבחנתית מסוכמת בתרשים 3.8:
אבחנה מבדלת
- בחולים המתלוננים על כאבים קוליקיים בלא צהבת, יש להביא בחשבון
- כאבים ממקור כלייתי.
- כאבים הקשורים במערכת העיכול.
- אי-ספיקת לב.
- דלקת לבלב.
- בחולים בצהבת יש לשלול
- דלקת כבד.
- שחמת הכבד.
- כולסטזיס תוך-כבדית.
- היצרויות של הכולדוכוס.
- שאתות בצינור המרה המשותף.
טיפול
טיפול שמרני
אבנים בדרכי המרה יש להוציא, ולא - יגרמו האבנים לתסמינים קליניים ב- 60% מהחולים.
הוצאת האבנים יכולה להתבצע דרך ERCP, PTC או בניתוח. העדיפות בכל מקרה היא לנסות להוציא את האבנים בטכניקה לא-כירורגית.
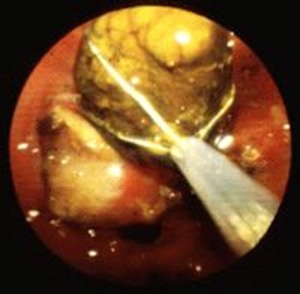
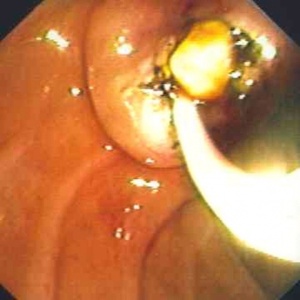
ב- ERCP אפשר להדגים את הכולדוכוס ואת האבן שבתוכו. אם מזהים את האבן, מבצעים פפילוטומיה להרחבת פתח הניקוז. מחדירים סל דרך תעלת האנדוסקופ, לוכדים את האבן ושולפים אותה החוצה. אם האבן גדולה, אפשר לשבור אותה בעזרת הסל ולהוציא את חלקיה (תמונה 3.8).
| תמונה 3.8: הוצאת אבנים דרך הפפילה על-שם ואטר ב-ERCP. | |
אם האבן תקועה וחוסמת, אפשר להעביר Stent מעל לאבן לניקוז המרה, ואז לתכנן את הוצאתה בתנאים טובים יותר (תצלום 35.8).
אפשר גם להשאיר צנתר נאזו-ביליארי, כלומר צנתר שקצהו האחד יושב בתוך הכולדוכוס וקצהו האחר עובר דרך מערכת העיכול ויוצא דרך האף, ודרכו לבצע שטיפות של הכולדוכוס בחומרים הממיסים אבנים.
ב- PTC לאחר שמעבירים צנתר לכולדוכוס ומזהים את האבן, מעבירים דרכו סל, לוכדים את האבן ודוחפים אותה דרך הפפילה לתריסריון, או להחדיר סטנט לדרכי המרה העוקף את האבן החוסמת.
בלוקים בכולנגיטיס חדה יש לבצע ERCP בדחיפות. אם פעולות אלה אינן עולות בהצלחה, והאבנים נותרות בדרכי המרה, יש להפנות את החולים לניתוח.
חולים שבהם הוצאו האבנים מדרכי המרה, אך יש להם גם אבנים בכיס המרה, יש להפנות לכריתת כיס המרה. כיס המרה הוא לרוב המאגר לאבנים שיחדרו לדרכי המרה. כדי למנוע זאת יש לכרות את כיס המרה. בחולים שבהם ניתוח כרוך בסיכון גבוה, או בגיל מבוגר מאוד, אפשר להימנע מכריתת כיס המרה ולהסתפק במעקב אחריהם.
טיפול ניתוחי
חולים המיועדים לניתוח דרכי המרה עקב אבנים בדרכי המרה, שאין אפשרות להוציאן בטכניקות שמרניות, והם לוקים בצהבת, יש להכין לניתוח על-ידי מתן ויטמין K, כדי לשפר את תפקודי הקרישה שלהם. חולים אלה עלולים לפתח אי-ספיקה כלייתית, מכיוון שהם נוטים לציחיון (דהידרציה) עוד לפני הניתוח. לכן יש לתקן את נפח הדם שלהם על-ידי מתן נוזלים, לעתים בעזרת ניטור על-ידי CVP. בחולים הלוקים בכולנגיטיס חריפה כוללת ההכנה לניתוח גם מתן אנטיביוטיקה רחבת טווח, בעיקר נגד חיידקים גרם שליליים ואנאירוביים. בכל החולים המועמדים לפתיחת הכולדוכוס יש לטפל טיפול מנע אנטיביוטי לפני הניתוח, עקב השכיחות הגבוהה של התהוות סיבוכים זיהומיים בחולים אלה.
החיידק השכיח ביותר בכיס המרה ובדרכי המרה הוא אישרכיה קולי (E. Coli). שאר החיידקים הם ברובם גרם שליליים ובעיקר פסאודומונס, קלבסיאלה, פרוטאוס וגם חיידקים אנאירוביים, בעיקר ה- Bactheroides Fragilis. לכן רצוי כיסוי אנטיביוטי שמשלב אנטיביוטיקה נגד חיידקים גרם שלילים ואנטיביוטיקה הפעילה נגד חיידקים אנאירובים. לחלופין, אפשר לתת אנטיביוטיקה אחת בעלת פעילות משולבת, כגון הדור השלישי של הצפלוספורינים או קוינולונים.
חולים הלוקים בכולנגיטיס, שאינם מגיבים לטיפול אנטיביוטי בתוך 48 שעות, יעברו ERCP להרחבת הפפילה על-שם ואטר וניקוי דרכי המרה. במידה ופעולה זו כשלה יש לנתח בדחיפות כדי לנקז את דרכי המרה. בחולים בעלי דלקת לבלב ביליארית עקב אבנים בדרכי המרה מומלץ טיפול שמרני במשך ימים אחדים, עד חלוף הדלקת, ואז לנתחם. יש הטוענים, שבחולים אלה, כדאי לחכות 6 שבועות מאז חלוף ההתקף ולנתחם אז. הוכח בכמה עבודות, שאין סיכון יתר בניתוח מוקדם של חולים הלוקים בדלקת לבלב ביליארית. עם זאת, מקצת החולים שלא נותחו מפתחים בתוך פרק זמן של 6 שבועות דלקת לבלב חוזרת, כולנגיטיס או צהבת. לכן, הגישה הגורסת ניתוח מוקדם מקובלת יותר כיום.
טיפול כירורגי
ב- 20-30% מהחולים המנותחים לכריתת כיס מרה יש הוריה לפתיחת הכולדוכוס. ב- 6% מהחולים שמבוצעת בהם כולאנגיוגרפיה תוך-ניתוחית נמצאות אבנים אי-תסמיניות בצינור המרה המשותף. שכיחות יתר של אבנים בדרכי המרה מדווחת בכמה קבוצות של חולים:
- ב- 97% מהלוקים בצהבת וכולנגיטיס.
- חולים בהם ממששים בזמן הניתוח אבנים בדרכי מרה.
- ב- 35% מהחולים בהם הכולדכוס רחב מ- 15 מ"מ.
- חולים הלוקים בכולנגיטיס לאחר ניתוח קודם בדרכי מרה.
בקבוצה זו קיימת הוריה מוחלטת לפתיחת כולדוכוס בניתוח.
הוריה יחסית קיימת בחולים שבהם:
- הייתה צהבת שחלפה.
- אבנים קטנות מאוד בכיס המרה.
- דלקת לבלב.
ב- 12% מחולים אלה מוצאים אבנים בדרכי המרה (תרשים 4.8).
יש גישות שונות להדגמת פתולוגיות בדרכי המרה בזמן ניתוח:
- כולאנגיוגרפיה תוך ניתוחית (Intraoperative cholangiography) הזרקת חומר ניגוד לכולדוכוס דרך צינור כיס המרה וצילום על שולחן הניתוח. החומר חייב להיות בריכוז של 35%.
- שיקוף דרכי המרה בניתוח: בשיטה זו אפשר להדגים את דרכי המרה על גבי צג בזמן הניתוח, לאחר הזרקת חומר ניגוד דרך צינור כיס המרה.
- בדיקת אולטרה-סאונד תוך-ניתוחית של דרכי המרה. שיטה זו נעשית מקובלת ביותר בשנים האחרונות.
הכניסה לבטן בחולים אלה היא דרך חתך אמצעי (Mid laparotomy), טרנסרקטלי ימני (Right transrectal), או סובקוסטלי (Subcostal) לפי Kocher. לאחר ביצוע סיור בטן מזהים את צינור כיס המרה ומבצעים דרכו צילום של דרכי המרה (תצלום 36.8).
בחולים שלגביהם חלה הוריה יחסית, או בלא הוריה לפתיחת הכולדוכוס, שבהם הצילום לא הדגים אבנים או הרחבה ניכרת של הכולדוכוס, אין צורך בפתיחתו וצריך לבצע רק כריתת כיס המרה.
בחולים שלגביהם ההוריה היא מוחלטת, או בחולים שבהם הכולאנגיוגרפיה התוך-ניתוחית העלתה ממצא המחשיד לאבן, לחסימה או להרחבה של הכולדוכוס ביותר מ- 15 מ"מ, יש לבצע את פתיחת הכולדוכוס לאחר כריתת כיס המרה.
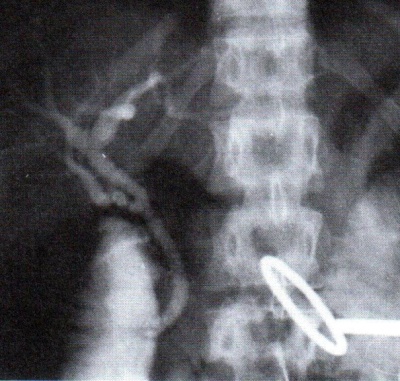
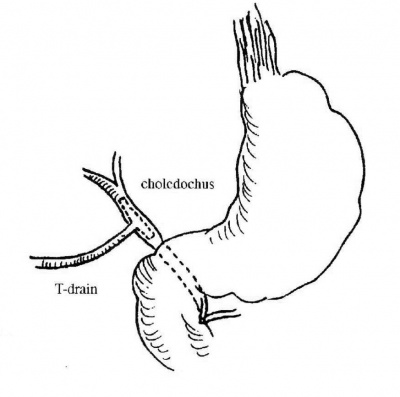
צינור המרה המשותף מזוהה בשולי הליגמנט ההפטוגסטרי לאחר פתיחתו בזמן ביצוע כריתת כיס המרה וקשירת צינור כיס המרה בסמוך לו. מנקים את הרקמות שמעל לקטע הכולדוכוס, בסמוך לכניסת צינור כיס המרה. רצוי שלא לנקות קטע גדול מהכולדוכוס, מכיוון שאז תיפגע אספקת הדם לצינור המרה המשותף, ועקב כך יופיעו לאחר מכן היצרויות של הכולדוכוס. לאחר פתיחת הכולדוכוס יש לנסות להוציא את האבנים בעזרת מלקחיים מיוחדים, ולאחר מכן לשטוף את הכולדוכוס בעזרת צנתרים מיוחדים. יש המשתמשים לניקוי הכולדוכוס גם בצנתר על-שם פוגרטי - צנתר שבקצהו בלון. הצנתר מועבר עד לפפילה, הבלון מנופח, והצנתר נמשך לעבר הפתח שבוצע בכולדוכוס. בשיטה זו אפשר להוציא אבנים קטנות מהכולדוכוס. ניקוי הכולדוכוס יבוצע הן לכיוון התריסריון והן לכיוון הכבד, כדי להסיר אבנים גם מצינורות הכבד הימני והשמאלי. לאחר ניקוי הכולדוכוס מכניסים נקז-T וסוגרים את פתח הכולדוכוס עליו. הכנסת הנקז-T נועדה לאפשר סגירה בטוחה של צינור המרה המשותף, שהוא צינור צר, ואפשר לחוסמו בקלות על-ידי תפר. לאחר הכנסת הנקז-T מבצעים צילום עם הזרקת חומר ניגוד דרך הנקז-T, כדי לקבוע את מיקומו ולוודא שלא נותרו אבנים בכולדוכוס (איור 13.8; תצלום 37.8).
יש מנתחים הגורסים שלא בכל מקרה יש להחדיר נקז-T. על פי תפישתם, כולדוכוס רחב מאוד אפשר לסגור על-ידי תפרים אחידים בלא נקז-T. זו גישה חדשנית שעדיין לא חדרה לשגרה בכירורגיה.
את הנקז-T אפשר לשלוף כעבור 8-10 ימים, לאחר ביצוע צילום חוזר דרכו, והדגמת העץ הביליארי והמעבר לתריסריון. אם אין הדגמה של ליקויים בעץ הביליארי, והמעבר לתריסריון חופשי, אפשר לשלוף את ה-נקז-T על-ידי משיכתו.
האנדוסקופיה התוך-ניתוחית, בעזרת הכולדוכוסקופ הגמיש, היא מכשיר נוסף העוזר באבחון פתולוגיות בדרכי המרה. בעזרת מכשיר זה אפשר לראות את התהליך החוסם, אבן או שאת, ואפשר ליטול ביופסיות מהשאת, או לשלוף את האבן בעזרת סל.
- אם האבן תקועה בפפילה, ואין דרך אחרת להוציאה, אפשר לבצע אחד מהניתוחים הבאים
- ספינקטרוטומיה טרנסדואודנלית (Transduodenal spincterotomy) - לאחר פתיחת התריסריון, בחלקו השני, וזיהוי הפפילה, חותכים את הפפילה לאורכה ומוציאים את האבן. חסרונה של שיטה זו נעוץ בשכיחות הגבוהה של היצרות חוזרת כעבור תקופה קצרה יחסית (איור 14.8).
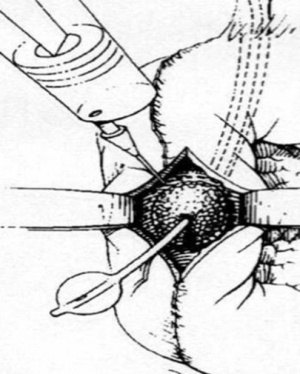
- ספינקטרופלסטיקה טרנסדואודנלית (Transduodenal spincteroplasty) - הגישה היא כמו בספינקטרוטומיה, אלא שחיתוך הסוגר מתבצע בין שתי קלמות המוחדרות דרך הפפילה, ושולי החתך נתפרים. זו למעשה השקה כולדוכודואודנלית בגובה הפפילה. השקה זו מאפשרת ניקוז משופר של המרה ושליפת אבנים התקועות בפפילה (איור 15.8).
| איור 15.8: דואודנוטומיה וספינקטרופלטטיקה: איור ימני- זיהוי הפפילה לאחר החדרת צנתר דרך צינור המרה. איור שמאלי - חיתוך הסוגר ותפירתו. | |
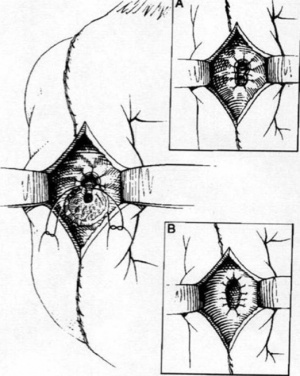
- כולדוכודואודנוסטומיה (choledochoduodenostomy) – השקה המתבצעת בין מרכז הכולדוכוס לבין חלקו השני של התריסריון. השקה זו, על רוחבה להיות כ- 2 ס"מ, כדי לאפשר ניקוז מרתי תקין (איור 15.8א'). אחד הסיבוכים של הכולדוכודואודנוסטומיה הוא תסמונת Stump המתבטאת בכולנגיטיס, העולה מקטע הכולדוכוס שאינו מנוקז.
- ההוריות לביצוע כולדכודאודנוסטומיה מסוכמות בטבלה 1.8
| 1. | כולדוכוס רחב עם אבן חוסמת בפפילה, שאין אפשרות להוציאה. אם הכולדוכוס אינו רחב, יש לבצע ספינקטרופלסטיקה. |
| 2. | אבנים חוזרות ראשוניות בדרכי המרה. |
| 3. | אין אפשרות להוציא אבנים מדרכי המרה בניתוח ראשוני. |
| 4. | ניתוח שלישי בדרכי המרה עקב אבנים מכל סוג שהוא. |
| 5. | בניתוח ראשון, כאשר הכולדוכוס מלא אבנים. |
| 6. | אבנים בדרכי המרה ופיברוזיס פפילרית. |
ראו גם
- לנושא הקודם: היפרפלסטיק כולאציסטוזות - Hyperplastic cholesystoses
- לנושא הבא: טיפול באבנים שנותרו בדרכי המרה - Management of retained stones in the biliary tract
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של התעלה האנלית
- לפרק הבא: כירורגיה של הלבלב
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק