הבדלים בין גרסאות בדף "סרטן ריאה - Lung Cancer"
| שורה 56: | שורה 56: | ||
הטיפול נקבע בהתאם לשלב המחלה ומשלב כירורגיה''',''' [[קרינה]], [[כימותרפיה]], [[אימונותרפיה]], טיפול ביולוגי מכוון מטרה ו[[טיפול פליאטיבי|טיפול תומך]] (Palliative care) לפי הצורך. במרבית המקרים (מלבד השלבים המוקדמים של המחלה בהם עיקר הטיפול הוא כירורגי או קרינתי הניתן לבדו), הטיפול בסרטן ריאה משלב שיטות טיפול שונות (Multi-modality treatment){{כ}}{{הערה|שם=הערה10|Postmus PE, Kerr KM, Oudkerk M, et al. Early and locally advanced non-small-cell lung cancer (NSCLC): ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017;28 Suppl 4:iv1-iv21. doi:10.1093/annonc/mdx222}}. | הטיפול נקבע בהתאם לשלב המחלה ומשלב כירורגיה''',''' [[קרינה]], [[כימותרפיה]], [[אימונותרפיה]], טיפול ביולוגי מכוון מטרה ו[[טיפול פליאטיבי|טיפול תומך]] (Palliative care) לפי הצורך. במרבית המקרים (מלבד השלבים המוקדמים של המחלה בהם עיקר הטיפול הוא כירורגי או קרינתי הניתן לבדו), הטיפול בסרטן ריאה משלב שיטות טיפול שונות (Multi-modality treatment){{כ}}{{הערה|שם=הערה10|Postmus PE, Kerr KM, Oudkerk M, et al. Early and locally advanced non-small-cell lung cancer (NSCLC): ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017;28 Suppl 4:iv1-iv21. doi:10.1093/annonc/mdx222}}. | ||
| − | |||
| − | |||
| − | |||
==גילוי מוקדם== | ==גילוי מוקדם== | ||
גרסה מ־12:03, 27 בספטמבר 2020
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| סרטן ריאה | ||
|---|---|---|
| Lung Cancer | ||
| ||
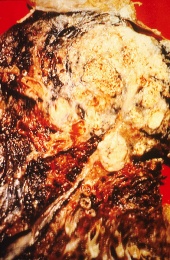
חתך רחבי של ריאת אדם; השטח הלבן באונה העליונה הוא סרטן, והאזורים השחורים הם שינויי צבע שנגרמו עקב עישון.
| ||
| ICD-10 | Chapter C 33. Chapter C 34. |
|
| ICD-9 | 162 | |
| MeSH | D002283 | |
| יוצר הערך | ד"ר מיה גוטפריד וד"ר דודניק אליזבטה | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן ריאה
אפידמיולוגיה וגורמי סיכון
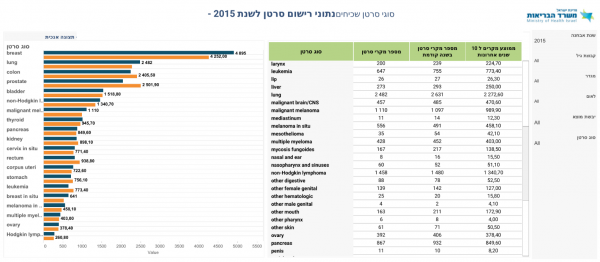
סרטן הריאה מהווה את אחד הגידולים הנפוצים ביותר בעולם. שיעור התחלואה בסרטן הריאה מצוי בעלייה מתמדת, וממאירות זו מהווה כיום את גורם התמותה המוביל מסרטן בקרב גברים ונשים כאחד. לפי הערכה סטטיסטית מבוססת על נתוני עבר, 228.820 אנשים יאובחנו עם סרטן ריאה בארצות הברית במהלך 2020 ו- 135.720 ימותו כתוצאה מהמחלה[1]. לפי נתוני הרישום הלאומי לסרטן, בישראל מאובחנים מדי שנה כ- 2500 מקרים חדשים של שאת ריאה[2].
קיימים מספר גורמי סיכון להתפתחות סרטן ריאות. העיקרי מביניהם הוא עישון, כתלות במספר שנות העישון ובכמות הסיגריות ליום. עישון אחראי על התפתחות כ-85% מכלל מקרי סרטן ריאה [3]. עישון פאסיבי גם הוא מעלה סיכון לחלות בסרטן ריאה[4]. גורמי סיכון נוספים הם זיהום אוויר, חשיפה תעסוקתית (כגון לאזבסט, סיליקה, סולר, גז רדון) וחשיפה לקרינה מייננת (כגון קרינה טיפולית בשל מחלת הודג'קין או במסגרת תאונות עבודה). סיפור משפחתי של סרטן ריאה ואבחנה של מחלת ריאות כרונית על רקע עישון (Chronic obstructive pulmonary disease - COPD) נספרים גם הם עם גורמי סיכון להתפתחות שאת ריאה. אנו עדים לעלית השיעור של מקרי סרטן ריאה בקרב לא מעשנים.
התסמינים השכיחים של סרטן ריאה כוללים שיעול, קוצר נשימה, כיח דמי, כאבים בחזה, דלקות ריאה נשנות, חוסר תיאבון, ירידה במשקל וחולשה כללית. בחולים עם תסמינים לרוב מאובחנת המחלה בשלב מתקדם. בעוד אבחון המחלה בטרם התפתחות התסמינים אפשרי ומומלץ. כך, אבחון מוקדם (סקרינינג/בדיקת סקר) של סרטן ריאה מבוסס על טומוגרפיה ממוחשבת של בית חזה באנשים נמצאים בקבוצת הסיכון להתפתחות סרטן ריאה (כגון מעשנים כבדים עם היסטוריית עישון של 30 שנות/חפיסה ויותר) מעלה שיעור המקרים המאובנים בשלבים מוקדים וכתוצאה מכך – גורם לירידה של 20% בשיעור התמותה מסרטן ריאה [5].
האבחנה של סרטן ריאה מבוצעת לרוב על ידי נטילת ביופסיה באמצעות בדיקת שקיפת סימפונות (Bronchoscopy) או דיקור מונחה טומוגרפיה ממוחשבת (Computed tomography (CT) - guided lung biopsy), אשר באמצעותם ניתן לקבוע גם את סוג ההיסטולוגי של הגידול. לקביעת שלב המחלה ודרגת ההתפשטות של הגידול משתמשים בבדיקות הדמיה כגון טומוגרפיית פליטת פוזיטרונים עם פלואורודיאוקסיגלוקוז (FDG-positron emission tomography–computed tomography ) ותהודה מגנטית (Magnetic Resonance Imaging - MRI)[6].
סיווג הגידולים
לפי המלצת הארגון הבריאות העולמי ( World Health Organization – WHO) משנת 2015 מקובל לחלק גידולי ריאה לשני סוגים עיקריים[7]: סרטן ריאה בנוי תאים שאינם קטנים (Non-small cell lung carcinoma – NSCLC המהווים כ- 80% ממקרי סרטן ריאה) וגידולים נוירו-אנדוקריניים בתוכם השולט הוא סוג סרטן ריאה בנוי תאים קטנים (Small-cell lung carcinoma – SCLC).
- NSCLC מורכב ממספר תתי-סוגים היסטולוגים[7]
- סרטן ריאה מטיפוס בלוטי - אדנוקרצינומה - (Adenocarcinoma) התת סוג השכיח מבין NSCLC ושכיחותו נמצאת במגמת עלייה מתמדת. מקור הגידול כאן הוא בדרכי האוויר הקטנות, ולפיכך מדובר בגידולים ממוקמים לרוב בפריפריה של הריאה. מבחינת המאפיינים הפתולוגיים והצביעות האימונוהיסטוכימיות (המשמשות לקביעת הסוגים השונים של גידולי ריאה), תאי אדנוקרצינומה נצבעות חיובית ל- TTF-1 , Napsin A ושלילית ל- p40, p63
- סרטן ריאה מטיפוס קשקשי (Squamous-cell carcinoma): שכיחותו היחסית נמצאת במגמת ירידה, והוא מהווה כ- 20-30% מכלל סרטני הריאה NSCLC. מקור הגידול כאן בסמפונות הגדולים, ולרוב מיקומם מרכזי וקרוב למיצר. מבחינה אימונוהיסטוכימית, תאי גידול קשקשי נצבעות חיובית ל- ל- p40, p63 ושלילית ל- TTF-1 ,Napsin A
- סוגים אחרים: קרצינומה של תאים גדולים (Large cell carcinoma), קרצינומה אדנו-קשקשית (Adeno-squamous), קרצינומה סרקומטואיד (Sarcomatoif), קרצינומה מסוג Salivary gland - סוגים אלו נדירים
- הגידולים הנוירו-אנדוקריניים של הריאה - המהווים כ- 20% ממקרי סרטן ריאה - כוללים[7]
- סרטן ריאה בנוי תאים קטנים (Small-cell lung carcinoma – SCLC) – התת-סוג השולט בקבוצה זו, לרוב מתפתח בקרב מעשנים כבדים, המתאפיין במהלך אגרסיבי והתפתחות פיזור מרוחק בשני שליש מהמקרים כבר בעת האבחון הראשוני. הגידול לרוב ממוקם במרכז בית החזה כאשר מקורו בסמפונות הגדולים. מבחינה היסטולוגית, גידול זה בנוי תאים עגולים או אובליים בגודל קטן, בעל מורפולוגיה נוירו-אנודקרינית, שיעור מיטוטי גבוה ודרגת התמיינות נמוכה. נצבע חיובית ל- Synaptophysin, chromogranin A, NSE, CD56 שאלה מהווים צביעות אופינייות לגידולים נוירו-אנדוקריניים
- סרטן ריאה נוירו-אנדוקריני בנוי תאים גדולים (Large-cell neuroendocrine carcinoma of lung) – תת-סוג נדיר יותר, דומה מאד מבחינת המאפיינים והתנהגות לסרטן ריאה בנוי תאים קטנים, אך מורפולוגית שונה מבחינת גודל התאים כאמור לעיל
- קרצינואיד - כאן יש להבדיל בין תת-סוג הטיפוסי ואי טיפוסי (אגרסיבי יותר בין שניהם). הגידולים שהתפתחותם לא קשורה לעישון, הם מתאפיינים בגדילה איטית ומהלך המחלה שפיר יותר. מורפולוגית בעלי מורפולוגיה נוירו-אנודקרינית, שיעור מיטוטי נמוך ודרגת התמיינות גבוהה
שלב המחלה בעת האבחון
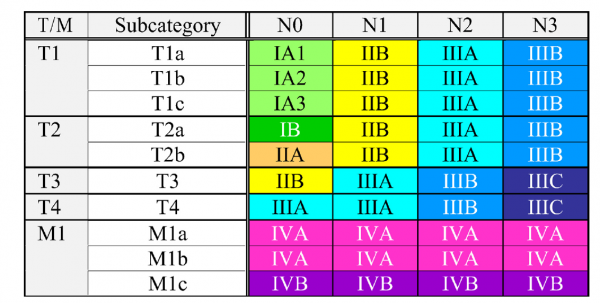
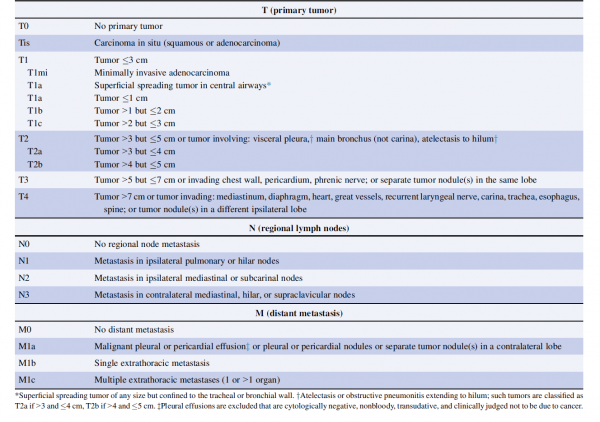
לשלב המחלה יש משמעות פרוגנוסטית, וכן הגישה הטיפולית נקבעת בהתאם. שלב המחלה מוגדר לפי סיווג ה - TNM ומבוסס על גודל הגידול הראשוני, חדירה לאיברים סמוכים, מעורבות בלוטות לימפה בשער הריאה, במיצר ובאזור העל-בריחי, וכן פיזור משני מרוחק [8]
סיווג TNM מתייחס לשלושה מאפיינים:
- מאפיין T – גודל ומידת החדירה של הגידול הראשוני
- מאפיין N – נקבע בהתאם לדרגת המעורבות ומיקום של בלוטות לימפה איזוריות
- מאפיין M – מתאר הימצאות גרורות מרוחקות באיברים שונים (כגון ריאה, שלד, כבד, בלוטות יותרת הכיליה ומוח)
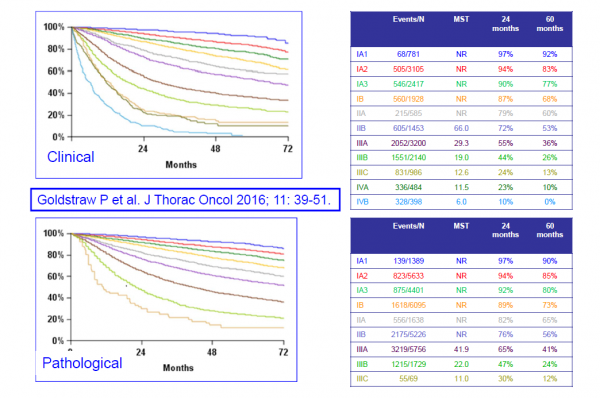
נמצאת בשימוש הגרסה השמינית של הסיווג, שניתן לעיין בהגדרותיה בתמונה 2. במקביל, בסרטן ריאה מסוג SCLC משתמשים בסיווג דו-שלבי, כאשר שלב הממוקם (Limited stage) עונה להגדרה של מחלה הנכללת בשדה קרינה אחד, בעוד ובשלב מתקדם (Extensive stage) ישנו פיזור מרוחק או לחלופין מחלה כה גדולה ששדה קרינה אחד לא יכול להכליל את מלוא הגידול בו.
כ-57 אחוזים מהחולים החדשים מאובחנים בשלב גרורתי (שלב 4) [1] זה מסביר שיעור הישרדות נמוך יחסית בתום 5 שנים ממועד אבחון המחלה - העומד כיום על 19 אחוזים [1]. עם זאת, שיעורי הישרדות בתום 5 שנים בשלבים מוקדמים של המחלה (שלב 1,2) גבוהים בהרבה ונעים בין 55 ל-90 אחוזים [9]. תחזית בשלב 3 של המחלה נקבע בהתאם לדרגת המעורבות של הבלוטות האיזוריות, שיעורי הישרדות ל-5 שנים כאן נעים בין 15 ל-40 אחוזים [9].
הטיפול נקבע בהתאם לשלב המחלה ומשלב כירורגיה, קרינה, כימותרפיה, אימונותרפיה, טיפול ביולוגי מכוון מטרה וטיפול תומך (Palliative care) לפי הצורך. במרבית המקרים (מלבד השלבים המוקדמים של המחלה בהם עיקר הטיפול הוא כירורגי או קרינתי הניתן לבדו), הטיפול בסרטן ריאה משלב שיטות טיפול שונות (Multi-modality treatment)[10].
גילוי מוקדם
באוקטובר 2006 התפרסמו לראשונה תוצאות מחקר רב היקף (מעל 30,000 אנשים) שבדק על יעילות CT (Computer Tomography) במינון קרינה נמוך, כבדיקת סקר לגילוי מוקדם של סרטן ריאה באוכלוסייה בסיכון גבוה. תוצאות המחקר מצביעות על יעילות השיטה: כ-85 אחוזים ממקרי סרטן הריאה במחקר התגלו בשלב I והחיות ל-10 שנים הייתה 92 אחוזים. אולם בשלב זה יש צורך בנתונים נוספים על מנת להמליץ על CT במינון קרינה נמוך כבדיקה שגרתית לגילוי מוקדם.
מתוך 100 חולים חדשים 70 יהיו בלתי מנותחים עקב מחלה מפושטת, ו-30 יהיו מנותחים, כאשר: 20 יהיו בשלב מוקדם של המחלה, 10 יהיו בשלב מחלה מתקדמת בבית החזה.
טיפול
ראו גם
למידע נוסף ועדכני ראו:
ביבליוגרפיה
- ↑ 1.0 1.1 1.2 Torre LA, Siegel RL, Jemal A. Lung Cancer Statistics. Adv Exp Med Biol. 2016;893:1-19. doi:10.1007/978-3-319-24223-1_1
- ↑ https://public.tableau.com/views/_5224/sheet3_1?%3Aembed=y&%3AshowVizHome=nhttps%3A%2F%2Fpublic.tableau.com%2Fviews%2F_5224%2Fsheet2%3F%3Aembed&%3AshowVizHome=no&%3AshowTabs=y&%3Adisplay_count=y&%3Adisplay_static_image=y#%21
- ↑ Taylor R, Najafi F, Dobson A. Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent. Int J Epidemiol. 2007;36(5):1048-1059. doi:10.1093/ije/dym158
- ↑ Taylor R, Najafi F, Dobson A. Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent. Int J Epidemiol. 2007;36(5):1048-1059. doi:10.1093/ije/dym158
- ↑ National Lung Screening Trial Research Team, Aberle DR, Adams AM, et al. Reduced lung-cancer mortality with low-dose computed tomographic screening. N Engl J Med. 2011;365(5):395-409. doi:10.1056/NEJMoa1102873
- ↑ https://www.nccn.org/professionals/physician_gls/default.aspx#nscl
- ↑ 7.0 7.1 7.2 Travis WD, Brambilla E, Nicholson AG, et al. The 2015 World Health Organization Classification of Lung Tumors: Impact of Genetic, Clinical and Radiologic Advances Since the 2004 Classification. J Thorac Oncol. 2015;10(9):1243-1260. doi:10.1097/JTO.0000000000000630
- ↑ 8.0 8.1 Detterbeck FC. The eighth edition TNM stage classification for lung cancer: What does it mean on main street?. J Thorac Cardiovasc Surg. 2018;155(1):356-359. doi:10.1016/j.jtcvs.2017.08.138
- ↑ 9.0 9.1 9.2 9. Goldstraw P, Chansky K, Crowley J, et al. The IASLC Lung Cancer Staging Project: Proposals for Revision of the TNM Stage Groupings in the Forthcoming (Eighth) Edition of the TNM Classification for Lung Cancer. J Thorac Oncol. 2016;11(1):39-51. doi:10.1016/j.jtho.2015.09.009
- ↑ Postmus PE, Kerr KM, Oudkerk M, et al. Early and locally advanced non-small-cell lung cancer (NSCLC): ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017;28 Suppl 4:iv1-iv21. doi:10.1093/annonc/mdx222
המידע שבדף זה נכתב על ידי
- ד"ר מיה גוטפריד, מנהלת המכון לאונקולוגיה, מרכז רפואי מאיר
- ד"ר דודניק אליזבטה, רופאה בכירה, שרות גידולי ריאה, מרכז דוידוף, ב"ח בלינסון, מזכירת חוג ישראלי לסרטן ריאה, עורכת אתר רשמי של החוג הישראלי לסרטן ריאה


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק