הבדלים בין גרסאות בדף "מחלת שריטת החתול - נוירורטיניטיס - Cat scratch disease - neuroretinitis"
| שורה 39: | שורה 39: | ||
Neuroretinitis הינה הגורם השכיח ביותר לבצקת של ראש עצב הראיה המלווה בשקיעת שומנים בצורת כוכב, אך הממצא מופיע במצבים אחרים דוגמת [[בצקת דיסקה]] (Papilledema) קשה (לרוב, הפגיעה היא דו-צדדית), [[אוטם ראש עצב הראייה]] (Anterior Ischemic Optic Neuropathy,{{כ}} AION) ואפילו במקרים נדירים של [[רטינופתיה|Retinopathy]] על רקע [[יתר לחץ דם]] ממאיר (Malignant hypertensive retinopathy) ו-[[Diabetic retinopathy]]. | Neuroretinitis הינה הגורם השכיח ביותר לבצקת של ראש עצב הראיה המלווה בשקיעת שומנים בצורת כוכב, אך הממצא מופיע במצבים אחרים דוגמת [[בצקת דיסקה]] (Papilledema) קשה (לרוב, הפגיעה היא דו-צדדית), [[אוטם ראש עצב הראייה]] (Anterior Ischemic Optic Neuropathy,{{כ}} AION) ואפילו במקרים נדירים של [[רטינופתיה|Retinopathy]] על רקע [[יתר לחץ דם]] ממאיר (Malignant hypertensive retinopathy) ו-[[Diabetic retinopathy]]. | ||
| − | התמונה הקלאסית של Neuroretinitis מתבטאת בירידה בראיה ללא כאבים. במרבית המקרים, חדות הראיה נעה בין 6/6 ל-6/60. שדה הראיה יכול להיות תקין בתחילת המחלה, אולם בהמשך יכול להופיע [[מחשך עין]] (Scotoma) מרכזי או Cecocentral, משני למעורבות | + | התמונה הקלאסית של Neuroretinitis מתבטאת בירידה בראיה ללא כאבים. במרבית המקרים, חדות הראיה נעה בין 6/6 ל-6/60. שדה הראיה יכול להיות תקין בתחילת המחלה, אולם בהמשך יכול להופיע [[מחשך עין]] (Scotoma) מרכזי או Cecocentral, משני למעורבות המקולרית (Macular). בבדיקה, שכיח למצוא אישון אפרנטי (Afferent pupil). |
בדרך-כלל הפגיעה ב-Neuroretinitis היא חד-צדדית, אולם תוארו גם מקרים דו-צדדיים ואף מקרים של חולים ללא תסמינים, שהתגלו בבדיקה שגרתית בלבד. במקרים נדירים, Neuroretinitis יכולה להיות מלווה בפתולוגיות (Pathologies) עיניות נוספות, כגון הופעת תאים בזגוגית (Vitreous body), חסימת עורק או דימומים ברשתית, [[היפרדות עצבית-חישתית של המקולה]] (Macular neurosensory detachment). | בדרך-כלל הפגיעה ב-Neuroretinitis היא חד-צדדית, אולם תוארו גם מקרים דו-צדדיים ואף מקרים של חולים ללא תסמינים, שהתגלו בבדיקה שגרתית בלבד. במקרים נדירים, Neuroretinitis יכולה להיות מלווה בפתולוגיות (Pathologies) עיניות נוספות, כגון הופעת תאים בזגוגית (Vitreous body), חסימת עורק או דימומים ברשתית, [[היפרדות עצבית-חישתית של המקולה]] (Macular neurosensory detachment). | ||
| שורה 54: | שורה 54: | ||
האבחנה נעשית בעזרת התמונה הקלינית, אנמנזה (Anamnesis) מכוונת ו[[סרולוגיה|בדיקה סרולוגית]] (Serology) לברטונלה. | האבחנה נעשית בעזרת התמונה הקלינית, אנמנזה (Anamnesis) מכוונת ו[[סרולוגיה|בדיקה סרולוגית]] (Serology) לברטונלה. | ||
| − | לעיתים, כאשר המטופל מגיע מוקדם לאחר הופעת המחלה, עדיין לא מגלים [[נוגדנים]] | + | לעיתים, כאשר המטופל מגיע מוקדם לאחר הופעת המחלה, עדיין לא מגלים [[נוגדנים]] ב[[בדיקת דם|בדיקות הדם]]. במקרים שבהם האבחנה הקלינית מכוונת מאוד למחלת שריטת החתול, יש לחזור על בדיקת הנוגדנים מספר שבועות לאחר מכן, אז אמורים לראות עליה בכייל (Titer) הנוגדנים. |
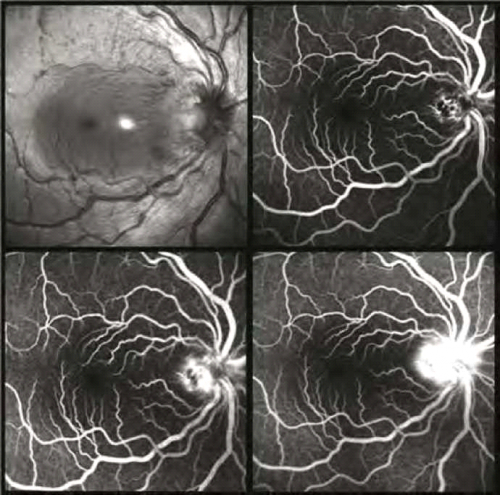
| − | פרט לבדיקה הקלינית, ניתן להיעזר בבדיקות הדמיה (Imaging) הכוללות צילום פלורסצאין (Fluorescein angiography) ו[[Optical Coherence Tomography]], {{כ}}(OCT). צילום פלורסצאין, שהיה בדיקת הבחירה בעבר, מדגים דלף מהדיסקה (Optic disc) כביטוי לתהליך הדלקתי ושאר הרשתית תקינה (תמונה 2). | + | פרט לבדיקה הקלינית, ניתן להיעזר בבדיקות הדמיה (Imaging) הכוללות צילום פלורסצאין (Fluorescein angiography) ו-[[Optical Coherence Tomography]], {{כ}}(OCT). צילום פלורסצאין, שהיה בדיקת הבחירה בעבר, מדגים דלף מהדיסקה (Optic disc) כביטוי לתהליך הדלקתי ושאר הרשתית תקינה (תמונה 2). |
[[קובץ:Neuroretinitis3.png|ממוזער|מרכז|500 פיקסלים|תמונה 2. צילום פלורסצאין של עין ימין בשלב החריף של המחלה, המדגים דלף ניכר מהדיסקה כביטוי לתהליך הדלקתי]] | [[קובץ:Neuroretinitis3.png|ממוזער|מרכז|500 פיקסלים|תמונה 2. צילום פלורסצאין של עין ימין בשלב החריף של המחלה, המדגים דלף ניכר מהדיסקה כביטוי לתהליך הדלקתי]] | ||
| שורה 65: | שורה 65: | ||
| − | [[קובץ:Neuroretinitis5.png|ממוזער|מרכז|400 פיקסלים|תמונה 3B. חתך של צילום OCT העובר דרך המקולה בשלב הספיגה, המדגים | + | [[קובץ:Neuroretinitis5.png|ממוזער|מרכז|400 פיקסלים|תמונה 3B. חתך של צילום OCT העובר דרך המקולה בשלב הספיגה, המדגים קו מתאר (Contour) מקולרי תקין עם ספיגה של כל הנוזל התת רשתי והתוך רשתי]] |
| שורה 77: | שורה 77: | ||
הפרוגנוזה של המחלה טובה וכאמור, ברוב המקרים המחלה חולפת באופן עצמוני ללא טיפול. | הפרוגנוזה של המחלה טובה וכאמור, ברוב המקרים המחלה חולפת באופן עצמוני ללא טיפול. | ||
| − | הבצקת בראש עצב הראיה והשומנים נספגים תוך מספר שבועות ולעיתים נותר חיוורון בעצב הראיה המלווה בירידה קלה בראיה. במקרים נדירים ביותר נותרת הפרעה קשה בראיה שאינה משתפרת עם הזמן. | + | הבצקת בראש עצב הראיה והשומנים, נספגים תוך מספר שבועות ולעיתים נותר חיוורון בעצב הראיה המלווה בירידה קלה בראיה. במקרים נדירים ביותר נותרת הפרעה קשה בראיה שאינה משתפרת עם הזמן. |
| − | הפרוגנוזה של | + | הפרוגנוזה של Neuroretinitis היא טובה, במרבית המקרים המחלה חולפת מעצמה, אך קיימים מקרים שנשארים עם נזק קבוע לראיה. |
== דגלים אדומים == | == דגלים אדומים == | ||
| שורה 84: | שורה 84: | ||
==פרשיית מקרה== | ==פרשיית מקרה== | ||
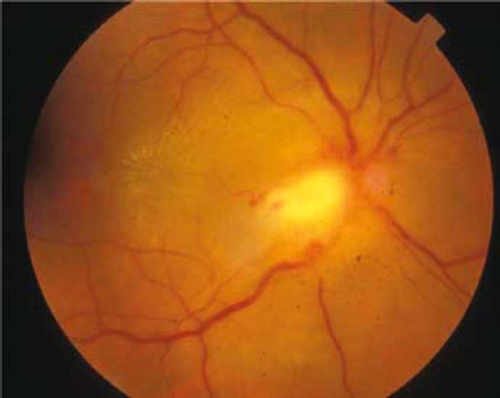
| − | בן 20, בריא בדרך כלל, אינו נוטל תרופות באופן קבוע. הופנה לבדיקה עקב תלונה של ירידה בראיה בעינו הימנית ללא כאבים בהנעת העיניים מזה שבוע. באנמנזה מחלת חום שבוע קודם לכן. בבדיקה חדות ראיה מימין 6/60 ומשמאל 6/6, לחץ תוך עיני תקין. ראיית צבעים בלוח | + | בן 20, בריא בדרך כלל, אינו נוטל תרופות באופן קבוע. הופנה לבדיקה עקב תלונה של ירידה בראיה בעינו הימנית, ללא כאבים בהנעת העיניים, מזה שבוע. באנמנזה - מחלת חום שבוע קודם לכן. בבדיקה - חדות ראיה מימין 6/60 ומשמאל 6/6, [[גלאוקומה - הקשר ללחץ תוך עיני מוגבר#לחץ תוך-עיני|לחץ תוך עיני]] תקין. ראיית צבעים בלוח Ishihara - {{כ}}5/10 מימין 10/10 משמאל. אישונים שווים מגיבים. אישון אפרנטי מימין. בשתי העיניים מקטעים קדמיים תקינים, ללא עדות לתאים או נצנוץ בלשכה הקדמית, ללא תאים בזגוגית. בבדיקת הקרקעית - מימין דיסקה מעט היפרמית (Hyperemic) עם טשטוש גבולות, נגע צהוב מורם בגבול ה-Temporal של הדיסקה עם בצקת נרחבת בכל הקוטב האחורי, היקף הרשתית תקין (תמונה 1A). הקרקעית משמאל תקינה. בדיקת שדה הראיה הדגימה מימין רק הגדלה קלה של הכתם העיוור (Blind spot). משמאל, שדה הראיה תקין. |
| − | לסיכום: מדובר בגבר צעיר, בריא בדרך כלל שהתקבל לבירור ירידה בראיה בעינו הימנית, ללא תלונות על כאבים בהנעת העיניים. באנמנזה חוזרת מסתבר שמגדל מספר חתולים בביתו. במחשבה שמדובר | + | לסיכום: מדובר בגבר צעיר, בריא בדרך כלל, שהתקבל לבירור ירידה בראיה בעינו הימנית, ללא תלונות על כאבים בהנעת העיניים. באנמנזה חוזרת מסתבר שמגדל מספר חתולים בביתו. במחשבה שמדובר ב-Neuroretinitis נשלחו בדיקות דם ל-Bartonella henselae, שנמצאו חיוביות ל-[[IgG]]{{כ}} (Immunoglobulin G) ו-[[IgM]]{{כ}} (Immunoglobulin G). {{כ}}עשרה ימים לאחר הבדיקה הראשונית חל שיפור במראה הדיסקה, עם תמונה קלאסית של שקיעת שומנים בצורת כוכב סביב המקולה (תמונה 1B). החולה טופל אנטיביוטית בRifampin ו-Doxylin והראיה השתפרה בהדרגה תוך כשישה שבועות וחזרה ל-6/6. |
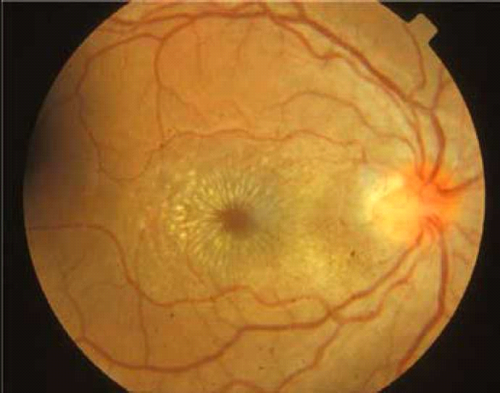
| − | [[קובץ:Neuroretinitis1.png|ממוזער|מרכז|500 פיקסלים|תמונה 1 A. תמונת צבע של עין ימין בשלב החריף, המדגימה בצקת של | + | [[קובץ:Neuroretinitis1.png|ממוזער|מרכז|500 פיקסלים|תמונה 1 A. תמונת צבע של עין ימין בשלב החריף, המדגימה בצקת של הדיסקה ונגע דלקתי בגבול ה-Temporal של הדיסקה. ניתן לראות בצקת במקולה עם מספר תפליטים]] |
| − | [[קובץ:Neuroretinitis2.png|ממוזער|מרכז|500 פיקסלים|תמונה 1B. תמונת צבע של עין ימין 10 ימים לאחר האבחנה. | + | [[קובץ:Neuroretinitis2.png|ממוזער|מרכז|500 פיקסלים|תמונה 1B. תמונת צבע של עין ימין 10 ימים לאחר האבחנה. ה-Lesion הדלקתי שבגבול הדיסקה קטן יותר, הבצקת בעצב משתפרת ומופיעה התמונה האופיינית של תפליטים המסודרים בצורת "כוכב" במקולה]] |
| שורה 107: | שורה 107: | ||
| − | {{ייחוס|ד"ר מיכאלה גולדשטיין, מנהלת מרפאת רשתית ופרופ' ענת קסלר, מנהלת יחידת נוירואופטלמולוגיה, המרכז הרפואי תל אביב}} | + | {{ייחוס|ד"ר מיכאלה גולדשטיין, מנהלת מרפאת רשתית ופרופ' ענת קסלר, מנהלת יחידת נוירואופטלמולוגיה (Neuro-ophtalmology), המרכז הרפואי תל אביב}} |
גרסה מ־15:50, 27 בנובמבר 2017
ערך זה נמצא בבדיקה ועריכה על ידי מערכת ויקירפואה, וייתכן כי הוא לא ערוך ומוגה.
| מחלת שריטת החתול - נוירורטיניטיס | ||
|---|---|---|
| Cat scratch disease - neuroretinitis | ||

| ||
| ICD-10 | Chapter A 28.1 | |
| ICD-9 | 078.3 | |
| MeSH | D002372 | |
| יוצר הערך | ד"ר מיכאלה גולדשטיין ופרופ' ענת קסלר | |
מחלת שריטת החתול (Cat-Scratch Disease, CSD) היא מחלה רב מערכתית הנגרמת על ידי החיידק Bartonella henselaem, שהינו מתג גרם שלילי (Gram negative bacilli). המחלה יכולה להתבטא בחום, הגדלת קשריות לימפה (Lyphadenopathy) ופגיעה עינית.
אפידמיולוגיה
אטיולוגיה
הקשר בין חתולים והמחלה העינית תוארה לראשונה על ידי Deber בשנת 1931, אולם רק בשנת 1992 נמצא לראשונה החיידק הגורם למחלה, Bartonella henselaem. החיידק נמצא ברוק החתול, אך לחתול הנגוע בחיידק לא יהיו סימני מחלה, שכן הוא מהווה נשא בלבד. מניחים שהעברה בין חתולים נעשית בעיקר על ידי פרעושים. החתול מדביק את האדם על-ידי שריטה, נשיכה או מגע של רוק החתול עם עור פצוע.
קליניקה
הפגיעה העינית של מחלת שריטת החתול מופיעה בכ-5 עד 10 אחוזים מהחולים, ויכולה להתבטא בפגיעה בחלקים הקדמיים של העין, בדרך כלל בתמונה של תסמונת עינית-בלוטית על-שם פרינאוד (Parinaud's oculoglandular syndrome), או לערב את המקטע האחורי של העין ולגרום ל-Neuroretinitis.
התסמונת העינית-בלוטית על-שם פרינאוד הינה הביטוי העיני השכיח ביותר במחלת שריטת החתול. מדובר בדלקת לחמית (Conjunctivitis) חד-צדדית, הכוללת הופעה של Granuloma בלחמית, בחלק הפנימי של העפעף, ומלווה בהגדלת קשריות הלימפה מאחורי האוזן בצד המעורב.
Neuroretinitis
בשנת 1970, Sweeny ו-Drance היו הראשונים שתארו את הקשר שבין מחלת שריטת החתול והופעת Neuroretinitis.
Neuroretinitis יכולה להופיע במחלות שונות, דוגמת קדחת Q(Q fever) או זיהום על-ידי החיידק Borrelia, אך מחלת שריטת החתול היא השכיחה ביותר.
Neuroretinitis גורמת לפגיעה דלקתית בכלי הדם של ראש עצב הראיה (Optic disc) וכתוצאה מכך, דולף נוזל לתוך הרשתית (Retina) הסמוכה לעצב ונוצרת בצקת בראש עצב הראייה. כשבועיים-שלושה לאחר היווצרות הבצקת, משנית לדליפת הנוזל מכלי הדם, מתרחשת שקיעה של שומנים (Lipids) בשכבת ה-Plexiform החיצונית של הרשתית (Outer Plexiform Layer, OPL) - לשכבה זו מבנה רדיאלי (Radial) ולכן השומנים שוקעים בה בצורה אופיינית של כוכב.
Neuroretinitis הינה הגורם השכיח ביותר לבצקת של ראש עצב הראיה המלווה בשקיעת שומנים בצורת כוכב, אך הממצא מופיע במצבים אחרים דוגמת בצקת דיסקה (Papilledema) קשה (לרוב, הפגיעה היא דו-צדדית), אוטם ראש עצב הראייה (Anterior Ischemic Optic Neuropathy, AION) ואפילו במקרים נדירים של Retinopathy על רקע יתר לחץ דם ממאיר (Malignant hypertensive retinopathy) ו-Diabetic retinopathy.
התמונה הקלאסית של Neuroretinitis מתבטאת בירידה בראיה ללא כאבים. במרבית המקרים, חדות הראיה נעה בין 6/6 ל-6/60. שדה הראיה יכול להיות תקין בתחילת המחלה, אולם בהמשך יכול להופיע מחשך עין (Scotoma) מרכזי או Cecocentral, משני למעורבות המקולרית (Macular). בבדיקה, שכיח למצוא אישון אפרנטי (Afferent pupil).
בדרך-כלל הפגיעה ב-Neuroretinitis היא חד-צדדית, אולם תוארו גם מקרים דו-צדדיים ואף מקרים של חולים ללא תסמינים, שהתגלו בבדיקה שגרתית בלבד. במקרים נדירים, Neuroretinitis יכולה להיות מלווה בפתולוגיות (Pathologies) עיניות נוספות, כגון הופעת תאים בזגוגית (Vitreous body), חסימת עורק או דימומים ברשתית, היפרדות עצבית-חישתית של המקולה (Macular neurosensory detachment).
הבצקת בראש עצב הראיה והשומנים, נספגים תוך מספר שבועות (לרוב, הבצקת בראש עצב הראייה חולפת תוך שבועיים עד שמונה שבועות), ולעיתים נותר חיוורון בעצב הראיה המלווה בירידה קלה בראיה. במקרים נדירים ביותר נותרת הפרעה קשה בראיה ללא שיפור עם הזמן.
באנשים צעירים, בצקת בראש עצב הראיה המלווה בירידה בראיה או בנזק לשדה הראיה, יכולה להחשיד לדלקת בעצב הראיה מסוג Optic neuritis. חשוב להדגיש, שבמקרים אלה קיימת אבחנה מבדלת שבה בצקת של עצב הראיה אינה חלק מתמונה של דלקת במעטפות עצב הראיה, אלא חלק מ-Neuroretinitis.
Neuroretinitis אינה קשורה למחלות דמיאלינטיביות (Demyelinating disease), ואינה מהווה גורם סיכון להתפתחות טרשת נפוצה (Multiple sclerosis).
אבחנה
האבחנה נעשית בעזרת התמונה הקלינית, אנמנזה (Anamnesis) מכוונת ובדיקה סרולוגית (Serology) לברטונלה.
לעיתים, כאשר המטופל מגיע מוקדם לאחר הופעת המחלה, עדיין לא מגלים נוגדנים בבדיקות הדם. במקרים שבהם האבחנה הקלינית מכוונת מאוד למחלת שריטת החתול, יש לחזור על בדיקת הנוגדנים מספר שבועות לאחר מכן, אז אמורים לראות עליה בכייל (Titer) הנוגדנים.
פרט לבדיקה הקלינית, ניתן להיעזר בבדיקות הדמיה (Imaging) הכוללות צילום פלורסצאין (Fluorescein angiography) ו-Optical Coherence Tomography, (OCT). צילום פלורסצאין, שהיה בדיקת הבחירה בעבר, מדגים דלף מהדיסקה (Optic disc) כביטוי לתהליך הדלקתי ושאר הרשתית תקינה (תמונה 2).
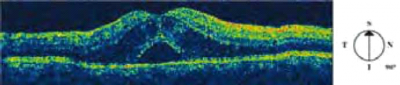
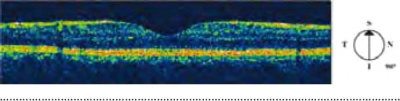
בדיקת OCT מאפשרת הדגמה לא פולשנית של הרשתית, בדומה לחתך היסטולוגי (Histologic), ויכולה להדגים בצורה כמותית את מבנה ועובי הרשתית. צילום OCT מאפשר מדידה מדויקת של הנוזל המצטבר בתוך שכבות הרשתית ומתחת לרשתית באזור המקולה. היתרון של צילום OCT הינו היכולת לעקוב בצורה מדוייקת ביותר אחר העלמות הממצאים וספיגת הנוזל התת רשתי (Subretinal fluid) (תמונות 3B ,3A).
טיפול
ברוב המקרים המחלה חולפת באופן עצמוני (Self-limited) ללא טיפול. הדעות חלוקות לגבי היעילות של טיפול אנטיביוטי סיסטמי (Systemic antibiotic therapy), הכולל שילוב של Rifampin עם אנטיביוטיקה נוספת, לרוב Doxylin. משערים שהטיפול מזרז את זמן ההחלמה.
פרוגנוזה
הפרוגנוזה של המחלה טובה וכאמור, ברוב המקרים המחלה חולפת באופן עצמוני ללא טיפול. הבצקת בראש עצב הראיה והשומנים, נספגים תוך מספר שבועות ולעיתים נותר חיוורון בעצב הראיה המלווה בירידה קלה בראיה. במקרים נדירים ביותר נותרת הפרעה קשה בראיה שאינה משתפרת עם הזמן.
הפרוגנוזה של Neuroretinitis היא טובה, במרבית המקרים המחלה חולפת מעצמה, אך קיימים מקרים שנשארים עם נזק קבוע לראיה.
דגלים אדומים
פרשיית מקרה
בן 20, בריא בדרך כלל, אינו נוטל תרופות באופן קבוע. הופנה לבדיקה עקב תלונה של ירידה בראיה בעינו הימנית, ללא כאבים בהנעת העיניים, מזה שבוע. באנמנזה - מחלת חום שבוע קודם לכן. בבדיקה - חדות ראיה מימין 6/60 ומשמאל 6/6, לחץ תוך עיני תקין. ראיית צבעים בלוח Ishihara - 5/10 מימין 10/10 משמאל. אישונים שווים מגיבים. אישון אפרנטי מימין. בשתי העיניים מקטעים קדמיים תקינים, ללא עדות לתאים או נצנוץ בלשכה הקדמית, ללא תאים בזגוגית. בבדיקת הקרקעית - מימין דיסקה מעט היפרמית (Hyperemic) עם טשטוש גבולות, נגע צהוב מורם בגבול ה-Temporal של הדיסקה עם בצקת נרחבת בכל הקוטב האחורי, היקף הרשתית תקין (תמונה 1A). הקרקעית משמאל תקינה. בדיקת שדה הראיה הדגימה מימין רק הגדלה קלה של הכתם העיוור (Blind spot). משמאל, שדה הראיה תקין.
לסיכום: מדובר בגבר צעיר, בריא בדרך כלל, שהתקבל לבירור ירידה בראיה בעינו הימנית, ללא תלונות על כאבים בהנעת העיניים. באנמנזה חוזרת מסתבר שמגדל מספר חתולים בביתו. במחשבה שמדובר ב-Neuroretinitis נשלחו בדיקות דם ל-Bartonella henselae, שנמצאו חיוביות ל-IgG (Immunoglobulin G) ו-IgM (Immunoglobulin G). עשרה ימים לאחר הבדיקה הראשונית חל שיפור במראה הדיסקה, עם תמונה קלאסית של שקיעת שומנים בצורת כוכב סביב המקולה (תמונה 1B). החולה טופל אנטיביוטית בRifampin ו-Doxylin והראיה השתפרה בהדרגה תוך כשישה שבועות וחזרה ל-6/6.
ביבליוגרפיה
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר מיכאלה גולדשטיין, מנהלת מרפאת רשתית ופרופ' ענת קסלר, מנהלת יחידת נוירואופטלמולוגיה (Neuro-ophtalmology), המרכז הרפואי תל אביב


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק