מוקופוליסכרידים - Mucopolysaccharides
הופניתם מהדף Mucopolysaccharides לדף הנוכחי.
| מדריך בדיקות מעבדה | |
| מוקופוליסכרידים | |
|---|---|
| Mucopolysaccharides | |
| שמות אחרים | MPS, גליקוזאמינוגליקנים (GAG) |
| 250 פיקסלים | |
ילדה בת 12 הסובלת מתסמונת סנפיליפו מסוג MPS IIIA
| |
| מעבדה | כימיה בשתן |
| תחום | מחלות תורשתיות הגורמות למוקופוליסכרידוזות |
| יחידות מדידה | מיליגרם לגרם קראטינין |
| טווח ערכים תקין | ערכים ממוצעים בתינוקות עד גיל חודש-169.2; בגיל 3-1 חודשים-149.4; בגיל 6-4 חודשים 104.4; בגיל 12-7 חודשים-80.1; בגיל 2-1 שנים-71.1; בגיל 5-2 שנים-55.8; בגיל 9-5 שנים-39.6; בגיל 9–16 שנים-27.9; בגיל 16–60 שנה-14.3. |
| יוצר הערך | פרופ' בן עמי סלע |
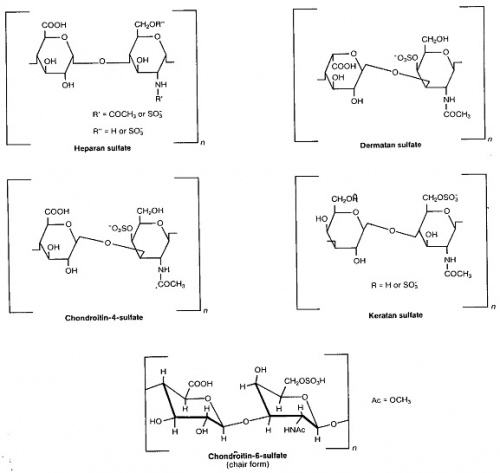
מבנה של מוקופוליסכרידים (GAGs)
המוקופוליסכרידים הם פולימרים סוכריים מסועפים המכילים שרשראות ארוכות של רב-סוכרים ביחידות דו-סוכריות חוזרות, כאשר שרשראות אלה מחוברות לשלד חלבוני. סיווג רב-סוכרים אלה מתבסס על הרכב הסוכרים ביחידות החוזרות, ובנוסף לשלד הסוכרי יש קישור של שיירי סולפט (SO4-). כמו כן, אחד משני הסוכרים מכיל קבוצת קרבוקסיל (-COO), מה שמקנה למוקופוליסכרידים אופי חומצי בתמיסה מימית, ולכן במצב של אגירה מופרזת נראה שאחד הגורמים הפתולוגיים לנזק התאי במוקופוליסכרידוזות נעוץ באגירה המסיבית של חומרים חומציים אלה בריכוז גבוה בליזוזום התאי.
בהתבסס על מבנה היחידות הדו-סוכריות, GAGs מסווגים ל-4 קבוצות: הפארן סולפאט (HS) והפארין, כונדרויטין (chondroitin) ו-דרמאטן סולפאט (DS) מסונתזים ב-Golgi, כאשר השלד החלבוני נוצר ברטיקולום האנדופלזמי הגס (RER), כאשר הקשרים הגליקוזידיים לחלבון מתבצעים בקשרי O-linked על ידי אנזימי גליקוזיל-טרנספראזות ליצירת פרוטאוגליקנים. קראטן סולפאט (KS) ייחודי בכך שהקשרים הגליקוזידים לחלבון הם N-linked או O-linked. קבוצת GAG הרביעית, hyaluronic acid, אינה מסונתזת ב-Golgi אלא על ידי שלושה אנזימי synthase שהם HAS2 ,HAS1 ו-HAS3, המהווים חלק אינטגראלי של ממברנת התא, ומפרישים באופן דינאמי שרשרות דו-סוכריות מוארכות. חומצה היאלורונית שהיא פוליסכריד ליניארי, מורכבת מיחידות חוזרות של הדו-סוכר →1)βcANclG(3→1)βAclG(4→, ויש לה משקל מולקולארי מאוד גבוה שיכול להגיע ל-100,000 עד 10,000,000 דלטון. כל אנזים HAS מסוגל לבצע טרנסגליקוזילציה כאשר עומדים לרשותו יחידות UDP-GlcA ו-UDP-GlcNAc. האנזים HAS2 אחראי ליצירת פולימרים ארוכים מאוד של חומצה היאלורונית, ואילו אנזימי HAS1 ו-HAS3 אחראיים ליצירת פולימרים קצרים יותר.
היחידה הדו-סוכרית החוזרת (פרט ל-keratan) מורכת מסוכר אמיני דוגמת או N-acetylglucosamine, ביחד עם uronic sugar כגון glucuronic acid או iduronic acid או עם galactose. גליקוזאמינוגליקנים (GAGs) מאוד קוטביים ולכן נטייתם לרתק מים, ומכאן אופיים כמולקולת סיכה (lubricant) ברקמות. GAGs מאוד הטרוגניים מבחינת גודל המולקולה, היחידה הדו-סוכרית ושייר הסולפאט. מוקופוליסכרידים שונים ביניהם בסוג ה-hexosamine, בסוג ה-hexose או בסוג ה-hexuronic acid, שהם מכילים (לדוגמה, חומצה גלוקורונית, גלקטוזה, גלקטוזאמין, גלוקוזאמין ו-iduronic acid).
מוקופוליסכרידים נבדלים זה מזה בגיאומטריה של הקשרים הגליקוזידים. כונדרויטין סולפאט (CS) הוא המוקופוליסכריד השכיח ביותר; דרמטאן סולפאט (DS) שונה מ-CS בנוכחות של iduronic acid; קראטן סולפאט (KS) מסוג II יכול גם להכיל שייר של fucose; הפארין הוא ה-GAG שמטענו החשמלי השלילי הוא הגדול ביותר בין כל המולקולות הביולוגיות המוכרות; hyaluronan הוא ה-GAG היחיד שאינו מכיר שייר סולפאט. מוקופוליסכרידים דומים במידה מסוימת במבנה שלהם לפוליסכרידים אנימליים או צמחיים ידועים יותר כמו גליקוגן ועמילן.
תפקיד פיזיולוגי של מוקופוליסכרידים (GAGs)
הפארין אנדוגני ממוקם ונאגר בגופיפי ההפרשה (granules) של תאי פיטום (mast cells). היסטאמין מצוי כמולקולה חיובית בתוך הגראנולות הללו שה-pH שלהן חומצי במקצת (5.2-6.0), ולכן נראה שהפארין שמטענו מאוד שלילי קושר באופן אלקטרוסטאטי את מולקולת היסטאמין ואוגר אותה בתוך הגראנולה. להפארין סולפאט (HS) יש מספר פעילויות ותפקידים ביולוגיים, כולל הדבקות (adhesion) של תאים, וויסות שגשוגם של תאים, תהליכים התפתחותיים, קישור לממברנה של האנזים lipoprotein lipase או חלבונים אחרים, אנגיוגניות, חדירת נגיפים לתאים ואף ליכולת הגרורתית של תאי סרטן.
כונדרויטין סולפאט (CS) מגיב עם חלבונים קושרי-הפארין, ודרמאטן סולפאט (DS) מגיב עם גורמי הגדילה הפיברובלסטי FGF-2 ו-FGF-7, ומייחסים לו תפקיד בשגשוג התאים ובריפוי פציעות. האינטראקציה של DS עם HGF/SF או hepatic growth factor/scatter factor, משפעלת את מסלול האיתות של גורם גדילה זה (c-Met) דרך הקולטן שלו. תפקידים ביולוגיים נוספים של CS קשורים לעיכוב צמיחת אקסונים ורגנרציה בהתפתחות מערכת העצבים המרכזית, תפקידים בהתפתחות המוח, ובפעילות הנויריטוגנית.
אחד התפקידים העיקריים של קבוצת ה-GAGs השלישית, קראטן סולפאט (KS), היא לשמר את כושר ההידרציה של רקמות. לדוגמה, בקרנית העין התקינה, DS קשור למים במלואו, בעוד שקראטן סולפאט עובר רק הידרציה חלקית. בתרחישים פתולוגיים, כגון macular corneal dystrophy, בה חלים שינויים ברמות GAGs כמו KS, איבוד כושר ההידרציה בתוך הסטרומה של הקרנית עלול לגרום לערפול הקרנית, מה שמדגיש את חשיבות רמה תקינה של KS בכל הקשור לשקיפוּת הקרנית.
קראטן סולפאט נמצא ברקמות רבות אחרות פרט לקרנית העין, בהן הוא משחק תפקיד בוויסות יכולת הספיחה של מקרופאגים, ביצירת מחסומים לשגשוג נויריטים (neurites), בפיקוח על השרשת עוברים במעטה האנדומטריום במהלך המחזור החודשי, ובהשפעה על יכולת התנועה של תאי אנדותל בקרנית העין. לסיכום, KS ממלא תפקיד נוגד ספיחה, מה שמרמז על חשיבותו בתנועת תאים ויכולת הספיחה שלהם, כמו גם לחשיבותו בתהליך יצירת גרורות סרטניות.
חומצה היאלורונית היא מרכיב עיקרי ברקמות ובנוזלים סינוביאליים, כמו גם ברקמות "רכות" אחרות, ומקנה לסביבה בה היא מצויה תכונות ראולוגיות משמעותיות. לדוגמה, תמיסות של חומצה היאלורונית ידועות כבעלות אופי "צמיג וגמיש", כאשר הצמיגיות משתנה עם השינוי בעקת הגזירה (shear stress). בעקת גזירה נמוכה, תמיסת חומצה היאלורונית בריכוז 10 גרם לליטר, תהיה בעלת צמיגות הגדולה פי מיליון של הממס עצמו, ואילו כאשר תמיסה זו נמצאת בעקת גזירה גבוהה, הצמיגות תפחת פי אלף. תכונה ראולוגית זו של תמיסות חומצה היאלורונית הופכת את האחרונה לחומר אידיאלי לסיכה של מפרקים או של משטחים המתחככים זה בזה כמו במקרה של סחוס.
בגוף, חומצה היאלורונית יוצרת מארגים (networks) המונעים דיפוזיה של חומרים שונים דרך חללים בינתאיים: לדוגמה, hyaluronan משתתף בפיזור נאות של חלבוני פלזמה בין חללים וסקולאריים וחוץ-וסקולאריים, מה שמשפיע על מסיסותן של מאקרו-מולקולות באינטרסטיציום, ומייצב את המבנה של סיבי קולאגן. תפקידים נוספים כוללים אינטראקציות של המשתית (matrix) עם חלבונים קושרי-hyaluronan כמו hyaluronectin, קולאגן VI, חלבון הקושר hyaluronan של תאי glia, חלבון המעכב α-trypsin וכן TSG-6. אינטראקציות בין hyaluronan עם CD44, הקשורות להתקדמות גידולים סרטניים, וכן אינטראקציות של hyaluronan עם HAMMR או hyaluronan-mediated motility receptor, שכרוך ביו השאר בגרורתיות סרטנית. פיברובלסטים, תאים מזותליאלים, וסוגים אחדים של תאי גזע (stem cells) עוטים מעטפת המורכבת בחלקה מ-hyaluronan, במטרה להגן על עצמם מפני חיידקים, או מולקולות משתית שונות.
אנליזה של מוקופוליסכרידים
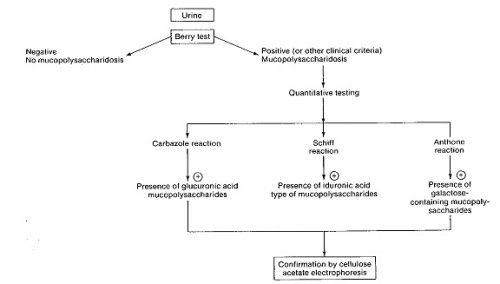
דגימת שתן אקראית או דגימה הנלקחת מאיסוף של 24 שעות, יכולות לשמש לבחינה איכותית או כמותית של רמת MPS בשתן. אם השתן מהול מדי עם משקל סגולי של פחות מ-1.005, או עם רמת קראטינין נמוכה מ-0.2 גרם לליטר, תיתכן תשובה שלילית כזובה. יש להקפיד על שמירת דגימת השתן בקירור לפני הבדיקה.
אנליזה איכותית של MPSs מתבצעת על ידי כרומטוגרפיה של רובד דק (TLC) או על ידי אלקטרופורזה של דגימת שתן, כאשר במקביל יש להריץ דגימות ביקורת חיובית ושלילית. אנליזה כמותית של MPSs מתבצעת בשיטה קולורימטרית עם ריאגנט 1,9dimeyhylene blue או DMB, כאשר הצבע המתפתח נמדד בספקטרופוטומטר באורך-גל 656 ננומטר.
בעבר היו נוהגים לקבוע איכותית נוכחות של GAGs בשתן על ידי השקעה שלהם בעזרת מלחים רביעונים (quaternary) של אמוניום כגון cetylpyridinium chloride ו-cetyltyrimethylammonium bromide. מלחים אלה הטעונים חיובית משקיעים מולקולות GAG הטעונות שלילית. שיטה זו גרמה לתוצאות חיוביות כזובות כתוצאה מעכירות של דגימות השתן.
שיטה אחרת שהיא השיטה האיכותית המקובלת ביותר היא זו של Barry spot test, שהיא ריאקצית צבע מטה-כרומטית בה צבע כ-toluidine blue עם שייר קוטבי מגיב עם השיירים החומציים של GAG ליצירת קומפלקס, באופן שהצבע מתחלף מכחול לסגול במתאם עם ריכוז GAG. הריאקציה מתבצעת על נייר סופג (Whatman No.1), כאשר עודף צבע הרקע נשטף עם תמיסת חומצה אצטית. הדגימה נחשבת חיובית לעודף GAG אם ריכוז המוקופוליסכריד בשתן עולה על 100 מיליגרם לליטר. השימוש בצבע toluidine blue אינו נותן תגובה חיובית כזובה, שעה שהשימוש שהיה רווח בעבר עם alcian blue היה נותן אמנם תוצאות כזובות חיוביות.
שיטה כמותית אחרת להערכת MPS בשתן היא לאחר ניקוי מקטע ה-MPS בעזרת כרומטוגרפיה על עמודה של מחליף יונים אניוני (ACTEOLA cellulose) כאשר MPSs הנפלטים מן העמודה נמדדים כ-uronic acid על ידי ריאקצית Dische עם carbazole, נמדדים כ-iduronic acid בעזרת ריאגנט Schiff, או נמדדים כ-galactose בריאקצית anthrone.
מוקופוליסכרודוזות
ערך מורחב – מוקופוליסכרידוזות - Mucopolysaccharidosis
מוקופוליסכרידוזות מייצגות קבוצה של 11 מחלות תורשתיות רצסיביות הנבדלות ביניהן באופי הגן הפגום. המחלות מאופיינות כולן באגירה ליזוזומלית של מוקופוליסכרידים שונים (הידועים גם בשם גליקוזאמינוגליקנים - GAG) בהרכב האופייני לכל אחת ממחלות אלה. אגירת ה-GAG חלה בעיקר ברקמות החיבור, אם כי ברוב המקרים אגירה משמעותית מתקיימת גם ברקמות ובאיברים רבים נוספים בחולים אלה, מה שגורם לפגיעה רב מערכתית.
מוקופוליסכרידים הם מרכיבי ממברנת התא, ופירוקם נעשה במצב תקין בליזוזום התוך-תאי. הרכב המוקופוליסכרידים המצטברים בכל אחת מהמחלות הללו נקבע על ידי הפגם המטבולי הספציפי הנובע מתפקוד לקוי או חסר של אחד מהידרולזות הליזוזומאליות המשתתפות בפירוק סוגים שונים של המוקופוליסכרידים. אגירה משמעותית מתקדמת לאורך חיי החולה, באופן שעודף מוקופוליסכרידים מופרש מתאים מתים, ולכן מופיע בנוזלים חוץ-תאיים, כפלזמת הדם, נוזל סינוביאלי, במפרקים ועוד. בנוסף, חולים עם מוקופוליסכרידוזות מפרישים בשתן כמויות ניכרות של מוקופוליסכרידים, בכמות ובהרכב האופייני לכל אחת מהמחלות.
נוסף לאגירה ראשונית של הסוכרים, בפרופיל אופייני לכל מחלה, ניכרת גם אגירה משנית בליזוזומים של רקמות מסוימות של חומרים נוספים בעיקר גליקוליפידים מסוג גנגליוזידים הטעונים שלילית. נראה שתהליך האגירה הראשוני מביא לפגיעה בתהליכי האנדוציטוזה של מעבר חומרים גבה-מולקולריים לתא ולליזוזומים. כתוצאה מכך נאגרים בהמשך התפתחות המחלה שומנים שונים, כאמור בעיקר גנגליוזידים שונים, שקשורים לפגיעה ניכרת במערכת העצבים המרכזית. אפיון חומרי האגירה במוח של חולים אלה מצביע על כך שלעיתים עיקר האגירה אינה של המוקופוליסכרידים אלא דווקא של גנגליוזידים שונים.
מוקופוליסכרידוזות, הן מחלות של רקמות חיבור, לפיכך בכולן יש פגיעות בדרגות חומרה שונות בשלד, בעור ובשיער. אך אגירה של MPSs יכולה להופיע גם באיברים אחרים כמו הכבד והטחול, הלב וכלי הדם, ובחלק ניכר מהמחלות יש פגיעה פסיכומוטורית חריפה בגלל הצטברות MPS במערכת העצבים. השוֹנוּת בחומרת מוקופוליסכרידוזות נובעת בעיקר מאופי המוטציות, כאשר מוטציות חֶסֶר (deletion) תגרומנה לתסמינים חמורים יותר, ואילו מוטציות שחלוף חומצה אמינו (missense) עשויות לגרום למחלה קלה יותר. בהתאם, המופע של תסמינים קליניים יכול לבוא לביטוי כרונולוגי שונה, כגון הצורה האינפנטילית/ילדות מוקדמת (Infantile, Early childhood), צורת הנעורים (Juvenile) והצורה המבוגרת, הקלה יחסית (Adult).
החשד שמדובר במחלת אגירה של MPSs צריך להתעורר במקרה של נבדקים צעירים עם תווי פנים גסים, כבד וטחול מוגדלים, נסיגה שכלית, קוגניטיבית ומוטורית, התעכרות הקרנית, קישיון מפרקים ו-dystosis multiplex. בבדיקות היסטוכימיות בעזרת מיקרוסקופ אלקטרוני של תאים עם אגירת MPS, ניכרת וקואוליזציה תאית משמעותית, עם ליזוזומים מאוד מוגדלים. מצביעה היסטוכימית בעזרת צבעים הקושרים קבוצות חומציות או סולפט, ממרכיבי מוקופוליסכרידים, תתקבל תגובת מטאכרומזיה סגולה חזקה אופיינית. באנליזה מיקרוסקופית התוכן הליזוזומאלי בעיקרו הוא חומר אמורפי גרנולארי האופייני לאגירת הסוכרים השונים.
פרוט המוקופוליסכרידוזות
תסמונת Hurler או MPS I
תסמונת Hurler או MPS I, נובעת מחסר באנזים α-L-Iduronidase, הצטברות דרמטן סולפאט (DS) והפארן סולפאט (HS) בתאי אנדותל, פיברובלסטים, מקרופאגים, תאי שריר חלק, נוירונים, תאי סחוס ועצם, ותאי אפיתל. MPS I הוא מפגע רב-מערכתי מתקדם. בו יש שוֹנוּת פנוטיפית רחבה הבאה לביטוי בשלושה תת-סוגים של MPS I: מחלת Hurler, מחלת Scheie שסימונה MPS I S, ומחלת Hurler-Scheie שסימונה MPS I H-S. הגן המקודד לאנזים האמור IDUA ממוקם בכרומוזום 4p16.3.
תסמונת Hurler היא החמורה מבין שלושת המפגעים במקבץ זה, כאשר האבחון שלה נעשה בדרך כלל לפני גיל 18 חודשים, כאשר תסמונות Hurler-Scheie ו-Scheie מתונות יותר בתסמונות הקליניות, והן תאובחנה בדרך כלל בגיל שבין 3–10 שנים. בלידה, התינוק גדול מהממוצע ושגשוגו מהיר עד גיל שנה, אם כי האטה בשגשוג ניכרת מגיל שנה עד שלוש שנים, כאשר בגיל שנתיים ניכרת הרחבה של הצלעות ובית החזה. ברוב המקרים הילדים אינם עוברים את סף הגובה של 120 סנטימטרים, עם פגיעה שלדית חמורה עד כדי גמדות.
התסמונות הקליניות של תסמונת Hurler כוללות תווי פנים גסים (גשר אף שטוח ומצח בולט), לסת קטנה מאוד (micrognathia), לשון בולטת (macroglossia), שעירוּת-יתר, עכירות קרניות עד כדי עיוורון, ניוון רשתית, בעיות שמיעה בגין דלקות אוזניים חכופות, צרידות ודלקות דרכי נשימה עליונות המתבטאים בנשימה שורקנית. לב, כבד וטחול מוגדלים, בקע טבורי או בקע מפשעתי, פיגור שכלי ופגיעה קרדיו-וסקולארית. ילדים עם תסמונת Hurler מתים בדרך כלל לפני גיל עשר ממחלה חסימתית של נתיבי אוויר, זיהומים בדרכי הנשימה, סיבוכים בלב.
בתסמונת Scheie שהיא הווריאנט הקל יותר, התסמינים מתחילים בדרך כלל לאחר גיל חמש, עם אבחון נפוץ ביותר אחרי גיל עשר. לילדים עם תסמונת Scheie יש אינטליגנציה רגילה או שייתכן כי יהיו בעלי ליקויי למידה מתונים; וייתכן שיש בעיות פסיכיאטריות. גלאוקומה, התנוונות הרשתית, ולעיתים קרנית עכורה. בעיות אחרות כוללות תסמונת מנהרה קרפאלית או דחיסת עצבים אחרים (כגון עצב הגומד-ulna, העלול לגרום לכיפוף אצבעות-claw hand), מפרקים נוקשים, רגליים מעוותות, צוואר קצר, כבד וטחול מוגדלים, מחלת שסתום הוותין. לעיתים יש גם מחלה חסימתית של נתיב אווירי בשינה. תוחלת החיים בתסמונת Scheie תקינה.
תסמונת Hurler-Scheie, פחות חמורה יותר מתסמונת Hurler. התסמינים מתחילים בדרך כלל בגיל שבין 3–8 שנים. בילדים ייתכן פיגור בינוני, קשיי למידה. אי סדירות מערכתית, קומה נמוכה, לסת קטנה, קשיחות מפרקים פרוגרסיבית, דחיסות עמוד השדרה, קרניות עכורות, אבדן שמיעה, מחלת לב, תווי פנים גסים, ולעיתים בקע טבורי. בעיות נשימה בשינה ומחלות לב עלולות להתפתח בבגרות. תוחלת החיים היא בדרך כלל קצרה, עד תחילת שנות ה-20.
שכיחות תסמונת Hurler היא 1:100,000, שכיחות תסמונת Scheie מוערכת כמקרה אחד ב־500,000 לידות, ואילו שכיחות תסמונת Hurler-Scheie מוערכת כאחד ב-115,000 לידות.
מעבר לאפיון של הפרשת DS ו-HS בשתן על ידי כרומטוגרפיית רובד דק (TLC) או על ידי אלקטרופורזה, אבחון של MPS I ניתן להתבצע על ידי מדידת פעילות האנזים α L-Iduronidase בלויקוציטים המופקים מדגימת דם הנלקחת במבחנת ספירת-דם (EDTA, פקק סגלגל). הדם חייב להישמר בקירור לפני הגיעו למעבדה. בבדיקת FNA ניתן לגלות גופיפי זברה וכן גופיפי מיאלין. אבחון קדם-נטלי מקובל לגילוי המוטציה בגן הרלוונטי.
תסמונת Hunter או MPS II
תסמונת Hunter או MPS II, נובעת מחסר האנזים הליזוזומאלי iduronate-2-sulfatase, המקודד על ידי הגן I2S הממוקם בכרומוזום Xq28, ואכן תסמונת Hunter היא המוקופוליסכרידאזה היחידה המועברת בתאחיזה לכרומוזום X, ולכן לאם הנשאית יש סיכון של 50 אחוזים ללדת בנים נגועים בתסמונת. הנשאיות בדרך כלל בריאות, אם כי תוארו מקרים נדירים של בנות עם תסמונת Hunter כתוצאה מאינאקטיבציה בלתי אקראית של כרומוזום X באישה נשאית.
החסר האנזימטי מביא כמו ב-MPS I להצטברות DS ו-HS באופן רב-מערכתי. תופעות תסמונת זו אינן מופיעות בלידה, אך בדרך כלל מתגלות לאחר השנתיים הראשונות לחיים. לעיתים מופיע בקע בטני, דלקות אוזניים ודרכי נשימה, שפעת ונזלת מתמשכת, אם כי הסימנים היותר מובהקים הם ראש גדול ותווי פנים גסים, מצח בולט, גשר אף שטוח ולשון גדולה. במקרים אחדים יש מעורבות של מערכת העצבים המרכזית, המביאה לפיגור שכלי וחריגות התנהגותיות כגון ADHD, אוטיזם, OCD ו-sensory processing disorder.
האגירה המתמשכת של DS ו-HS גורמת בין השאר להתעבות שסתומי ודופן הלב, ולדעיכה מתקדמת בתפקוד הלב. גם דפנות דרכי האוויר מתעבות מה שגורם להפרעות נשימה בעיקר בשינה. הכבד והטחול מוגדלים, הבטן תפוחה והמפרקים מתקשים, מה שמגביל את התנועתיות. הקשחה הדרגתית של האצבעות מקשה על יכולת האחיזה של עצמים שונים, מה שעלול להחמיר כאשר מופיעה לעיתים תסמונת המנהרה הקרפאלית. מעורבות העצמות מביאה לקומה נמוכה, והצטברות GAG ברקמת החיבור התת-עורית מביאה לכתמים בצבע שנהב בגפיים ובגב בחלק מהלוקים בתסמונת. הצטברות GAG במוח תביא לפיגור שכלי בדרגות שונות. אין הופעה של התעכרות הקרניות.
חלק מהלוקים ב-Hunter אינם סובלים מפיגור שכלי, חיים עד גיל 20–35 שנה, וחלקם אף יאריכו חיים עד לשנות ה-50 וה-60 לחייהם. לעומתם, חלק מהחולים יסבלו מפיגור שכלי חמור ותוחלת חייהם היא רק 15 שנה.
בדרך כלל התסמינים ב-Hunter מתחילים בגיל שבין 2–4 שנים, והאבחון ייעשה בדרך כלל בבחינת השתן לנוכחות GAGs. יש לדעת שלעיתים בדיקת השתן תיתן תוצאה תקינה למרות האבחון בדיעבד של התסמונת, לכן קביעה מוחלטת של נוכחות הפגם תיעשה במדידת פעילות האנזים I2S בנסיוב, בלויקוציטים או בפיברובלסטים מביופסיה של העור. בדיקה קדם-לידתית יכולה למדוד רמת האנזים בנוזל מי השפיר, או בסיסי השליה.
אפידמיולוגיה: ההערכה היא שבעולם כולו יש כ-2,000 חולי תסמונת Hunter, כ-500 מהם בארצות הברית, כ-70 בקוריאה, כ-30 בקנדה, כ-20 בפולין, ומספרים קטנים יותר בשאר הארצות. שכיחות המפגע מוערכת במקרה אחד ל-250,000 לידות-חי.
ארבעת הוואריינטים של תסמונת Sanfillipo types A-D
ארבעת הוואריינטים של תסמונת Sanfillipo types A-D מתאפיינים על ידי הצטברות של HS: תסמונת Sanfillipo A או MPS IIIA נגרמת מפגם באנזים heparan N-sulfatase, המקודד על ידי הגן SGSH הממוקם בכרומוזום 17q25.3 ; תסמונת Sanfillipo B או MPS IIIB נגרמת מפגם באנזים α-N-acetylglucosaminidase המקודד על ידי האנזים NAGLU הממוקם בכרומוזום 17q21.2; תסמונת Sanfillipo C או MPS IIIC נגרמת מפגם באנזים heparan-α-glucosaminide N-acetyltransferase המקודד על ידי הגן HGSNAT הממוקם בכרומוזום 8p11.21; תסמונת Sanfillipo D או MPS IIID נגרמת מפגם באנזים N-acetylglucosamine-6-sulfatase המקודד על ידי הגן GNS הממוקם בכרומוזום 12q14.3.
מקבץ תסמונות Sanfillipo הוא מפגע אוטוזומאלי רצסיבי נדיר הנובע מכשל בפירוק הפארן סולפאט המצטבר בעיקר במערכת העצבים המרכזית. אף על פי שלא נמצא כל פגם באנזימים הקשורים למטבוליזם של גנגליוזידים, ניתן למצוא ב-Sanfillipo גם הצטברות של גליקוליפידים נושאי מטען חשמלי שלילי אלה. השכיחות של המלחלה משתנה על פי פיזור גאוגרפי באופן שבצפון אירלנד נמצא מקרה אחד ל-280,000 לידות-חי, באוסטרליה 1 ל-66,000, ובהולנד 1 ל-50,000. השכיחות בעולם של כל אחד מ-4 הסוגים של מחלה זו היא כדלקמן: Type A-מקרה אחד ל-100,000 לידות-חי; Type B-מקרה אחד ל-200,000; Type C-מקרה אחד ל-500,000; Type D- מקרה אחד למיליון.
תסמונת Sanfillipo נגרמת מפגם באחד מ-4 אנזימים הדרושים להסרת שיירי glucosamine מ-heparan sulfate. פגם זה גורם להצטברות HS בתאים וברקמות, מה שיגרום במהלך הזמן להופעת תסמינים קליניים. הלוקים בתסמונת זו סובלים מפיגור התפתחותי עם דעיכה פרוגרסיבית בסטאטוס השכלי. כן יופיעו תווי פנים גסים, קשיון מפרקים, ובעיות בהתנהגות ובשינה. ארבעת סוגי תסמונת זו אינם ניתנים להבדלה קלינית אף על פי שמוטציות בגנים שונים אחראיים לכל אחד מסוגים אלה. לכן מומלץ למדוד את פעילות ארבעת האנזימים הרלוונטיים כאמצעי אבחוני התחלתי.
התסמונת באה לביטוי באופן מאוד איטי והדרגתי בילדים בגיל 2–6 שנים, בדרך כלל בהופעת שינויים דיסמורפיים בתווי הפנים. תסמינים אחרים כמו קשיון מפרקים או שעירות-יתר מופיעים רק בשלב מאוחר יותר. בגיל 2–3 שנים מתחילים להבחין בפיגור בהתפתחות, כמו גם בבעיות התנהגות, ולאחריהם דעיכה אינטלקטואלית פרוגרסיבית, המגיעה עד כדי שיטיון חמור ופגיעה מוטורית פרוגרסיבית. רכישת מיומנות דיבור איטית ולא מושלמת. השלב הבא של המחלה מתאפיין בהיפראקטיביות או אגרסיביות, חוסר מנוחה, אכילת דברים בלתי-אכילים (pica), שינה טרופה לצד פעילות יתר וחוסר שקט, ונטייה להרס. לעיתים יש איבוד שליטה על הצרכים.
בשלב מאוחר יותר של המחלה, יש בעיות יציבה ונטייה ליפול תוך כדי הליכה או ריצה, ובהמשך נטייה לאי-תנועה וחוסר תגובתיות המחייבים שימוש בכיסא גלגלים. יכולות להופיע בעיות בליעה, ופרכוסים. אין התעכרות הקרנית, או שהיא מתונה ביותר. אף על פי שהתסמינים הקליניים בעיקרם נוירולוגיים, תיתכן גם הופעה של שלשולים, בעיות שיניים, וכבד וטחול מוגדלים. יש מקרים של ילדים עם MPS III עם בעיות קרישה ונטייה לדימומים לאחר פעולות כירורגיות. תוחלת חייהם היא בדרך כלל עד סוף שנות העשרה או תחילת שנות ה-20. אלקטרופרזה של דגימת שתן תזהה הצטברות של הפארן סולפאט. ניתן לבצע אבחון טרום-לידתי. אנליזה מולקולארית של הגנים SGSH ו-NASGLU המקודדים לתת סוגים A ו-B ניתנת לביצוע וגילוי מוטציות. לצורך מדידת רמת האנזימים בכל 4 סוגי Sanfillipo ניתן לקבל פיברובלסטים מדם היקפי הנלקח במבחנת סודיום הפארין (פקק ירוק). לצורך קביעת רמת האנזימים הרלוונטיים לסוגים A, C ו-D, ניתן להשתמש בלויקוציטים, כאשר לקביעת רמת האנזים להערכת Type B של Sanfillipo, ניתן גם להשתמש בפלזמה.
תסמונת Morquio או MPS IV
תסמונת Morquio או MPS IV, מתחלקת לשני תת-סוגים:
- Type A או MPS IVA בו יש הצטברות של keratan sulfate ו-chondroitin-6-sulfate, נגרם מפגם באנזים galactose-6-sulfate sulfatase או N-acetykgalactosamine-6-sulfatase שמקודד על ידי הגן GALNS הממוקם על כרומוזום 16q24.3
- Type B או MPS IVB בו יש הצטברות של keratan sulfate, נגרם מפגם באנזים β-galactosidase המקודד על ידי הגן GLBI הממוקם בכרומוזום 3p22.3
תסמונת Morquio על שני תת-סוגיה אובחנה לראשונה על ידי הרופא Morquio על סמך התעכרות קרניות, מחלת מסתם הוותין, והפרשה מוגברת בשתן של keratan sulfate. הוא אבחן תסמונת זו בארבעה ילדים של משפחה ממוצא שוודי. השכיחות של תסמונת זו 1:75,000 עד 1:200,000 באוכלוסיות שונות. תינוקות עם תסמונת זו נראים תקינים בלידה, אך לאחר חודשים אחדים מתגלה עיוות בעמוד השדרה, פיגור בגדילה והופעת "ברכי X" או genu valgum בגיל 2–3 שנים. תסמונות אופייניות ל-Morquio הם כדלקמן: התפתחות בלתי תקינה של השלד, פגיעה בסחוס (dysostosis multiplex), ברכיים גדולות ובלתי יציבות, מרפקים גדולים, ראש גדול, צוואר ירכיים דיספלסטי, חופש תנועה מוגזם ורפיון במפרקים, אצבעות גדולות, רווח בין השיניים, חזה בולט (pectus carinatum), דחיסה של עמוד השדרה, לב מוגדל ואוושת לב, גמדות.
תסמינים נוספים יכולים לכלול: צוואר קצר במיוחד, היפופלזיה של חלק הפנים המרכזי ולסת בולטת, התעכרות הקרניות, סקוליוזיס או kyphosis מתונים, היפופלזיה אודונטואידית ושכבת enamel דקה במיוחד, אי-יציבות אטלנטו-אקסיאלית, איבוד הדרגתי של יכולת הליכה המתחילה בהליכה מקרטעת "דמוית ברווז", כבד וטחול מוגדלים באופן מתון, ובקע מפשעתי. קוגניציה ומצב שכלי תקינים. תוחלת החיים יכולה להיות קצרה במיוחד במקרים חמורים (3-2 שנים) אך גם להגיע במקרים מתונים לגיל 60–70 שנה. אבחון המחלה נעשה על ידי אלקטרופורזה של שתן לאפיון רמה מוגברת של KS. רמת האנזים β-galactosidase בלויקוציטים או בפיברובלסטים שמגדלים בתרבית ניתנת לביצוע תוך שימוש ב-4methylumbelliferyl כמצע. יש לקחת בחשבון שמדידת רמת האנזים בטיפת דם מיובשת על נייר Guthrie עלולה לסטות בתוצאה נמוכה כזובה בגלל טריות הדגימה או שמירת הנייר הסופג בתנאי לחות או טמפרטורה לא נאותים.
תסמונת Maroteaux-Lamy או MPS VI
תסמונת Maroteaux-Lamy או MPS VI בה מצטבר dermatan sulfate, בגלל פגם באנזים N-acetylgalactosamine-4-sulfatase (הידוע גם כ-arylsulfatase B), המקודד על ידי הגן ARSB הממוקם בכרומוזום 5q14.1. זו תסמונת נדירה עם שכיחות המוערכת בין 1:240,000 ל-1:1,250,000. ילדים עם תסמונת זו הם בעלי יכולת שכלית וקוגניטיבית תקינה. התסמינים הפיזיולוגיים יכולים להיות בדרגת חומרה המתקדמת מהר וניתנים לגילוי כבר בגיל 6–24 חודשים, לעומת צורתה האיטית של התסמונת בה התסמינים יופיעו בגיל מאוחר.
המאפיינים הקליניים כוללים דיספלזיה שלדית וקומה נמוכה מאוד, תווי פנים גסים (אף רחב, מצח ועיניים בולטים, לשון מוגדלת), גולגולת מעובה, אוכף טורקי (sella turcica) בצורת J, התעכרות קרניות אם כי לא בגיל מוקדם, כבד וטחול מוגדלים, אי-סדירות של פעולת הלב, וממצאים שלדיים כגון dysostosis multiplex, ופרקי ידיים כפופים. תסמינים נוספים כוללים: עצם בריח קצרה ומעובה, עקמומיות האפיפיזה של העצם הרדיאלית, דיספלסטיות של עצמות האגן, חוליות שדרה עגלגלות ודמויות מקור, kyphosis, דיאפיזה מוגדלת ומטפיזה חריגה של העצמות הארוכות, צלעות בצורת משוט עם היצרות באזור החוליות והתרחבות באזור עצם החזה, רווח גדול בין השיניים ודיספלזיה של השן.
אבחון: בשלב ההתחלתי נלקחת בדיקת שתן להרצה אלקטרופורטית להערכת הפרשה מוגברת של DS. לכן, קבלת תוצאה חיובית, תחייב ביצוע בדיקה אנזימטית של פעילות ארילסולפטאזה B בתאי עור או בלויקוציטים. בדיקה גנטית לנשאוּת מתבצעת בבני משפחה בריאים של אנשים המאובחנים כלוקים בתסמונת. אבחון טרום-לידתי מתבצע במקרה של הורים נשאים.
תסמונת Sly או MPS VII
תסמונת Sly או MPS VII, בה מצטברים heparin sulfate ו-dermatan sulfate וכן chondroitin-4,6-sulfate, נגרם בגלל פגם באנזים β-glucuronidase, המקודד על ידי הגן GUSB הממוקם בכרומוזום 7q11.21. מחלת אגירה זו מופיעה בשכיחות של פחות מ-1 ל-250,000 לידות-חי. הילדים נולדים עם בצקת כללית (hydrops fetalis), ורוב התסמינים דומים לאלה של תסמונת Hurler, והם כוללים: תופעות נוירולוגיות ופיגור שכלי החל מגיל שלוש שנים, אובדן ראיית לילה וראייה היקפית.
תסמינים אחרים כוללים אי סדירות השלד, קשיחות מפרקים, תנועה מוגבלת, בקע מפשעתי או טבורי. באזור הראש, הצוואר והפנים: תווי פנים גסים ומאקרוצפלוס, בולטות המצח, אוכף טורקי דמוי J, איחוי מוקדם מדי של התפרים (sutures) הסגיטליים. בעיניים: עכירות הקרנית ומפגע באישון (iris coloboma). באף: גשר אף שטוח ונחיריים מוסטות קדימה (anteverted nostriols). בפה: לעיתים חך שסוע (cleft palate). בעצמות: dysotosis mutiplex. בעמוד השדרה: kyphosis, סקוליוזיס, עיוותים דמויי-חכה בחוליות החזה והמותן של עמוד השדרה. בבית החזה: בולטות של בית החזה (pectus carinatum) או שקיעה כלפי פנים (pectus excavatum). בולטות של הבטן לעיתים בגלל בקע טבורי או של המפשעה. באברי קצה: רגל קלובה (clubfoot או talipes), עצם האגן (ilium) לא מפותחת, נמק של ראש הירך. בגפיים התחתונות: נמק של צוואר הירך, ועצמות טובולאריות קצרות. נטייה לדלרת ריאות חוזרת בשנות החיים הראשונות, כבד וטחול מוגדלים.
תסמונת Natowicz או MPS IX
תסמונת Natowicz או MPS IX מתאפיינת בהצטברות חומצה היאלורונית (Hyaluronic acid) בגלל פגם באנזים hyaluronidase, המקודד על ידי הגן HYALI, הממוקם בכרומוזום 3p21.31. עד שנת 2001 דווח רק על מקרה אחד בספרות הרפואית של MPS IX. התסמינים כוללים פגיעה שלדית, קומה נמוכה, שינויים מתונים בתווי הפנים, תנועת מפרקים תקינה, אינטליגנציה תקינה. רדיוגרפיה של האגן הראתה הצטברות מסות רבות של רקמה רכה, עם שחיקה (erosion) מסוימת של העצם. תסמינים כוללים גם הצטברות נודולארית של מסות רקמה רכה סביב המפרקים, עם אפיזודות של נפיחות מכאיבה המתפוגגת מעצמה תוך ימים אחדים.
ראו גם
המידע שבדף זה נכתב על ידי פרופ' בן-עמי סלע, המכון לכימיה פתולוגית, מרכז רפואי שיבא, תל-שומר;
החוג לגנטיקה מולקולארית וביוכימיה, פקולטה לרפואה, אוניברסיטת תל-אביב (יוצר הערך)


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק