אבני כיס המרה - Gallbladder stones
עקרונות בכירורגיה
מאת ד"ר צבי קויפמן
| עקרונות בכירורגיה | ||
|---|---|---|

| ||
| שם המחבר | ד"ר צבי קויפמן | |
| שם הפרק | כירורגיה של כיס המרה ודרכי המרה | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – אבני מרה
מחלת אבני כיס המרה היא מהנפוצות באוכלוסייה המתבגרת, ואולם אפשר אף למוצאה בילדים. באוכלוסייה הכללית היא נפוצה בכ- 10%, אבל שכיחות המחלה עולה עם הגיל - באוכלוסייה שלאחר גיל 40 היא נפוצה בכ- 20%, ובאוכלוסייה שלאחר גיל 80 בכ- 33%. מחלה זו שכיחה פי 4 בנשים מאשר בגברים, ואולם עם העלייה בגיל הבדל זה מיטשטש.
- הסיבות להיווצרות אבני מרה הן
- שינויים בהרכב המרה.
- עימדון של מרה.
- זיהומים.
- סוגים של אבני מרה
- אבני כולסטרול מעורבות (Mixed cholesterol stones) הן 80% מאבני המרה. הכולסטרול מרכיב כ- 70% מהאבן. מלבד כולסטרול נמצאים באבן מלחי סידן, בילירובין, חלבון וחומצות מרה. ברוב החולים האבנים מרובות וקוטרן אינו גדול מ- 2 ס"מ.
- אבני כולסטרול (Pure cholesterol stones) הן כ- 10% מאבני המרה, לרוב גדולות ויחידות.
- אבני פיגמנט הן 10% מאבני כיס המרה. הן מורכבות מבילירובין בלתי ישיר, שהוא בלתי מסיס, כמלח של סידן. אבנים אלה אינן מכילות כולסטרול. הן מרובות, קטנות, כהות, ירקרקות ולא-חלקות. אבנים אלה נוצרות עקב העמסה של בילירובין בלתי ישיר. העמסה זאת נמצאת בחולים בעלי אנמיות המוליטיות, או בחולים בעלי אסקריס (Ascaris) או חיידקי אשריכיה קולי (E.Coli) במרה, המכילים אנזימים המפרקים את הבילירובין שעבר קוניוגציה, מסירים ממנו את החומצה הגלוקאורונית, וכך הופכים אותו לחומר בלתי מסיס, השוקע כמלח סידני.

|

|
| תמונה 2.8: אבני מרה. משמאל אבני כולסטרול מעורב, מימין אבני פימנט. |
שינויים פיזיוכימיים של המרה
תשעים אחוז מהמרכיב היבש של המרה מכיל:
- מלחי מרה המורכבים מכולט, מכנודאוקסיכולט וחומצת המרה הדאוקסיכולית והליטוכולית.
- פוספוליפידים, בעיקר לציטין.
- כולסטרול.
מלחי המרה מסיסים היטב במים, ואילו הפוספוליפידים וכולסטרול אינם מסיסים במים, אך הופכים למסיסים כששלושתם יוצרים את המיצלות. כושרן של המיצלות להמיס כולסטרול תלוי בכמות מלחי המרה, הלציטינים והכולסטרול במרה. היחס בין שלושת המרכיבים הוא עדין, והמסת הכולסטרול נמצאת בגבולות מצומצמים מאוד של ערכי שלושת המרכיבים.
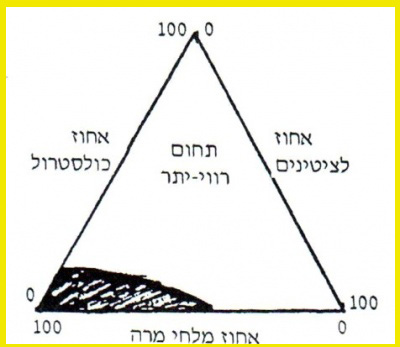
היחס בין שלושת המרכיבים מוצג במשולש ע"ש Small (איור 5.8). הקטע המושחר הוא השטח שבו קיימת תמיסה בלא משקע במרה. התחום הזה צר יחסית, וכל חריגה ממנו יוצרת ריווי יתר של המרה ועקב כך שקיעה של הכולסטרול ויצירת אבני מרה.
המדד הליטוגני של המרה הוא יכולת ליצור קריסטלואידים. מרה המכילה כמות גדולה של כולסטרול, ביחס ללציטינים ולמלחי מרה, היא מרה ליטוגנית היוצרת אבנים. ריווי המרה הוא אחד התנאים הנדרשים להיווצרות אבני מרה. ריווי המרה בכולסטרול גורם ליצירת קריסטלואידים של הכולסטרול אשר שוקעים. מוקדים של חיידקים, דברים ותאי אפיתל שנשרו מעודדים את הקריסטליזציה של הכולסטרול. על הקריסטלואידים הנוצרים מתיישבות שוב מולקולות של כולסטרול הגורמות להגדלת האבן.
הסיבה לריווי המרה ולהפיכתה למרה ליטוגנית אינה ברורה. אחת ההשערות היא, שהמקור הוא יצירה לקויה של מרה בכבד. כלומר, זו מחלת כבד ראשונית. המרה הבלתי תקינה שמקורה בכבד נובעת מיצירה מופחתת של לציטין ומלחי מרה, או מיצירה מוגברת של כולסטרול. יש הוכחות לשני גורמים אלה.
כיס המרה יכול לשמש אף הוא כגורם ליצירת אבני כיס המרה. כיס מרה תקין סופג רק מים ואלקטרוליטים. לעומתו, כיס מרה דלקתי יכול גם לספוג מלחי מרה, דבר המשנה את המבנה העדין של המרה, וגורם לשקיעת הכולסטרול.
עימדון (Stasis) של מרה בכיס המרה גורם ליצירת חלקיקים של תאי אפיתל שנשרו, יחד עם ריר, חיידקים וצבעי מרה, התורמים ליצירת אבני המרה.
יש הטוענים שעלייה בלחץ בכיס המרה גורמת לדיכוי יצירת מלחי מרה בכבד, ובכך גורמת להפרעה במבנה המרה המאופיינת ברוויית-יתר של כולסטרול וביצירת אבנים.
זיהומים בכיס המרה גורמים לשינויים בחדירות של הרירית, לספיגת יתר של מלחי מרה ולהפרשת מלחים אנאורגניים לתוך כיס המרה. שינוי זה גורם לשקיעה של הכולסטרול. שברים צלולריים מרובים גורמים להפרשת יתר של חלבון המשמש כמוקד ליצירת אבני כולסטרול. ייתכן גם שהזיהום משנה את תכונותיה הפיזיקליות של המרה, כך שהיא פחות מסיסה, ולכן מתרחשים בה תהליכי שקיעה. עבודות חדשות מצביעות על גורם נוסף הקשור ביצירת אבני כיס מרה. מתברר שנוסף על המיצלות מצויות גם וסיקולות במרה. למעשה הווסיקולות הללו, המכילות כולסטרול ופוספוליפידים, הן הבלתי יציבות, ובהן חלה השקיעה הראשונית של הכולסטרול. במרה ליטוגנית יש מעבר מהמיצלות לצורה הווסיקולרית, העמידה פחות, ועקב כך מתרחשת שקיעה של הכולסטרול.
הגורמים למרה ליטוגנית
בכבד
- ייצור יתר של כולסטרול.
- הפרשת יתר של בילירובין בלתי מסיס.
- ייצור מופחת של מלחי מרה.
- ייצור מופחת של לציטינים.
בכיס המרה
| דלקות | ספיגת מלחי מרה הפרשת חלבון |
| עימדון (Stasis) | עליית הלחץ בכיס המרה גורמת לדיכוי יצירת מלחי המרה בכבד הצטברות של שפיכה (דבריס) |
| זיהומים | שינוי בהרכב המרה פירוק הבילירובין המסיס על-ידי דהקוניוגציה |
תסמינים קליניים
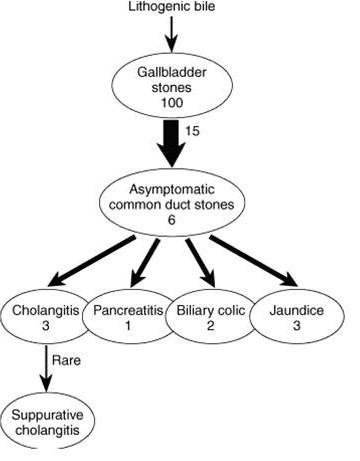
כ- 50%-30% מהאוכלוסייה הלוקה באבני כיס מרה היא אי-תסמינית לחלוטין. שיעור זה אינו מדויק, אלא מתבסס על סקירות ברירניות, לכן יש הטוענים כי מדובר למעשה בשיעור גבוה בהרבה. המהלך הטבעי של אבני כיס המרה מוצג בתרשים 1.8.
התסמינים הקליניים מתבטאים ב:
- כאבים עוויתיים בבטן הימנית העליונה, החולפים כעבור שעות מספר, קשורים בארוחות שומניות ומלווים בדיספפסיה. הכאבים מתפשטים בדרך כלל בקו הצלעות לזווית עצם השכם (הסקפולה). כאבים בכתף קשורים לגירוי הסרעפת עקב התהליך הדלקתי.
- בהתקף חריף החולים סובלים, נעים במיטה מצד לצד ואינם מוצאים מרגוע. הכאבים הללו נובעים מחסימת צינור כיס המרה, בזמן שכיס המרה מתכווץ נגד חסימה זו. החולים מספרים על צרבות, ריבוי גזים בבטן ובחילות.
בדיקות עזר
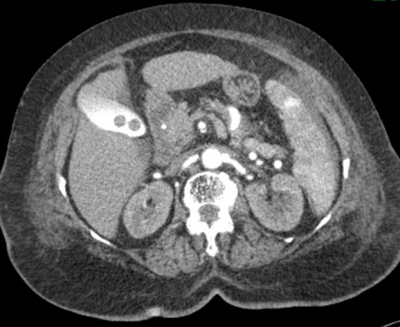
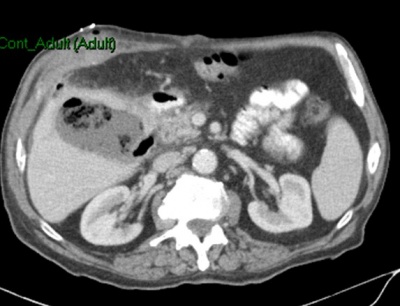
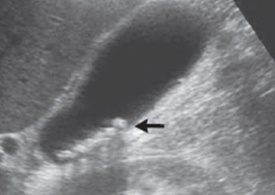
במעבדה אין מאפיינים מיוחדים. האבחנה מתבצעת על-ידי בדיקת אולטרה-סאונד, שהיא בדיקת בחירה לאבחון אבנים בכיס המרה בשל היותה בדיקה בלתי פולשנית בעלת אמינות גבוהה. בבדיקת האולטרה-סאונד יודגמו אבנים בכיס המרה ככתמים בהירים בתוך הכיס, הנעים בשינוי תנוחה. מאחוריהם ניתן לראות את הצל האקוסטי (Acoustic shadow) (תצלום 19.8). שני ממצאים אלה הם הסימנים המובהקים לאבני מרה. בבדיקה זו אפשר לבדוק את קוטר דרכי המרה החוץ-כבדיות. רק 20% מהאבנים בדרכי המרה מודגמות בשיטה זו. כמו-כן אפשר למדוד את קוטר כיס המרה ואורכו. בדיקות אלה אמינות ב- 94%-90%. לעיתים האבנים אינן נראות בברור ב- US אבל נראות ב- אולטרה-סאונד אנדוסקופי (EUS) או מאובחנות ב- CT (תצלום 20.8).
|
|
| תצלום 19.8: אבן בכיס המרה (חץ) עם צל אקוסטי בהמשכה. |
אבחנה מבדלת
מחלות אחרות המחקות את הכאבים שמקורם בכיס המרה הן:
- כאבים שמקורם לבבי או ריאתי, כגון תעוקת הלב, מאורע איסכמי או דלקת צדר (Pleuritis).
- כאבים רדיקולריים בגובה 10-T6.
- שלבקת חוגרת (Herpes zoster) - עלולה לגרום כאבים עזים בבטן עליונה.
- מחלות דרכי העיכול, כגון התלקחות של כיב התריסריון, דלקת הלבלב ודלקת התוספתן.
טיפול
בספרות יש חילוקי דעות לגבי הצורך לנתח חולים אי-תסמיניים, שנתגלו בהם אבני כיס מרה. טענתם העיקרית של השוללים את הצורך בטיפול בחולים היא, שמספר החולים שיפתחו סיבוכים עקב אבנים בכיס המרה הוא קטן יחסית, ואינו מצדיק ניתוח קבוצה גדולה של חולים אי-תסמיניים, שבעצם אינם זקוקים לו באותה עת, מה גם שמדובר בניתוח שאינו נעדר סיבוכים. השוללים מסייגים את טענתם כשמדובר בחולים סוכרתיים, שכן בהם שכיחות הדלקות החריפות היא 15%-10% בחולים שכיס המרה בהם לא הודגם, והם צפויים לסיבוכים בעתיד. אבנים הגדולות מ- 2 ס"מ או כיס מרה מסויד, גם הם מהווים הוריה יחסית לניתוח. בחולים אי-תסמיניים הנטייה היא לנתח רק צעירים יחסית.
הקבוצה הממליצה על טיפול בכל החולים האי-תסמיניים טוענת ששיעור הסיבוכים המאוחרים עקב אבנים אי-תסמיניות הוא גבוה יותר. טענה נוספת היא ששיעור הסיבוכים הגבוה בניתוחים דחופים או עקב צהבת חסימתית מצדיק את הניתוח במרבית החולים האי-תסמיניים.
הגישה המקובלת כיום היא שלא לנתח חולים אי-תסמיניים, שאינם כלולים בקבוצת סיכון, כגון: סוכרת, אבנים גדולות, כיס מרה מסויד, חולים המקבלים הזנה פראנטרלית (TPN) וחולים הלוקים בהפרעות במערכת החיסון.
טיפול כירורגי
כירורגיית כיס המרה
בחולים תסמיניים טיפול הבחירה הוא כריתת כיס המרה. ההוריות לטיפול כירורגי הן:
- כאבי בטן.
- צהבת חסימתית בעבר או בהווה.
- דלקת הלבלב.
- דלקת חריפה של כיס המרה.
- נצור בין המעי לכיס המרה או לבין דרכי המרה.
- התנקבות כיס המרה.
- חולים צעירים מאוד שאובחנו בהם אבנים אי-תסמיניות.
כריתת כיס מרה בשיטה פתוחה (Open cholecystectomy) הגישה הניתוחית יכולה להיות דרך:
- חתך סובקוסטלי ימני (Kocher).
- חתך טרנסרקטלי ימני.
- חתך אמצעי.
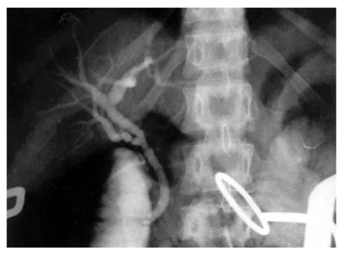
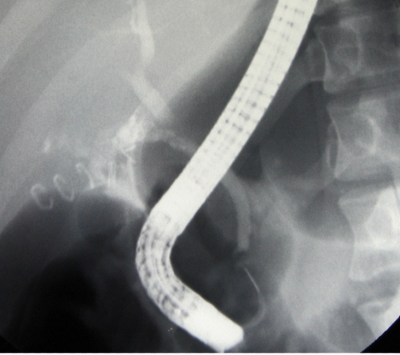
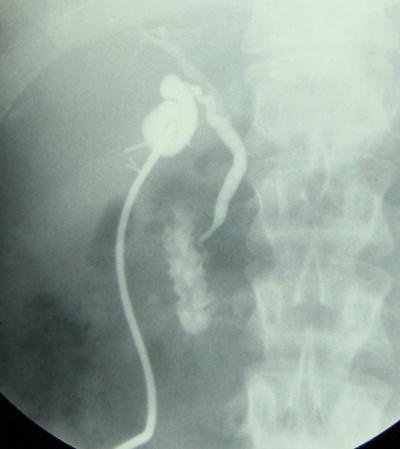
לאחר פתיחת הבטן ובדיקת איברי הבטן ניגשים לכריתת כיס המרה. תחילה מזהים את צינור כיס המרה ואת הכולדוכוס, מזהים את עורק כיס המרה וקושרים אותו בסמוך לכיס המרה. לאחר מכן קושרים את צינור כיס המרה קרוב לכיס המרה, בשלב זה במידת הצורך (ראה הוריות בדרכי מרה) פותחים אותו ומכניסים לתוכו צינורית, שדרכה מצלמים את דרכי המרה (תצלום .21.8). בצילום זה יש לשים לב:
- לאנטומיה של דרכי המרה.
- לליקויים בתוך דרכי המרה, שעלולים להתאים לאבנים או לשאתות בדרכי המרה.
- למעבר חופשי לתריסריון.
- לרוחב הכולדוכוס.
- לרוחב העץ הביליארי התוך-כבדי ולהדגמתו.
לאחר מכן מפרידים את כיס המרה ממיטת כיס המרה, קושרים את הציסטיקוס בסמוך לכולדוכוס ומוציאים את כיס המרה. לעתים, בעקבות דלקות חוזרות או ניתוחים קודמים באזור, האנטומיה אינה ברורה, ולכן יש להפריד תחילה את כיס המרה ממיטתו בכבד, ורק לאחר מכן לזהות את האנטומיה בצורה מדויקת יותר.
בעבר נהגו לבצע צילום דרכי מרה (כולאנגיוגרפיה) תוך-ניתוחית בכל החולים שנכרת בהם כיס מרה. הכולאנגיוגרפיה הקטינה את מספר הפתיחות של דרכי המרה מ- 41% מסיבות קליניות ל- 25% מהחולים, וכמו-כן נתגלו כ- 4% מהלוקים באבנים בדרכי המרה בלא כל תסמינים אחרים. במשך השנים, עם התפתחות ה- EUS וה- ERCP, המאפשר זיהוי אבנים, הן לפני הניתוח והן לאחריו וטיפול בהן, ההוריות לצילום תוך-ניתוחי של דרכי המרה הצטמצמו ביותר וכוללים חולים בהם ה- ERCP לא הצליח טכנית, או שנתגלה פגם בדרכי המרה שלא טופל לפני הניתוח, חולים תסמיניים כגון חולי צהבת, חולים הלוקים בכולדוכוס מורחב של יותר מ- 16 מ"מ, במקרים שבהם האנטומיה בניתוח אינה ברורה. כולאנגיוגרפיה באותן הוריות ניתן לבצע גם בחולים המנותחים בשיטה לפרוסקופית.
באבנים בדרכי המרה נדון בפרק הבא.
סיבוכי הניתוח
- זיהומים בפצע הניתוח: שכיחותם היא כ- 10%-6%. לפיכך, מוגדרים ניתוחים אלה כ- Clean contaminated. השכיחות גבוהה יותר בחולים שנמצאו בהם חיידקים במרה, בחולים סוכרתיים, בזקנים, בחולים בצהבת חסימתית, או בחולים בעלי דרכי מרה מורחבות. שיעור הזיהומים הללו ניתן לצמצום על-ידי מתן אנטיביוטיקה מונעת.
- דמם חריף: נובע מאי-קשירת עורק כיס המרה, או מהתרת הקשר ממנו. מצב זה מחייב התערבות כירורגית דחופה. כדי לזהות את מקור הדמם בעת הניתוח, יש לבצע את הטכניקה שתיאר פרינגל. בטכניקה זו שמים קלמה וסקולרית (Vascular klem) על הליגמנט ההפטודואודנלי, בקצהו החופשי, מעל הפתח על-שם וינסלאו. בעזרת קלמות אלה אפשר להרים ולהפוך את הליגמנט ההפטודואודנלי, לשחרר מעט את הקלמה, לזהות את מקור הדימום ולקושרו מחדש.
- דלף מרתי נובע מ:
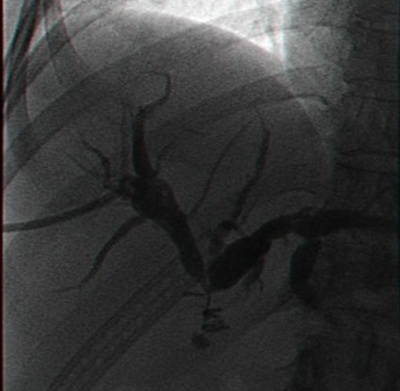
- קשירה לקויה של צינור כיס המרה או התרת הקשר ממנו (תצלום 22.8). במצב זה נוצר נצור כבדי הדורש התערבות. זו יכולה להיות כירורגית - על-ידי כניסה מחדש לבטן וקשירת הצינור, או הכנסת תותב לכולדוכוס שחוסם את מוצא צינור כיס המרה, מקטין את הדלף ובליווי ניקוז מקומי ראוי ייסגר הדלף מעצמו;
- אי-זיהוי צינור אברנטי (Aberant duct) שלא נקשר. ברוב המקרים, דלף זה מפסיק מעצמו;
- חבלה לכולדוכוס שלא זוהתה. זו יכולה להיסגר מעצמה, אך עלולה לגרום היצרות מאוחרת של הכולדוכוס. אם הדלף אינו פוסק, הוא מחייב התערבות כירורגית. לעתים, אוסף מרתי כזה אינו מתנקז, מזדהם ויוצר מורסה תת-כבדית, הדורשת התערבות כירורגית לניקוזה.
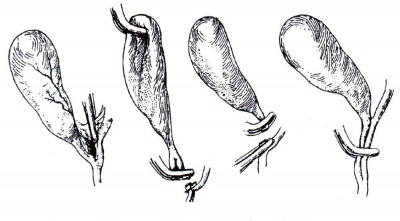
- חבלה בכולדוכוס: נובעת מאי-זיהוי אנטומי ברור של הכולדוכוס, או מחוסר הכרת הווריאנטים האנטומיים. החבלה עלולה להתבטא בקרע בכולדוכוס, בקשירה שלו, או בקשירה של הענף הימני הכבדי (איור 6.8 ותצלום 23.8).
- חבלה בלבלב: מתבטאת בדלקת הלבלב המתפתחת לאחר הניתוח ועד יצירת כיסית מדומה של הלבלב (פסאודוציסטה). לרוב, קשורה בפתיחת הכולדוכוס.
- צהבת חסימתית: נגרמת עקב אבנים בדרכי המרה, או עקב היצרויות הכולדוכוס. צהבת זו עלולה להופיע מיד לאחר הניתוח או שנים לאחריו. סיבה אחרת להופעתה היא קשירת הכולדוכוס, הדורשת התערבות כירורגית דחופה (ראו הפרק חבלה בדרכי המרה).
- כולאנגיטיס עולה: עקב חבלה בכולדוכוס או אבנים נותרות בתוכו.
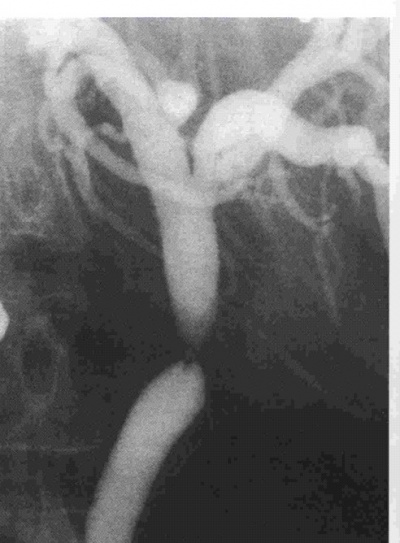
- היצרות הכולדוכוס: ההיצרויות נובעות מפגיעה חבלתית בכולדוכוס, מנזק לכלי הדם שלו, או מקשירה חלקית של הכולדוכוס בזמן קשירת הציסטיקוס (תצלום 24.8).
- מורסה במיטת כיס המרה קשורה בדרך כלל בדלקות חריפות של כיס המרה, התנקבות של כיס המרה לפני הניתוח או דלף מצינור מרה (תצלום 25.6 )
- כאבי בטן: ייתכן שיופיעו בסמוך לניתוח או שנים לאחריו, ונובעים מאבנים בדרכי המרה. סיבה אחרת לכאבי בטן בחולים לאחר כריתת כיס מרה היא Post cholecystectomy syndrome (טבלה 1.8).
| 1. הוריה לא-נכונה לניתוח | 3. Cystic stump syndrome |
| Biliary stone .2 | Strictures .4 |
| * retain stone | Stenosis of papilla .5 |
| * forgotten stone | Sclerosing cholangitis .6 |
| * new stone |
90%-85% מהחולים המנותחים עקב אבני כיס המרה יירפאו בעקבות הניתוח. השאר ימשיכו לסבול מתסמינים הדומים לאלה שלפני הניתוח ובלא קשר לאבנים נותרות. הסיבה לכך קשורה לרוב באבחנה טרום-ניתוחית מוטעית. אמנם לחולה היו אבנים בכיס המרה, אך לא הן שגרמו לתסמינים, אלא מחלות אחרות שלא אובחנו לפני הניתוח. מחלות תפקודיות, דלקת הלבלב, כיב פפטי, בקע סרעפתי, תסמונת אנגינוטית וכדומה, כל אלה יש בהם כדי לגרום לתלונות של החולה לפני הניתוח ולאחריו. לעתים, התסמינים עלולים להיות קשורים בדרכי המרה, כגון בחולים שבהם הושאר גדם ארוך של צינור כיס המרה, המשתנה שינויים דלקתיים וגורם לכאבים, או היצרות של הפפילה (תצלום 26.8), שלא אובחנה בזמן הניתוח, הגורמת לכאבים או לצהבת חסימתית.
ראו גם
- לנושא הקודם: פיזיולוגיה של כיס המרה ודרכי המרה - Gallbladder and biliary tract physiology
- לנושא הבא: כריתה לפרוסקופית של המרירה - Laparoscopic cholecystectomy
- לתוכן העניינים של הפרק
- לתוכן העניינים של הספר
- לפרק הקודם: כירורגיה של התעלה האנלית
- לפרק הבא: כירורגיה של הלבלב
המידע שבדף זה נכתב על ידי ד"ר צבי קויפמן, מומחה בכירורגיה, מנהל היחידה לבריאות השד, מרכז רפואי מאיר, כפר סבא


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק