סרטן שד גרורתי - טיפול - metastatic breast cancer - treatment
| סרטן שד גרורתי - טיפול | ||
|---|---|---|
| metastatic breast cancer - treatment | ||

| ||
| ICD-10 | Chapter C 50. | |
| ICD-9 | 174
-175 |
|
| MeSH | D001943 | |
| יוצר הערך | ד"ר ביאטריס עוזיאל וד"ר שני ברויאר | |
לערכים נוספים הקשורים לנושא זה, ראו את דף הפירושים – סרטן השד
סרטן שד גרורתי מוגדר כהתפשטות הגידול לאיברים מרוחקים בגוף, דרך כלי הדם, דרך כלי הלימפה או בחדירה ישירה דרך דופן בית החזה. בקרב כ-4% מהנשים החולות בסרטן שד, הביטוי הראשון הוא מחלה גרורתית, כאשר אצל מרבית המטופלות מדובר בחזרה של סרטן שד אשר אובחן לראשונה בשלב מוקדם[1]. גידולים חיוביים להורמונים נוטים לשלוח גרורות לעצמות כמקום הראשוני, בעוד שגידולים עם מצב הורמונלי שלילי ו/או HER2/neu חיובי, נוטים יותר לשלוח גרורות לאיברים פנימיים[2]. גרורות של סרטן שד יופיעו במרבית המקרים בעצמות, בריאות, בכבד, בבלוטות לימפה, בדופן בית החזה ובמוח.
למרות שסרטן שד גרורתי מוגדר כמחלה שאינה ברת-ריפוי, בשנים האחרונות חל שיפור משמעותי בהישרדות המטופלות הודות לטיפולים מערכתיים חדשים, וכן טיפולים מונחי מטרה על סמך מאפיינים ספציפיים של הגידול. חציון ההישרדות מתקרב לשנתיים, עם טווח שנע בין מספר חודשים לשנים רבות[3][4]. הטיפול בסרטן שד גרורתי מחולק לטיפולים מערכתיים בסרטן ולטיפולים המכוונים לגרורות הגרמיות, שמובילות לסיבוכים וגורמות לפגיעה קשה באיכות החיים.
עקרונות כלליים בטיפול בסרטן שד גרורתי
ראו גם – הטיפול הכימי וההורמונלי בסרטן השד
מטרות הטיפול במחלה גרורתית הן הארכת חיים, שליטה על העומס הגידולי, שליטה על הסימפטומים הכרוכים במחלה והפחתת הסיכון לסיבוכים נלווים[5][6][7]. ההנחיות הקליניות לטיפול בסרטן שד גרורתי ניתנות לשינוי ברובן, מתוך הבנה שניתן לטפל במטופלות באמצעות מסלולי טיפול שונים. בחירת האסטרטגיה הטיפולית תלויה הן בביולוגיה של הגידול והן במשתנים קליניים, תוך התאמה אישית של הטיפול למטופלת, כאשר למצב הרצפטורים של הגידול (HER2/neu ;PR ,Progesterone Receptor ;ER ,Estrogen Receptor) מקום חשוב בהחלטות הטיפוליות (תרשים 1).
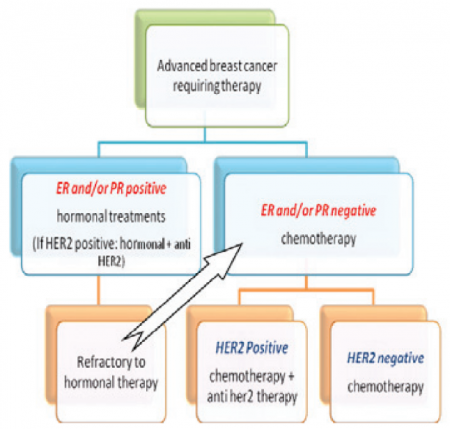
מרבית המטופלות מקבלות טיפול מערכתי המורכב מטיפול כימותרפי, הורמונלי ו/או ביולוגי, על פי מאפייני הגידול. שילוב בין טיפול ראשוני המשלב בין טיפול הורמונלי וכימותרפי יחד, לא הצביע על שיפור בהישרדות המטופלות לעומת טיפול עוקב[9][10]. בנוסף לטיפולים אלה, חלק בלתי נפרד מהטיפול במחלה כולל טיפול בהיבט הנפשי תוך מציאת דרכי התמודדות עם המציאות היומיומית בצל מחלת הסרטן.
טיפול הורמונלי
שני שליש ממקרי סרטן השד הם גידולים המבטאים קולטנים הורמונליים בתאי הגידול: קולטנים להורמון אסטרוגן (ER) ולהורמון פרוגסטרון (PR). גדילתם של תאי גידול המבטאים קולטנים הורמונליים מושפעת ישירות מאסטרוגן. רוב סוגי הטיפולים ההורמונליים בסרטן השד מכוונים לעצירת פעילות האסטרוגן על תאי הגידול או להפחתת רמות האסטרוגן. טיפול מסוג זה יעיל בגידולים חיוביים לקולטנים, אך אינו עוזר למטופלות שאצלן הגידול אינו מבטא את הקולטנים ההורמונליים.
תרופות חוסמות אסטרוגן
- Tamoxifen: תרופה זו חוסמת את הקולטן לאסטרוגן המצוי בגרעיני תאי סרטן השד, וכתוצאה מכך מעוכב האות המורה לתאים לגדול ולהתחלק. בעוד ש-Tamoxifen פועל כנוגד-אסטרוגן (אנטגוניסט) בתאי הגידול, פעילותו ברקמות אחרות כדוגמת הרחם והעצמות זהה לפעילות האסטרוגן (אגוניסט). בשל תכונה ייחודית זו Tamoxifen משתייך לקבוצת תרופות המכונה SERM (Selective Estrogen Receptor Modulator).
- התרופה ניתנת דרך הפה בטיפול יומי, ותופעות הלוואי העיקריות הכרוכות בנטילתה כוללות עייפות, גלי חום, יובש נרתיקי ושינויים במצב הרוח. תופעות לוואי נדירות, אך חמורות יותר, כוללות סיכון של כ-1% לפתח סרטן רירית הרחם וסיכון של כ-1.2% לפתח אירועים קרישתיים-תסחיפיים כמו פקקת ורידים עמוקים (DVT ,Deep Vein Thrombosis), תסחיפים ריאתיים וכדומה[11].
- Faslodex (Fulvestrant): תרופה שבראש ובראשונה חוסמת את הקולטן לאסטרוגן אך גם גורמת להיעלמות זמנית של הקולטן. שלא כמו Tamoxifen, Faslodex הוא בעל השפעה נוגדת אסטרוגן בכל רקמות הגוף. לרוב הוא משמש כטיפול בסרטן שד מתקדם לאחר כישלון טיפול הורמונלי קודם. הטיפול ניתן בזריקה, כאשר בחודש הראשון ניתנת מנת העמסה פעמיים בחודש ובהמשך הטיפול ניתן אחת לחודש. תופעות הלוואי העיקריות כוללות גלי חום, הזעות לילה, בחילה קלה ועייפות. שימוש ממושך בתרופה עלול לגרום לאוסטאופורוזיס.
טיפולים להורדת רמת האסטרוגן
- מעכבי ארומטאז: קיימות שלוש תרופות המעכבות את ייצור האסטרוגן ומאושרות לטיפול בסרטן שד מוקדם ומתקדם בקרב נשים לאחר אל-וסת (Menopause) -
- שלוש התרופות פועלות על ידי חסימת פעילות האנזים ארומטאז, אשר אחראי לייצור כמות קטנה של אסטרוגן ברקמות שומן. הטיפול אינו מעכב את ייצור האסטרוגן בשחלות, ולכן הוא יעיל רק עבור מטופלות ללא פעילות שחלתית, כלומר נשים לאחר אל-וסת, או נשים שעברו כריתת שחלות.
- התרופות נלקחות דרך הפה מדי יום, ותופעות הלוואי בדרך כלל קלות מאלו של Tamoxifen - הן אינן מעלות את הסיכון לאירועים של קרישיות-יתר ולסרטן רירית הרחם, אך הן גורמות לעיתים לכאבי שרירים ולקשיחות מפרקים שלעיתים מלווה בכאב. תופעות לוואי אלו עשויות לחלוף על ידי החלפת הטיפול למעכב ארומטאז שונה. תופעת לוואי נוספת היא ירידה במסת העצם עד למצב של אוסטאופורוזיס ואף להיווצרות שברים, כשלרוב יש צורך בטיפול לחיזוק העצמות באמצעות ביספוספונטים או Denosumab.
- טיפול באמצעות אבלציה שחלתית: בקרב נשים צעירות, בגיל הפוריות, שלהן פעילות הורמונלית תקינה - אבלציה של השחלות (הסרה ניתוחית או עצירת הפעילות על ידי טיפול תרופתי), המהוות את המקור העיקרי לאסטרוגן, יוצרת אצל הנשים מצב של אל-וסת. אסטרטגיה זו היא טיפולית כשלעצמה, וגם מאפשרת לטיפולים נגד-הורמונליים לעבוד טוב יותר, אם כי אין לכך הוכחה חד משמעית במחקרים בעלי הקצאה אקראית[12].
- אבלציה שחלתית יכולה להתבצע על ידי ניתוח לכריתת השחלות (Oophorectomy), על ידי קרינה לשחלות או על ידי מתן תרופות חלופיות ל-LHRH (Luteinizing Hormone-Releasing Hormone), כדוגמת Zoladex (Goserelin) או Lucrin (Leuprorelin). תרופות אלו מפסיקות את ייצור האסטרוגן בשחלות, והן משמשות לטיפול בשילוב עם Tamoxifen או מעכבי ארומטאז.
תרופות כימיות יכולות גם הן לפגוע בתפקוד השחלתי בנשים בגיל הפוריות, כשאצל חלק מהנשים הפגיעה היא קבועה, בעוד שאצל אחרות התפקוד השחלתי יכול לחזור כעבור מספר חודשים או אפילו שנים לאחר הטיפול הכימי. כל השיטות שתוארו לעיל, גורמות לנשים לחוות תופעות של אל-וסת לרבות גלי חום, הזעות לילה, יובש נרתיקי ושינויים במצב הרוח.
טיפול כימי
מטופלות עם מצב קולטנים שלילי (Hormone Receptor Negative) או עם גידולים אשר לא הגיבו או הפסיקו להגיב לטיפולים הורמונליים, מועמדות לטיפול כימי מערכתי. לאור מתאר תופעות הלוואי של הטיפול הכימי לרבות הקאות ובחילות, חולשה כללית קיצונית, דיכוי מח עצם, נוירופתיה, תופעות של מערכת העיכול והתקרחות, יש לשקלל את התועלת של הטיפול מול הרעילות שלו[13]. לטיפול כימי ראשוני (קו טיפול ראשון) סיכוי גבוה יותר להשיג תגובה חיובית ולאפשר שליטה ארוכה יותר על המחלה, לעומת קו הטיפול השני וכן הלאה. ברוב המקרים מקבלות המטופלות מספר רב של קווי טיפול.
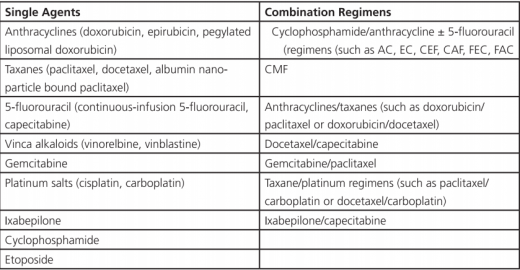
מחקרים רבים בדקו את התועלת של כימותרפיה מסוג אחד, מול משלבי תרופות כימיות. חלק מהמחקרים הראו ששילוב של תרופות יכול להקנות שיעור תגובה גבוה יותר ולהאריך את הזמן עד להתקדמות המחלה לעומת תרופה בודדת, בעוד מחקרים אחרים הראו כי טיפול עוקב בשתי תרופות לעומת טיפול במקביל באותן התרופות, אינו מקנה את היתרון הנזכר לעיל או יתרון הישרדותי. לאור העובדה שטיפול בתרופה בודדת כרוך בפחות תופעות לוואי ומאפשר לבצע הערכה לגבי מתאר הרעילות והיעילות הקלינית של כל תרופה לגופה, הוא נחשב לרוב לאפשרות הטיפולית המועדפת[14][15][16]. יתכן שמטופלות עם מחלה מפושטת באיברים הפנימיים עם משבר מאיים הקשור בכך יפיקו תועלת רבה יותר מטיפול תרופתי משולב הודות להשפעתו המהירה יותר, חרף העדר ההשפעה על משך ההישרדות.
doxorubicin=A;cyclophosphamide=C;epirubicin=E;fluorouracil-5=F;methotrexate=M
תרופות כימיות רבות הוכחו כיעילות בטיפול בסרטן שד גרורתי, כשתרופות אחדות ושילובים מסוימים נמצאים יותר בשימוש על סמך ניסיון קליני, מחקרים רנדומליים ומתאר רעילות. מחקרים רבים נעשו בניסיון להוכיח יעילות של תרופה אחת לעומת האחרות, אך ללא תוצאות מרשימות, מה שהוביל לכך שההנחיות הטיפוליות לרוב פתוחות. למרות שטיפולים המבוססים על אנתרציקלינים וטקסנים נחשבים בין הטיפולים היותר יעילים, יעילות זו הובילה לכך שהם הוכנסו לפרוטוקולים של הטיפול המשלים, מיד לאחר האבחנה, ורוב הנשים עם סרטן שד גרורתי נחשפו לתרופות הללו עוד בשלב זה.
טיפול ביולוגי מכוון מטרה
ראו גם – טיפול מכוון מטרה בסרטן שד מסוג HER2 חיובי
בשנים האחרונות חלה התקדמות משמעותית בהבנת המנגנונים המולקולריים והשינויים הגנטיים המאפיינים את תאי הגידול. הדבר תרם משמעותית לפיתוח תרופות חדשות, מוכוונות מטרה. תרופות אלו עובדות בצורה שונה מכימותרפיה בעלת רעילות תאית (ציטוטוקסית), ועל פי רוב מתאר תופעות הלוואי שלהן שונה וקל יותר.
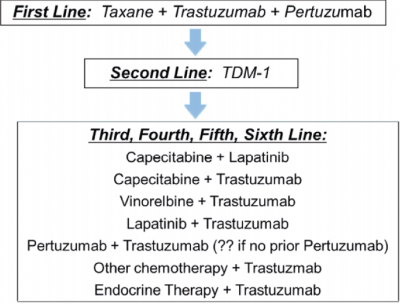
אצל אחת מתוך חמש מטופלות עם סרטן שד, תאי הגידול מבטאים ביתר חלבון החוצה את קרום התא בשם HER2/neu. חלבון זה משתייך למשפחה של קולטנים טרנס-ממברנליים. כאשר ליגנד נקשר לחלק החוץ-תאי של הקולטן, מופעלת שרשרת אירועים תוך-תאיים המובילה בסופו של דבר לגדילה ולחלוקה מוגברת של התא הסרטני. גידולי סרטן השד המבטאים ביתר HER2/neu מתנהגים באופן אלים יותר ומאופיינים בחלוקת תאים מהירה יותר. מספר תרופות פותחו כנגד חלבון המטרה, ה-HER2/neu, על מנת לנסות לעכב את המסלול המופעל (תרשים 2). פיתוח התרופות והתגובה החיובית לטיפולים החדשניים שיפרה משמעותית את תוחלת החיים של המטופלות והאריכה את הזמן עד להתקדמות המחלה.
- Herceptin (Trastuzumab): Herceptin הוא נוגדן חד שבטי שנקשר לחלק החוץ תאי של החלבון וכך חוסם את מסלול העברת האותות ומאט את קצב גדילת התא וחלוקתו. בנוסף, מעודדת התרופה את המערכת החיסונית ליעילות יתרה כנגד תאי הגידול, אפקט הקרוי ADCC (Antibody-Dependent Cell-mediated Cytotoxicity).
- מתן Herceptin, כתוספת לכימותרפיה הניתנת כקו ראשון, משפר את התגובה לטיפול, את הזמן עד להתקדמות המחלה ואת הישרדות המטופלות. מתן Herceptin ללא טיפול כימי אינו מועיל[17][18][19][20][21]. כאשר המחלה מתקדמת ניתן להמשיך את הטיפול ב-Herceptin בשילוב עם כימותרפיה אחרת. לאחר התקדמות נוספת יש לשקול מעבר לטיפול נוגד HER2/neu העובד במנגנון אחר, כפי שיפורט בהמשך.
- הטיפול ב-Herceptin ניתן באופן תוך-ורידי אחת לשלושה שבועות. תופעות הלוואי של התרופה מתונות וכוללות חום וצמרמורת, חולשה, בחילות והקאות, שיעול, שלשול וכאבי ראש. רוב תופעות הלוואי חולפות לאחר המנה הראשונה של הטיפול. תופעת הלוואי המשמעותית אשר מחייבת התייחסות מיוחדת היא ירידה בתפקוד הלבבי שעלולה להגיע לאי ספיקת לב, שחולפת לרוב עם הפסקת הטיפול. מסיבה זו יש לבצע מעקב אחר התפקוד הלבבי לפני הטיפול ובמהלכו.
- Perjeta (Pertuzumab): Perjeta הוא נוגדן חד שבטי נוסף הנקשר, בין היתר, לאתר החוץ תאי של החלבון הטרנס-ממברנלי (בשונה מ-Herceptin, שנקשר לאתר אחר). ממחקר "קלאופטרה" עולה, כי שילוב של Perjeta עם Herceptin ו-Taxotere (Docetaxel), שיפר משמעותית את משך ההישרדות ללא התקדמות המחלה, לעומת טיפול ב-Herceptin ו-Taxotere בלבד. על סמך מחקר זה, הטיפול אושר לאחרונה במנהל התרופות והמזון האמריקאי (FDA ,Food and Drug Administration) כקו טיפול ראשון כמטופלות עם סרטן שד גרורתי ו-HER2/neu חיובי, ומאז פברואר 2013, טיפול זה מאושר גם בסל הבריאות בישראל. התרופה ניתנת דרך הווריד בשילוב עם Herceptin וכימותרפיה, בתדירות של אחת לשלושה שבועות.
- במשלב המתואר, תופעות הלוואי כוללות נשירת שיער, שלשול, בחילות, עייפות, פריחה וירידה בספירת הדם הלבנה (רוב תופעות הלוואי הללו מופיעות במשלב הטיפולי של כימותרפיה ו-Herceptin, ללא Perjeta). בדומה ל-Herceptin, גם Perjeta לא ניתן לתת למטופלות עם תפקוד לבבי ירוד[22].
- Tykerb (Lapatinib): Tykerb היא תרופה נוספת המכוונת כנגד החלבון HER2/neu. זוהי מולקולה קטנה (ולא נוגדן) השונה מתרופות אחרות בכך שהיא מכוונת, בין השאר, לחלק התוך ממברנלי של החלבון והיא ניתנת באופן פומי. התרופה מיועדת לנשים שמחלתן התקדמה לאחר טיפול ב-Herceptin ובמספר קווי טיפול כימותרפיים (קו טיפול שלישי והלאה כחסם HER2/neu). Tykerb לרוב משולבת עם התרופה הכימית Xeloda (Capecitabine), הניתנת אף היא באופן פומי.
- תופעות הלוואי העיקריות של Tykerb כוללות שלשול, בחילות והקאות, פריחה ותגובה עורית המכונה תסמונת יד ורגל (Hand-foot syndrome). במקרים נדירים Tykerb יכולה לגרום להפרעה בתפקודי כבד וכן לירידה בתפקוד הלבבי[23][24].
- Kadcyla (Trastuzumab emtansine, T-DM1): Kadcyla הוא נוגדן חד שבטי המוצמד לתרופה ציטוטוקסית. צימוד זה מכונה T-DM1. על ידי הצמדת הכימותרפיה לנוגדן, הטיפול הציטוטוקסי מגיע ישירות לתאים שמבטאים ביתר את החלבון HER2/neu, וכך מאפשר מתאר רעילות הנסבל היטב (בניגוד למתן מערכתי של הטיפול הגורם לתופעות לוואי חמורות).
- המחקר "אמיליה" בדק טיפול ב-T-DM1 מול טיפול ב-Xeloda בשילוב עם Tykerb, והדגים שיפור בהישרדות ובמשך הזמן ללא התקדמות מחלה. המחקר הוביל לכך שה-FDA אישר את הטיפול ב-T-DM1 כטיפול בסרטן שד גרורתי, כקו שני לאחר כישלון של טיפול בהרצפטין. מכיוון שהתרופה מכילה תרופה ציטוטוקסית, הטיפול ניתן ללא כימותרפיה נוספת, במתן תוך ורידי, אחת לשלושה שבועות.
- תופעות הלוואי העיקריות של התרופה כוללות עייפות, בחילה, כאבי שרירים ועצמות, ירידה ברמת הטסיות בדם, כאבי ראש ועצירות. תופעות לוואי משמעותיות יותר כוללות תגובה אלרגית קשה, פגיעה בכבד ובלב ובעיות ריאתיות[25].
טיפולים נוספים
- Afinitor (Everolimus): טיפול מכוון מטרה החוסם את חלבון ה-mTOR, שנמצא במסלול העברות האותות בתא המעודד לחלוקה, שגשוג ויצירת כלי דם חדשים. חלק ניכר מהמטופלות מפתחות עמידות לטיפולים הורמונליים. עמידות זו נובעת בין היתר משפעול מסלול Pl3K אשר mTOR הוא אחד ממרכיביו. Afinitor חוסם את החלבון, ובכך מעכב את המסלול, וכפועל יוצא מעכב את גדילת התאים הסרטניים ואת שעתוק הקולטן לאסטרוגן. השילוב של Afinitor עם טיפול הורמונלי מגביר את יעילות הטיפול ההורמונלי; המחקר "בולרו 2" הראה שעבור נשים לאחר אל-וסת עם גידול המבטא קולטנים להורמונים ושלילי ל-HER2/neu, שהפסיק להגיב ל-Letrozole או ל-Anastrozole, מתן של Afinitor עם Exemestane היה טוב יותר מטיפול ב-Exemestane בלבד, הן בצמצום הגידול והן במשך הזמן עד להתקדמות המחלה[26].
- התרופה ניתנת באופן פומי, ותופעות הלוואי העיקריות שלה הן דלקת של הפה, שלשול, בחילות, עייפות, ירידה בספירות הדם, דלקת ריאות כימית ועלייה ברמות שומני הדם והסוכר. כמו כן, התרופה מעלה את הסיכון לזיהומים חמורים. התרופה מאושרת בישראל בטיפול משולב עם טיפול הורמונלי.
טיפול המכוון לגרורות גרמיות
כאשר סרטן השד מתפשט לעצמות, איכות החיים עלולה להיפגע בצורה משמעותית בשל כאבים עזים, שברים פתולוגיים וכדומה. ביספוספונטים ו-Denosumab הן דוגמאות לתרופות שעשויות להפחית את הסיכון לסיבוכים גרמיים ולשפר את איכות החיים.
- ביספוספונטים: טיפול הניתן על מנת לחזק את העצמות ולהפחית את הסיכון לאירועים גרמיים (שברים וכדומה). מנגנון הפעולה הוא דרך עיכוב פעולת האוסטאוקלסטים (תאי עצם הורסים). בקבוצה זו נכללות מספר תרופות לרבות Aredia (Pamidronate) ו-Zomera (Zoledronic Acid), הניתנות דרך הווריד, ו-Bonefos (Clodronate) הניתנת במתן פומי[27].
- תרופות אלו יכולות גם לסייע לטיפול באוסטאופורוזיס המתפתח על רקע הטיפול במעכבי ארומטאז או על רקע אל-וסת מוקדמת הנגרמת מהטיפול הכימותרפי. תופעות הלוואי של הטיפול בביספוספונטים כוללות תסמינים דמויי שפעת וכאבי עצמות, ותיתכן גם פגיעה כלייתית. בעקבות זאת מטופלות עם תפקוד כלייתי ירוד לרוב לא יוכלו לקבל את הטיפול. תופעת לוואי נדירה אך כרוכה בתחלואה קשה היא נמק של עצם הלסת, תופעה בה מופיעים כאבים עזים באזור הלסת עם קושי משמעותי בריפוי וסיכון להתפתחות זיהומים מקומיים ולאובדן שיניים.
- Denosumab: Denosumab היא תרופה חדשה יותר, אשר מסייעת גם היא בהפחתת הסיכון לאירועים גרמיים. Denosumab מהווה נוגדן שדרך הפעולה שלו שונה מפעולת הביספוספונטים בכך שהוא נקשר ל-RANK ligand, חלבון הקשור לסיגנלים המכוונים להרס עצם.
- הטיפול ב-Denosumab נמצא יעיל גם לאחר כישלון של טיפול בביספוספונטים. הטיפול ניתן בזריקה תת עורית אחת לחודש. יתרונה המשמעותי של התרופה הוא בכך שניתן לתת אותה גם למטופלות עם בעיה כלייתית[28].
ביבליוגרפיה
- ↑ Cardoso F, et al. Locally recurrent or metastatic breast cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2010 May;21 Suppl 5:v15-v19.
- ↑ Cristofanilli M, etal. Paclitaxel improves the prognosis in estrogen receptor negative inflammatory breast cancer: the M. D. Anderson Cancer Center experience. Clin Breast Cancer. 2004 Feb;4(6):415-9.
- ↑ Greenberg PA, et al. Long-term follow-up of patients with complete remission following combination chemotherapy for metastatic breast cancer. J Clin Oncol. 1996 Aug;14(8):2197-205.
- ↑ Harris JR, Morrow M, Lippman ME. Hormonal therapy and chemotherapy. In: Diseases of the Breast. Philadelphia: Lippincott-Raven Publishers; 1996. p. 669-734.
- ↑ Chia SK, et al. The impact of new chemotherapeutic and hormone agents on survival in a population-based cohort of women with metastatic breast cancer. Cancer. 2007 Sep 1;1 10(5):973-9.
- ↑ Gennari A, et al. Survival of metastatic breast carcinoma patients over a 20-year period: a retrospective analysis based on individual patient data from six consecutive studies. Cancer. 2005 Oct 15; 104(8): 1742-50.
- ↑ Dafni U, et al. Fifteen-year trends in metastatic breast cancer survival in Greece. Breast Cancer Res Treat. 2010 Feb; 119(3):621-31.
- ↑ 8.0 8.1 DeVita VT Jr., Lawrence TS, Rosenberg SA, DePinho RA, Weinberg RA. Cancer: Principles & Practice. 9th ed. Philadelphia: Lippincott Williams & Wilkins (LWW); 2011.
- ↑ Pagani O, et al. International guidelines for management of metastatic breast cancer: can metastatic breast cancer be cured? J Natl Cancer Inst. 2010 Apr 7;102(7):456-63.
- ↑ Beslija S, et al. Third consensus on medical treatment of metastatic breast cancer. Ann Oncol. 2009 Nov;20(11):1771-85.
- ↑ Hernandez RK, et al.. Tamoxifen treatment and risk of deep venous thrombosis and pulmonary embolism: a Danish population-based cohort study. Cancer. 2009 Oct 1 ;115(19)14442-9.
- ↑ Prowell TM, Davidson NE. What is the role of ovarian ablation in the management of primary and metastatic breast cancer today? Oncologist. 2004;9(5):507-17.
- ↑ Mayer EL, Burstein HJ. Chemotherapy for metastatic breast cancer. Hematol Oncol Clin North Am. 2007 Apr;21(2):257-72.
- ↑ Sledge GW, et al. Phase III trial of doxorubicin, paclitaxel, and the combination of doxorubicin and paclitaxel as front-line chemotherapy for metastatic breast cancer: an intergroup trial (E1193). J Clin Oncol. 2003 Feb 1 5;21(4):588-92.
- ↑ Blum JL, et al. Multicenter phase II study of capecitabine in paclitaxel-refractory metastatic breast cancer. J Clin Oncol. 1999 Feb;17(2):485-93.
- ↑ O'Shaughnessy J, et al. Superior survival with capecitabine plus docetaxel combination therapy in anthracycline-pretreated patients with advanced breast cancer: phase III trial results. J Clin Oncol. 2002 Jun 15;20(12):2812-23.
- ↑ Slamon DJ, et al. Use of chemotherapy plus a monoclonal antibody againstHER2 for metastatic breast cancer that overexpresses HER2. N Engl J Med. 2001 Mar 15:344(11 ):783-92.
- ↑ Marty M, et al. Randomized phase II trial of the efficacy and safety of trastuzumab combined with docetaxel in patients with human epidermal growth factor receptor 2-positive metastatic breast cancer administered as first-line treatment: the M77001 study group. J Clin Oncol. 2005 Jul 1 ;23(19)4265-74.
- ↑ Seidman A, et al. Cardiac dysfunction in the trastuzumab clinical trials experience. J Clin Oncol. 2002 Mar 1 ;20(5): 1215-21.
- ↑ Vogel CL, et al. Efficacy and safety of trastuzumab as a single agent in first-line treatment of HER2 -overexpressing metastatic breast cancer. J Clin Oncol. 2002 Feb 1;20(3):719-26.
- ↑ Robert N, et al. Randomized phase III study of trastuzumab, paclitaxel, and carboplatin compared with trastuzumab and paclitaxel in women with HER-2- overexpressing metastatic breast cancer. J Clin Oncol. 2006 Jun 20;24(18):2786-92.
- ↑ Baselga J et al; Pertuzumab plus trastuzumab plus docetaxel for metastatic breast cancer. N Engl J Med. 2012 Jan 12;366(2):109-19.
- ↑ Blackwell KL, et al. Randomized study of Lapatinib alone or in combination with trastuzumab in women with ErbB2-positive, trastuzumab-refractory metastatic breast cancer. J Clin Oncol. 2010 Mar 1 ;28(7): 1124-30.
- ↑ Verma S et al; Trastuzumab emtansine for HER2 -positive advanced breast cancer. N Engl J Med. 2012 Nov 8;367(19):1783-91.
- ↑ Miller TW, Balko JM, Arteaga CL. Phosphatidylinositol 3- kinase and antiestrogen resistance in breast cancer. J Clin Oncol. 2011 Nov 20:29(33)4452-61.
- ↑ Beaver JA, Park BH. The BOLERO-2 trial: the addition of everolimus to exemestane in the treatment of postmenopausal hormone receptor-positive advanced breast cancer. Future Oncol. 2012 Jun;8(6):651-7.
- ↑ Lipton A,et al.; Pamidronate prevents skeletal complications and is effective palliative treatment in women with breast carcinoma and osteolytic bone metastases: long term follow-up of two randomized, placebo-controlled trials. Cancer. 2000 Mar 1 ;88(5): 1082-90.
- ↑ Stopeck AT, et al; Denosumab compared with zoledronic acid for the treatment of bone metastases in patients with advanced breast cancer: a randomized, double-blind study. J Clin Oncol. 2010 Dec 10;28(35):5132-9. doi: 10.1200/ JCO.2010.29.7101. Epub2010 Nov 8.
קישורים חיצוניים
המידע שבדף זה נכתב על ידי ד"ר ביאטריס עוזיאל - מנהלת היחידה לשירותים אמבולטוריים, המרכז הרפואי הדסה, ירושלים וד"ר שני ברויאר - מתמחה, מכון שרת לאונקולוגיה, המרכז הרפואי הדסה, האוניברסיטה העברית, ירושלים


 כניסה
כניסה  עקבו אחרינו בפייסבוק
עקבו אחרינו בפייסבוק